El tratamiento de los grandes defectos condrales en el paciente joven constituye un reto para el cirujano ortopédico. Por un lado, afrontar el relleno biológico, y por el otro, garantizar la función a corto y largo plazo. Los defectos en el cóndilo femoral externo constituyen una rareza.
Estudiamos 7 casos de defectos masivos en cóndilo femoral externo, 2 de ellos bilaterales, con una superficie mediana (Md) de 6,8cm2 (rango intercuartílico (RIC): 4,9-7,0cm2) y una profundidad mediana de 2,8cm (RIC: 2,2-3,2cm). Los pacientes tenían edades entre 17 y 21 años, sin antecedentes traumáticos previos, y fueron tratados con injerto autólogo de cresta ilíaca y malla de colágeno (Cartmaix-Matricel). Se han efectuado test clínicos (Lysholm, Tegner, KOOS) y radiológicos (3D Mocart) pre y postoperatorios a los 2 años.
La mejoría más importante fue la normalización de los parámetros clínicos en todos los pacientes, con retorno a las actividades deportivas. Asimismo, se ha recuperado el defecto radiológico en todos ellos, de forma incompleta, pero en más del 50%.
Los defectos masivos osteocondrales del cóndilo femoral externo pueden tratarse mediante relleno de hueso autólogo de cresta más malla de colágeno, con buenos resultados clínicos y radiológicos, constituyendo una opción racional en su enfoque terapéutico.
The treatment of massive osteochondral defects in young patients constitutes a challenge for the orthopaedic surgeon. On the one hand, facing the biological filling and on the other, guaranteeing the function in the short and long term. Defects in the lateral femoral condyle are extremely rare.
We studied 7 cases of massive bone defects in the lateral condyle, 2 of them bilateral, with a median surface area of 6.8cm2 (IQR: 4.9-7.0cm2) and a median depth of 2.8cm (IQR; 2.2-3.2cm). The patients were between 17 and 21 years old, without any previous traumatic background and were treated with autologous iliac crest graft and collagen mesh (Cartmaix-Matricel). Pre and postoperative clinical (Lysholm, Tegner, KOOS) and radiological tests (3D Mocart) have been carried out.
Best improvement have seen in clinical parameters have been normalized in all patients, with a return to sports activities. Likewise, the radiological defect has been recovered in all of them, subtotally but more than 50%.
Massive osteochondral defects in the lateral condyle could be treated by filling with autologous crest bone and a collagen mesh, with good clinical and radiological results, constituting a rational option in the therapeutic approach.
Los defectos condrales pueden condicionar limitaciones funcionales especialmente en pacientes jóvenes y activos. La mayoría de estos defectos suelen ser superficiales y asociados, en ocasiones, a otras lesiones articulares como las lesiones meniscales o ligamentosas, pero en ocasiones pueden aparecer de forma aislada siendo la causa de su aparición idiopática.
En pacientes jóvenes, la osteocondritis disecante juvenil suele afectar al cóndilo femoral interno, y si bien se han anotado diversas causas, la más habitual es la esencial o idiopática. En esta entidad, la afectación del cóndilo lateral es mucho menos habitual (15%)1, constituyendo una rareza, y en las afectaciones consideradas estables, el tratamiento mediante reposo o mediante una fijación con osteosíntesis suelen ser suficientes.
Las lesiones osteocondrales masivas son mucho menos habituales, y en especial las que afectan a los cóndilos femorales del lado lateral, que son objeto de este estudio. Diversas opciones terapéuticas han sido propuestas para su tratamiento, como injerto de hueso estructural o incluso la substitución protésica, si bien esta última no estaría contemplada como primer tratamiento.
Los injertos con condrocitos gozan de buenos resultados, así como los injertos osteocondrales congelados2.
Entre estas múltiples opciones, el tratamiento mediante injerto autólogo asociado a malla de colágeno puede tener la ventaja de ser una técnica más sencilla y reproducible en todos los centros hospitalarios, pudiendo mejorar los resultados de otros tratamientos alternativos en cuanto a resultados clínicos y radiológicos.
El objetivo del presente estudio es valorar estos resultados de estas lesiones masivas mediante el aporte de injerto de hueso autólogo de cresta ilíaca asociado a malla de colágeno (Cartimaix-Matricel).
Material y métodosDesde diciembre de 2016 hasta enero de 2018 se recogen de forma prospectiva, 52 casos de grandes defectos osteocondrales (>4cm2) en los cóndilos femorales, de los cuales 38 pertenecen a pacientes jóvenes de las 2 primeras décadas de la vida. De ellos, 31 casos pertenecen a lesiones que afectan al cóndilo femoral interno y 7 casos (5 pacientes) afectos del cóndilo femoral externo.
Todos los casos fueron intervenidos, en el mismo centro por el mismo equipo quirúrgico, mediante autoinjerto y malla de colágeno, excepto en los defectos de los cóndilos femorales mediales en que se ha utilizado otras técnicas como la fijación osteocondral y perforaciones.
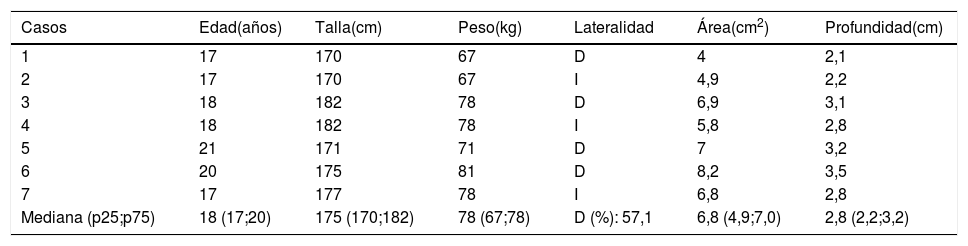
En el presente estudio se recogen los pacientes afectos de lesiones en cóndilo lateral externo. De estos 7 casos, 2 eran bilaterales, todos varones jóvenes con una edad mediana de 18 años con un rango intercuartílico de 17 a 20 años (tabla 1). Ninguno de los pacientes presentaba enfermedad previa ni historia de traumatismo previo, así como alteraciones del metabolismo u obesidad. Todos los pacientes presentaban un normoeje (0-3° varo). En cuanto a la actividad deportiva, todos realizaban actividades consideradas de impacto: 3 fútbol, uno baloncesto y uno motociclismo. Ningún defecto reunía criterios para la fijación, así, en todos ellos, los fragmentos actuaban como cuerpos libres, ebúrneos y más pequeños que los defectos en cuestión, en todos los casos se hallaron varios fragmentos. Todo y con ello, solo 2 casos presentaban clínica de ratón articular con bloqueos.
Tabla basal
| Casos | Edad(años) | Talla(cm) | Peso(kg) | Lateralidad | Área(cm2) | Profundidad(cm) |
|---|---|---|---|---|---|---|
| 1 | 17 | 170 | 67 | D | 4 | 2,1 |
| 2 | 17 | 170 | 67 | I | 4,9 | 2,2 |
| 3 | 18 | 182 | 78 | D | 6,9 | 3,1 |
| 4 | 18 | 182 | 78 | I | 5,8 | 2,8 |
| 5 | 21 | 171 | 71 | D | 7 | 3,2 |
| 6 | 20 | 175 | 81 | D | 8,2 | 3,5 |
| 7 | 17 | 177 | 78 | I | 6,8 | 2,8 |
| Mediana (p25;p75) | 18 (17;20) | 175 (170;182) | 78 (67;78) | D (%): 57,1 | 6,8 (4,9;7,0) | 2,8 (2,2;3,2) |
D: derecha; I: izquierda.
Todos los pacientes presentaban clínica de dolor, recogido mediante la escala visual analógica (EVA 6/10: un caso; 7/10: 2 casos; 8/10: 2 casos) y limitación funcional importante en el preoperatorio.
Los defectos tenían una área mediana de 6,8cm2 (rango intercuartílico [RIC]: 0 4,9-7,0cm2) y una profundidad mediana de 2,8cm (RIC: 2,2-3,2cm). Los valores preoperatorios se recogen en la tabla 1.
Los defectos se midieron intraoperatoriamente y no difirieron sobre los analizados sobre la resonancia magnética (analizados y medidos con el programa RAIM).
En todos los casos la exploración radiológica constaba de una telerradiología, unas radiologías en carga anteroposterior, de perfil y fick, así como una resonancia magnética (tesla 1,5).
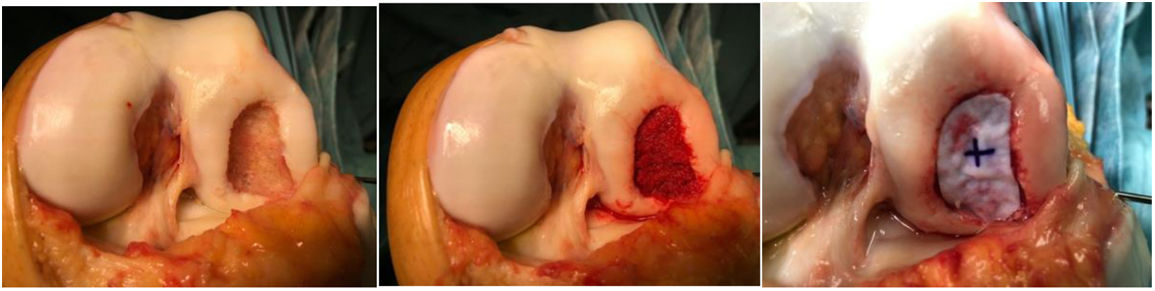
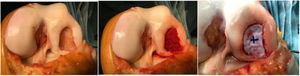
Se intervinieron todos los pacientes mediante artrotomía abierta y extensa, por vía pararrotuliana interna lateralizando la rótula y con isquemia preventiva, con el propósito de rellenar y compactar bien el hueso esponjoso y delimitar mejor la zona con la malla (Imagen 1). Utilizamos la vía anterior y media en todas las cirugías de defecto condilar grande, con el fin de evitar cicatrices mediales o laterales que pudieran interferir en una posterior cirugía si esta fuera necesaria, evitando posibles necrosis de piel. La malla utilizada (Cartimaix-Matricel) es una matriz de colágeno I/III y elastina tipo membrana biodegradable estructurada en bicapa: porosa en la cara articular y lisa en la cara de la lesión para la protección del coágulo y facilitación del asentamiento y proliferación de las células pluripotenciales. La malla se recortó delimitando los contornos con el defecto y se pegó con adhesivo tisular (Tisseel-Baxter) por los laterales. Decir que esta malla tiene una cara articular y una ósea, por este motivo la marcamos por la cara articular para no confundirnos (marcado con una cruz en cara articular en la figura 1). Es importante conocer que la malla aumenta aproximadamente un 10% el tamaño al hidratarse, hecho a tener en cuenta durante su preparado. Posteriormente, se dejó secar unos 5min para proceder al cierre por planos y a la colocación de un vendaje compresivo, posteriormente se retiró la isquemia preventiva, no dejando drenaje aspirativo para asegurar el buen sellado del defecto.
Los 2 pacientes con afectación bilateral se operaron de sus rodillas de forma consecutiva, es decir, transcurrieron 3 meses entre la primera rodilla operada y la contralateral. Así los resultados expuestos corresponden a los 2 años desde la última cirugía.
El postoperatorio consistió en inmovilización con calza con velcros durante 6 semanas en extensión y descarga total de la extremidad durante 3 meses. Pasados 3 meses se permitió la carga parcial progresiva hasta alcanzar la carga total a los 6 meses. A los 9 meses se les permitió realizar actividades deportivas de cadena cinemática cerrada como andar, natación o bicicleta y al año vida normal.
ResultadosLos datos demográficos quedan reflejados en la tabla 1. Se trata de pacientes jóvenes, todos ellos varones, sin sobrepeso, normoaxados y sin predominio de lateralidad.
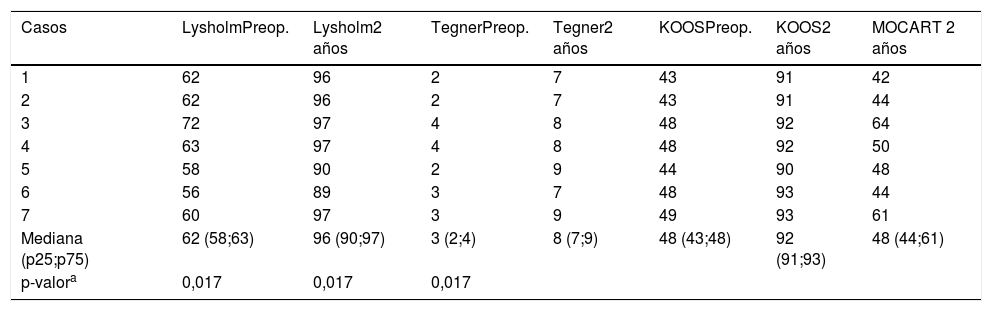
Los pacientes se estudiaron mediante test clínicos al inicio y a los 2 años; Lysholm que estudia la función, Tegner para evaluar el retorno al deporte y KOOS que evalúa la calidad de vida. Los resultados a los 2 años se presentan en la tabla 2.
Resultados a los 2 años
| Casos | LysholmPreop. | Lysholm2 años | TegnerPreop. | Tegner2 años | KOOSPreop. | KOOS2 años | MOCART 2 años |
|---|---|---|---|---|---|---|---|
| 1 | 62 | 96 | 2 | 7 | 43 | 91 | 42 |
| 2 | 62 | 96 | 2 | 7 | 43 | 91 | 44 |
| 3 | 72 | 97 | 4 | 8 | 48 | 92 | 64 |
| 4 | 63 | 97 | 4 | 8 | 48 | 92 | 50 |
| 5 | 58 | 90 | 2 | 9 | 44 | 90 | 48 |
| 6 | 56 | 89 | 3 | 7 | 48 | 93 | 44 |
| 7 | 60 | 97 | 3 | 9 | 49 | 93 | 61 |
| Mediana (p25;p75) | 62 (58;63) | 96 (90;97) | 3 (2;4) | 8 (7;9) | 48 (43;48) | 92 (91;93) | 48 (44;61) |
| p-valora | 0,017 | 0,017 | 0,017 |
Todos los pacientes mejoraron la función hasta puntuaciones consideradas buenas, retornaron al deporte exigente al año y consiguieron un resultado bueno o excelente en calidad de vida. La significación estadística del cambio en las puntuaciones pre y poscirugía se investigó mediante la prueba de Wilcoxon, demostrando la mejoría en los 3 índices funcionales.
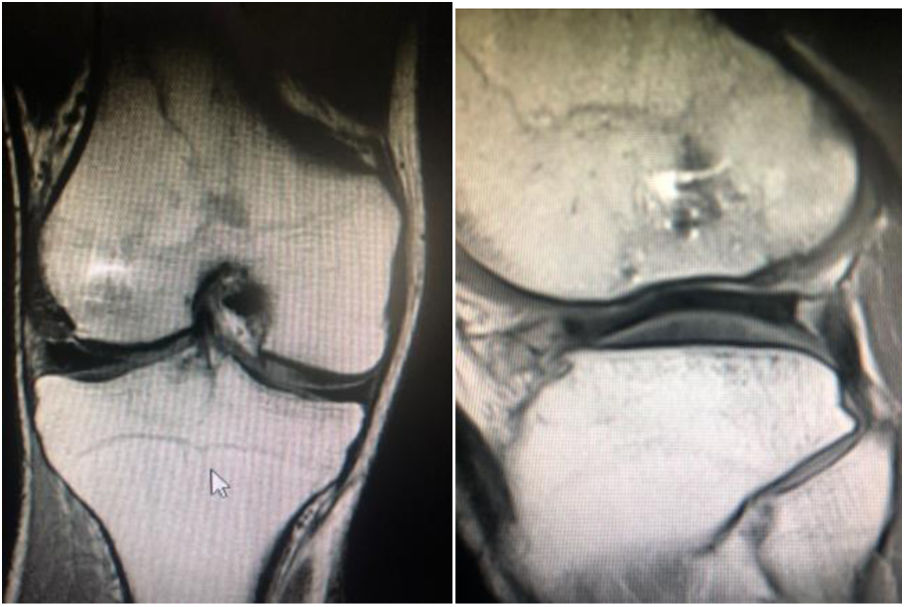
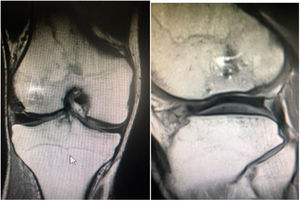
A nivel radiológico se evaluaron a los 2 años por la escala 3D magnetic resonance observation of cartilage repair tissue (MOCART) score. Todos los pacientes mostraron patrones de reparación similar, reparaciones incompletas del defecto, pero>50%, sin hipertrofias, interfase del cartílago demarcando un borde visible, superficie afectada en <50% de profundidad, con correcta adhesión y estructura homogénea, intensidad de señal casi normal, lámina subcondral intacta, hueso subcondral intacto y sin efusión. Se puede apreciar una imagen coronal y sagital de uno de los casos a los 2 años de seguimiento (Imagen 2). Así pues, se obtuvo un resultado medio de 50,43 puntos (rango: 42-64) sobre 100 de máxima (0-100). Por otro lado, no se pudo establecer una asociación entre los valores de KOOS y MOCART a los 2 años (coeficiente de correlación lineal ®: 0,410; p-valor: 0,361).
Ningún paciente presentó complicaciones derivadas de la cirugía, y evolucionaron favorablemente.
DiscusiónLos casos descritos en este estudio constituyen una rarezaNo existe en la actualidad ninguna serie publicada del tratamiento de grandes defectos condrales del cóndilo femoral externo en pacientes jóvenes y, por lo tanto, no teníamos ninguna referencia para guiarnos acerca del tratamiento más adecuado en estos pacientes.
La afectación de lesiones condrales es más frecuente en varones y ocurre en el 85% de los casos en el cóndilo medial, siendo solo en un 25% de casos bilaterales1. En nuestra serie todos los pacientes eran varones y 2 de ellos bilaterales en consonancia con la incidencia general de estas lesiones.
Si extrapolamos el tratamiento de la osteocondritis disecante, veremos que en determinadas ocasiones suelen tratarse mediante osteosíntesis del fragmento libre o incluso reposo e inmovilización de la extremidad en fragmentos estables, si bien en nuestro caso hallamos varios fragmentos libres, ebúrneos y de tamaño inferior a la lesión, y solo 2 pacientes que presentaban clínica de restallo y bloqueo articular. En todo caso los defectos que describimos en nuestra serie son defectos masivos y, por lo tanto, exigían un reto para el enfoque terapéutico.
Esto es más demandante aún en un paciente joven, dónde las posibilidades de artroplastia deben medirse de forma cuidadosa. Además, el hecho de que ocurra en el compartimento lateral, implica una dificultad adicional al ser el compartimento externo, un compartimento con mayor movilidad que el interno.
Ante tales defectos, nos inclinamos por el relleno con hueso autólogo, con el propósito de asegurar al máximo la viabilidad del mismo, alcanzando una línea articular nivelada. Una vez conseguido, se selló el defecto con una malla de colágeno con un doble propósito. En primer lugar, aportar un entramado biológico capaz de favorecer el crecimiento celular y, en segundo lugar, aportar un elemento de estabilización primaria del injerto óseo, a modo de sostén, sellando la malla con fibrina.
El uso de mallas que inducen la condrogénesis está bien recogido en la literatura, y goza de resultados halagüeños3,4. Bertho et al., recogen un estudio de 13 casos, 9 de ellos con cirugías previas, tratados con aporte de mallas con similares resultados a los obtenidos en nuestra serie, si bien los pacientes estudiados presentaban lesiones discretamente de menores dimensiones a las de nuestra serie. En su serie los resultados seguían estables pasado el primer año, hecho similar al de nuestro estudio. Zamborsky et al., recogen en un metaanálisis la bonanza de diferentes técnicas de reparación del cartílago, concluyendo que las técnicas como MACI, ACI o la asociación de mallas presentan mejores resultados que las microfracturas aisladas.
El hecho de optar por una artrotomía tenía una doble finalidad. Si bien es cierto que estas mallas pueden colocarse artroscópicamente5 el hecho de añadir hueso compactado, no aseguraba un anclaje exquisito. Asimismo, el realizar una vía anterior no hipotecaba en un futuro una posible protetización al disponer de la misma vía de acceso, evitando varias cicatrices que pudiesen interferir en ello.
Descartamos la mosaicoplastia por las grandes dimensiones de los defectos. También obviamos la utilización de injertos criopreservados estructurados, por sus discutidos resultados en pacientes jóvenes2. Diferentes autores publican, sin embargo, buenos resultados en lesiones de la cabeza femoral en pacientes afectos de lesiones condrales severas, así como metaanálisis que apoyan buenos resultados con aloinjertos en fresco o criopreservados en lesiones de la rodilla6,7. En la actualidad, la aplicación de tratamientos biológicos como plasma rico en plaquetas o células mesenquimales pluripotenciales en el tratamiento de defectos condrales es un hecho cada vez más habitual, normalmente como tratamiento coadyuvante, si bien en nuestro centro no lo hemos utilizado por no disponer de los mismos. En nuestro caso faltaba un elemento claramente estructural como el hueso autólogo para poder rellenar los defectos. Existen trabajos publicados que enriquecen las mallas de colágeno con estos coadyuvantes biológicos con resultados esperanzadores8. Otros trabajos apuntan a la misma combinación de injerto y malla con buenos resultados en cóndilo femoral interno, incluso con puntuaciones del MOCART score superiores a las nuestras9.
Si bien en quirófano la finalidad era conseguir siempre un nivelado de la lesión, vemos que, en la resonancia magnética realizada a los 2 años, se ha perdido parcialmente en todos los casos aproximadamente 1mm de línea articular, se tiene conocimiento que en ocasiones se pueden producir hipercrecimientos y por lo tanto resulta difícil saber y conocer hasta dónde hay que rellenar para posteriormente aplicar una malla que aumenta de tamaño aproximadamente un 10% cuando se hidrata. No se han realizado artroscopias de second-look en ninguno de los pacientes dada la buena evolución clínica, y al no ser estrictamente necesario someter a los pacientes a una cirugía «solo» de revisión, se descartó.
En cuanto a las medidas postoperatorias de inmovilización fuimos más restrictivos que la mayoría de autores consultados. El hecho de tratar con pacientes de edad muy joven y con defectos muy grandes, fue determinante en alargar los tiempos de inmovilización, descarga y reincorporación a las actividades deportivas respecto a otras series.
Como limitación al estudio cabe mencionar que desconocemos tanto la evolución a largo plazo del neocartílago, así como la calidad de la histología del tejido neoformado ya que no existen biopsias.
Otra limitación es la falta de un estudio comparativo con otras técnicas que traten estas mismas lesiones, si bien la rareza de los casos impide series amplias que pudieran randomizar tratamientos.
Tras los buenos resultados clínicos obtenidos, y teniendo en cuenta que la serie es testimonial, podemos afirmar que el tratamiento de las lesiones condrales masivas en cóndilo femoral externo de pacientes jóvenes mediante autoinjerto de cresta ilíaca y malla de colágeno (Cartimaix-Matricel), es una opción de tratamiento a tener en cuenta.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.