Los tumores pardos son lesiones óseas líticas altamente vasculares encontradas en el hiperparatiroidismo primario y secundario. El término pardo se le da por el color rojo-marrón de los tejidos, dado por la acumulación de hemosiderina. En el siguiente caso clínico, presentamos a un paciente masculino de 29 años de edad, con insuficiencia renal crónica terminal, quien cursa con 4 meses de aparición de masa en punta del dedo anular derecho posterior a un trauma, que ha aumentado en tamaño y dolor de forma progresiva. Fue tratado de forma quirúrgica, mediante amputación, preservando márgenes sanos y, luego de 10 meses de la cirugía, no ha presentado recidiva.
Brown tumours are highly vascular lytic bone lesions found in primary and secondary hyperparathyroidism. The brown term is given due to the red-brown colour of the tissue, which is due to the accumulation of hemosiderin. The case is presented of a 29 year-old male with chronic renal failure, who had a mass in the tip of the ring finger after a trauma of 4 months onset, which had increased progressively in size and pain. He was treated surgically, by amputation, with no recurrence 10 months after the surgery.
Los tumores pardos (TP) son lesiones óseas líticas altamente vasculares encontradas en el hiperparatiroidismo primario y secundario. En el tumor, se encuentra abundante tejido fibrovascular y células gigantes parecidas a los osteoclastos. El término pardo se le da por el color rojo-marrón de los tejidos, provocado por la acumulación de hemosiderina1.
Tradicional e históricamente, los TP han sido reportados en pacientes de todas las edades, sobre todo con hiperparatiroidismo primario, sin embargo, en la actualidad el diagnóstico de esta entidad se realiza en etapas tempranas, por lo que la frecuencia de TP ha disminuido en estos pacientes. Es más frecuente, y se encuentra hasta en un 13%, en los pacientes con hiperparatiroidismo secundario1,2.
En la insuficiencia renal crónica (IRC) ocurren cambios hormonales y bioquímicos que generan calcificaciones en el organismo y cambios en el esqueleto óseo, enfermedad conocida como osteodistrofia renal. El hiperparatiroidismo secundario es consecuencia de estas alteraciones, y se encuentra en la mayoría de los pacientes que requieren de hemodiálisis.
La fisiopatología del hipoparatiroidismo secundario es una disminución en la excreción del fósforo por la falla renal, lo que genera una disminución en la forma activa de la vitamina D (calcitriol) y de los niveles séricos de calcio. Además de la hiperfosfatemia y de la hipocalcemia, la IRC ocasiona una disminución en la actividad de la 1-alfa-hidroxilasa, lo que disminuye la absorción intestinal del calcio. La hipocalcemia, por lo tanto, induce un aumento en la secreción de parathormona y de la resorción ósea. En algunos pacientes, se puede presentar hiperparatiroidismo secundario grave, con la consecuente aparición de lesiones óseas líticas conocidas como TP3–6.
Los TP pueden comprometer el esqueleto axial o apendicular. En las radiografías lucen como imágenes quísticas, ya que generalmente no comprometen las corticales, sin embargo, pueden parecer también lesiones líticas únicas o múltiples. Generalmente, cuando son lesiones pequeñas, en etapas iniciales, el tratamiento del hiperparatiroidismo puede generar involución del tumor.
Presentación del casoPresentamos a un paciente masculino, de 29 años de edad con antecedente de nefrectomía derecha, quien tiene diagnóstico de IRC en estado terminal, en tratamiento con hemodiálisis 3 días a la semana, y presenta cuadro clínico de 4 meses de evolución, que consiste en la aparición de una masa en la punta del dedo anular derecho posterior a un traumatismo. Refiere que dicha masa ha ido aumentando en tamaño y en dolor progresivamente, motivo por el cual ingresa por Urgencias de nuestra institución.
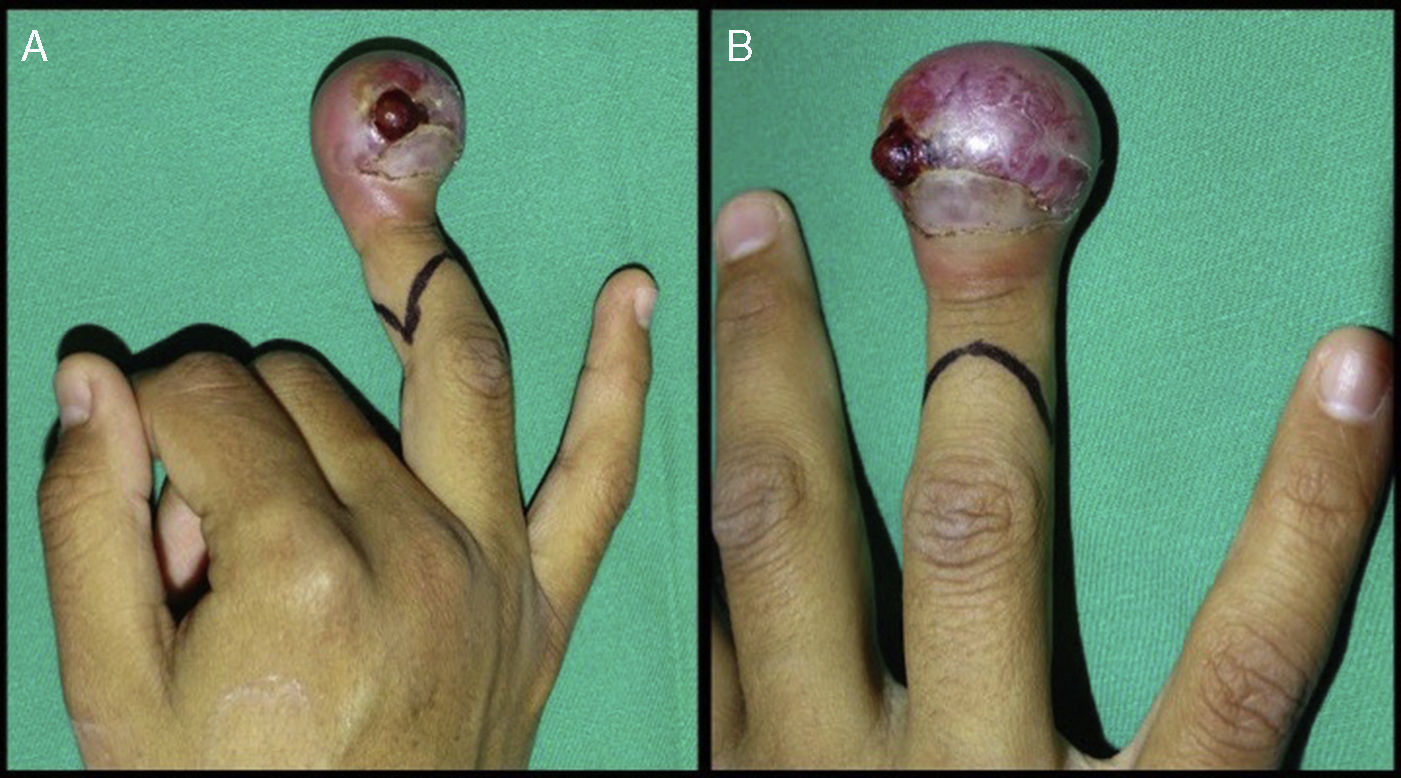
Luego del examen físico minucioso, identificamos que el tamaño de la masa del dedo anular derecho mide aproximadamente 3×3cm y compromete circunferencialmente la punta, deformando la lámina ungueal (fig. 1 A-B).
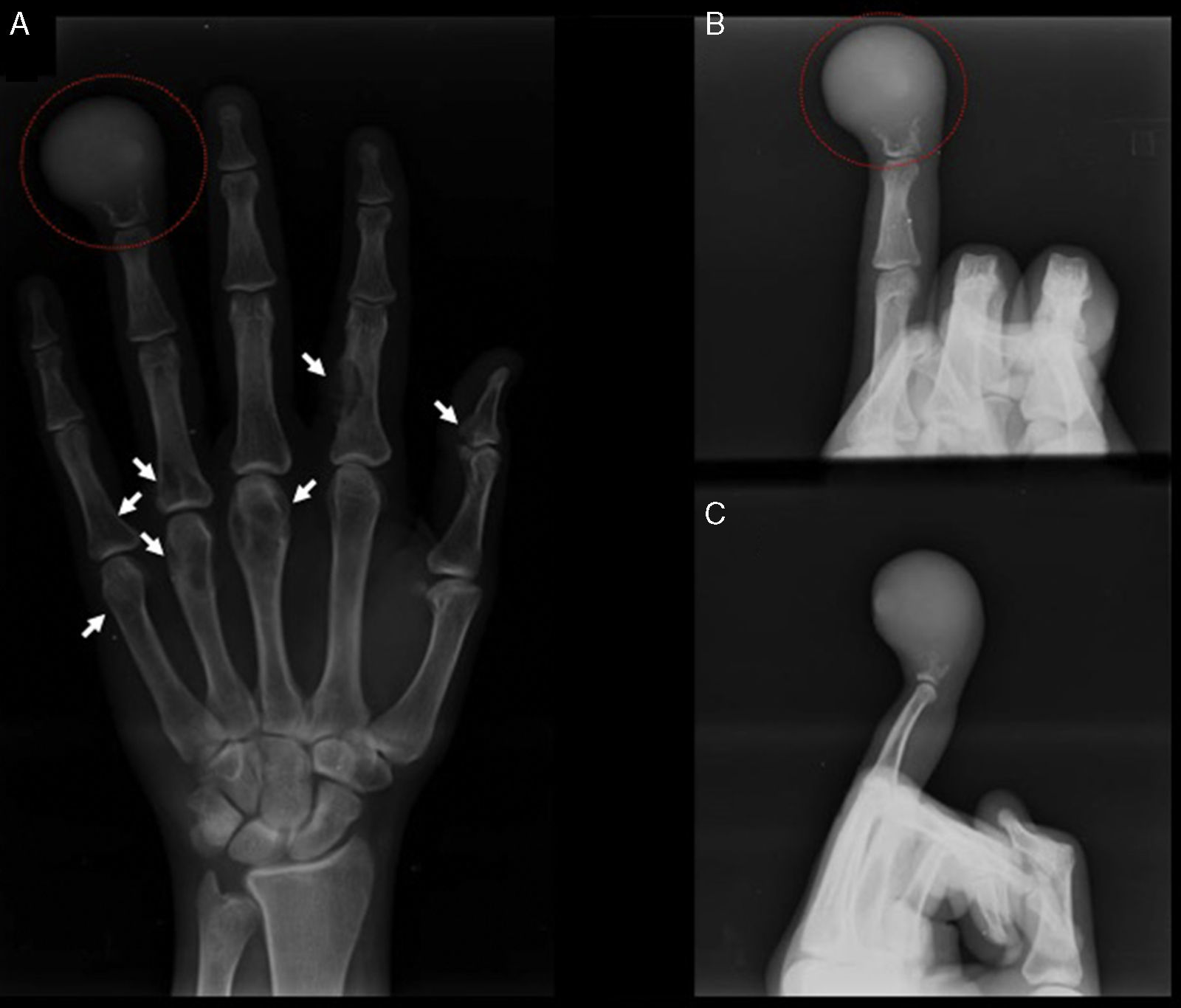
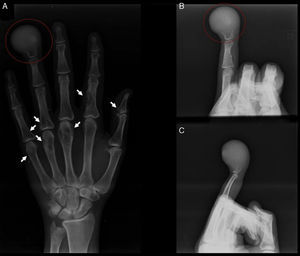
Posteriormente, se efectuaron estudios radiológicos, en donde se identifica una lesión lítica, que compromete casi completamente la falange distal del dedo anular y respeta parcialmente la superficie articular de la articulación interfalángica distal y un pequeño porcentaje de la parte proximal de la falange. Además, se observan otras lesiones menos llamativas asociadas en falanges y metacarpianos (fig. 2).
A) Se observa en el círculo rojo la imagen lítica de la falange distal del dedo anular derecho en una proyección antero-posterior. Las flechas blancas muestran las otras lesiones en falanges y metacarpianos. B y C) Se observan radiografías oblicua y lateral estrictas respectivamente, del dedo anular derecho. En el círculo rojo se observa la imagen lítica de la falange distal del dedo anular derecho.
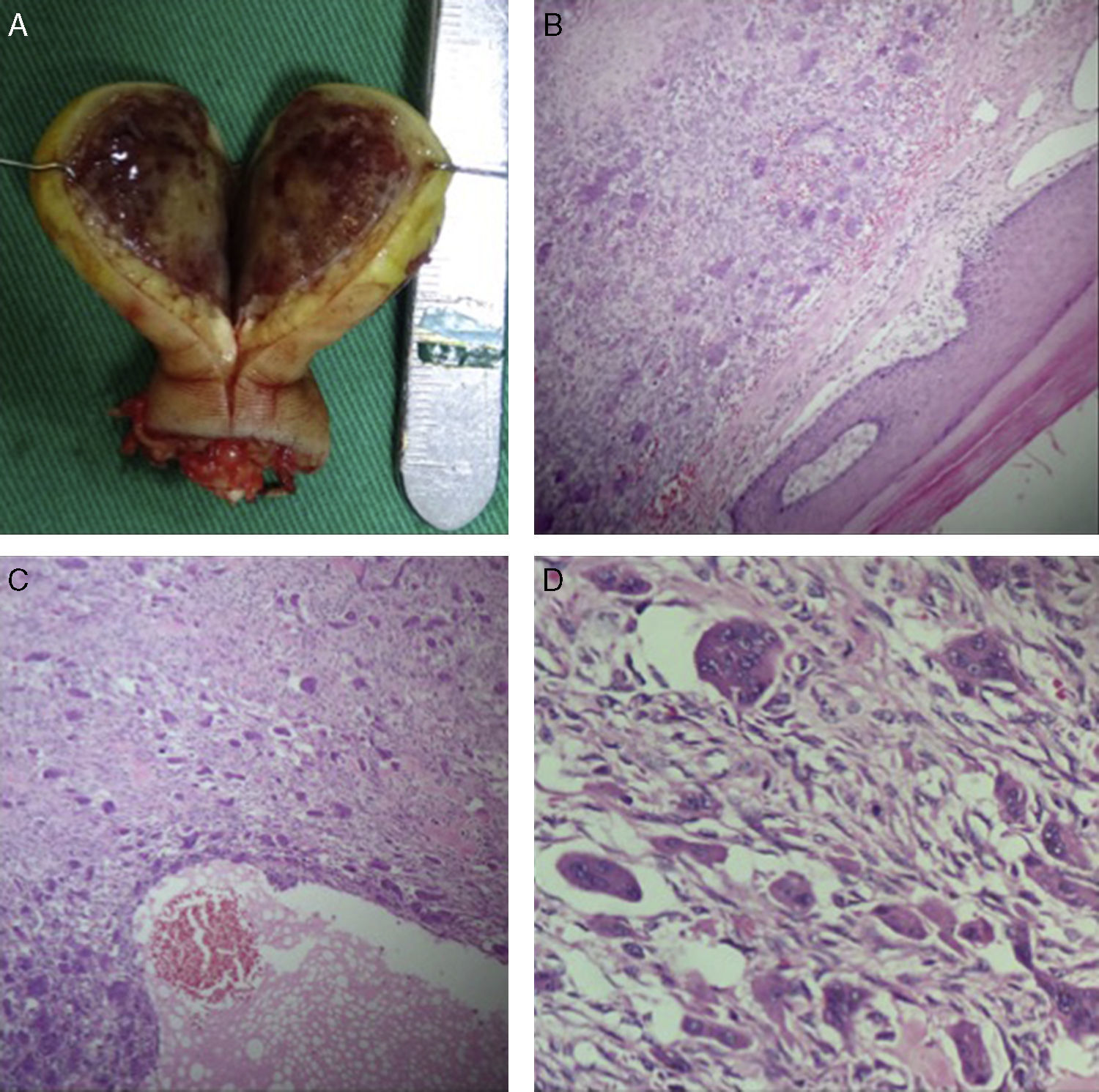
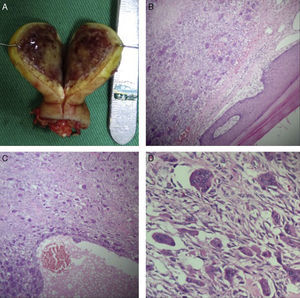
Luego de valorar clínica y radiográficamente al paciente, se concluye que el paciente presenta un TP en la falange distal del dedo anular, por lo que se practica amputación de la punta del dedo, preservando los márgenes sanos. Macroscópicamente, se confirma una masa de 2,5×3cm, en donde no es posible identificar la falange distal (fig. 3A). Histológicamente, el Departamento de Patología de nuestra institución describe una lesión bien circunscrita, compuesta por estroma rico en fibroblastos con extravasación de glóbulos rojos y abundantes células gigantes multinucleadas dispuestas en lóbulos separados por tejido óseo reactivo, con áreas quísticas de contenido hemático, lo que confirma el diagnóstico (fig. 3B-D).
A) Se observa clínicamente el contenido del TP, con ausencia de la falange distal del dedo anular derecho. Además, se observa la coloración típica del tumor por la acumulación de hemosiderina. B) Lesión circunscrita rodeada por piel acral; tinción: hematoxilina y eosina; 4x. C) Lesión compuesta por estroma rico en fibroblastos con extravasación de glóbulos rojos; tinción: hematoxilina y eosina; 20x. D) Células gigantes multinucleadas dispuestas en lóbulos; tinción: hematoxilina y eosina; 40x.
El paciente se encuentra en tratamiento de la IRC y del hiperparatiroidismo secundario en los Servicios de Nefrología y Endocrinología y, hasta el momento, no ha presentado recidivas ni aparición de nuevos tumores.
DiscusiónLos TP, también conocidos como osteoclastomas, son los tumores óseos más frecuentes en el hiperparatiroidismo secundario. A pesar de presentarse como lesiones invasivas, no tienen potencial de malignizar. Se presentan más frecuentemente en la mandíbula, esternón, pelvis, costillas y fémur2. La presentación en la mano es muy rara y poco reportada.
Al estar frente a un tumor óseo con características líticas, nos encontramos con varios posibles diagnósticos, incluyendo tumor de células gigantes (TCG), quiste óseo aneurismático, condroblastoma, fibroma no osificante, quiste óseo simple, osteosarcoma, TP por hiperparatiroidismo, encondroma, metástasis, condrosarcoma, y hasta un granuloma de células gigantes.
En cuanto al TCG y el TP, ambos se derivan de células precursoras de osteoclastos, con similitudes histológicas y radiológicas. Sin embargo, el primero es un tumor primario, y en TP es consecuencia de hiperparatiroidismo5.
Reichet et al.5 presentan un caso de una mujer de 38 años de edad, con un tumor osteolítico de la epífisis distal del quinto metacarpiano, que inicialmente fue tratado con legrado del tumor y aplicación de injerto de corticoesponjosa pensando que se trataba de un TCG. En vista de la recurrencia, con la paratiroidectomía subtotal se logró el control del tumor y la remodelación del metacarpiano, sin recidiva al momento de la publicación del artículo. Del mismo modo, Kao et al.7 reportan el caso de un paciente de 32 años de edad, con múltiples lesiones osteolíticas en tibia y peroné izquierdo y en el cuarto metacarpiano de la mano izquierda asociadas a disminución en la densidad mineral ósea. Fue equivocadamente diagnosticado como TCG múltiple. Sin embargo, con exámenes de extensión, bioquímica e imágenes diagnósticas, concluyeron que se trataba de TP por hiperparatiroidismo primario. Con paratiroidectomía izquierda mejoró la densidad mineral ósea y de los TP.
Franco et al. presentan a una paciente de 46 años de edad, con TP por hiperparatiroidismo secundario, que radiográficamente presentó mejoría 2,5 años después de la paratiroidectomía8.
Ertuk et al.6 presentan un atípico caso de una mujer de 28 años de edad, con un TP del cuarto metacarpiano como consecuencia de hiperparatiroidismo secundario a deficiencia dietaria de vitamina D y pobre exposición a la luz solar. Fue tratada inicialmente con legrado y biopsia, con lo que se confirmó histopatológicamente el diagnóstico, y más tarde, fue tratada con reposición de vitamina D y calcio, con lo ques se logró la resolución del tumor y remodelación del hueso.
Los reportes expuestos nos muestran que la incidencia de TP es más frecuente en pacientes jóvenes; sin embargo, muy rara vez se encuentran en las manos, y mucho menos en los dedos. A pesar de que lo indicado es tratar la enfermedad de base, en este caso, el hipotiroidismo secundario, dado que el compromiso de tejidos blandos, de lámina ungueal y de tejido óseo era muy extenso, decidimos tratar al paciente, de 29 años con IRC terminal, de una forma radical pensando en la resolución más rápida para él. En el reporte realizado por Franco et al.8, indican que se tardó 2,5 años en obtener un resultado adecuado posterior a la paratiroidectomía. En un paciente terminal, consideramos que es un tiempo muy prolongado, y con la amputación se mejora considerablemente la calidad de vida del paciente y, sobre todo, se elimina el dolor.
Actualmente, el paciente está vivo, tratado de sus enfermedades de base por los Servicios de Nefrología y Endocrinología y, luego de 10 meses de la amputación, no ha presentado recidiva ni aumento de tamaño de las otras lesiones.
Consideramos que es un caso muy interesante, ya que en la literatura son pocos los casos reportados de TP en la mano, y es el primero en que se toma en cuenta la cronicidad y condición del paciente para darle el manejo al tumor.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNinguno que declarar.