Valorar si la administración asociada de levobupivacaína a través de dos catéteres percutáneos submusculares conectados a dos bombas elastoméricas en el postoperatorio de la artrodesis instrumentada lumbar es más eficaz que el uso aislado de analgesia intravenosa controlada por el paciente con cloruro mórfico y comparar sus efectos secundarios.
Material y métodoEstudio observacional, prospectivo, de cohortes. Se comparó la necesidad de analgesia de rescate entre ambos grupos, la valoración subjetiva del dolor mediante la escala visual analógica y la presencia de efectos adversos con una y otra técnica.
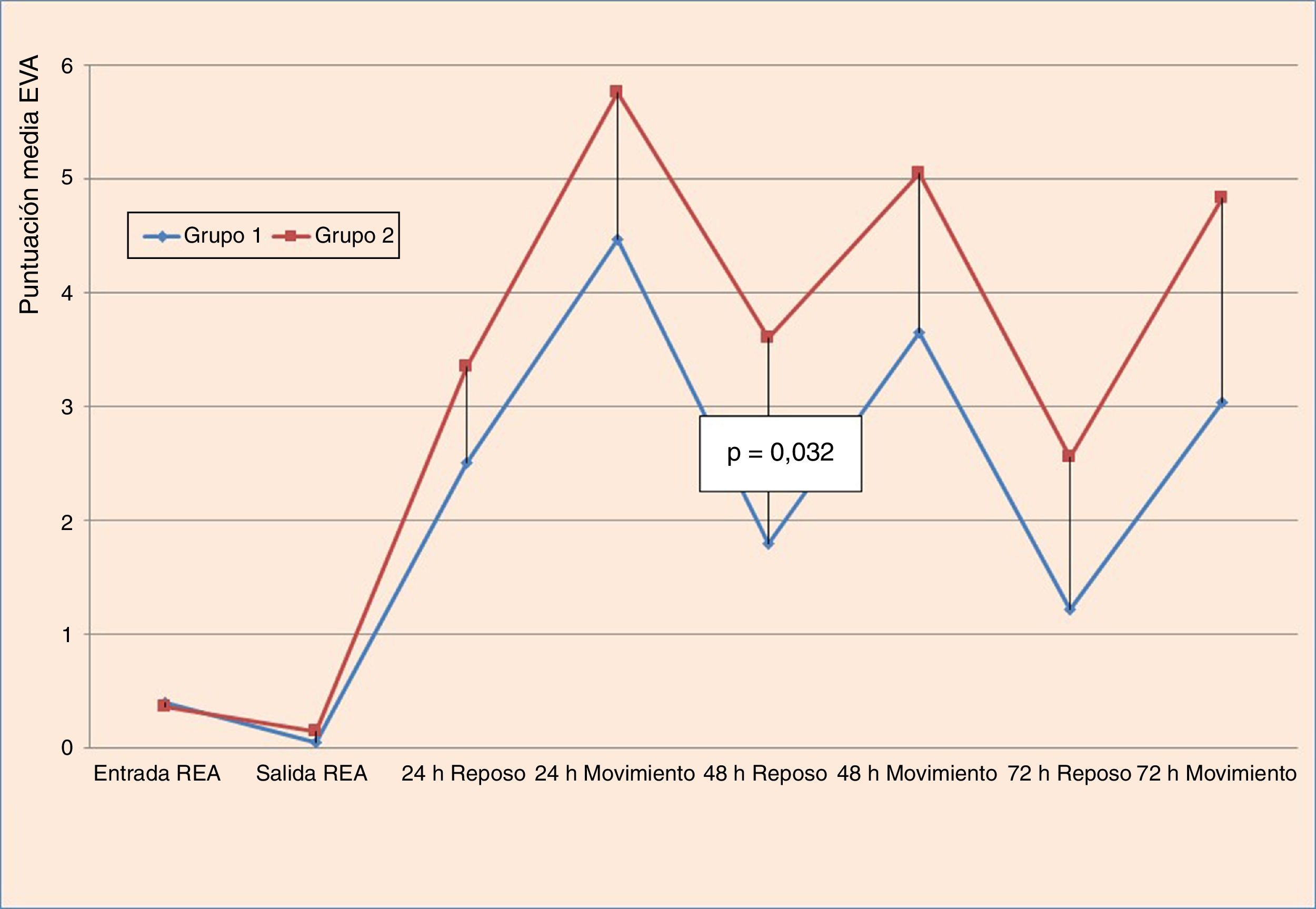
ResultadosNo se encontraron diferencias estadísticamente significativas en cuanto a las necesidades de analgesia de rescate. El dolor medido con la escala visual analógica fue significativamente menor (p = 0,032) en reposo a las 48h postoperatorias en el grupo tratado con catéteres. La escala visual analógica media en el resto de momentos presentó una tendencia a un menor dolor postoperatorio en el grupo tratado con catéteres, pero sin significación estadística. No hubo diferencias estadísticamente significativas en los efectos adversos, aunque en el grupo tratado con catéteres hubo 6 casos de efectos adversos frente a 11 casos del grupo tratado con analgesia convencional.
ConclusionesSe observó una tendencia en el grupo tratado con catéteres a presentar menor dolor postoperatorio con menos efectos indeseables, aunque las diferencias no fueron estadísticamente significativas.
To evaluate whether postoperative continuous wound infiltration of levobupivacaine through two submuscular catheters connected to two elastomeric pumps after lumbar instrumented arthrodesis is more effective than intravenous patient-controlled analgesia.
Material and methodsAn observational, prospective cohorts study was carried out. The visual analogue scale, the need for additional rescue analgesia and the onset of adverse effects were recorded.
ResultsPain records measured with visual analogue scale scale were significantly lower in the 48hours postoperative record at rest (p=.032). The other records of visual analogue scale showed a clear tendency to lower levels of pain in the group treated with the catheters. No statistically significant differences were found in the rescue analgesia demands of the patients. The adverse effects were lower in the catheter group (6 cases versus 11 cases) but without statistical differences.
ConclusionsA trend to lower pain records was found in the group treated with catheters, although differences were not statistically significant.
Existe una lesión tisular inherente al procedimiento quirúrgico que provoca un dolor postoperatorio1, siendo el control de este dolor posquirúrgico esencial para disminuir la morbilidad en nuestros pacientes.
El dolor agudo postoperatorio tras la cirugía de columna es un efecto clínico adverso que empeora los resultados en diferentes aspectos2,3. La movilización retrasada contribuye al desarrollo de complicaciones médicas como enfermedad tromboembólica venosa, íleo paralítico o neumonía aspirativa. La limitación de movilidad retrasa el tratamiento rehabilitador y dificulta la deambulación autónoma. El manejo inadecuado del dolor provoca menor satisfacción, mayor distress psicológico y facilita el desarrollo de dolor crónico. Finalmente, todo ello provoca una prolongación del tiempo de ingreso y posiblemente unos costes incrementados2,4,5. Así pues, la analgesia satisfactoria tiene no solo importancia desde el punto de vista clínico sino también desde un punto de vista económico.
Existe por tanto un acuerdo en que el tratamiento adecuado del dolor agudo postoperatorio mejora los resultados del procedimiento quirúrgico y en este sentido se han desarrollado técnicas avanzadas de analgesia que han demostrado ser eficaces5,6. Actualmente es necesario obtener información sobre cómo protocolizar estas técnicas asociándolas con otras modalidades anestésicas en los diferentes procedimientos quirúrgicos.
El objetivo de este estudio es valorar si la administración de levobupivacaína a través de dos catéteres submusculares conectados a dos bombas elastoméricas en el postoperatorio de la artrodesis instrumentada lumbar disminuye el dolor postoperatorio en las primeras 72 h y comparar su eficacia frente a la analgesia intravenosa controlada por el paciente (PCA-IV). También estudiar sus efectos secundarios y complicaciones, si ha precisado prolongarse más de 72 h y sus posibles efectos sobre la recuperación postoperatoria.
Material y métodosSe realizó un estudio observacional, de cohortes, prospectivo, en nuestra área sanitaria con pacientes sometidos a artrodesis lumbar instrumentada en nuestro centro desde 2009 a 2013. Los pacientes forman parte del registro prospectivo de datos sobre dolor posquirúrgico de la Unidad de Dolor Agudo del Servicio de Anestesiología Reanimación y Terapéutica del dolor.
Los criterios de inclusión fueron pacientes de 18 a 85 años con diagnóstico de discopatía degenerativa lumbar o estenosis de canal lumbar sometidos a una artrodesis lumbar instrumentada por vía posterior mediante técnica posterolateral o fusión intersomática transforaminal (TLIF), pertenecientes a los grupos I-III de la escala de valoración de la American Society of Anesthesiology y con un seguimiento documentado desde el postoperatorio inmediato en la Unidad de Reanimación (REA) y durante las primeras 72 h.
Los pacientes se separaron en dos cohortes según la técnica analgésica llevada a cabo en cada uno de ellos. Una primera cohorte (Grupo 1) recibió tratamiento con dos catéteres submusculares conectados a dos bombas elastoméricas de levobupivacaína 0,25% a un ritmo de infusión de 5ml/h, colocados al final del acto quirúrgico por el cirujano (sistema Painfusor. Baxter International Inc. Deerfield, Illinois). Este tratamiento se añadió a un tratamiento de PCA-IV de morfina asociado a una analgesia combinada intravenosa (IV) de dexketoprofeno (50mg/8h) y paracetamol (1g/8h), utilizando como analgesia de rescate 50mg de tramadol IV a demanda del paciente si se precisase. La bomba de PCA mantiene una infusión continua de mórfico y permite al paciente autoadministrarse un número prefijado de bolos adicionales. En caso de que la autoadministración del paciente supere unos determinados parámetros de tiempo y dosis prefijados en la bomba, las pulsaciones no producirán bolos eficaces como medida de seguridad para evitar sobredosificación. A la hora del análisis, tanto los bolos ineficaces como la demanda y administración de tramadol iv al paciente se han considerado y analizado como «necesidad de analgesia de rescate». No se han considerado para este estudio los «bolos eficaces» ya que sabemos que están en relación con momentos concretos, como las movilizaciones de las auxiliares y enfermería de planta para el aseo y las curas, y muchas veces es el propio personal sanitario el que indica al paciente que se administre un bolo antes de realizar dichas maniobras. La segunda cohorte (Grupo 2) recibió el mismo tratamiento analgésico, con los mismos parámetros de PCA-IV, la misma analgesia combinada y la misma posibilidad de rescates, pero sin los dos catéteres. Todos los pacientes de ambos grupos fueron intervenidos por el mismo cirujano, la decisión de implantar los catéteres la sugerían los anestesistas de la unidad de dolor agudo que iban a realizar el seguimiento y control de la analgesia postoperatoria.
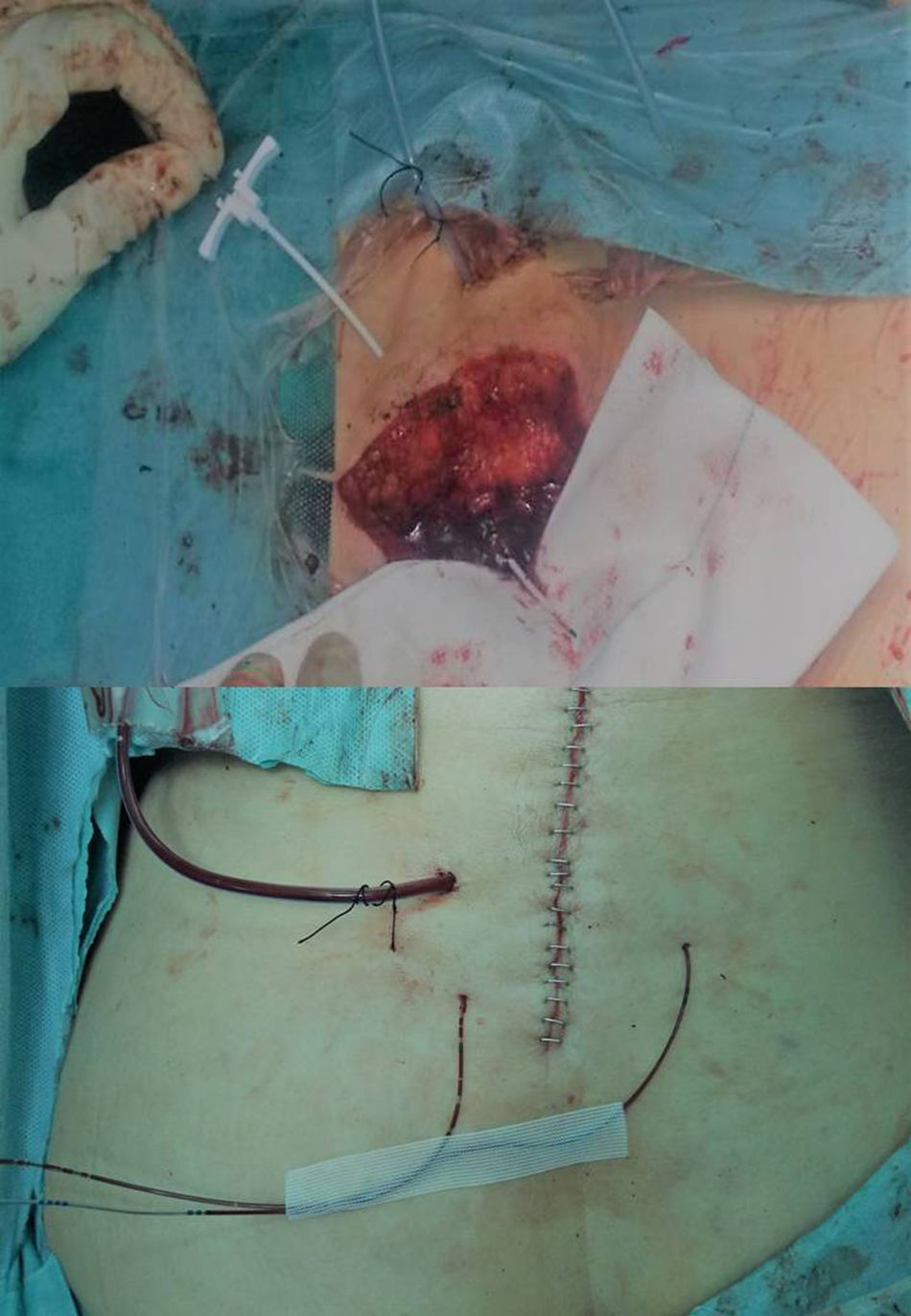
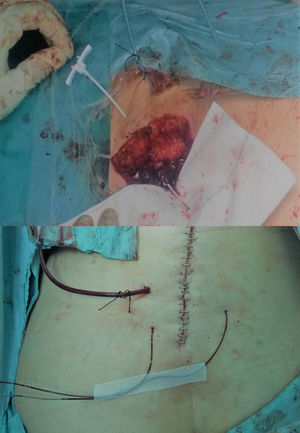
Los catéteres empleados en los pacientes del Grupo 1 presentan una punta perforada y una zona distal multiperforada con varias tallas que varían entre 7,5 y 15cm de longitud de la zona perforada (contada desde la punta), lo que permite que la infusión del anestésico cubra una zona mayor de incisión. Se introducen mediante una aguja larga recubierta con un plástico que hace de fiador temporal. El catéter se introduce a través de él después de retirar la aguja metálica, en nuestro estudio siempre antes de cerrar la herida quirúrgica, para situarlo en el lugar deseado: usualmente sobre las láminas o lateralmente a estas en los casos en los que se realizó una laminectomía descompresiva. Después de esto se fija a la piel con tiras adhesivas de papel y apósitos transparentes. Las bombas elastoméricas precargadas con el anestésico local se comienzan a utilizar inmediatamente antes de la salida del paciente del quirófano (fig. 1). Los catéteres se implantan al final de la intervención quirúrgica a través de dos punciones en la piel cercanas a la incisión quirúrgica y se retiran por protocolo a las 72 h.
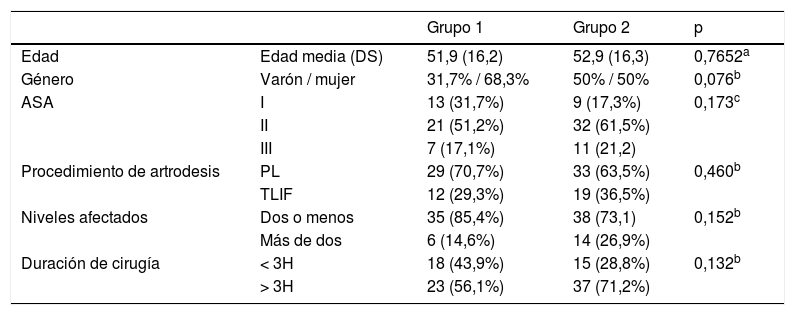
Excluidos los pacientes que no completaron el seguimiento durante las primeras 72 h, la muestra total sumó 93 pacientes, que se dividieron en 41 para el Grupo 1 y 52 para el Grupo 2. Ambos grupos eran comparables (tabla 1).
Características de las cohortes
| Grupo 1 | Grupo 2 | p | ||
|---|---|---|---|---|
| Edad | Edad media (DS) | 51,9 (16,2) | 52,9 (16,3) | 0,7652a |
| Género | Varón / mujer | 31,7% / 68,3% | 50% / 50% | 0,076b |
| ASA | I | 13 (31,7%) | 9 (17,3%) | 0,173c |
| II | 21 (51,2%) | 32 (61,5%) | ||
| III | 7 (17,1%) | 11 (21,2) | ||
| Procedimiento de artrodesis | PL | 29 (70,7%) | 33 (63,5%) | 0,460b |
| TLIF | 12 (29,3%) | 19 (36,5%) | ||
| Niveles afectados | Dos o menos | 35 (85,4%) | 38 (73,1) | 0,152b |
| Más de dos | 6 (14,6%) | 14 (26,9%) | ||
| Duración de cirugía | < 3H | 18 (43,9%) | 15 (28,8%) | 0,132b |
| > 3H | 23 (56,1%) | 37 (71,2%) |
ASA: American Society of Anesthesiology; DS: desviación estándar; PL: posterolateral; TLIF: fusión intersomática transforaminal.
En cada grupo se estudiaron las necesidades analgésicas de rescate, la intensidad del dolor postoperatorio en reposo y en movimiento según la escala EVA (siendo 0 la ausencia de dolor y 10 el peor dolor imaginable) y los efectos adversos del tratamiento. Estos se refirieron a la presencia o no de alteraciones en el patrón respiratorio, de sedación, de náuseas, prurito o retención urinaria. Las valoraciones se llevaron a cabo en cuatro momentos: postoperatorio inmediato en la REA, a las 24, 48 y 72 h posquirúrgicas. También se valoró la frecuencia con la que se requirió prolongar el tratamiento más de 72 h.
El análisis de los datos y el estudio estadístico se realizaron con el programa IBM SPSS Statistics 21.0 (IBM Inc., Armonk, EE. UU.). Se utilizó la prueba de Chi cuadrado (χ2) con un intervalo de confianza del 95% y nivel de significación del 5% (p < 0,05) para el estudio de la necesidad de analgesia de rescate y el análisis de los efectos adversos. El estudio de los valores de la escala EVA se hizo con el test no paramétrico U de Mann-Whitney, con una significación aceptable del 5% (p < 0,05).
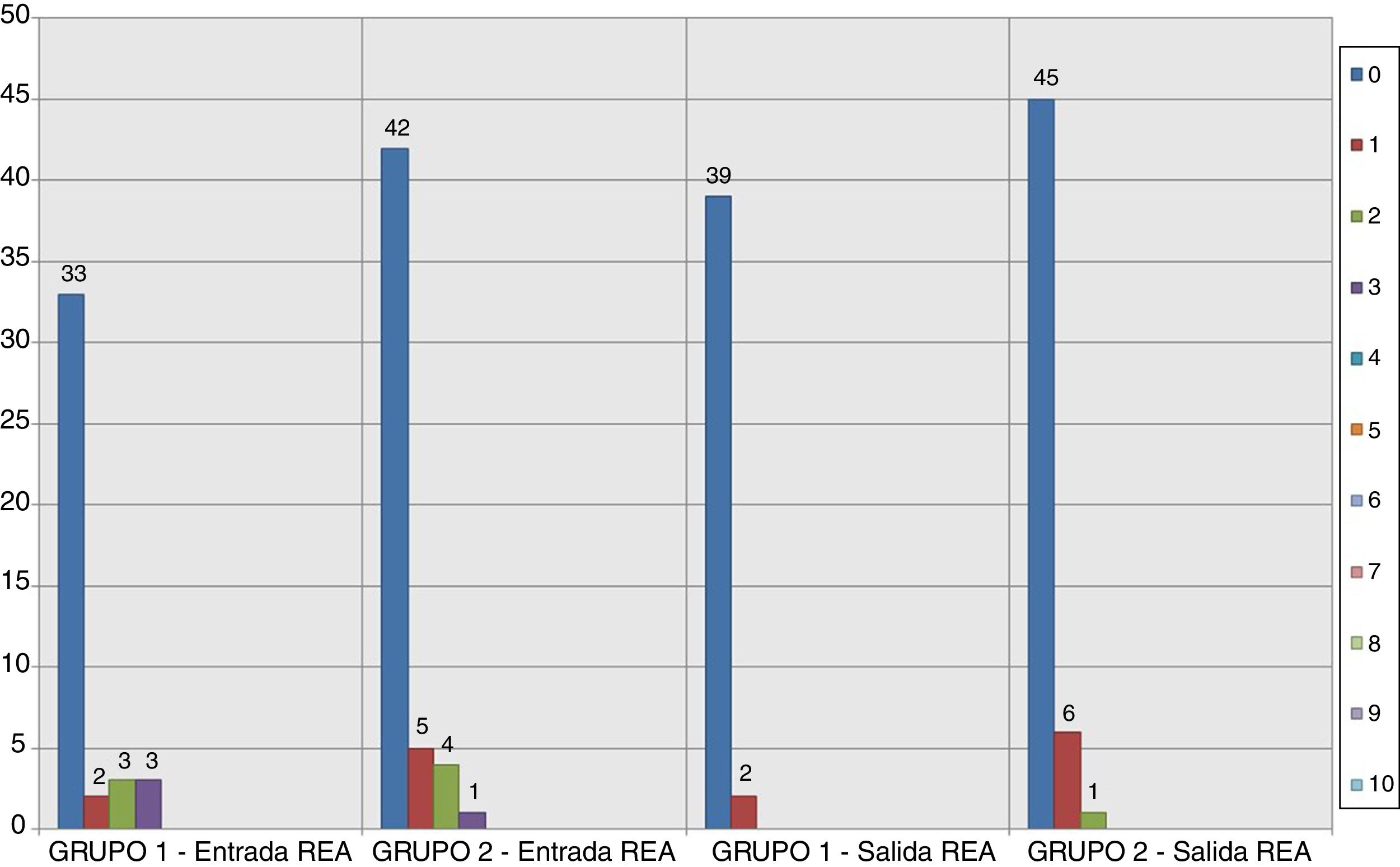
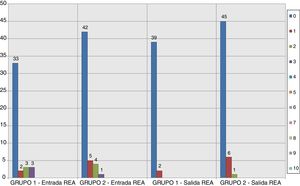
ResultadosTres pacientes del Grupo 1 (7,3%) y 7 pacientes del Grupo 2 (13,4%) necesitaron analgesia de rescate en el postoperatorio inmediato (p = 0,342). A las 24 h fueron 6 pacientes del Grupo 1 (14,6%) y 5 pacientes del Grupo 2 (9,6%) (p = 0,457). A las 48 h, 3 pacientes del Grupo 1 (7,5%) y un paciente del Grupo 2 (1,9%) (p = 0,193). Finalmente, a las 72 h, un paciente del Grupo 1 (3,5%) y un paciente del Grupo 2 (2,5%) (p = 0,817). No existieron diferencias estadísticamente significativas en ninguno de los cuatro momentos valorados en cuanto a la necesidad de analgesia de rescate entre los dos grupos.
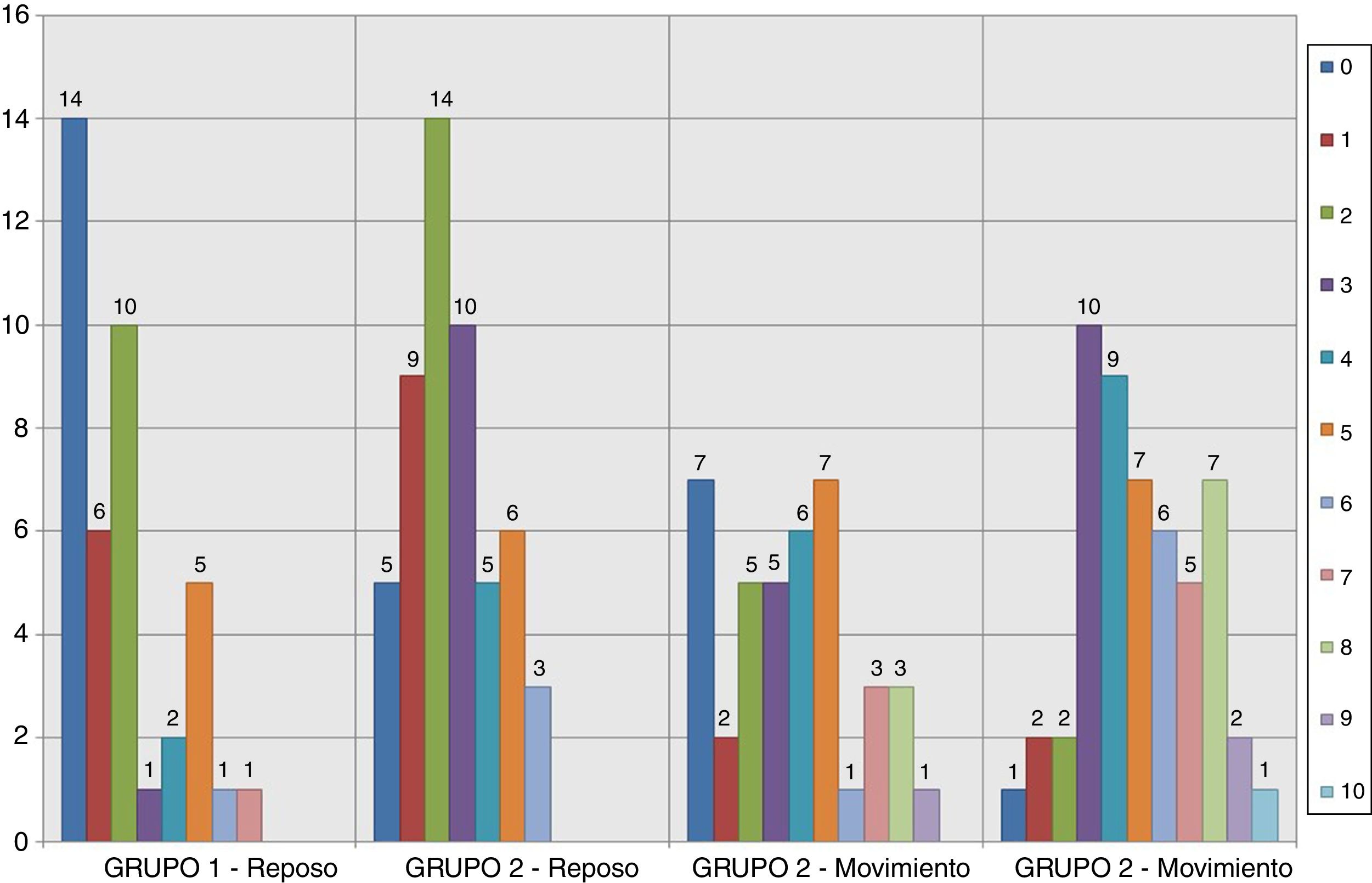
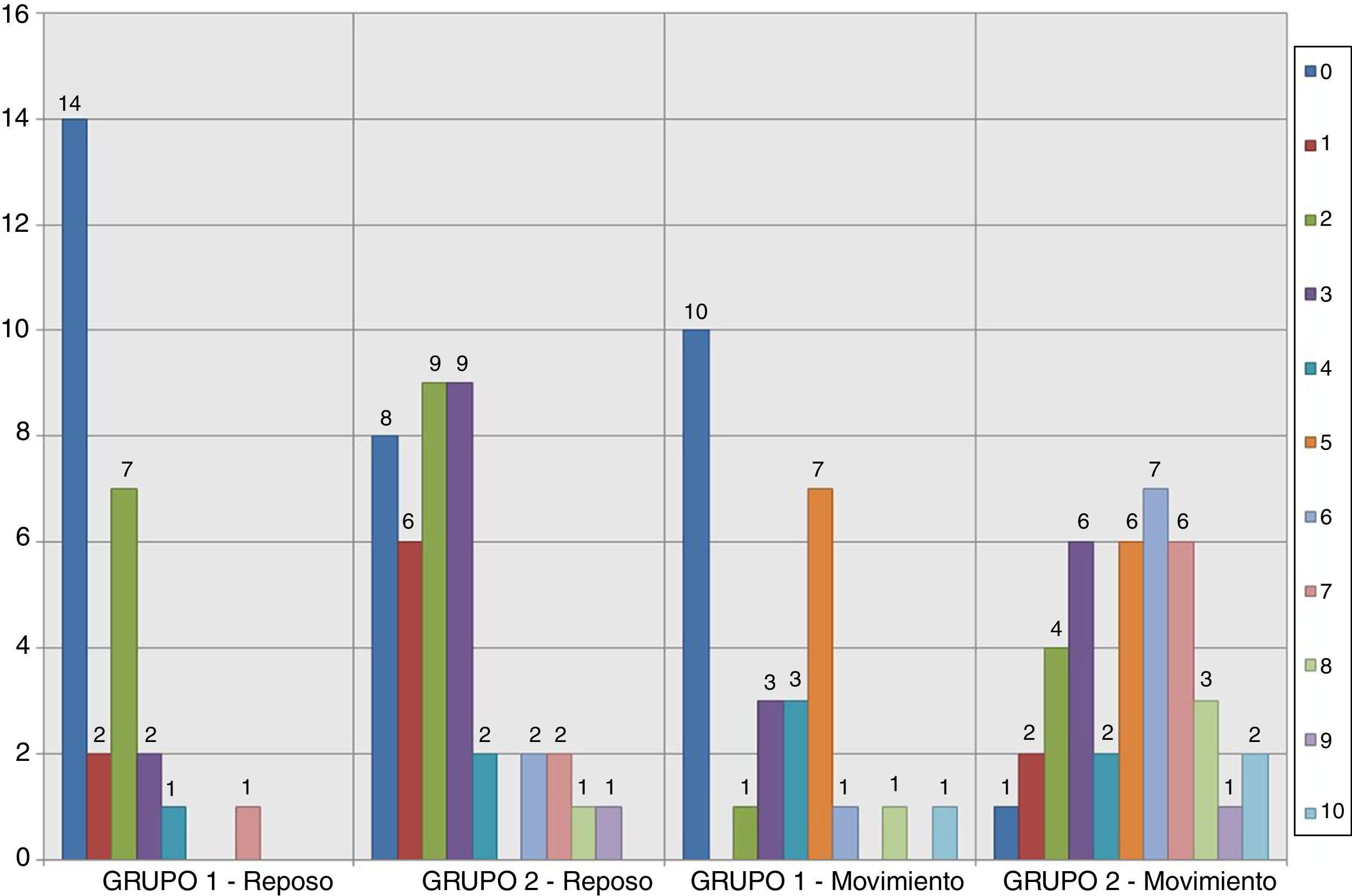
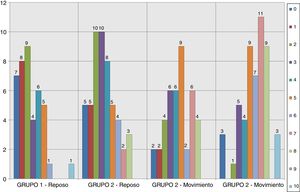
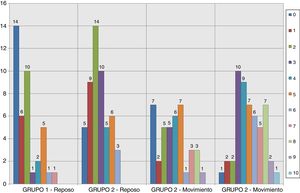
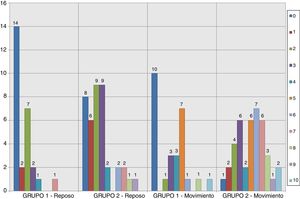
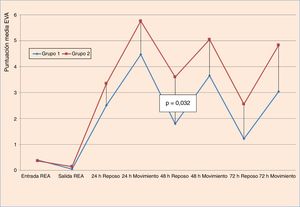
Los resultados relativos al dolor según la escala EVA a la entrada y salida de la REA en los grupos del estudio se muestran en las figuras 2–5. Hubo diferencias estadísticamente significativas, con menor dolor en el Grupo 1, en la distribución de los valores EVA en reposo a las 48 h (p = 0,032) (figs. 4–6). Atendiendo a la puntuación media de los valores de la escala EVA se observó una clara tendencia de analgesia más eficaz en el Grupo 1 aunque sin significación estadística en el resto de momentos de medición (fig. 6).
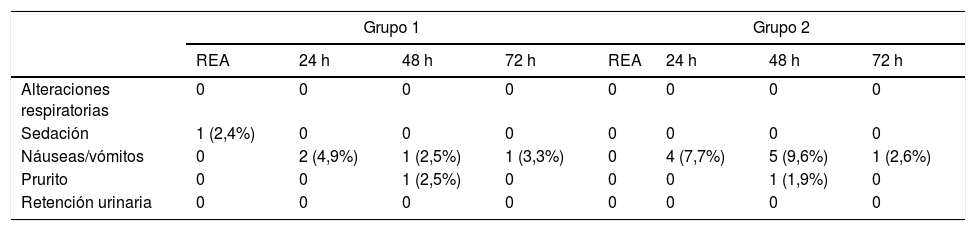
Los efectos adversos medicamentosos fueron escasos, dificultando su análisis estadístico (tabla 2). En la REA hubo un caso de sedación en el Grupo 1, frente a ninguno en el Grupo 2. En las primeras 24 h hubo 2 casos de náuseas en el Grupo 1, frente a 4 en el Grupo 2. En el segundo día se registró un caso de náuseas y uno de prurito en el Grupo 1, frente a 5 casos de náuseas y uno de prurito en el Grupo 2. A las 72 h hubo un caso de náuseas en el Grupo 1 y otro en el Grupo 2. No se identificaron diferencias estadísticamente significativas en la presentación de efectos secundarios al compararlos día a día. Agrupando todos los casos de náuseas (el efecto secundario más frecuente) del Grupo 1 (4 casos) y del Grupo 2 (10 casos en los tres días) tampoco se detectó una diferencia significativa (p = 0,207), aunque la tendencia indica una menor incidencia de efectos adversos en el grupo tratado con catéteres submusculares.
Presencia de efectos adversos. En las casillas en las que ha habido algún efecto adverso se indica el porcentaje de casos con respecto al total de ese grupo
| Grupo 1 | Grupo 2 | |||||||
|---|---|---|---|---|---|---|---|---|
| REA | 24 h | 48 h | 72 h | REA | 24 h | 48 h | 72 h | |
| Alteraciones respiratorias | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Sedación | 1 (2,4%) | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Náuseas/vómitos | 0 | 2 (4,9%) | 1 (2,5%) | 1 (3,3%) | 0 | 4 (7,7%) | 5 (9,6%) | 1 (2,6%) |
| Prurito | 0 | 0 | 1 (2,5%) | 0 | 0 | 0 | 1 (1,9%) | 0 |
| Retención urinaria | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Un paciente del Grupo 1 y 3 pacientes del Grupo 2 debieron continuar su control por parte de la Unidad de Dolor Agudo más allá de las 72 h posquirúrgicas (p = 0,431).
DiscusiónAunque es conocida la importancia del control del dolor posquirúgico se estima que un 30-86% de los pacientes postoperados presentan dolor moderado o grave a pesar de haberse desarrollado técnicas avanzadas de anestesia3.
La artrodesis instrumentada de la columna lumbar es un procedimiento quirúrgico frecuente que puede asociar dolor importante en el postoperatorio. Si no se controla de modo satisfactorio podría añadir comorbilidades médicas y sufrimiento al paciente.
No existe la modalidad analgésica ideal, existiendo diferentes estrategias de tratamiento, la mayoría de las cuales suelen sustituirse por analgésicos orales al cabo de 72 h de la intervención. Se puede realizar una anestesia intradural para el control del dolor durante la intervención y durante el postoperatorio inmediato. En algunas publicaciones más antiguas se ha abogado por realizar infiltraciones puntuales de la musculatura y/o en el plano subcutáneo en el momento del cierre de la herida quirúrgica, generalmente en incisiones pequeñas7–9. Otra posibilidad es realizar la intervención con anestesia general y añadir opioides epidurales o intradurales durante el procedimiento. Sin embargo, el dolor postoperatorio agudo suele prolongarse varios días, cuando ya ha desaparecido el efecto del opioide. El uso de PCA-IV con opioides asociados a AINE sistémicos es la técnica de elección en nuestro centro. Consiste en la infusión continua de una dosis prefijada de analgésico, siendo el paciente quien, en función de su dolor, se administra pequeñas dosis de opioide intravenoso adicionales durante el postoperatorio. Otra modalidad analgésica consiste en la administración continua de opioides o anestésicos locales a través de un catéter epidural colocado antes o durante la intervención6.
Hay estudios que comparan el uso del catéter epidural continuo con la PCA-IV de morfina sin que se hayan podido demostrar diferencias significativas en la intensidad del dolor que reducen o en la incidencia de efectos adversos que provocan10. A través del catéter epidural se pueden administrar anestésicos locales solos o asociados a opioides, existiendo bibliografía al respecto en cirugía de escoliosis10,11. El principal inconveniente de la analgesia epidural con anestésicos locales es que puede dificultar la valoración neurológica y retrasar el diagnóstico de posibles complicaciones de la intervención. Por otra parte, exponen al paciente a hematomas o infecciones12, lo que suele retraer a los cirujanos de columna de su uso.
La infiltración continua de la herida quirúrgica con anestésico local que modula la transmisión periférica del dolor es otra posibilidad7. La técnica se utiliza en intervenciones quirúrgicas con postoperatorios dolorosos, como son la cirugía mayor abdominal o la cesárea13,14. También se ha empleado en procedimientos de ortopedia con buenos resultados comparado con placebo15–18, y se ha sugerido en las de columna19. La infiltración de la herida quirúrgica es una modalidad analgésica fácil de realizar, sencilla, segura, barata y con pocas complicaciones que puede mantenerse durante los 2-3 primeros días del postoperatorio, cuando más intenso es el dolor20. Los anestésicos locales son los principales agentes empleados a través de los catéteres de infiltración de la herida quirúrgica puesto que bloquean la conducción nerviosa y reducen la respuesta inflamatoria debido a sus propiedades antiinflamatorias y antimicrobianas21. No identificamos en nuestro trabajo mayor incidencia de complicaciones locales en el grupo donde se empleó la técnica de infusión continua; esta seguridad también se ha contrastado en otros procedimientos y localizaciones22. El principal inconveniente de las técnicas de infiltración de la herida quirúrgica es que no bloquean estructuras profundas, por lo que solo son recomendables para pequeñas incisiones y en forma de administración subcutánea. Para buscar una mayor eficacia en el bloqueo sensitivo de niveles profundos se puede plantear el uso de catéteres colocados submuscularmente en el espacio comprendido entre la musculatura disecada durante la cirugía y las láminas vertebrales23,24.
La investigación actual se dirige a conocer cómo introducir estas técnicas en los protocolos multimodales de tratamiento del dolor postoperatorio para cada patología o procedimiento25,26. En nuestro estudio observamos que los pacientes en los que se realizó infiltración continua de la herida quirúrgica con anestésico local apenas se precisó analgesia de rescate, si bien tampoco la necesitaron los del grupo considerado como control. La reducción del dolor en la escala EVA reveló una tendencia a una mayor respuesta analgésica en el Grupo 1, como también otros habían apuntado19,23,27. Los efectos adversos que se registraron en nuestra serie fueron reducidos, con una menor incidencia de náuseas, que es el principal efecto secundario que ocurre en los tratamientos con opioides. Aunque sin diferencias estadísticamente significativas, en el Grupo 1 ocurrieron en el 4,9% de los casos durante el primer día y en el 2,5% durante el segundo; frente al 7,7% y 9,6% del Grupo 2. Todo ello, asociado a un menor consumo de opioides en los casos con PCA-IV, redundaría en una recuperación más rápida de los pacientes28. Es, de hecho, la tendencia, desde hace unos años, el empleo de técnicas combinadas de analgesia, o analgesia multimodal, que permite mejorar la calidad percibida por el paciente de la analgesia junto con un ahorro de opiáceos y una disminución de los efectos secundarios4,6,13.
Las principales limitaciones de nuestro estudio incluyeron el hecho de ser observacional y un tamaño muestral relativamente reducido (n = 93). No fue una limitación el aprendizaje de la técnica de implantación del catéter porque se había instruido al personal de enfermería en su manejo con casos previos antes de empezar la recopilación de pacientes para el estudio.
Otro de los puntos a considerar es conocer cuáles son las dosis y flujos de admnistración óptimos, así como los catéteres más adecuados29. En nuestro estudio el beneficio encontrado por la asociación de terapias es relativo y uno de los motivos puede ser la dosis completa de anestésico, el ritmo de infusión o incluso el tipo de catéter empleado, no hay una recomendación definitiva sobre estos aspectos del tratamiento, pero sí está aclarado que las concentraciones plasmáticas alcanzadas con este tipo de terapias son limitadas y la posibilidad de complicaciones sistémicas son escasas30.
En conclusión, en nuestro trabajo, la infiltración continua de la herida quirúrgica con anestésico local muestra una tendencia a disminuir el dolor postoperatorio en pacientes con artrodesis lumbar instrumentada, con menores efectos secundarios, pero continúa sin haber evidencia científica suficiente. A la vista de la tendencia observada en nuestro estudio, y la bibliografía existente, parece recomendable la realización de nuevos estudios para resolver la controversia.
Nivel de evidenciaEstudio de cohortes prospectivo. Nivel de evidencia 2b.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.