El coronavirus 2 del síndrome respiratorio agudo grave (severe acute respiratory syndrome coronavirus 2 o SARS-CoV-2), que origina la enfermedad denominada COVID-19 (coronavirus infectious disease-19), era una enfermedad desconocida en el mundo hasta el 31 de diciembre de 2019 cuando las autoridades sanitarias de la ciudad china de Wuhan informaron sobre la aparición de 27 personas diagnosticadas de un síndrome respiratorio agudo grave causado por un virus de origen desconocido1.
La situación actual, tanto por el número de países afectos como por el número de casos reportados, constituye oficialmente desde el 11 de marzo de 2020 una pandemia2, suponiendo una emergencia sanitaria mundial de primer nivel.
Este síndrome, al que nos venimos enfrentado en España desde el 31 de enero de 2020 —fecha del primer caso diagnosticado en nuestro país— y del que se han notificado 241.550 casos confirmados por prueba de reacción en cadena de la polimerasa (polymerase chain reaction o PCR), ha causado ya la muerte de 27.136 personas (a 7 de junio de 2020), el 86,6% mayores de 69años3.
Al ser España uno de los países más envejecidos (el 19,3% de la población española tiene 65años o más) y con una mayor expectativa de vida de Europa (media de 83,4años hasta este brote)4, la COVID-19 se ha convertido en una verdadera emergencia geriátrica, debido sobre todo a que la población de mayor edad es especialmente susceptible a esta infección y a desarrollar formas graves de la enfermedad, así como a tener una mayor tasa de mortalidad por la misma.
Este aumento de la mortalidad por COVID-19 en el paciente mayor (hasta de un 15% en mayores de 80años)5 se ha asociado tanto a la fragilidad como a las comorbilidades previas (especialmente la enfermedad cardiovascular)6, situaciones que normalmente conllevan una respuesta inmunológica más pobre.
Los pacientes con fractura de cadera son generalmente mayores, frágiles y comórbidos, debiendo superar, en cualquier situación, tanto el estrés de la propia fractura como el de la hospitalización y la cirugía necesarias para su tratamiento. Si a estos hechos se le añade la repercusión de la cascada inflamatoria y la afectación respiratoria y multiorgánica que tiene la infección por SARS-CoV-2 en los pacientes adultos7, resulta evidente que esta afección presente una alta mortalidad en los pacientes mayores8 con este tipo de fractura.
La mayoría de las fracturas por fragilidad ocurren en el hogar a consecuencia de caídas casuales, con lo que era de esperar que la política de aislamiento social no las evitaría. Por esta misma razón, no se preveía a priori, tampoco, una reducción significativa en la incidencia de las fracturas por fragilidad de la cadera (FxFrgCad) durante este período. Sin embargo, mientras varios autores han observado una disminución general de hasta el 40% en el número de atenciones por fractura —constatando al mismo tiempo la no disminución de la incidencia de fracturas por fragilidad en general ni de la de fracturas de cadera en particular—9,10 otros sí han identificado una reducción específica en la incidencia de este tipo de fracturas11,12, aunque reconociendo que puede haber ocurrido una presentación tardía de las mismas en la evolución temporal de la pandemia, tal y como postulaba alguna de las guías clínicas recientemente publicadas13. En cualquier caso, la cirugía de la FxFrgCad ha sido, es y será una de las operaciones más comúnmente realizadas durante todo el tiempo de pandemia, llegando a suponer para varias series clínicas más del 50% de las cirugías con hospitalización10,11,14.
Por otro lado, debido a que durante esta pandemia el número de pacientes que han precisado, precisan o precisarán una cama de hospitalización o cuidado crítico intermedio puede exceder en algún momento a los recursos del hospital, la respuesta del equipo médico y quirúrgico debe ser rápida, procurando garantizar los mejores estándares de calidad posibles al mayor número de pacientes13. Para ello, resulta prioritario establecer circuitos diferentes para pacientes no infectados e infectados por SARS-CoV-2, que eviten el contagio tanto de los profesionales como el cruzado entre pacientes.
Y el manejo médico-quirúrgico de la FxFrgCad del anciano ha de seguir estos mismos principios. Por ello, las unidades de Ortogeriatría han de desempeñar un papel asistencial clave. El trabajo conjunto de los médicos de urgencias, geriatras, cirujanos ortopédicos y anestesistas ha de permitir determinar la situación previa del paciente, establecer el tipo de circuito de atención (SARS-CoV-2 negativo o SARS-CoV-2 positivo)13, y fijar la opción de tratamiento más recomendada, con el fin de obtener los mejores resultados clínicos a la vez que se optimiza la utilización de recursos y se disminuye la ocupación de camas.
El presente documento, elaborado conjuntamente por la Sociedad Española de Fracturas Osteoporóticas (SEFRAOS) y la Sociedad Española de Geriatría y Gerontología (SEGG), pretende con una serie de recomendaciones conjuntas ayudar a los profesionales al manejo operativo de las FxFrgCad durante este período de pandemia y su desescalada.
Es importante tener en cuenta que, dado que la información médica evoluciona con extrema rapidez, lo expuesto en el presente documento puede ser susceptible de modificación en función de la evidencia que se vaya acumulando y publicando durante la pandemia, por lo que serían actualizadas en el caso de que apareciesen cambios significativos.
Fracturas y COVID-19Varios trabajos de China15, Europa9,16,17 y Norteamérica18 documentan la epidemiología y clínica de las fracturas en pacientes con enfermedad COVID-19, tanto de forma general como específica para las FxFrgCad.
En todas las series, la presentación de la fractura se solapó con diversos síntomas de la infección (fiebre, tos y disnea), bien ya en urgencias o durante el postoperatorio. Radiológicamente destacaban la opacidad pulmonar en vidrio esmerilado, signos de hipertensión pulmonar y un moteado bilateral múltiple en las radiografías y tomografías computarizadas (TC) de tórax. Desde el punto de vista epidemiológico, llamaba la atención que una parte importante de las infecciones eran de carácter nosocomial15,19.
En las diversas series, el porcentaje de pacientes COVID-19 positivos con FxFrgCad varía entre el 15 y el 37%10,16,18, presentando los casos positivos una comorbilidad según el índice de Charlson similar a la de los pacientes negativos, aunque con una puntuación mayor en la escala anestésica ASA18, como era esperable en una valoración perioperatoria de un paciente con infección aguda.
Un gran estudio multicéntrico señala una mortalidad general del 23,8% en pacientes intervenidos por cualquier causa y especialidad que desarrollaron COVID-19 en la semana previa o en el mes posterior a la intervención quirúrgica, porcentaje que para la cirugía ortopédica aumenta al 28,8%19. Y aunque el porcentaje de mortalidad en el postoperatorio precoz de los pacientes con FxFrgCad y enfermedad COVID-19 igualmente ha demostrado ser muy elevado (30 y 60% según las diferentes series publicadas)10,15–18, también se ha descrito una clara mejoría de los parámetros clínicos (particularmente los respiratorios)19 y de la evolución tras la cirugía17.
Por ello, y de acuerdo con los resultados de todos estos trabajos, cuatro podrían ser las premisas generales sobre el manejo de las fracturas durante la pandemia COVID-19:
- 1.
Los síntomas de la infección por SARS-CoV-2 en los pacientes con fracturas son similares a los de los pacientes COVID-19 positivos sin fracturas.
- 2.
El hecho de que algunas de las infecciones puedan ser de carácter nosocomial habla de la necesidad de realizar un cribado y una prueba diagnóstica preoperatoria de COVID-19 a todos los pacientes con fractura, y especialmente a los ancianos con FxFrgCad.
- 3.
Este mismo hecho confirma la necesidad de establecer dos circuitos independientes (circuito estándar o NO-COVID-19 y circuito COVID-19 positivo) que eviten la infección cruzada entre los pacientes, y entre los pacientes y los profesionales.
- 4.
La elevada tasa de complicaciones y mortalidad obliga a que la decisión de tratar quirúrgicamente a un paciente con fractura e infección COVID-19 deba estar basada en una rigurosa evaluación de los riesgos y beneficios de la intervención, especialmente si se trata de una FxFrgCad.
Un documento de consenso de múltiples sociedades científicas, publicado bajo el amparo del Sistema Nacional de Salud (National Health Service o NHS) británico el 25 de marzo de 2020, recomienda que las decisiones de manejo clínico de una patología durante cualquier incidente grave han de tener en cuenta tanto los recursos disponibles como el impacto que esa patología pueda tener sobre la comunidad, indicando que el manejo no quirúrgico de algunas fracturas por fragilidad pudiera reducir la carga de hospitalización quirúrgica de los hospitales y, por tanto, del NHS, liberando camas para casos más urgentes y protegiendo al paciente de una exposición más prolongada en el entorno hospitalario13.
A pesar de que ese mismo documento considera que hay pocas evidencias para apoyar directamente alguna sugerencia en concreto, entendemos que las siguientes recomendaciones generales sobre las fracturas de cadera debieran tenerse en consideración:
- •
La FxFrgCad conlleva normalmente ingreso hospitalario, por lo que para su manejo se precisan recursos hospitalarios y extrahospitalarios independientemente del tratamiento elegido. Es más, el manejo no quirúrgico de estas fracturas a menudo da lugar a una mayor dependencia y necesidad de cuidados.
- •
En la FxFrgCad el beneficio del tratamiento quirúrgico supera al tratamiento conservador en la mayoría de los casos, razón por la que lo recomendamos como forma de tratamiento de este tipo de fracturas en época de pandemia COVID-19.
- •
La infección sospechada o confirmada por SARS-CoV-2 no debe ser, por tanto, una razón para no indicar o retrasar el tratamiento quirúrgico de la FxFrgCad del anciano.
- ∘
No obstante, en algunos pacientes muy frágiles con elevada comorbilidad y alto riesgo de mortalidad secundaria a la infección COVID-19 se debe considerar el tratamiento conservador, con abordaje paliativo adaptado a los síntomas.
- ∘
- •
Resulta por tanto necesario que geriatras, cirujanos ortopédicos y anestesistas consensuen y justifiquen documentalmente la decisión individualizada sobre el tipo de tratamiento a realizar, y, en su caso, el momento de abordar la cirugía y su tipo13.
- •
Las instituciones sanitarias y las direcciones de los centros deben estructurar circuitos diferenciados (estándar o NO-COVID-19 y COVID-19) para el manejo pre-, intra- y postoperatorio de los pacientes con FxFrgCad del anciano con y sin infección por SARS-CoV-2, así como garantizar la dotación de todas las medidas de prevención de transmisión de esta enfermedad.
- ∘
Tanto dichas instituciones, como todos los profesionales pertenecientes a ellas, deben garantizar el cumplimiento de las medidas de prevención de transmisión de la enfermedad (mantener la distancia, higiene de manos, limpieza de superficies y utilizar el material de protección adecuado).
- ∘
Del mismo modo, pensamos que han de tenerse en cuenta las siguientes recomendaciones para el manejo de los pacientes con FxFrgCad (institucionalizados o no institucionalizados) en el servicio de Urgencias:
- •
Estructurar la atención en dos circuitos diferenciados de pacientes: con o sin infección por SARS-CoV-220.
- ∘
Idealmente, el circuito de aislamiento se dispondrá en un área diferenciada, y será atendido por personal sanitario específicamente dedicado a ella.
- ∘
Sería deseable además que el circuito de aislamiento se extendiera a la realización de pruebas complementarias, con salas de radiología dedicadas a pacientes con y sin sospecha de infección.
- ∘
- •
Recomendar que a todos los pacientes que ingresan por Urgencias se les realice inicialmente un check-list validado de cribado de afectación COVID-19, básicamente destinado a la identificación de una infección respiratoria aguda.
- •
De acuerdo con ello, clasificar al paciente como caso posible (paciente con infección respiratoria aguda leve al que no se le ha realizado la prueba de diagnóstico microbiológico), probable (paciente con infección respiratoria aguda grave con criterio clínico y radiológico compatible con un diagnóstico no confirmado) o confirmado de COVID-19 (paciente que cumple criterios de confirmación de la infección por laboratorio)20,21.
- ∘
El raciocinio de esta decisión deberá ser claro y documentarse adecuadamente, recomendando además no demorar esta clasificación en espera de los resultados de las pruebas diagnósticas de SARS-CoV-213.
- ∘
Recomendamos igualmente que los pacientes asintomáticos que no hayan tenido contacto con un caso confirmado o que no estén en autoaislamiento sean enfocados inicialmente como caso no probable de COVID-19, teniendo presente siempre que los pacientes ancianos pueden no presentar síntomas típicos de infección por SARS-CoV-2.
- ∘
- •
Realizar una valoración clínica (basada fundamentalmente en la identificación de infección respiratoria aguda), una analítica, una radiografía de tórax (en busca de signos compatibles con afectación pulmonar por SARS-CoV-2) y, en su caso, una TC de tórax como ayuda al diagnóstico22.
- ∘
Recomendamos igualmente valorar parámetros clínicos no respiratorios sugestivos de infección COVID-19, como fiebre, diarrea, anosmia, ageusia, etc.
- ∘
Recomendamos que la analítica incluya transaminasas, LDH, proteína C reactiva, dímero D y ferritina como ayuda al diagnóstico y pronóstico de la infección COVID-19.
- ∘
- •
Realizar una prueba diagnóstica de infección por SARS-CoV-2 (preferentemente una PCR) a todos aquellos casos posibles o probables22,23.
- ∘
Recomendamos que los pacientes esperen por el resultado de dicha prueba en el servicio de Urgencias, siempre y cuando la ocupación lo permita. Si no, ingresará como caso posible en aislamiento en espera del mismo.
- ∘
Si bien los llamados «test rápidos» ofrecen resultados en minutos, su variable precisión a la hora de detectar los anticuerpos relevantes contra el SARS-CoV-2 y su dificultad de interpretación hacen que, lamentablemente, no puedan indicarse de manera generalizada22.
- ∘
- •
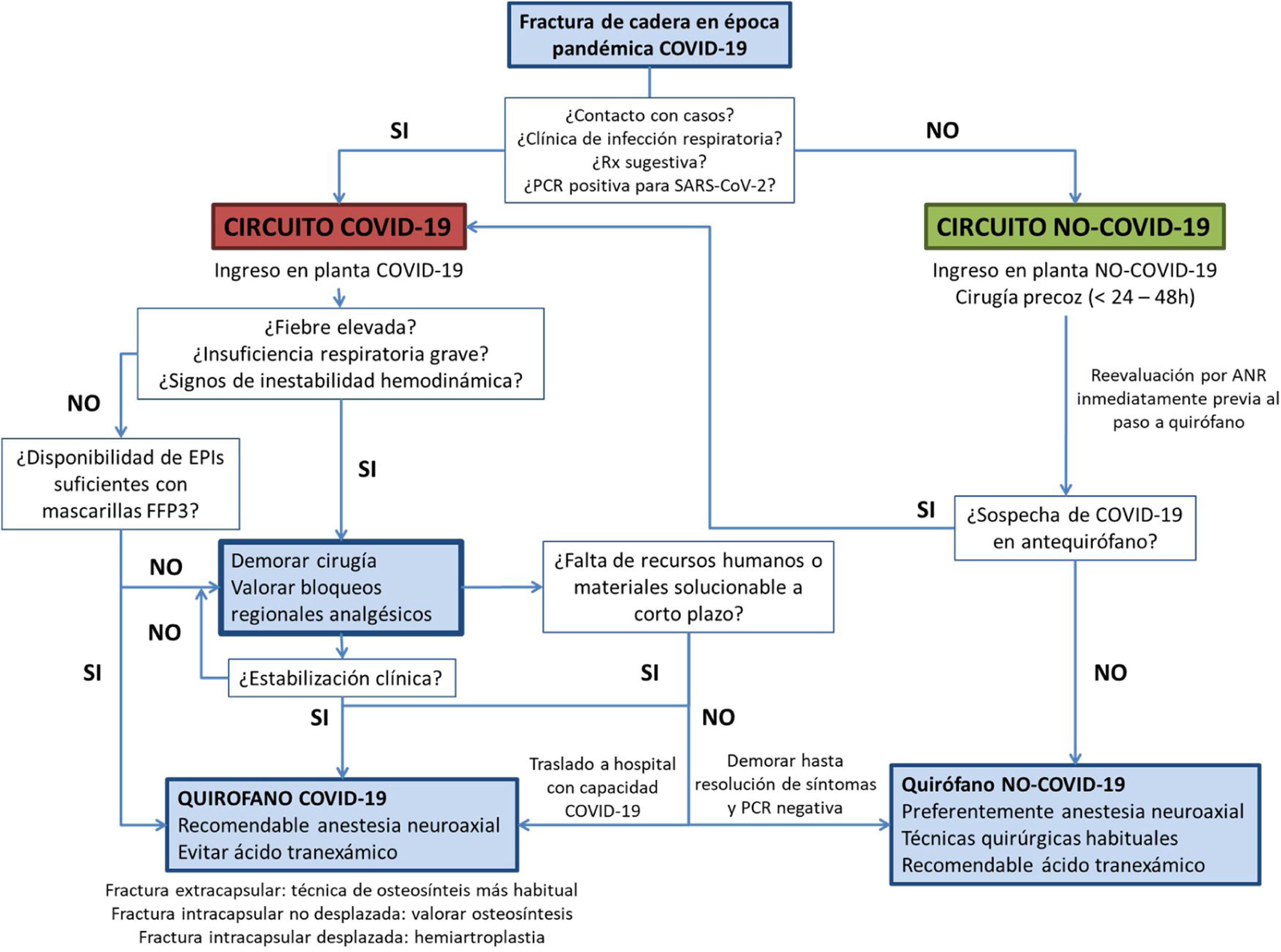
De confirmarse el diagnóstico microbiológico de infección por SARS-CoV-2, el paciente seguirá el circuito COVID-19, y de no confirmarse, el de NO-COVID-19 (fig. 1).
Siguiendo la estructura de circuitos diferenciados anteriormente mencionada, los pacientes con FxFrgCad COVID-19 negativos serán ingresados en una planta NO-COVID-19 y tratados de forma convencional, recomendando la cirugía precoz de la fractura (<24-48h).
- •
Consideramos conveniente, en cualquier caso, que el equipo ortogeriátrico realice siempre al ingreso en la planta de hospitalización una reevaluación clínica, analítica y radiológica del caso, así como una revaloración de las pruebas diagnósticas con el fin de confirmar el circuito asignado previamente a la cirugía.
Por su parte, los pacientes con FxFrgCad COVID-19 positivos serán ingresados en una planta COVID-19.
- •
Si el paciente estuviese previamente institucionalizado se notificará el diagnóstico al centro sociosanitario correspondiente, con el fin de facilitar una posible trazabilidad de contactos y medidas de contención en la institución de origen.
- ∘
Asimismo, se preguntará a dicha institución sobre la posibilidad de mantener el aislamiento respiratorio tras el alta, con el fin de coordinar mejor el manejo del paciente al egreso.
- ∘
- •
Se tomarán las medidas de protección generales y específicas COVID-19 para pacientes y profesionales vigentes en cada hospital, adecuadas siempre a las normas y recomendaciones de las instituciones sanitarias correspondientes21.
- •
Se les realizará una reevaluación de las pruebas diagnósticas y parámetros analíticos relacionados con infección COVID-19, valorando la presencia de linfopenia, PCR elevada, dímero D elevado, ferritina elevada, etc.
- ∘
Conviene recordar que el dímero D puede estar elevado en pacientes con FxFrgCad con independencia de que sean COVID-19 positivos o no.
- ∘
- •
Se les instaurará el tratamiento específico de la COVID-19 adaptado a la clínica y gravedad del paciente, según el protocolo establecido por cada hospital y de acuerdo con las evidencias más recientes.
- •
Se les realizará la correspondiente valoración anestésica preoperatoria ya que, como comentábamos anteriormente, la infección COVID-19 sospechada o confirmada no debe ser una razón para retrasar o cancelar la cirugía de la fractura13,20, salvo que la situación clínica lo contraindique por insuficiencia respiratoria grave y/o inestabilidad hemodinámica.
- ∘
En estos casos, recomendamos demorar la cirugía de la fractura, estableciendo pautas y/o procedimientos adecuados de analgesia (bloqueos anestésicos regionales), de prevención de la anemia (con eritropoyetina, evitando el hierro intravenoso) y del tromboembolismo pulmonar.
- ∘
Se reevaluará regularmente la situación clínica del paciente, conjuntamente entre geriatras, cirujanos ortopédicos, anestesistas y los clínicos que estén tratando la infección COVID-19, para consensuar el momento apropiado para la intervención.
- ∘
Consideramos que la realización sistemática en el servicio de Urgencias de un check-list validado de cribado de afectación COVID-19 y una PCR a todos aquellos casos posibles o probables, seguida de una revaloración ortogeriátrica al ingreso y de una valoración preanestésica rápida, facilitará la cirugía precoz de la FxFrgCad (<24-48h) en pacientes NO-COVID-19, disminuyendo la tasa de complicaciones y la mortalidad, así como la estancia media del paciente.
Valoración preanestésicaLa evaluación preanestésica de un paciente NO-COVID-19 se realizará de forma estándar, recomendado de nuevo la reevaluación clínica, analítica, radiológica y microbiológica del caso, con el fin de confirmar el circuito asignado.
Recomendamos, en cambio, que la valoración preanestésica de un paciente COVID-19 positivo:
- •
Se realice con un equipo de protección individual (EPI) compuesto por gorro quirúrgico completo desechable, protección ocular integral ajustada reutilizable o pantalla de cobertura facial completa ante salpicaduras, mascarilla con filtro (NH 95/FFP2, FFP3) con mascarilla quirúrgica por encima (o mascarilla dual si disponible), bata impermeable y guantes.
- •
Debe incluir un examen físico completo con auscultación cardiopulmonar y examen cutáneo que determine la presencia de lesiones dérmicas o trombóticas.
- •
Si hubiese fiebre, insuficiencia respiratoria grave o inestabilidad hemodinámica consideramos inadecuado realizar precozmente la anestesia y la cirugía, debiéndose demorar la misma hasta la estabilización clínica del paciente (fig. 1).
- ∘
En aquello casos en los que la cirugía sea diferida recomendamos la realización de bloqueos regionales24 con anestésicos de larga duración con el fin de lograr un adecuado control del dolor, disminuyendo al mismo tiempo la necesidad de opiáceos y reduciendo el riesgo de delirium.
- -
Dichos bloqueos se pueden repetir hasta lograr la estabilidad clínica adecuada para poder intervenir al paciente, facilitando así su cuidado y reduciendo la carga asistencial de enfermería.
- •
Teniendo en cuenta que los pacientes ancianos comórbidos y los que precisan un mayor tiempo de quirófano tienen más riesgo de complicaciones graves25, se recomienda planificar una técnica anestésica que en lo posible no requiera cuidados postoperatorios en UCI.
De forma general, recomendamos que la técnica anestésica se adecue tanto a la situación clínica del paciente como al tipo de cirugía, proponiendo la realización de una anestesia espinal sin catéter en pacientes NO-COVID-19 con FxFrgCad y en general siempre que esta técnica sea posible12,22,23.
En los pacientes con FxFrgCad e infección COVID-19 sospechada o confirmada en los últimos 2 meses, recomendamos realizar de forma general técnicas de anestesia regional, y de forma específica, una anestesia espinal sobre una general, ya que la primera ha demostrado ser más segura para los pacientes con enfermedad respiratoria COVID-19, facilitando su recuperación postoperatoria, al mismo tiempo que disminuye la producción de aerosoles y por tanto la posibilidad de contagio de los profesionales13,26. Recomendamos por tanto en estos pacientes la anestesia intradural sin catéter como técnica de elección, acompañada de bloqueos de nervio periférico (BNP) y de una mínima sedación13,26.
Recomendamos que para la realización de cualquier técnica de anestesia regional en pacientes COVID-19 se sigan las recomendaciones de la Sociedad Europea de Anestesia Regional y Tratamiento del Dolor (ESRA) y de la American Society of Regional Anesthesia and Pain Medicine (ASRA), basadas en la evidencia disponible y en el consenso de expertos27.
- •
Anestesia espinal en los pacientes COVID-19:
- ∘
De forma general, antes de realizar la punción lumbar sugerimos descartar trombocitopenia y cumplir el intervalo libre de fármacos antitrombóticos normalmente recomendado.
- ∘
Al haberse constatado la presencia del virus SARS-CoV-2 en el sistema nervioso central, y específicamente en el líquido cefalorraquídeo y nervios periféricos, debemos disponer de los EPI adecuados para realizar cualquier tipo de anestesia regional al existir posibilidad de contagio, aunque esta sea menor que con la anestesia general28.
- -
Recomendamos por ello que la anestesia intradural se realice con los EPI adecuados y las medidas de asepsia de rutina, evitando el goteo de líquido cefalorraquídeo tras la punción lumbar29.
- -
Al haberse demostrado que las partículas del virus SARS-CoV-2 son viables durante más tiempo sobre el plástico que sobre el cartón, sugerimos utilizar paños de papel estéril si están disponibles30.
- ∘
Recomendamos calcular y administrar una dosis segura de anestésicos locales y opioides coadyuvantes, y comprobar su eficacia antes de iniciar la cirugía, para evitar tener que manipular la vía aérea durante la misma13 o tener que realizar una anestesia general apresuradamente.
- ∘
Se recomienda no coadministrar sedación con la anestesia espinal o regional, con objeto de evitar cualquier compromiso respiratorio adicional13.
- -
Si se utiliza sedación, se debe controlar la frecuencia respiratoria visualmente, con impedancia pletismográfica o con capnografía.
- -
La salida de la capnografía se puede conectar a un tubo orotraqueal y a un filtro de intercambio de calor y humedad (HME), que filtra las pequeñas partículas con alta eficiencia (HEPA). Se puede conectar directamente a la máscara facial simple o al segmento del tubo de succión.
- -
Se podrá tolerar transitoriamente una menor SpO2, si con ello se evita la necesidad de alto flujo de oxígeno o de una anestesia general13.
- -
Si el paciente requiere oxígeno suplementario, este se debe administrar por cánulas nasales a un flujo ≤2l, para evitar la propagación de aerosoles.
- ∘
Se recomienda prevenir y tratar los episodios de hipotensión arterial asociados a la anestesia intradural con vasoconstrictores31,32.
- ∘
Los pacientes con anestesia regional deben llevar siempre una mascarilla quirúrgica o una máscara N95 durante el tiempo que permanezcan en el quirófano (tengan o no cánulas nasales o máscara cerrada), para reducir la propagación de gotas.
- -
En caso de necesitar oxígeno suplementario, se aplicará la bolsa reservorio con oxígeno bajo la mascarilla quirúrgica o la mascarilla N95.
- -
En el caso de que el paciente tosa, se le debe poner además una careta o mascarilla con pantalla, siempre que lo tolere.
- •
Bloqueos de nervio periférico (BNP) en los pacientes COVID-19:
- ∘
Recomendamos realizar los BNP en los pacientes con COVID-19 utilizando referencias anatómicas o preferentemente un neuroestimulador con objeto de evitar la contaminación del ecógrafo.
- -
En caso de utilizar el ecógrafo debe protegerse totalmente con una cubierta de plástico, porque tiene numerosas superficies que pueden albergar microgotas reservorio del virus.
- -
Las sondas de ultrasonidos que no se prevean utilizar se deben retirar del equipo antes de pasarlo al quirófano.
- -
La sonda de ultrasonido que entra en contacto con el paciente debe estar cubierta a lo largo de toda su longitud con una funda de sonda desechable, lo que facilitará la descontaminación tras el procedimiento.
- ∘
En todos los casos las medidas de asepsia deben ser similares a las recomendadas para la anestesia intradural.
- ∘
Sugerimos realizar BNP preoperatorios combinando anestésicos locales de corta y larga duración, tantas veces como sea necesario, o utilizar catéteres perineurales conforme a la demora prequirúrgica, necesidad de tratamiento paliativo o recursos disponibles33.
- -
Se recomienda considerar la fase de la enfermedad COVID-19 para balancear, frente al riesgo de inmunosupresión, el beneficio de utilizar o no dexametasona como coadyuvante para alargar la duración de los BNP.
- ∘
Sugerimos realizar BNP intraoperatorios junto a la anestesia intradural, para reducir la dosis de anestésico necesaria, evitar la hipotensión arterial intraoperatoria y disminuir el riesgo de síndrome confusional agudo asociado a dolor postoperatorio.
- -
Si la anestesia se basa en BNP y sedación, recomendamos utilizar la dosis adecuada de anestésico local que permita realizar la cirugía y la menor dosis de sedación posible, con el fin de evitar una depresión respiratoria que requiera manipular la vía aérea. La sedación complementaria requeriría monitorizar la frecuencia respiratoria mediante impedancia pletismográfica o capnografía.
- •
Si no se han realizado intraoperatoriamente, recomendamos la realización de BNP postoperatorios para disminuir el dolor, el uso de analgesia sistémica y el mencionado síndrome confusional agudo asociado al dolor.
- •
Si el bloqueo espinal y/o del nervio periférico fuesen insuficientes, se debe balancear el riesgo entre demorar la cirugía y realizar una técnica regional en otro momento, y el riesgo de contagio de los profesionales al realizar una anestesia general no programada.
- •
Anestesia general en los pacientes con COVID-19:
- ∘
Recomendamos su uso exclusivamente cuando no sea posible realizar una anestesia regional13,27.
- -
Con las evidencias actuales, no está justificado realizar una anestesia general exclusivamente con el fin de reducir el riesgo de dispersión de aerosol porque el paciente tenga tos13, ya que la anestesia general puede precipitar una insuficiencia respiratoria en los pacientes con enfermedad por COVID-19.
- ∘
En estos casos, y de cara a evitar el riesgo de contagio, recomendamos si es posible esperar a que la PCR se negativice.
- ∘
Recomendamos informar al paciente y familiares de los riesgos inherentes a la realización de una anestesia general (sobre todo si existe neumonía concomitante) y de la necesidad de utilizar respirador durante el postoperatorio en una unidad de recuperación posanestésica o de cuidados intensivos.
- ∘
Recurriremos en esos casos a una anestesia general con intubación orotraqueal.
Recomendamos reanimar a los pacientes COVID-19 negativos en una sala de reanimación específica NO-COVID-19, y a los pacientes COVID-19 positivos en el mismo quirófano manteniendo, de acuerdo con las pautas locales, la monitorización hasta que el paciente esté seguro para volver a la planta de hospitalización.
Recomendaciones de manejo quirúrgicoDesde el punto de vista de las recomendaciones relacionadas con el manejo quirúrgico de los pacientes con FxFrgCad en circuito COVID-19 y NO-COVID-19, cuatro son los aspectos a considerar:
Recomendaciones generalesLos pacientes con FxFrgCad COVID-19 positivos serán operados en un quirófano exclusivamente destinado a pacientes COVID-1934,35.
- •
El quirófano COVID-19, idealmente, debe ser independiente o estar alejado de otros quirófanos NO-COVID-19, debiendo estar planificado un circuito adecuado de traslado de estos pacientes desde el área de aislamiento (planta de hospitalización, UCI, etc.) al área quirúrgica designada35,36.
- •
Los quirófanos del circuito COVID-19 deberían tener idealmente presión negativa36–38, con el fin de disminuir al máximo la propagación de partículas con el aerosol.
- •
De no ser posible, la presión positiva debería estar apagada.
- •
En estos quirófanos se tomarán las medidas de nivel III de protección individual específica del equipo anestésico, quirúrgico y de enfermería previamente establecidas en cada hospital, adecuadas siempre a las normas y recomendaciones de protección frente al SARS-CoV-2 establecidas por el Ministerio de Sanidad21.
- ∘
El EPI recomendado estaría compuesto por gorro quirúrgico completo desechable, protección ocular integral ajustada reutilizable, pantalla de cobertura facial completa ante salpicaduras, mascarilla con filtro (NH 95/FFP2, FFP3) con mascarilla quirúrgica por encima (o mascarilla dual si disponible), bata impermeable, doble guante y calzas si se considera que la posibilidad de generar aerosoles va a ser alta22,23,34.
- ∘
La protección radiológica individual se colocará por debajo o encima del EPI en función de sus características, debiéndose lavar al final de la cirugía con una solución antiséptica (alcohol a 70° o lejía al 5%) y se dejará secar al aire34.
- ∘
Debido a la dificultad añadida que supone el trabajo con este tipo de equipos, se valorará realizar pausas en las cirugías largas39.
- ∘
- •
Se limitará al máximo el número y los movimientos de profesionales que se encuentran en el interior de estos quirófanos para reducir el riesgo de contaminación, siendo recomendable, si es posible, disponer de enfermeras circulantes interna y externa para restringir las salidas del quirófano en busca de material (implantes) o medicación.
- ∘
Se mantendrán cerradas las puertas del quirófano salvo para la circulación del personal, de los pacientes y del instrumental, abriendo las guillotinas únicamente en caso necesario (entrega de material) durante la operación.
- ∘
- •
Recomendamos la utilización de todo el material desechable que sea posible22,35,40.
Los pacientes con FxFrgCad COVID-19 negativos y asintomáticos podrán ser intervenidos en un quirófano general NO-COVID-19, preferentemente destinado a pacientes traumáticos o de Cirugía Ortopédica y Traumatología.
- •
Debido a que la cirugía de la FxFrgCad precisa generalmente de la utilización de dispositivos de perforación ósea de alta velocidad con capacidad de generación de aerosoles41, recomendamos seguir las pautas de protección individual determinadas para la actividad asistencial con posibilidad de generación de aerosoles21.
- ∘
El EPI recomendado estaría compuesto por gorro quirúrgico desechable, protección ocular integral ajustada reutilizable, mascarilla con filtro (NH 95/FFP2, FFP3) con mascarilla quirúrgica por encima, bata impermeable o estándar con delantal, doble guante y calzas si se considera que la posibilidad de generar aerosoles va a ser alta.
- ∘
El resto de las medidas generales anteriormente recomendadas para la cirugía de pacientes con FxFrgCad COVID-19 positivos podrían ser igualmente recomendables en la cirugía de pacientes NO-COVID-19.
- ∘
- •
Consideramos que estas medidas de protección en pacientes asintomáticos deberían generalizarse con posterioridad al estado de alarma, razón por la que recomendamos fomentar en cada centro la revisión/actualización de los protocolos generales de protección individual en actividades asistenciales con posibilidad de generación de aerosoles.
Recomendamos una profilaxis antibiótica estándar y adecuada a los protocolos establecidos para todos los pacientes con FxFrgCad NO-COVID-19.
En los pacientes con FxFrgCad COVID-19 positivos no parece ser necesario alterar el protocolo de profilaxis antibiótica, al ser baja la tasa de coinfección bacteriana22.
Recomendaciones de profilaxis antitrombóticaEn los pacientes con FxFrgCad NO-COVID-19 se utilizará la pauta de profilaxis antitrombótica con heparina de bajo peso molecular (HBPM) recomendada en las guías de práctica clínica habituales22, adaptada al peso y a la función renal.
Sin embargo, en pacientes con FxFrgCad con infección activa COVID-19 y alto riesgo trombótico previo o en pacientes con FxFrgCad e infección COVID-19 grave (PCR>200 o valor duplicado en las últimas 24h, dímero D>1.000, IL-6>40, ferritina>1.000, linfopenia <800) recomendamos aumentar la dosis de HBPM, ya que pudieran presentar un mayor riesgo de enfermedad tromboembólica42.
Recomendaciones sobre técnica quirúrgica general- •
Si bien en otras enfermedades víricas altamente trasmisibles a través de fluidos y aerosoles ha sido recomendada la utilización de abordajes mínimamente invasivos para disminuir el riesgo de contagio a los miembros del equipo quirúrgico43, recomendamos realizar la vía de abordaje que sea más beneficiosa para el paciente, independientemente de la infección por SARS-CoV-244.
- •
Si bien no está demostrado que el SARS-COV-2 pueda estar presente en el aerosol tras la utilización del bisturí eléctrico45, recomendamos no utilizarlo siempre que sea posible, o que en su caso se utilice con métodos de succión-aspiración asociados22,43.
- ∘
De tener que utilizar el bisturí eléctrico, recomendamos que la configuración de potencia de este sea lo más baja posible34,46.
- ∘
- •
Recomendamos por este mismo motivo no utilizar o limitar la utilización del lavado pulsátil47.
- ∘
No recomendamos tampoco la utilización habitual del Reamer Irrigator Aspirator (RIA) para el fresado del canal medular femoral44,47.
- ∘
- •
Debido a que las grapas y las suturas no reabsorbibles requieren más tiempo al personal de enfermería para retirarlas, recomendamos el uso de suturas reabsorbibles22,23,44.
- •
Recomendamos la utilización de técnicas quirúrgicas rápidas, eficaces y seguras, evitando cambiar las habitualmente utilizadas para el tratamiento de este tipo de fracturas (fig. 1).
- •
En pacientes COVID-19 positivos con FxFrgCad extracapsulares recomendamos la utilización de la técnica de osteosíntesis habitual con la que se tenga más experiencia (tornillo dinámico de cadera o clavo endomedular).
- ∘
A diferencia de lo aconsejado a este respecto por alguna de las guías publicadas13, consideramos que no existe evidencia científica suficiente para recomendar el clavo dinámico de cadera frente al enclavado endomedular en las fracturas extracapsulares, incluidas las estables.
- ∘
Recomendamos la realización de estas técnicas por cirujanos avezados.
- ∘
- •
En pacientes COVID-19 positivos con FxFrgCad intracapsulares desplazadas (Garden III y IV), recomendamos la realización de hemiartroplastias cementadas en todos los casos, limitando la realización de artroplastias totales a casos muy seleccionados13.
- ∘
En aquellos casos de fracturas intracapsulares no desplazadas Garden I, se podría considerar un tratamiento conservador, siempre y cuando el paciente tuviese una baja demanda funcional y/o vital.
- ∘
Para las fracturas intracapsulares no desplazadas Garden II se podría valorar la realización de una osteosíntesis con tornillos canulados, siempre y cuando esta sea una técnica habitualmente utilizada por la unidad o el servicio, con el fin de no incrementar los tiempos quirúrgicos y por tanto el tiempo de exposición.
- ∘
Recomendamos igualmente la realización de cualquiera de estas técnicas por cirujanos experimentados.
- ∘
- •
Recomendamos en general un enfoque quirúrgico proactivo dirigido a minimizar la pérdida sanguínea continua.
- •
En los pacientes con FxFrgCad e infección COVID-19, recomendamos la no utilización de ácido tranexámico debido a la tendencia a la hipercoagulabilidad que presentan.
- ∘
Sin embargo, en los pacientes con FxFrgCad NO-COVID-19, recomendamos su utilización para disminuir la pérdida hemática (fig. 1).
- ∘
- •
De la misma manera, en pacientes con FxFrgCad e infección COVID-19 no recomendamos el empleo de hierro intravenoso cuando exista fiebre o el paciente está en una fase infecciosa no controlada.
- •
Si bien no hay una evidencia cierta de que el uso de antiinflamatorios no esteroideos (AINE) pueda favorecer la infección por SARS-CoV-2 o empeorar su curso clínico, no recomendamos el uso de estos fármacos en adultos mayores con FxFrgCad por el riesgo de hemorragia digestiva y deterioro de la función renal, tal y como indican las principales guías de manejo del dolor postoperatorio.
Si bien no se pueden generalizar unas recomendaciones postoperatorias universales para los pacientes con FxFrgCad tanto en circuito COVID-19 como NO-COVID-19, consideramos que:
- •
Debido a que el riesgo de complicaciones postoperatorias tanto médicas como quirúrgicas después de una FxFrgCad es elevado, su detección precoz debe ser un objetivo prioritario48.
- ∘
Específicamente, el riesgo de insuficiencia respiratoria aguda y síndrome de distrés respiratorio en pacientes COVID-19 positivos obliga aún más a una atención clínica continuada mediante equipos ortogeriátricos o multidisciplinares COVID-19.
- ∘
- •
De acuerdo con los estándares de mejores prácticas nacionales e internacionales, sería muy recomendable la movilización temprana (el mismo día o el día después de la cirugía) de los pacientes operados de una FxFrgCad, ya que disminuye tanto la mortalidad intrahospitalaria (especialmente en varones) como el riesgo de futuras caídas49.
- ∘
Por ese mismo motivo, recomendamos la carga de peso inmediata en el postoperatorio para facilitar la rehabilitación de la marcha, reducir la hospitalización y reducir la exposición intrahospitalaria al SARS-CoV-241.
- ∘
- •
Sería igualmente recomendable disminuir en lo posible el tiempo de estancia hospitalaria y favorecer el alta temprana preferentemente a domicilio, con el fin de disminuir el riesgo de que el paciente operado de una FxFrgCad se infecte secundariamente13.
- •
Si bien en pacientes NO-COVID-19 no sería necesaria la realización de una PCR al alta si el paciente permanece asintomático, en los pacientes COVID-19 positivos sí se debiera realizar esta determinación, con la finalidad de confirmar la negativización del cuadro, estructurar en su caso las medidas y tiempos de aislamiento y facilitar los cuidados.
Por todo ello, consideramos que las unidades de Ortogeriatría y los servicios de Rehabilitación han de desempeñar un papel asistencial clave, tanto a la hora de evaluar la situación postoperatoria del paciente como a la de establecer las opciones terapéuticas más recomendadas para obtener los mejores resultados clínicos50.
Recomendaciones al alta y de seguimientoRecomendaciones de recuperación funcionalSi bien la opción de realizar en el domicilio un tratamiento de recuperación funcional de la articulación y de reeducación de la marcha puede resultar complejo, recomendamos que en el informe de alta de los pacientes con FxFrgCad se incluyan normas generales sobre posturas y movimientos a evitar, ejercicios específicos de recuperación funcional y recomendaciones de prevención de caídas, explicando a los familiares y cuidadores la importancia de todas ellas12.
- •
Puesto que prácticamente todos los servicios de Rehabilitación han diseñado sus propios programas de ejercicios domiciliarios, lo ideal sería facilitar el acceso a dichos programas en el documento de alta, habilitando la posibilidad de contactar por vía telefónica con el servicio de referencia para cualquier duda relacionada con el proceso de recuperación funcional.
- ∘
En el supuesto de que desde el propio hospital no se haya dispuesto dicha posibilidad, se puede ofertar el acceso a programas de ejercicios de otros servicios u hospitales disponibles en Internet.
- ∘
- •
Siempre que fuese posible, estos programas deberían estar apoyados por soportes de video online y/u otros recursos alternativos disponibles en la red.
- ∘
Recordar en este sentido la efectividad que han demostrado las acciones formativas dirigidas a prevenir las FxFrgCad por caída en adultos mayores de 65años51.
- ∘
- •
Si se realiza un seguimiento telemático o telefónico tras el alta del paciente, recomendamos dedicar unos minutos a reforzar toda esta información.
Aunque los resultados de programas de telerrehabilitación han demostrado su eficacia en algún tipo específico de procedimiento52, lo cierto es que hoy en día la implementación de estos sistemas es todavía muy baja.
- •
No obstante, existen actualmente en España iniciativas evaluadas de programas de telerrehabilitación tras FxFrgCad que han demostrado ser una buena opción para promover la recuperación funcional hasta el nivel pre-fractura para algunos pacientes con este tipo de patología53.
- ∘
Por ello consideramos que, si se dispone de esta posibilidad, este tipo de programas pudieran resultar una opción muy interesante para la recuperación funcional de los pacientes con FxFrgCad en el momento actual.
- ∘
Dicho todo esto consideraríamos como óptimo que los hospitales o los sistemas autonómicos y/o nacionales de salud habilitaran unidades específicas de Rehabilitación para la recuperación de los pacientes con deterioro funcional grave secundario a la infección por COVID-1954, de las que se podrían aprovechar para su recuperación todos aquellos pacientes que hubiesen padecido una FxFrgCad, con independencia de que hubieran tenido o no una infección activa por SARS-CoV-2.
Recomendaciones de prevención secundaria de la fractura osteoporóticaRecomendamos, de forma general, no interrumpir ningún tratamiento antiosteoporótico (incluidos los suplementos de calcio y vitamina D) que hubiese sido prescrito previamente al paciente.
- •
De tener que hacerlo, la suspensión de estos tratamientos durante el mínimo tiempo necesario no debiera suponer de forma general un incremento significativo del riesgo de nuevas fracturas.
- •
No obstante, la suspensión o el retraso en más de 4 semanas de la administración de la siguiente dosis de denosumab sí pudiera incrementar este riesgo.
Recomendamos específicamente que el paciente con una FxFrgCad COVID-19 positivo sea tratado de la misma forma que los enfermos con fractura de cadera que no hayan padecido esta infección, siempre y cuando se hayan operado y su expectativa de recuperación funcional y vital sea aceptable, ya que la posibilidad de una nueva fractura a corto plazo pudiera ser mayor incluso que la de las personas no infectadas por el aumento de fragilidad que la infección determina.
- •
Como ocurre con los pacientes COVID-19 negativos, este tratamiento debería instaurarse tan pronto como sea posible, dado que el mayor riesgo de una nueva fractura tiene lugar en los meses siguientes a la fractura previa.
Respecto a la elección del fármaco, recomendamos el uso de alguno de los fármacos antirresortivos que hayan demostrado ser eficaces en la prevención secundaria de los diferentes tipos de fracturas osteoporóticas (vertebrales, no vertebrales periféricas y de cadera)55.
- •
Probablemente, la situación clínica por la que el enfermo acaba de pasar desaconseja el uso del ácido zoledrónico, debido a la reacción de fase aguda que este fármaco con frecuencia determina.
- •
Por lo demás, los criterios para elegir entre un bifosfonato oral o denosumab serían los habituales: edad, tolerancia a la vía oral (problemas de deglución, tolerancia del tracto digestivo superior), polimedicación, función renal y expectativa de vida.
En todos los casos, y con independencia del tratamiento elegido, deberían garantizarse los requerimientos diarios de calcio (1.000 y 1.200mg) y vitamina D (800-1000UI) recomendados para el paciente anciano, de forma que se garanticen unos niveles sanguíneos de calcio y vitamina D adecuados55.
- •
Cabe señalar en este sentido que un par de trabajos muy recientemente publicados hablan de la existencia de una relación inversa entre niveles de vitamina D y mortalidad por COVID-19 en todos los países de Europa56,57.
- •
No obstante, consideramos que serían necesarios ensayos controlados aleatorizados para determinar si la vitamina D pudiera tener algún papel específico bien en el riesgo o bien en la severidad de la infección por SARS-CoV-2.