La tuberculosis ocular es un término que engloba la afectación de cualquier componente del sistema visual asociada con la infección por Mycobacterium tuberculosis, provocando una gran variedad de presentaciones clínicas. Entre ellas, la uveítis gana relevancia dado que supone un importante riesgo de pérdida permanente de agudeza visual, sobre todo en los casos de uveítis posterior y panuveítis1. Dentro de la etiología de la uveítis, la tuberculosis (TB) representa un porcentaje de casos muy variable dependiendo del endemismo geográfico, siendo usualmente<3% en países desarrollados2. La mayoría de los pacientes con tuberculosis ocular no tienen historia de enfermedad pulmonar o sistémica previa lo que dificulta el diagnóstico, siendo un importante desafío dada la ausencia de criterios estandarizados y test de referencia, por lo que actualmente todavía se considera de exclusión3.
La TB sistémica se daba por erradicada en algunas zonas de España a finales del siglo XX. Sin embargo, el aumento de la inmigración desde regiones endémicas unido a la inmunodepresión producida por fármacos inmunosupresores en el tratamiento de enfermedades autoinmunes han favorecido su reaparición4.
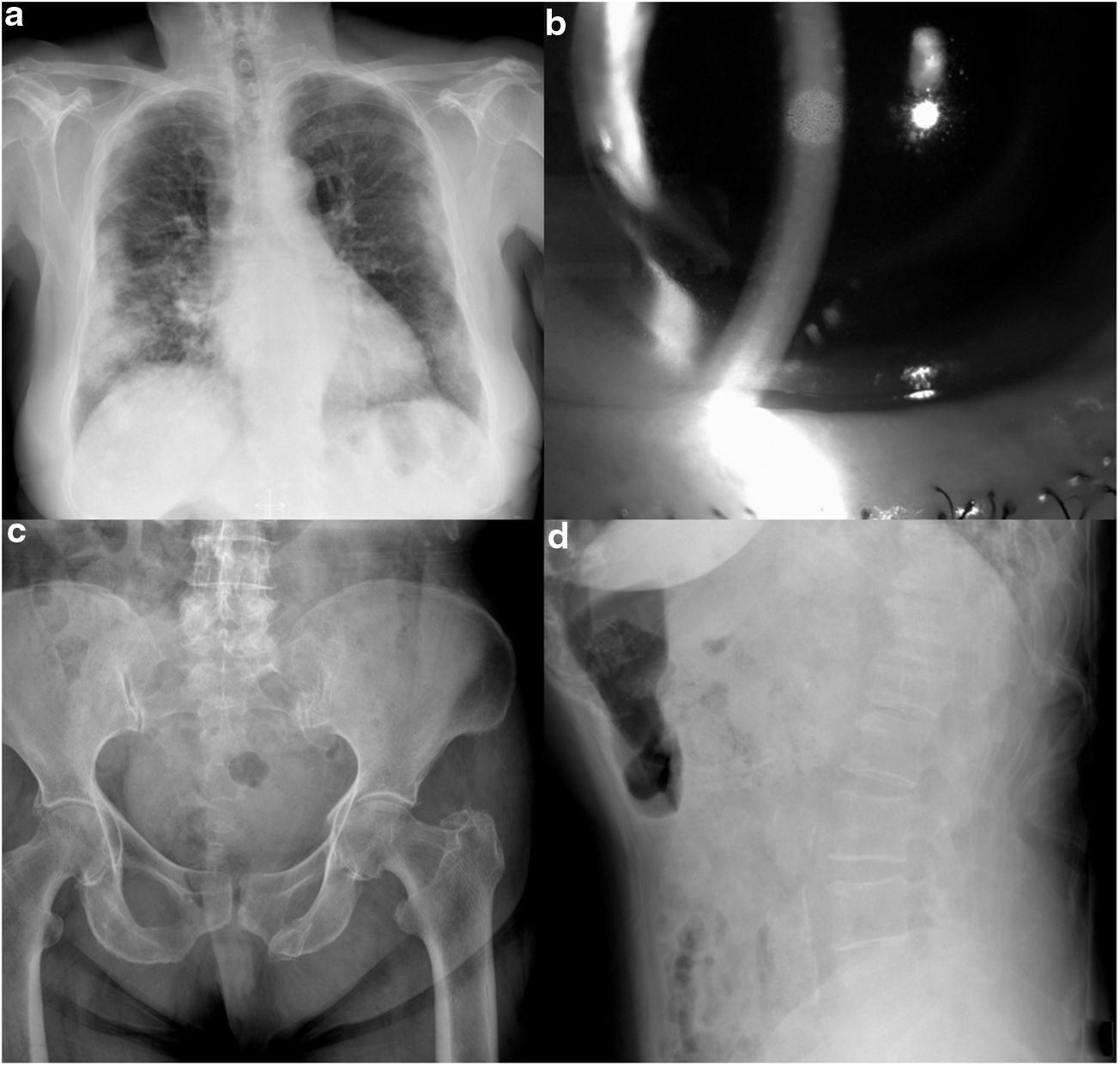
Presentamos el caso de una mujer de 77 años, independiente para las actividades básicas e instrumentales de la vida diaria, sin deterioro cognitivo y con antecedentes de hipertensión arterial, diabetes mellitus tipo 2, fibrilación auricular, faquectomía bilateral y un episodio de pancreatitis biliar. La paciente ingresa al inicio de la pandemia (abril de 2020) por neumonía bilateral con sospecha de infección por SARS-CoV-2 (fig. 1a). Se inicia tratamiento con lopinavir/ritonavir, piperacilina/tazobactam y heparina a dosis terapéuticas. A pesar de evolución tórpida inicial se decide no iniciar tratamiento con inmunosupresores ni consta tratamiento con corticoides. Dada la sospecha clínica de tromboembolismo pulmonar se solicita angio-TAC torácico, confirmándose trombosis bilaterales de arterias pulmonares segmentarias. Ante la mejoría clínica, la paciente es dada de alta sin diagnóstico confirmado de infección por SARS-CoV-2, ya que el resultado de las PCR tomadas durante el ingreso fue negativo. Tres meses después una serología confirmó la infección mostrando la IgG positiva.
Pruebas complementarias del caso. Radiografía de tórax con neumonía bilateral por SARS-CoV-2 a); precipitados retroqueráticos visualizados con lámpara de hendidura b); fractura de acetábulo izquierda no intervenida c); fracturas vertebrales D12 y L1 visualizadas en radiografía lumbar lateral d). Todas las imágenes son originales del caso presentado.
A los seis meses, la paciente acude a urgencias refiriendo un cuadro de disminución de agudeza visual y miodesopsias en ojo izquierdo de 15 días de evolución, sin otros síntomas sistémicos asociados salvo sudoración nocturna. En la exploración oftalmológica del ojo izquierdo destaca la afectación de la cámara anterior presentando precipitados retroqueráticos finos inflamatorios y células inflamatorias en humor acuoso sin alteraciones evidentes del iris (fig. 1b). Además, en el fondo de ojo se observa vitritis anterior densa que imposibilita visualización adecuada del polo posterior y hemorragias prerretinianas periféricas. Se inicia tratamiento de la panuveítis con corticoides, tanto tópicos como sistémicos.
Pocos días después del diagnóstico de panuveítis la paciente sufre una caída accidental desde una escalera, provocando una fractura acetabular izquierda junto a fracturas vertebrales de D12 y L1 (figs. 1c y 1d), ingresando en nuestra Unidad de Ortogeriatría. Se interviene quirúrgicamente la fractura acetabular y se realiza tratamiento ortopédico para las fracturas vertebrales, con buena evolución. Durante el ingreso se continúa seguimiento por parte de oftalmología y se amplía estudio para descartar las principales causas de panuveítis en una paciente de sus características: enfermedad de Behçet, sarcoidosis, tuberculosis, VIH y sífilis2. Las serologías extraídas fueron negativas (estudios reagínicos, VIH, VHS y toxoplasma entre otros), así como el tipaje HLA. El estudio de autoinmunidad no presentaba ninguna alteración reseñable. La TC torácica realizada no informaba signos sugerentes de TB ni sarcoidosis. Sin embargo, las pruebas Quantiferón y Mantoux fueron positivas. Dados estos hallazgos, la principal sospecha diagnóstica se trataba de una panuveítis por TB.
Aunque todavía no se conocen con exactitud los mecanismos etiopatogénicos subyacentes a la tuberculosis ocular, parece haber una combinación entre una respuesta inflamatoria directa sobre la micobacteria y otra indirecta inmunomediada sobre los antígenos de la misma. Ambos mecanismos trabajan en tándem para desarrollar las distintas manifestaciones clínicas3. Por otro lado, sabemos que el SARS-CoV-2 produce una alteración del sistema inmune que desencadena una cascada inflamatoria en ciertos pacientes5, y que estos podrían tener mayor predisposición a sufrir infecciones oportunistas, sobre todo aquellos de mayor edad que han tenido distrés respiratorio, han estado en unidades de cuidados intensivos, y que han precisado antibióticos de amplio espectro, ventilación mecánica o terapias inmunosupresoras, como los corticoides o fármacos biológicos6,7.
Por ello, aunque cabe pensar que la alteración de la inmunidad producida tanto por la propia infección por SARS-CoV-2 como por los fármacos inmunosupresores que se utilizan en su tratamiento podrían potenciar una reactivación de casos de TB latente, no hemos encontrado en la bibliografía disponible datos que apoyen ningún tipo de relación de causalidad, siendo necesarios estudios longitudinales prospectivos que puedan probar si existe algún papel del SARS-CoV-2 en la progresión de la infección por TB. Los próximos meses serán cruciales para contrastar si el SARS-CoV-2 potencia el desarrollo de TB activa. Por el momento, limitados estudios hablan de la coinfección por ambos patógenos8,9, sin haber consenso sobre el efecto aditivo de ambas infecciones.
Diversos expertos deliberan sobre el impacto que el SARS-CoV-2 podría producir en el desarrollo de la infección por TB. Por un lado, el traspaso de recursos sanitarios que precisan los brotes dejaría de lado la atención y los recursos actualmente destinados a los pacientes en tratamiento o seguimiento por TB, con los efectos deletéreos que supondría. En cambio, las medidas de higiene y distanciamiento social podrían tener un efecto beneficioso a largo plazo en cuanto a la disminución de la incidencia de TB10. Necesitaremos tiempo para descubrir el verdadero papel que la aparición del SARS-CoV-2 juega en la evolución de la TB.