Los quistes epidermoides de la planta del pie son lesiones poco frecuentes que deben distinguirse de otras patologías subcutáneas de localización plantar. Suelen ser por lo general de crecimiento lento, uniloculares y rara vez afectan al dorso del pie. Presentamos un caso de quiste epidermoide plantar bilocular secundario a iatrogenia que se extendió al dorso del antepié. El diagnóstico de sospecha de estas lesiones debe hacerse siempre con el apoyo de pruebas complementarias de imagen y la confirmación diagnóstica siempre se obtiene tras la extirpación quirúrgica y el estudio histopatológico.
Epidermoid cysts of the sole of the foot are quite rare lesions which must be differentiated from other more common subcutaneous pathologies located on the sole. These lesions are usually slow-growing and unilocular and rarely affect the dorsum of the foot. A case of neglected bilocular epidermal cyst lesion located on the sole with invasion the dorsum of the forefoot is presented. Suspected diagnosis of these lesions should be made with the support of additional imaging tests and diagnostic confirmation should always be obtained after surgical removal and subsequent histopathological study.
Los quistes epidérmicos o quistes por inclusión son lesiones localizadas por lo general en el tejido celular subcutáneo que resultan de la implantación de células epidérmicas en el interior de la dermis. Se caracterizan por la presencia de una pared de refuerzo epitelial en cuyo interior se genera un contenido pastoso rico en queratina que es el resultado de la proliferación de células epidérmicas superficiales en el interior de la dermis. Los quistes epidérmicos son lesiones frecuentes en el cuero cabelludo, la cara, el cuello, el tronco y la espalda, siendo muy rara su localización en zonas acras y especialmente en las palmas y las plantas1,2. En las localizaciones palmares o plantares su etiología puede estar relacionada con historia previa de traumatismo o cirugía, aunque también se ha relacionado con la presencia de infecciones por virus de papiloma humano3-5.
El diagnóstico diferencial de los quistes epidérmicos plantares (QEP) debe realizarse siempre con otras lesiones, como gangliones, lipomas, dermatofibromas o verrugas, entre otros, y las pruebas de diagnóstico por imagen, especialmente la resonancia magnética (RM) y la ultrasonografía (US), pueden ayudar al diagnóstico5,6. La confirmación diagnóstica definitiva se obtiene tras la exéresis quirúrgica y el estudio histopatológico. En la mayoría de los casos publicados de QEP las lesiones se presentaron como masas uniloculares localizadas en el tejido celular subcutáneo y superficiales a la fascia. Son escasos los casos publicados de QEP que se presentaron con más de una lobulación y que, con afectación o no de la musculatura interósea, se extendieron al dorso del pie. Presentamos el caso de un QEP bilobulado secundario a cirugía de una queratosis plantar recurrente que se extendió al dorso del antepié.
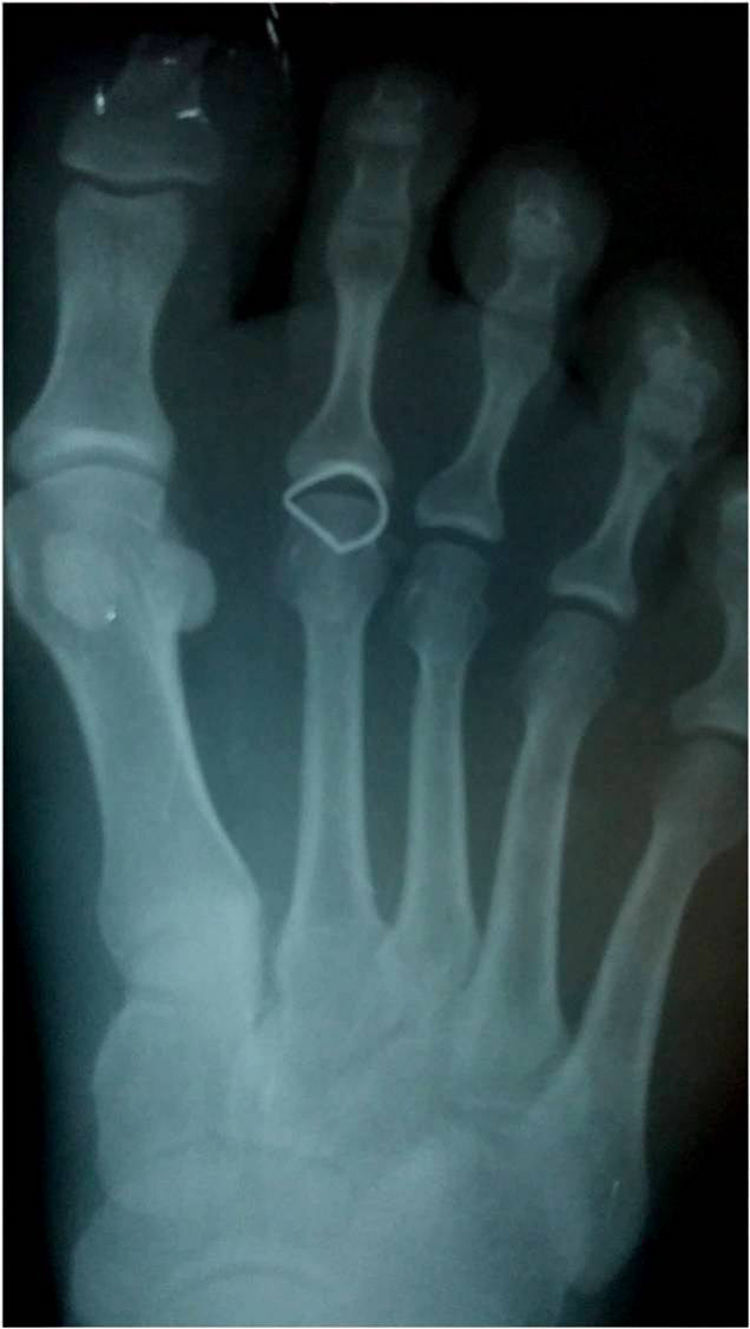
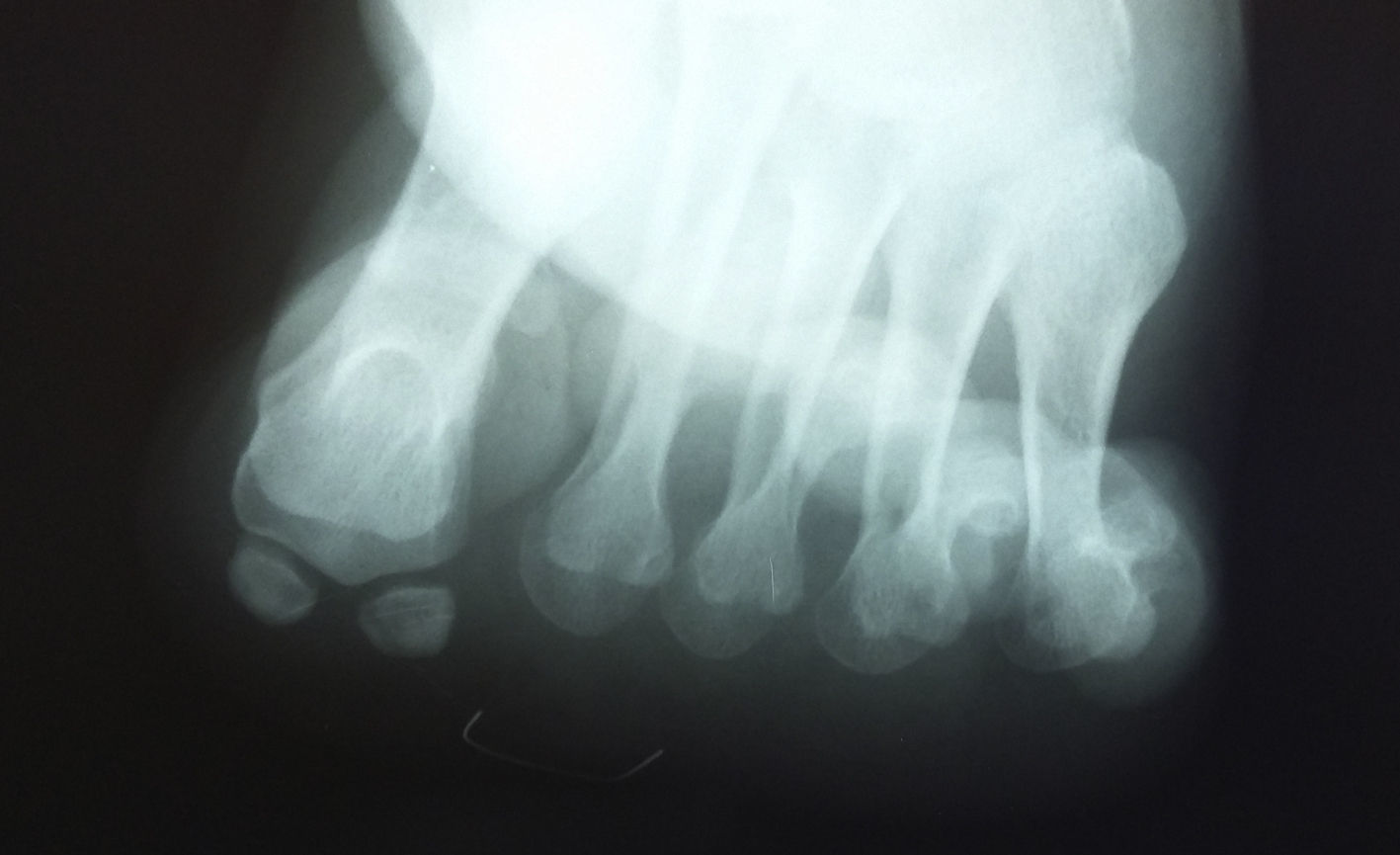
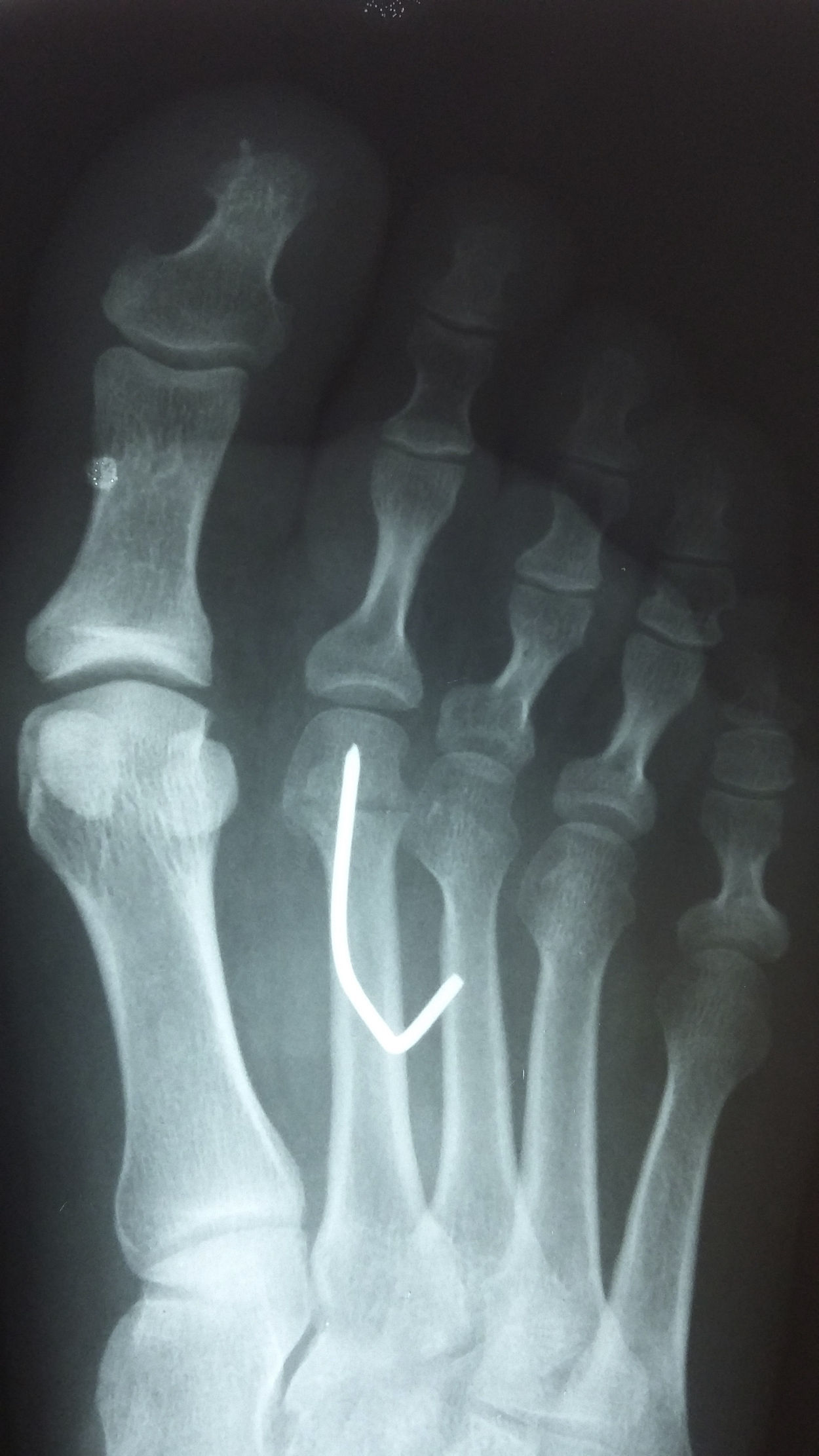
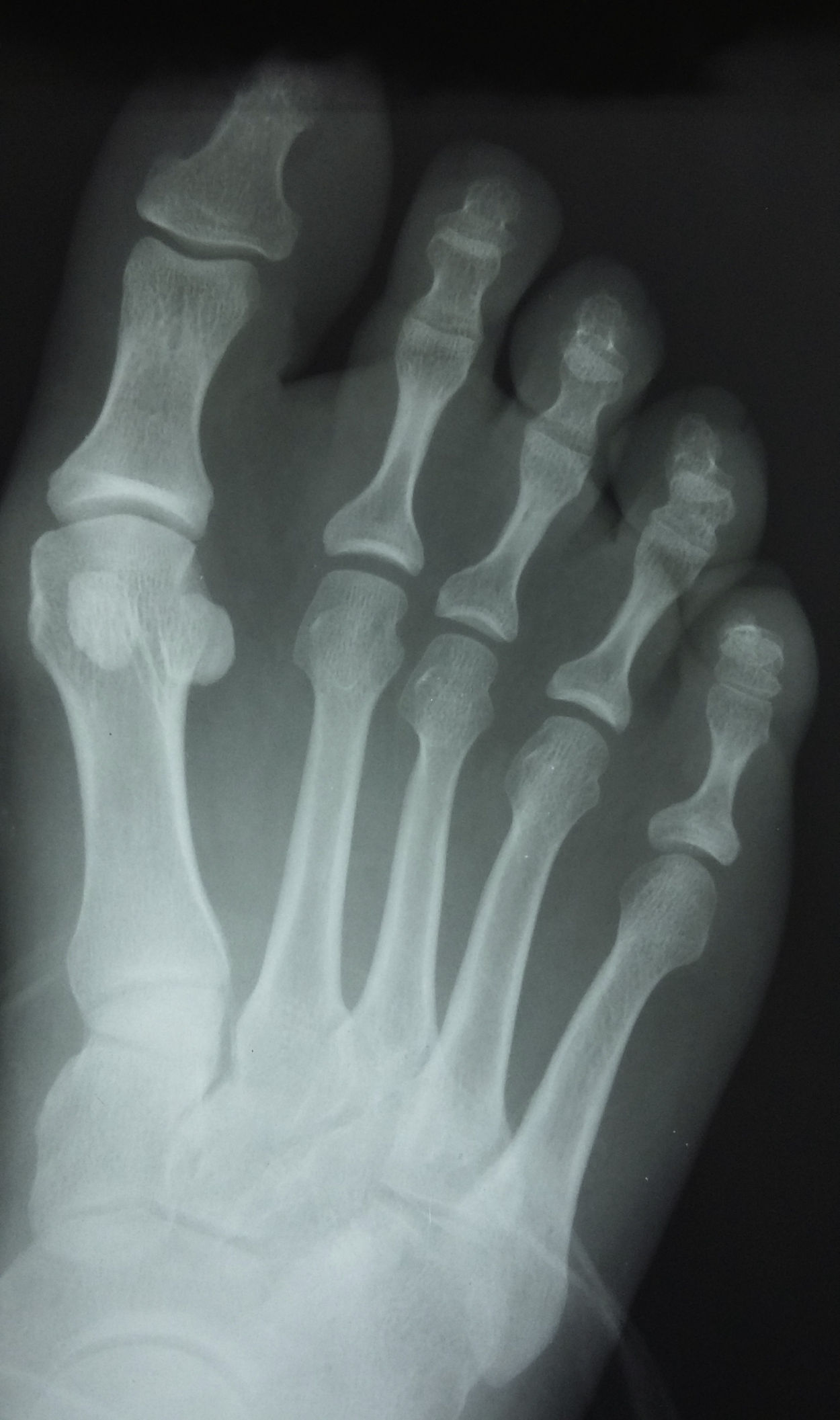
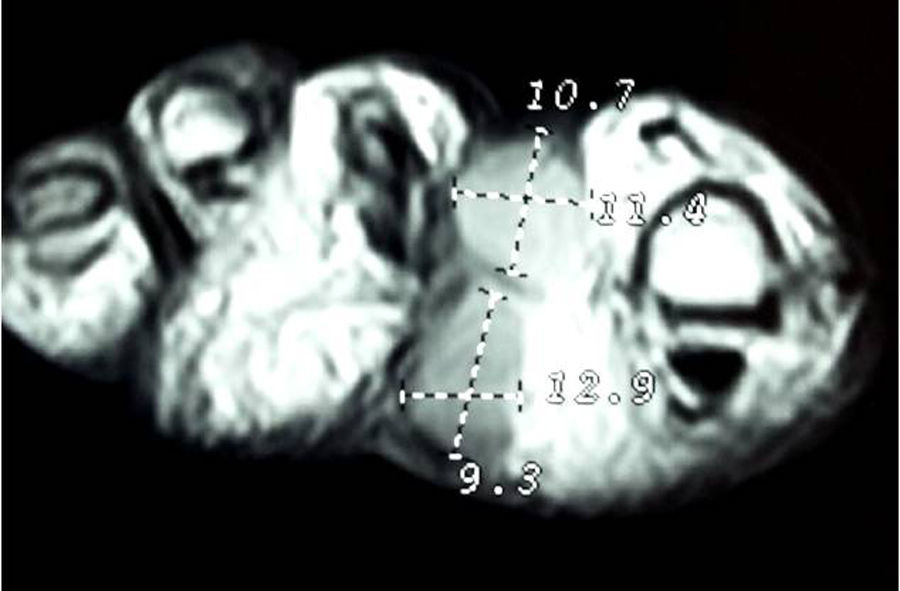
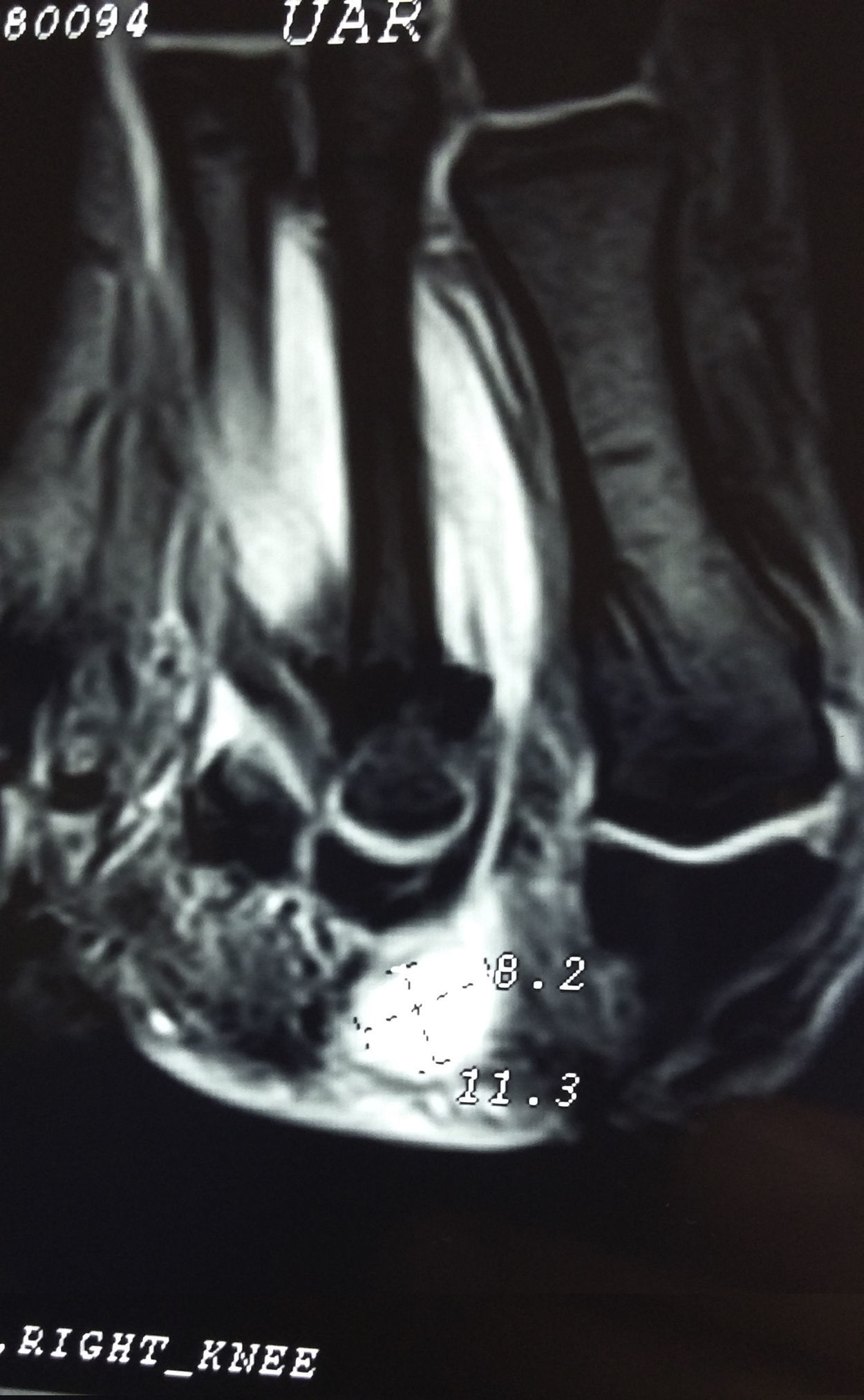
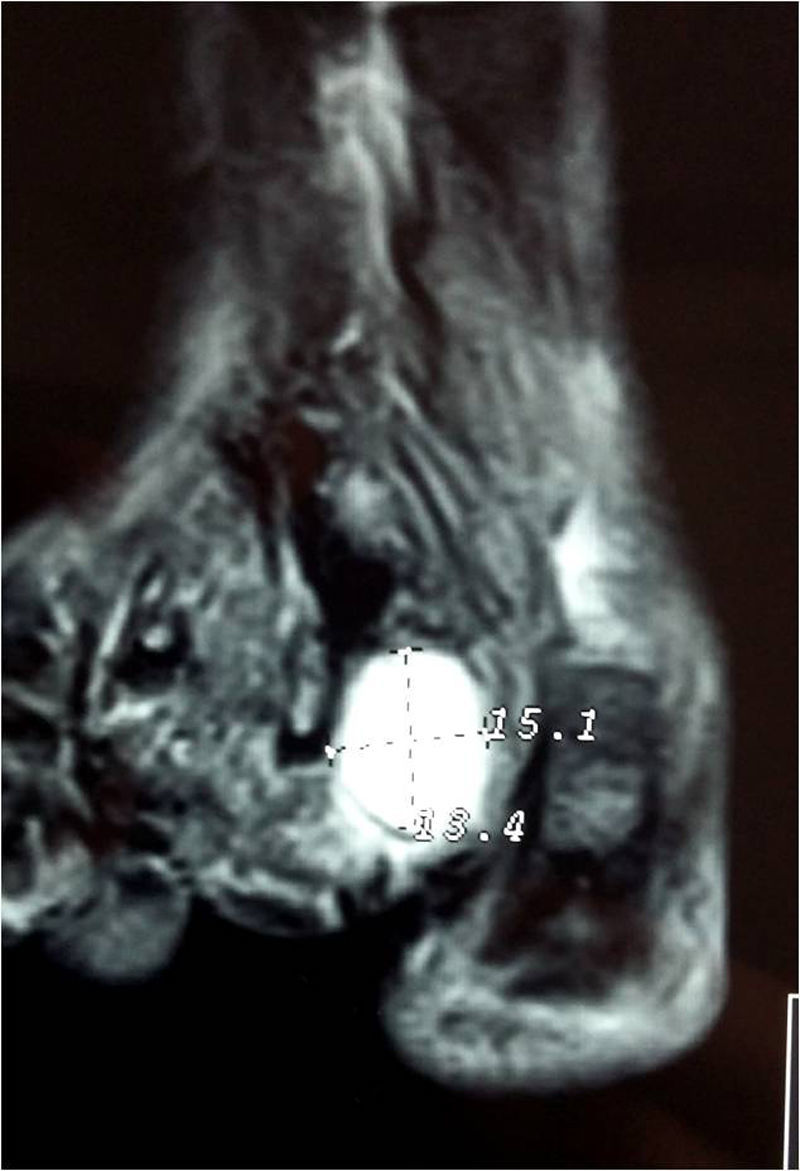
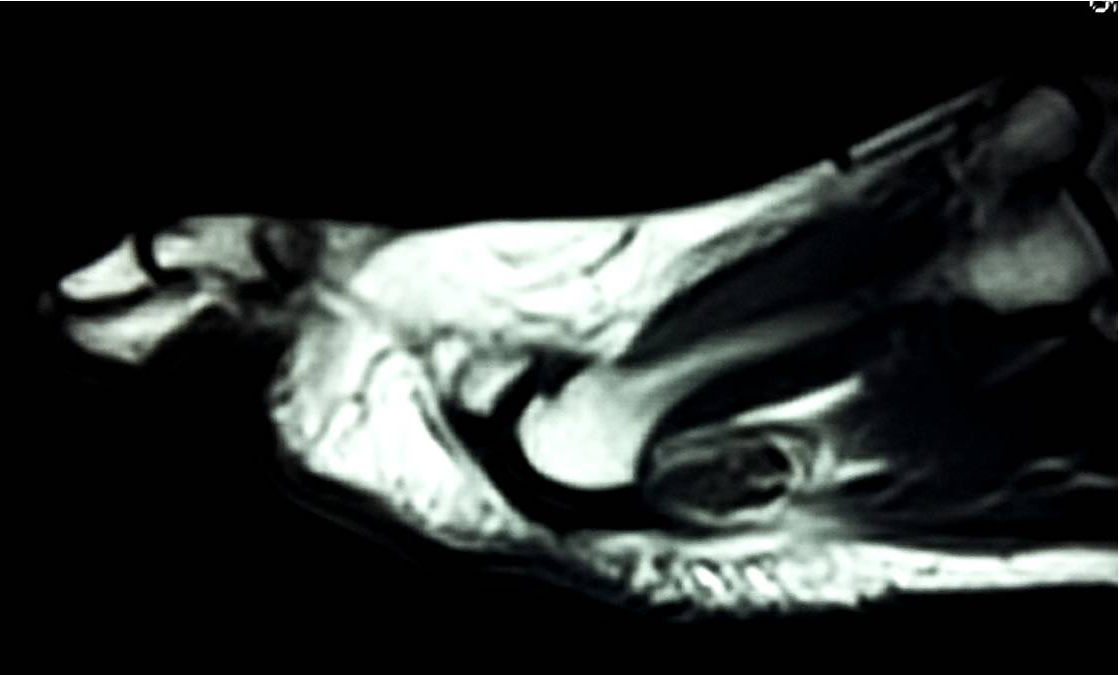
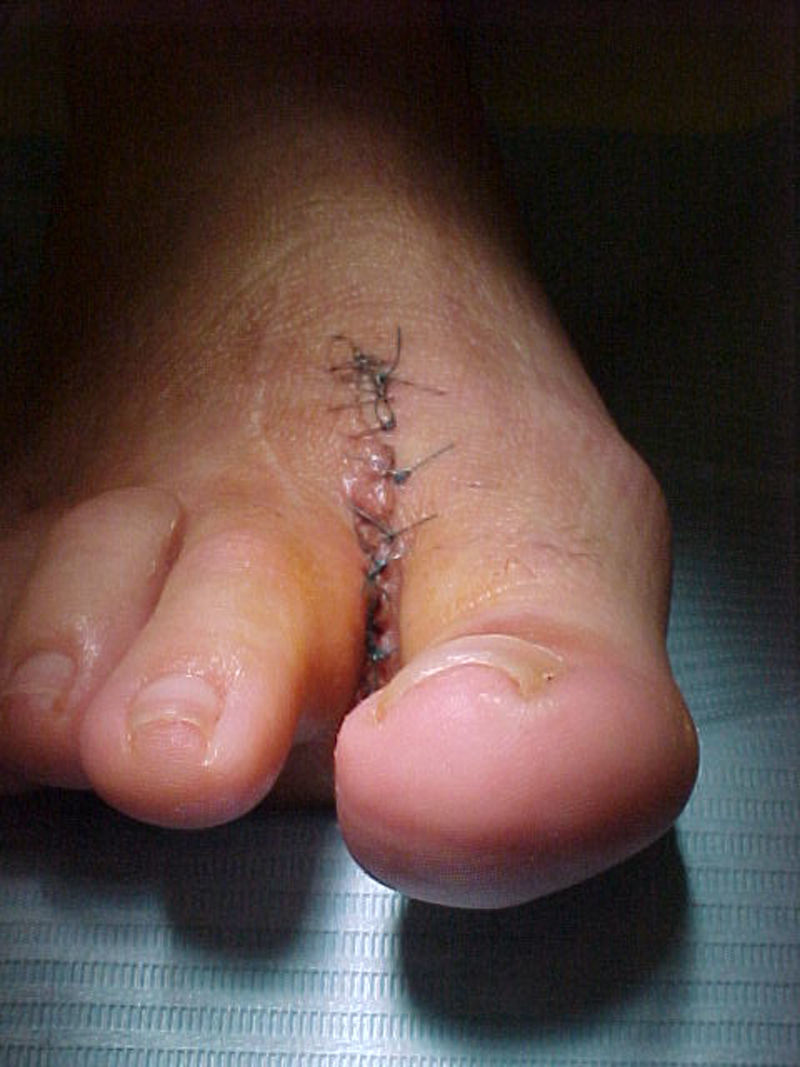
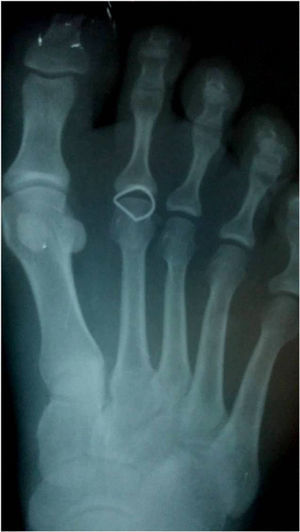
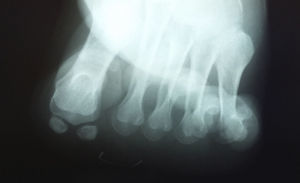
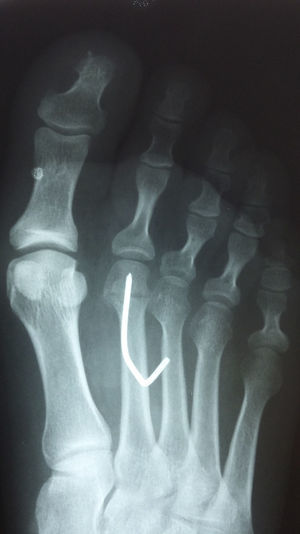
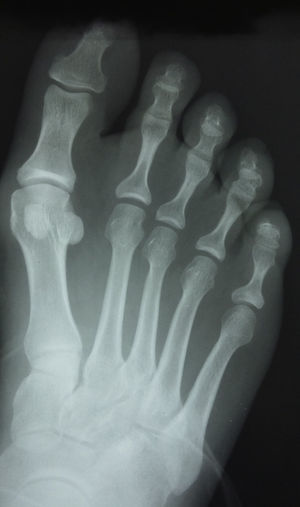
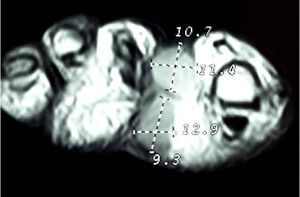
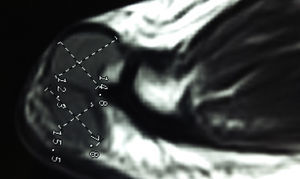
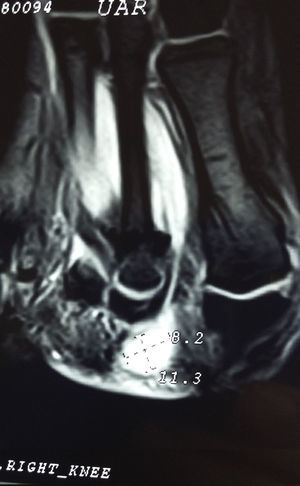
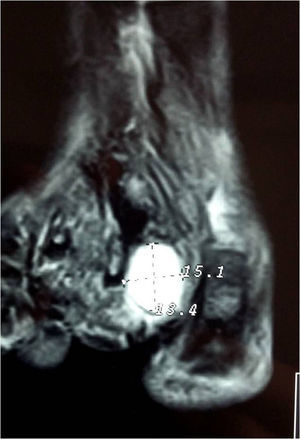
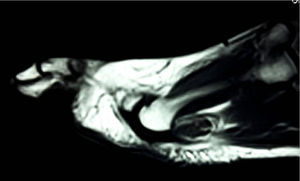
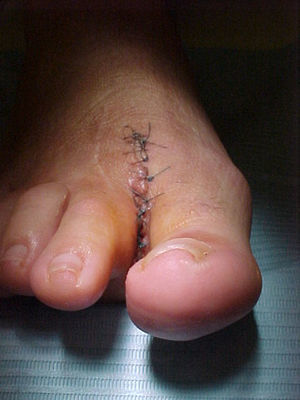
Presentación del casoUn paciente mujer de 35 años, sin antecedentes patológicos de interés, consulta por una masa en el primer espacio metatarso-digital de su pie derecho, de crecimiento progresivo, que origina molestias y conflicto de espacio con el calzado. La paciente informa que durante los últimos 5 años ha sido tratada regularmente por su podólogo de queratosis plantar recurrente bajo la cabeza del segundo metatarsiano con escasos resultados tras desbridamientos periódicos y tratamiento ortésico. Tras valoración biomecánica y radiológica, se recomienda a la paciente abordar quirúrgicamente el problema con una osteotomía elevadora; sin embargo, esta opta por consultar con su médico de familia, que estima oportuno derivarla al dermatólogo de zona. Este diagnostica la lesión como papiloma plantar y realiza tratamiento quirúrgico mediante exéresis de la lesión con posterior cierre primario mediante sutura directa. Al año de la cirugía la paciente vuelve a consultar con el podólogo por recurrencia de la callosidad plantar. Tras la realización de nuevas proyecciones radiológicas dorso-plantar en carga y axial de sesamoideos (figs. 1 y 2), se vuelve a recomendar de nuevo el tratamiento quirúrgico inicialmente propuesto. La paciente consiente finalmente ser intervenida y tras el estudio preanestésico y bajo anestesia local se realiza osteotomía elevadora tipo Kuwada-Dockery en el segundo metatarsiano fijada con aguja de Kirshner de 1,2mm (fig. 3). El posquirúrgico cursa sin incidencias destacadas, permitiéndosele a la paciente utilizar calzado convencional a las 6 semanas. A partir de los 2 meses de la cirugía, se evidencia una mejoría gradual de la sintomatología con desaparición de la lesión hiperqueratósica. Dieciocho meses más tarde, la mujer vuelve a consultar con el podólogo por observar un abultamiento en el dorso de la segunda articulación metatarso-falángica. A la palpación se localiza dorsalmente una masa de consistencia blanda, elástica y ligeramente fluctuante que invade el primer espacio intermetatarsal y que se pone más de manifiesto con la paciente en carga. Se realiza proyección radiológica dorso-plantar en carga, donde no se observa ningún hallazgo compatible con afectación osteoarticular, aunque se aprecia un ligero incremento de partes blandas en el primer espacio interdigital comparado con el observado en la radiografía preoperatoria realizada con anterioridad a la segunda intervención (fig. 4). Se solicita RM con contraste de gadolinio cuyo informe destaca la presencia de una lesión biloculada que ocupa el espacio intermetatarsal distal entre el primer y el segundo dedo. En secuencia potenciada en T1 y corte axial, la masa tiene forma ovalada y presenta paredes bien definidas con una lobulación dorsal y otra plantar intercomunicadas entre sí y separadas por un septo (fig. 5). En secuencia potenciada en T1 y corte axial sobre plano sagital, la lesión presentó isointensidad con el músculo. El lóbulo plantar presenta un diámetro máximo en sentido sagital de 1,5×8cm y el componente más dorsal de 1,2×1,4mm (fig. 6). En los cortes coronales en T2 y en T2-STIR la lesión se presentó con hiperintensidad con algún contenido heterogéneo compatible con presencia de material de origen inflamatorio o enzimático (figs. 7 y 8). En el corte axial potenciado en T1 se observó también atrofia del tejido celular subcutáneo bajo la cabeza del segundo metatarsiano compatible con antecedente traumático o quirúrgico (fig. 9). Los metatarsianos adyacentes, así como los tendones del primer y segundo dedo, son normales respecto a intensidad y grosor, no observándose signos inflamatorios asociados en la segunda articulación metatarso-falángica. El diagnóstico diferencial de sospecha incluyó quiste sinovial o seroma quistificado. A raíz del informe, se propone a la paciente la extirpación quirúrgica de la lesión mediante abordaje dorsal, a lo que accede tras firmar el correspondiente consentimiento informado. Bajo bloqueo anestésico de tobillo, se realiza incisión dorsal longitudinal que se extiende hasta la comisura interdigital (fig. 10). Pese a que se realiza disección roma para delimitar la lesión, en el curso de la intervención se produce rotura accidental de la cápsula con salida de abundante contenido amarillento denso y de consistencia caseosa. Una vez extirpada, la lesión se procede al cierre por planos y la pieza extirpada es remitida a anatomía patológica para su estudio. La descripción macroscópica de la pieza corresponde a un fragmento laminar de aspecto blanquecino y elástico de 2,1×1,2cm de diámetro. El estudio histopatológico confirma la presencia de un epitelio escamoso bien diferenciado constituyendo la cápsula de la lesión que, a su vez, se encuentra rodeado por una pared de tejido conectivo hiperplásico, lo que confirma el diagnóstico de quiste de inclusión epidérmico roto con reacción histiocitaria y gigantocelular de tipo «a cuerpo extraño». Después de 3 años de seguimiento, no se observó recidiva de la lesión y la paciente se encuentra asintomática.
Los QEP son lesiones atípicas y suponen menos de un 10% de todos los casos que afectan a las extremidades7. En ocasiones, se asocian a un antecedente quirúrgico o traumático y suelen localizarse en el tejido celular subcutáneo. La mayoría de los casos publicados se presentaron como lesiones uniloculares y rara vez alcanzaron tamaños superiores a los 2 cm de diámetro máximo. Ozawa et al.8 informan de un caso de un QEP gigante (más de 5cm de diámetro) como lesión unilocular en un varón de 65 años localizado en el cuarto espacio intermetatarsal que afectó a la musculatura interósea y que, como en el presente caso, no se apreció a la inspección afectación dorsal, aunque pudo ser palpado en el dorso del pie con el paciente en carga. Como en nuestro caso, el paciente había sido tratado quirúrgicamente 40 años antes de un callo en la planta próximo a la base del quinto metatarsiano de su pie derecho. Malkoc et al.9 publican un caso de QEP bilocular en una mujer de 34 años, muy similar en tamaño y localización al aquí presentado y que también se extendió al dorso sin afectación de la musculatura interósea. Al igual que en nuestro caso, la localización más distal de la lesión impidió que la musculatura interósea se viera involucrada, si bien al localizarse en ambos casos el quiste en una zona de gran solicitación mecánica como el antepié, su crecimiento y extensión hacia al dorso del antepié pudieron verse favorecidos en un plazo corto. Ferguson et al.10 informan de un caso de un QEP secundario a una coablación con radiofrecuencia para el tratamiento de fascitis plantar. Existen, sin embargo, otros casos de QEP donde no se describe antecedente traumático o quirúrgico11,12. Más raros si cabe son los quistes epidermoides multiloculares descritos en la literatura. En torno a una docena de estos casos han sido publicados. Estos se presentaron como lesiones gigantes localizadas en la nalga, el muslo, la ingle o el cuero cabelludo, con un diámetro medio en torno a 10cm, todas ellas consideradas lesiones gigantes13. Tan solo se han descrito en la literatura 2 casos de QEP multiloculado. En un caso, la lesión presentó un diámetro máximo de 5,5cm12 y en el otro, un caso muy similar al aquí presentado, con un diámetro de 3,5×1cm9. Algunos autores describen la posibilidad de multiloculación de estas lesiones y enfatizan en la necesidad de considerar esta posibilidad de forma que estas lesiones puedan ser distinguidas de neoplasias con las que fácilmente pueden ser confundidas y puedan ser adecuadamente diagnosticadas y abordadas quirúrgicamente12,13.
En ocasiones, la rotura de un QEP de grandes dimensiones puede originar una reacción a cuerpo extraño que puede desencadenar una bursitis. Matsumoto et al.14 informan de un caso en una mujer de 44 años de edad con 2 masas en su antepié derecho. Las radiografías mostraron focos de calcificación y la resonancia evidenció la presencia de 2 masas de composición diferente una de localización dorsal y otra plantar, esta última próxima a la cabeza del quinto metatarsiano. La masa de localización dorsal fue de características quísticas, mientras que la plantar fue sólida. El estudio histológico e inmunohistoquímico reveló que la primera de las lesiones correspondía a una bursitis intermetatarsal, mientras que la plantar correspondió a un quiste epidérmico roto13. En nuestro caso, la rotura del quiste se produjo accidentalmente durante la intervención; sin embargo, el informe histopatológico destaca la presencia de reacción histiocitaria y gigantocelular de tipo «a cuerpo extraño», por lo que cabe pensar que pudo haberse producido alguna rotura de la cápsula. Esta circunstancia es posible especialmente en aquellos QEP localizados en zonas de carga especialmente del antepié, donde las solicitaciones mecánicas son importantes.
En conclusión, y dado que los QEP son lesiones infrecuentes, es necesario que el diagnóstico diferencial se realice siempre con el apoyo de pruebas complementarias de imagen con alta sensibilidad. En casos de QEP como el aquí presentado, donde existe un sospecha de que el antecedente traumático o quirúrgico puede estar relacionado, el apoyo de pruebas de imagen como la RM o la US se hacen si cabe imprescindibles. Los QEP en ecografía se presentan como lesiones hipoecogénicas comparadas con la grasa y avasculares al Doppler color. Las imágenes de RM en quistes epidérmicos localizados en el tejido celular subcutáneo se caracterizan por presentarse como lesiones bien delimitadas e hiperintensas en la señal potenciada en T1 y con buena resolución del borde periférico de la lesión. En la imagen potenciada en T2 y STIR, las lesiones se presentan como imagen intensa con presencia de algunos focos brillantes. En determinadas circunstancias, cuando el quiste es multilocular o bien este se rompe accidentalmente, la imagen de RM puede confundirse con la presencia de una infección o de una neoplasia y es necesario en estos casos establecer un adecuado diagnóstico diferencial.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.