Introducción
El dolor en el antepié se conoce como metatarsalgia. La metatarsalgia es la localización más frecuente del dolor en los pies y es más habitual en las mujeres. Influye el calzado, especialmente estrecho y de tacón alto, que hace que se produzca una sobrecarga del antepié.
Dentro de la gran variedad de causas que pueden producir metatarsalgias estableceremos 4 grupos: alteración estática, patología degenerativa ósea, patología de partes blandas y patología inflamatoria.
Alteración estática
Dentro de este grupo incluimos alteraciones estáticas, que no se ajustan al patrón de normalidad y pueden ser sintomáticas por ellas mismas o por la patología que pueden provocar.
Hallux valgus
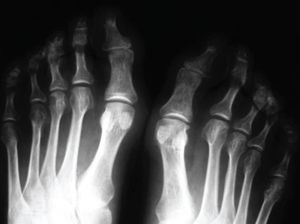
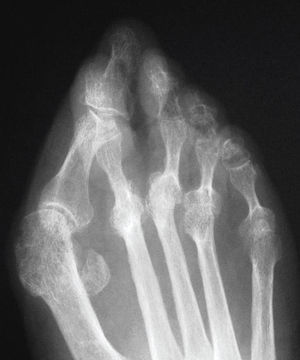
El hallux valgus es una deformación definida por la desviación en varo del primer metatarsiano y en valgo y rotación externa del primer dedo, luxación de los sesamoideos y aparición de una prominencia ósea en la cara medial de la articulación metatarsofalángica1,2.
El hallux valgus es una deformación adquirida3. En los casos en que aparece de manera temprana no suele producir sintomatología, y lo más habitual es descubrirlo en la edad adulta cuando ya la produce. Se ve en un 98% de los casos en mujeres y la causa principal de su aparición es el calzado4, por las presiones patológicas que produce así como por las atrofias musculares que provoca la inmovilización5. También puede haber una relación con antecedentes familiares6 y con la forma del pie. La insuficiencia del primer radio, asociada a un metatarso varo e hipermovilidad, es la forma más susceptible de desarrollar esta patología3. También existe una relación entre la aparición del hallux valgus y el primer dedo largo tipo egipcio, ya que se da una mayor interrelación con el calzado7.
Las lesiones anatómicas que podemos encontrar7 son: luxación de la articulación metatarsofalángica, exostosis sobre la cabeza del primer metatarsiano, lesiones capsuloligamentosas y tendinosas, como la distensión interna de la cápsula metatarsofalángica y el ligamento lateral interno, deslizamiento del aductor del primero a posición plantar, retracción capsular externa, luxación del ligamento y del abductor del primero, desalineación de los tendones del flexor y del extensor propio del primero, y luxación de los sesamoideos al espacio intermetatarsiano.
En las lesiones evolucionadas aparece una degeneración artrósica de la articulación metatarsofalángica y cuneometatarsiana, y las radiografías pueden objetivar las típicas lesiones de esta patología8. En las primeras fases esta deformación es asintomática, y es muy raro que sea motivo de consulta en ese momento. Con el paso del tiempo se establecen las lesiones artrósicas, que provocan un dolor de características mecánicas. La desviación del primer radio conduce a la insuficiencia de éste9, por lo que se produce una sobrecarga de los radios centrales que provoca subluxaciones, bursitis y helomas plantares que son los principales responsables de la sintomatología del hallux valgus. Con el tiempo estas subluxaciones pueden hacerse irreductibles y provocarán una garra de los dedos, que a su vez, al entrar en conflicto con el calzado, darán lugar a callosidades y deformaciones ungueales que incrementarán la sintomatología10.
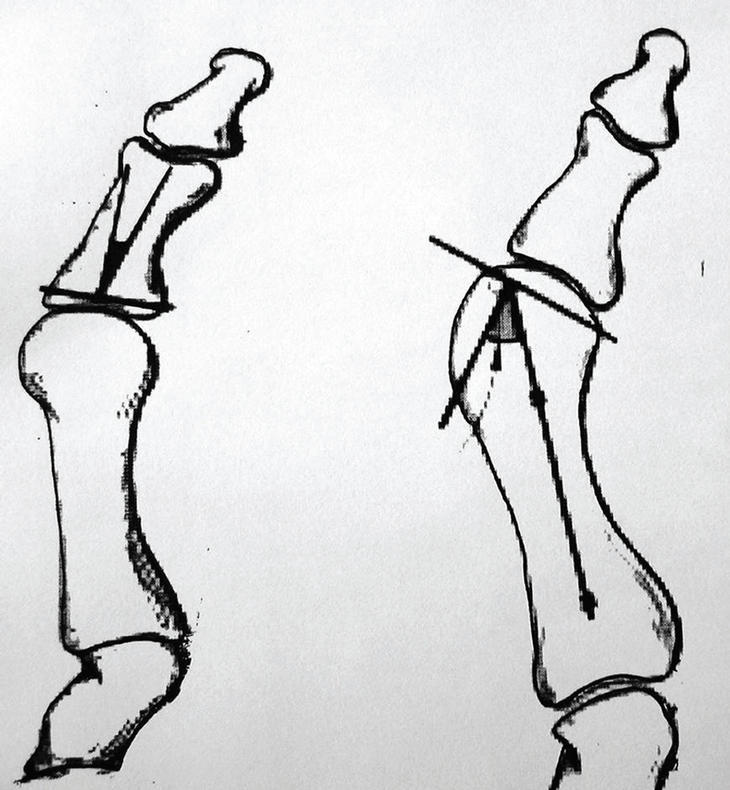
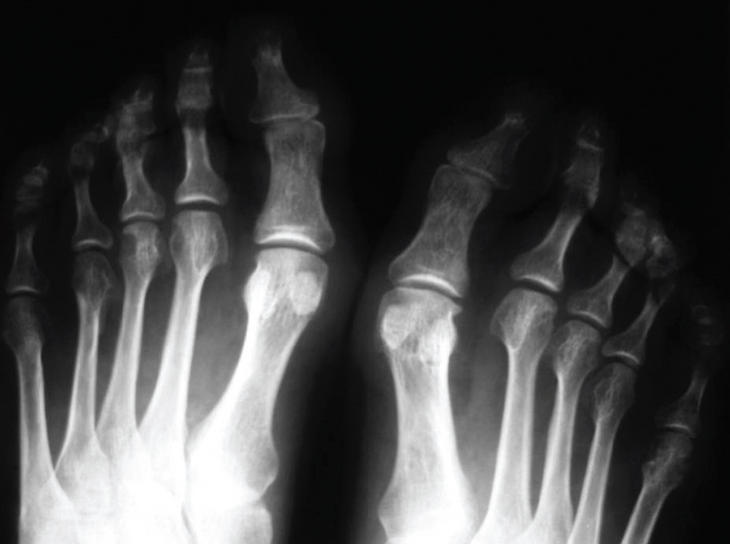
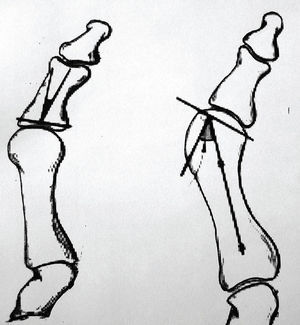
En la radiografía dorsoplantar de los pies en carga se valoran los ángulos intermetatarsiano (AIM; normal por debajo de 9o) y metatarsofalángico (AMF; normal por debajo de 15o) (Coughlin-Mann). Esta proyección también sirve para ver la fórmula metatarsal del pie (index minor, index plus-minor, index plus). Hay otros 2 ángulos que es preciso conocer: el metatarsal distal, que mide la orientación de la cara metatarsal distal del primer metatarsiano con respecto a su eje longitudinal (valor normal por debajo de 10o), y el falángico proximal, que mide la orientación de la cara articular proximal de la falange proximal con respecto a su eje longitudinal (valor normal de 0o) (fig. 1). La proyección de perfil de los pies en carga sirve para ver el tipo de pie (plano, cavo o normal).
Figura 1. Ángulos falángico distal y metatarsal proximal.
En relación con el grado de deformidad, el hallux valgus puede ser leve, moderado o grave en función del AIM y el AMF. Así, el hallux valgus se considera leve cuando el AIM está por debajo de 11o y el AMF es menor de 20o; será moderado cuando los valores del AIM son de 11-18o y el AMF entre 20 y 40o, y grave con valores del AIM superiores a 18o y del AMF mayores de 40o.
El tratamiento de entrada del hallux valgus tiene que ser conservador7,10,11, con el uso de un zapato adecuado, que tenga la anchura suficiente para el antepié y un tacón que no exceda de los 4 cm. Se deben poner plantillas de un material semirrígido, provistas de arco interno y de apoyo retrocapital. Además de estas medidas terapéuticas hay que recurrir al uso de la fisioterapia para mantener la función articular y el tono muscular adecuado. En ocasiones pueden prescribirse analgésicos y/o antiinflamatorios no esteroideos. El uso de férulas de reposo no tiene sentido5.
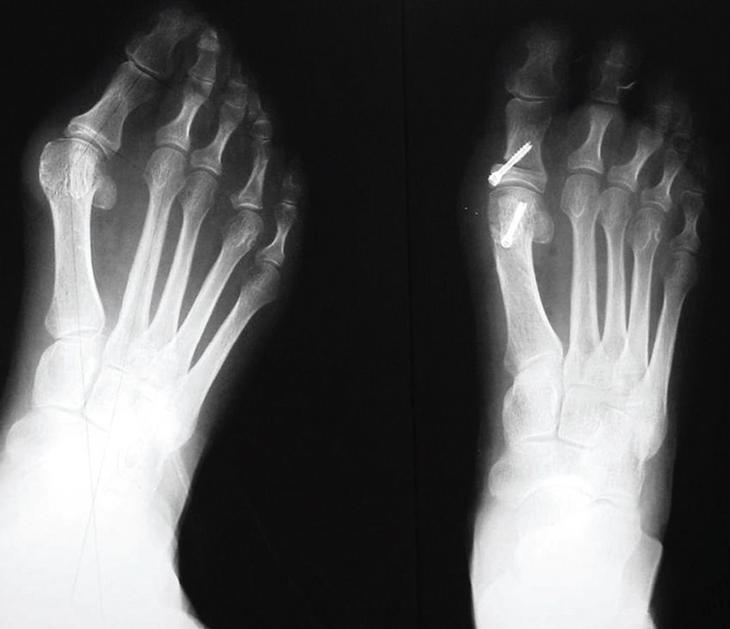
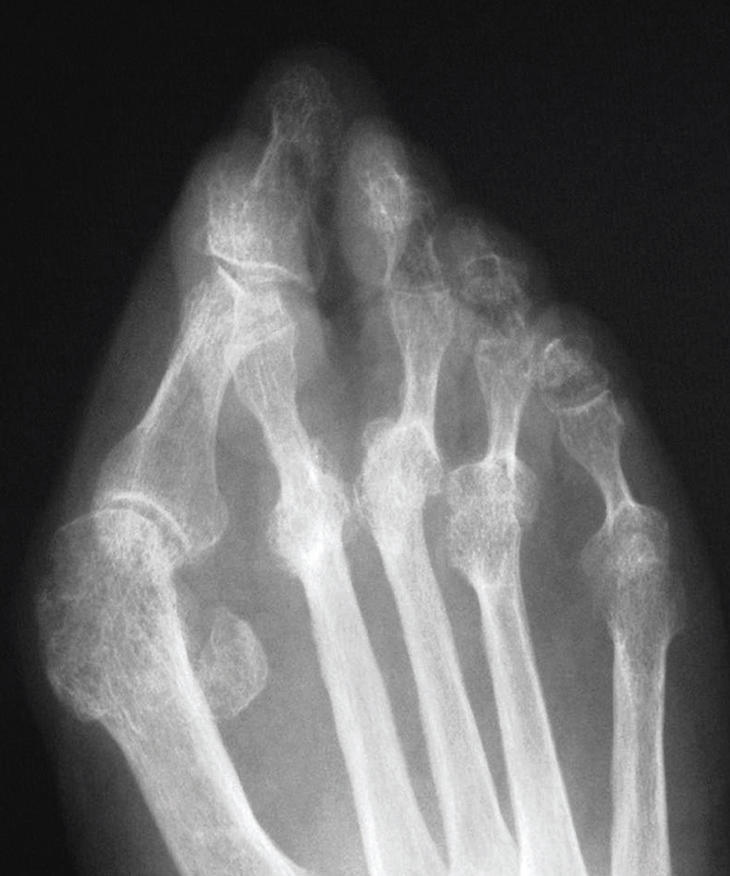
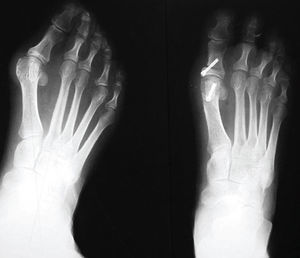
El tratamiento quirúrgico se recomendará después del fracaso del tratamiento conservador, si persiste el dolor, una marcha dificultosa o la imposibilidad de calzarse con zapatos de serie. La indicación quirúrgica se realizará por el dolor o por una deformidad que aumenta de manera exagerada hasta dificultar todo tipo de calzado (fig. 2). El tratamiento quirúrgico tiene como finalidad la corrección de la deformidad, respetando la articulación metatarsofalángica, sobre todo en los casos sin degeneración articular o artrosis.
Figura 2. Intervención de hallux valgus en la que se han practicado una osteotomía tipo «chevron» y otra tipo Akin.
Hay una serie de factores anatómicos que deben tenerse en cuenta: el tipo de pie y de antepié, así como la fórmula metatarsal.
El tratamiento quirúrgico del hallux valgus puede dividirse en procedimientos sobre tejidos blandos distales, osteotomías, artroplastias, artrodesis y procedimientos combinados. Algunos de estos procedimientos pueden hacerse por cirugía percutánea.
Cirugía de las partes blandas distales. Puede practicarse una tenotomía del tendón abductor del primer dedo en la cara lateral de la articulación, asociada a una capsulotomía externa. La finalidad de este tiempo es corregir la retracción de las partes blandas laterales y facilitar la corrección de la deformidad ósea. Este gesto quirúrgico se puede realizar mediante una incisión dorsal entre el primer y el segundo metatarsianos.
Otro tiempo sobre las partes blandas distales es el que se realiza al hacer la capsulotomía media, previa a la exostosectomía. Consiste en la liberación lateral de los sesamoideos y la realización posterior del cerclaje fibroso (Lelièvre)12, que centra los sesamoideos.
La técnica de McBride modificada (tenotomía del tendón abductor y transposición a través de un túnel en la cara medial del cuello del metatarsiano, conservando el sesamoideo externo) es otra técnica sobre partes blandas.
Osteotomías. Las osteotomías correctoras están indicadas en los pacientes que tienen una articulación metatarsofalángica conservada. La calidad ósea ha de ser buena.
En el metatarsiano puede realizarse en la región distal o subcapital a la altura diafisaria o en la base. En términos generales se acepta que las osteotomías distales están indicadas en casos de AIM inferior a 15o, y las proximales cuando dicho ángulo es mayor de 15o. Como ya se ha comentado, hay que tener en cuenta otros parámetros de la deformidad, los factores anatómicos y las preferencias del cirujano, que, como en cualquier otro tipo de intervenciones, pueden apurar las indicaciones de cada técnica en uno u otro sentido13.
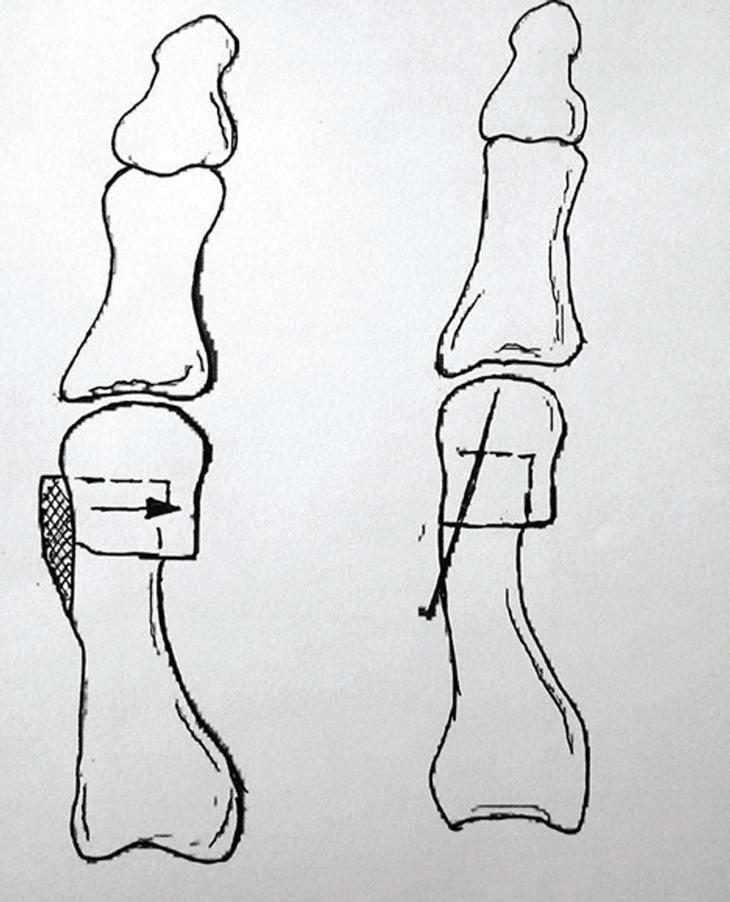
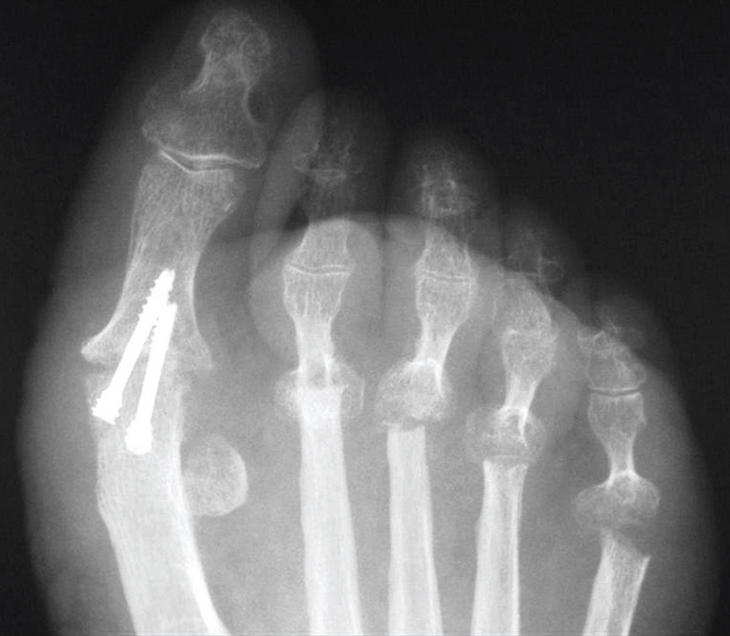
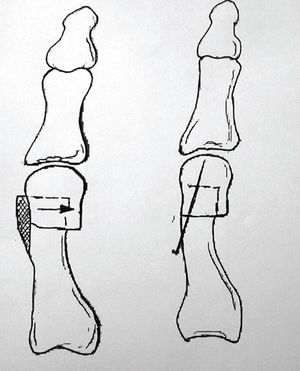
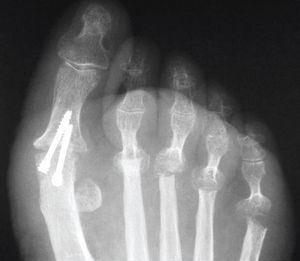
La osteotomía distal o subcapital, tipo «chevron» (fig. 3), tiene un trazo en forma de espiga o V. Previamente se hace una exostosectomía, y el vértice de la osteotomía debe hacerse a 1 cm, aproximadamente, de la superficie articular de la cabeza metatarsiana. Los grados del trazo oscilarán alrededor de 60o. Se desplaza en sentido lateral la cabeza del metatarsiano y, una vez corregida la deformidad, se estabiliza la osteotomía con un pequeño tornillo canulado. El fragmento óseo diafisario que sobresale medialmente una vez que se desplaza la cabeza debe resecarse.
Figura 3. Osteotomía tipo «chevron».
La osteotomía diafisaria en scarf o en ensamblaje tiene forma de Z. Se trata de un trazado en 3 tramos; el tramo principal invade prácticamente toda la diáfisis del hueso aproximadamente paralelo al suelo, y 2 tramos cortos, uno proximal y plantar y otro distal y dorsal, se disponen en ángulo agudo con respecto al primero. El fragmento cefálico se desplaza hacia el segundo metatarsiano hasta conseguir centrar la cabeza entre los sesamoideos. Tras el desplazamiento deseado de la cabeza en su nueva posición, se estabiliza la osteotomía con tornillos canulados. Se emplean por debajo y por encima de los 15o de AIM.
Las osteotomías proximales pueden ser de sustracción, de concavidad proximal o de adición. La osteotomía de sustracción consiste en una osteotomía cuyo trazo distal es oblicuo de medial a lateral y cuyo trazo proximal es perpendicular al eje metatarsal respetando la cortical externa; se reseca la cuña y se obtiene la corrección deseada, y a continuación se estabiliza con placas en T o en L.
La osteotomía arciforme de la concavidad proximal se realiza a 1 cm aproximadamente de la articulación cuneometatarsiana. Se utiliza una sierra oscilante de hoja arqueada. Se corrige la deformidad y se estabiliza con un tornillo canulado.
La osteotomía basal de adición es una osteotomía lineal perpendicular al eje del metatarsiano, a 1 cm aproximadamente de la articulación cuneometatarsiana, respetando la cortical externa, que al introducir el injerto (normalmente se utiliza la exostosis o la base de la primera falange) se romperá por osteoclastia. El injerto queda estable sin necesidad de osteosintetizarlo14.
Estas osteotomías del metatarsiano corrigen fundamentalmente el AIM, pero en ocasiones no se logra la corrección del valgo del primer dedo o queda un primer dedo largo. En tales casos se asocia una osteotomía de la falange proximal.
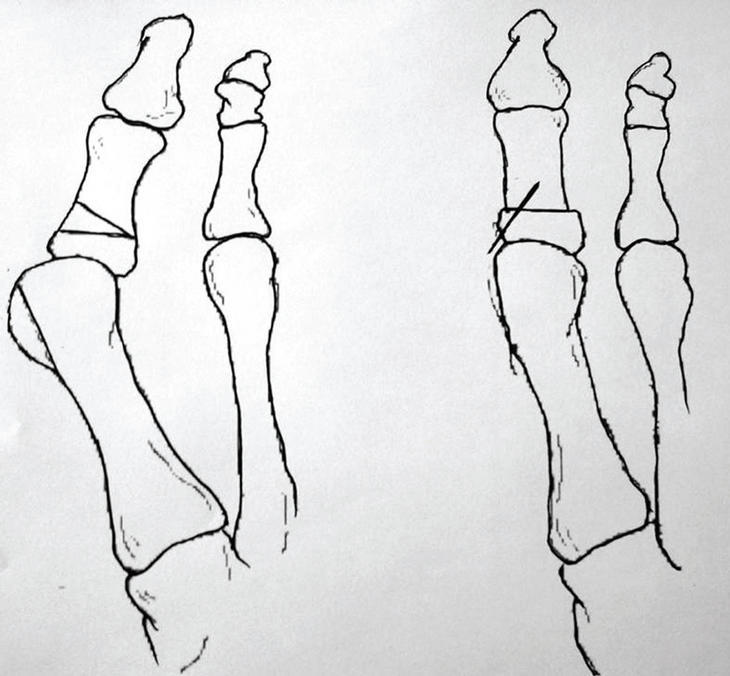
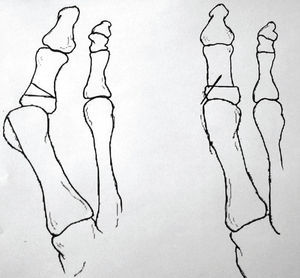
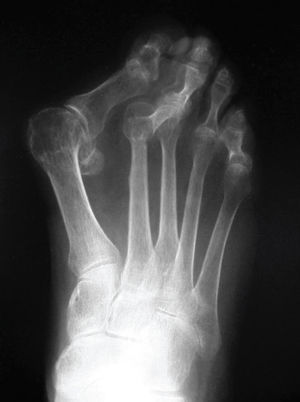
La osteotomía de la falange puede ser en cuña (Akin15) (fig. 4) para corregir el valgo del primer dedo o de acortamiento para corregir un primer dedo largo. Estas osteotomías se estabilizan con grapas o tornillos.
Figura 4. Osteotomía tipo Akin.
Artroplastias para el tratamiento del hallux valgus. La artroplastia de resección de la base de la falange proximal (Keller-Brandes)9 se acompaña de una exostosectomía, del cerclaje fibroso (Lelièvre)12 y de la unión del flexor largo con el rodete intersesamoideo (Viladot)9. Esta técnica se emplea en pacientes con artrosis de la articulación metatarsofalángica, normalmente de edad avanzada.
Artrodesis de la articulación metatarsofalángica. Utilizada por los cirujanos americanos en los casos graves, en nuestro país se emplea poco. Se recurre a ella en el pie reumático.
Cirugía percutánea. La cirugía percutánea es un método quirúrgico que permite realizar intervenciones a través de mínimas incisiones, sin exposición directa de los planos quirúrgicos, y precisa de un control radiológico durante la intervención, para orientar los gestos quirúrgicos. Para la corrección del hallux valgus mediante cirugía percutánea se realiza la exostosectomía mediante una incisión en las caras interna y plantar del primer metatarsiano. La osteotomía distal del primer metatarsiano de trazo oblicuo dorsal distal y plantar proximal de 45o se realiza por la misma incisión que la exostosectomía. La osteotomía proximal del primer metatarsiano de sustracción se practica por una vía dorsal en la base del metatarsiano. La tenotomía del tendón aductor y capsulotomía lateral se hacen por una incisión lateral en la base de la falange proximal. La osteotomía de sustracción de la base de la falange se efectúa por una incisión dorsal en la base de la falange.
Hallux varus
Deformación rara que consiste en la desviación medial del primer dedo, que puede ser congénita16, secundaria a pie plano, tibias varas, metatarso varo o pie equinovaro7. También puede ser iatrogénica, por una hipercorrección quirúrgica del hallux valgus17.
Es una lesión que habitualmente es asintomática y el motivo de consulta suele ser un problema estético o conflictos con el calzado8.
En los casos en que aparece de forma congénita el tratamiento conservador, que consiste en poner vendajes a fin de intentar corregir la deformación, obtiene escasos resultados17. En el resto de los casos el tratamiento tiene que ser quirúrgico.
Para el tratamiento del hallux valgus hemos comentado diversas técnicas que en ocasiones pueden dar lugar a una hipercorrección que provoque un hallux varus.
En la cirugía del hallux valgus de las partes blandas distales hay que evitar un cerclaje fibroso de la cápsula con hipercorrección del primer metatarsiano y secundariamente varo del primer dedo. Del mismo modo, hay de evitar hipercorrecciones en la técnica de McBride modificada. En la cirugía sobre partes óseas, no debe realizarse una resección excesiva de la exostosis, y tampoco de la base de la falange. Hay que cuidar el vendaje hasta la retirada de los puntos y después controlar la recuperación funcional de la articulación metatarsofalángica del dedo gordo para evitar hipercorrecciones.
El tratamiento propiamente dicho del hallux varus consiste, en el caso de una antigua artroplastia de resección, en una incisión sobre antigua cicatriz, artrotomía, liberación-exéresis del tejido que se encuentra en la articulación metatarsofalángica, remodelación en ocasiones de la base de la falange y cabeza del metatarsiano, alargamiento del tendón extensor propio del primer dedo y tenotomía del común.
Valgo interfalángico del primer dedo
Esta deformación consiste en la desviación en valgo de la falange distal del primer dedo con alineación normal de la primera articulación metatarsofalángica. Puede ser congénita por anomalías de crecimiento de la parte interna de la falange9 o secundaria a un segundo dedo corto, bien por garra congénita o iatrogénica. En estos casos la forma del antepié permite que la fuerza del calzado desvíe la falange en valgo17. Es prácticamente asintomática.
El tratamiento en las formas congénitas y en la infancia se puede hacer con vendajes, mientras que en las formas adquiridas y en la edad adulta tiene que ser quirúrgico.
El tratamiento quirúrgico consiste en las osteotomías correctoras de la falange proximal o distal y artroplastia de resección distal de la falange proximal.
Quinto varo
Esta deformación se define por la desviación en valgo del quinto metatarsiano y en varo del quinto dedo, que puede quedar colocado en supra o infraaducto, y se acompaña de la prominencia de la cabeza del quinto metatarsiano. La articulación más afectada es la metatarsofalángica, que se coloca en extensión y en aducción, con retracción del ligamento lateral interno y la cápsula dorsal, junto con retracción del tendón extensor y brida cutánea dorsal18. Viladot9 describe su aparición en el antepié triangular, junto con sobrecarga de los metatarsos centrales e insuficiencia del primer radio, de forma congénita y bilateral.
La clínica se manifiesta habitualmente por problemas con el calzado; aparecen higromas sobre la cabeza del quinto metatarsiano, helomas, problemas ungueales e infecciones8.
El tratamiento en la primera infancia consiste en vendajes, habitualmente inefectivos12. La solución suele ser el tratamiento quirúrgico, que puede ser sobre partes blandas, osteotomías, artroplastias, procedimientos combinados y cirugía percutánea. El tratamiento es similar al del hallux valgus.
Deformidades de los dedos medios
Las retracciones de los dedos en el plano longitudinal son extremadamente frecuentes17. La forma de denominarlas varía de unos autores a otros, por lo que es confusa. Las 3 formas que se encuentran más frecuentemente son: a) hiperextensión de la metatarsofalángica con flexión de interfalángica proximal e interfalángica distal (dedo en garra total); b) hiperextensión de la metatarsofalángica con hiperflexión de interfalángica proximal e hiperextensión de la interfalángica distal (dedo en martillo), y c) normalidad de la metatarsofalángica e interfalángica proximal e hiperflexión de la interfalángica distal (dedo en garra distal).
Estas deformaciones pueden encontrarse en diversas fases evolutivas17. En un primer tiempo existe una reductibilidad total, lo que se consigue haciendo presión bajo la cabeza del metatarsiano. En la segunda fase la reductibilidad es parcial, con retracciones de partes blandas, articulares y tendinosas. Por último, en la tercera fase la irreductibilidad es total, con una luxación completa de la articulación metatarsofalángica.
El origen de estas deformaciones es multifactorial7,9,12. Existen formas congénitas, observándose un carácter familiar. También intervienen factores mecánicos, por lo que resulta muy importante el uso de zapatos no adecuados, así como factores neuromusculares debido a enfermedades neurológicas. Con mucha frecuencia se asocian a enfermedades articulares, ya sean degenerativas o inflamatorias. En ocasiones son iatrogénicas, es decir, se producen después de una cirugía del primer dedo que ha provocado su acortamiento. Otras veces son idiopáticas17, sin que se encuentre una causa aparente de la deformidad. Esta deformidad se acompaña frecuentemente de hallux valgus o de pie cavo.
Las manifestaciones dolorosas de esta patología se derivan de la hiperpresión dolorosa que realiza la cabeza del metatarsiano sobre el suelo. Además, las zonas de hiperpresión, ya sea con el suelo o con los otros dedos, pueden producir hiperqueratosis y helomas, que pueden infectarse y ser muy dolorosos.
El tratamiento en las 2 primeras fases tiene que ser conservador. Las ortesis de silicona19 (fig. 5) para los dedos y las plantillas con un apoyo retrocapital para reducir la hiperpresión de la metatarsofalángica ofrecen muy buenos resultados. En la fase de luxaciones el tratamiento tiene que ser quirúrgico. Normalmente es suficiente con una artroplastia de resección de las interfalángicas proximal o distal.
Figura 5. Ortesis de silicona.
Sin embargo, en ocasiones, cuando la deformidad de la metatarsofalángica no se corrige por luxación de ésta hay que añadir una osteotomía distal del metatarsiano. Hablaremos más adelante de ello al tratar la luxación aislada de la segunda articulación metatarsofalángica.
Insuficiencia del primer radio
Es la más frecuente de las metatarsalgias estáticas19. Se produce cuando existe un defecto de alineación de la cabeza del primer metatarsiano con la de los restantes. El primer metatarsiano no recibe la carga que le corresponde, y ésta pasa a la cabeza del segundo y tercer metatarsianos, que no están preparados anatómicamente para realizar este trabajo9, por lo que aparece dolor en esta zona, que se acompaña de la aparición de hiperqueratosis plantar. A causa del trabajo excesivo, las articulaciones metatarsofalángicas terminarán por luxarse formando una garra.
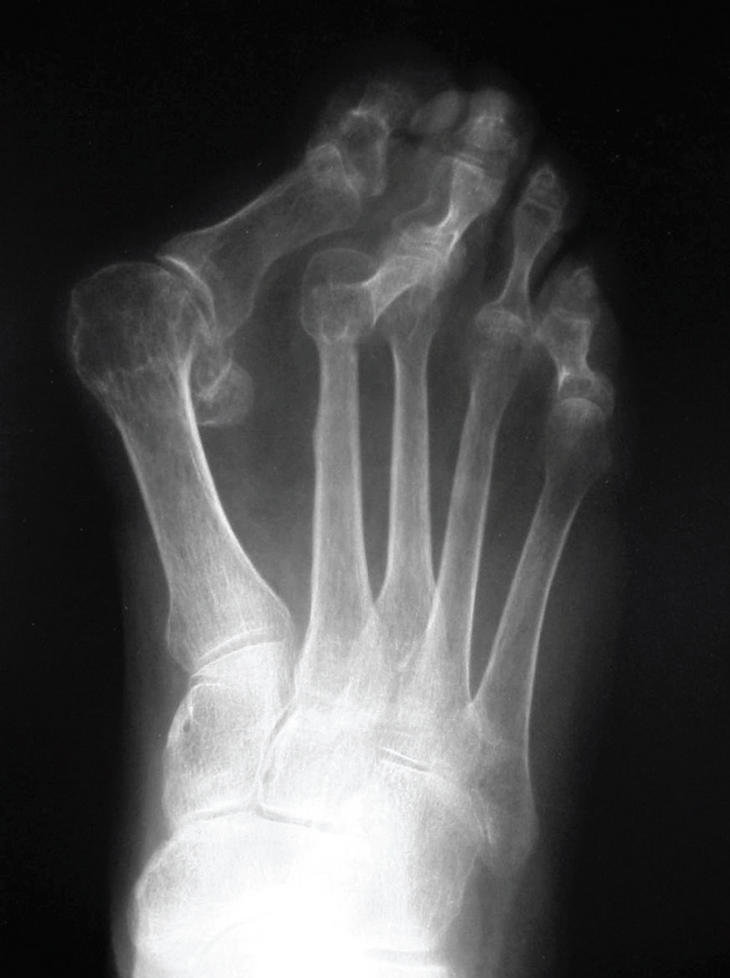
Las causas más frecuentes que producen este síndrome son el acortamiento del primer metatarsiano, ya sea congénito o iatrogénico (fig. 6), así como la desviación en varo del primer metatarsiano; en este caso es frecuente la asociación con el hallux valgus. También suele aparecer en los casos en que hay un retraso excesivo de los sesamoideos, una primera falange corta y, en ocasiones, con el pie plano, pues la supinación de la parte interna del antepié hace que sea funcionalmente insuficiente.
Figura 6. Insuficiencia anatómica del primer metatarsiano.
El tratamiento conservador, además de las oportunas medidas médicas y fisioterapéuticas, consiste en la colocación de un apoyo retrocapital para redistribuir los apoyos. Si fracasa el tratamiento conservador hay que recurrir a la cirugía. Respecto al tratamiento quirúrgico, nos remitimos al tratamiento del hallux valgus y del quinto varo. En cuanto a la metatarsalgia por los dedos en garra, se actuará sobre las partes blandas mediante alargamientos de los tendones extensores, capsulotomía de la articulación metatarsofalángica y sección de los lumbricales e interóseos. Si no es suficiente, se añadirá una artroplastia de resección de la interfalángica proximal y, para corregir la luxación de la metatarsofalángica, una osteotomía distal metatarsiana de acortamiento (dado que el segundo metatarsiano es más largo que el primero).
Insuficiencia de los radios centrales
Esta alteración estática se define por la falta de apoyo de los metatarsos centrales9. Esto origina una sobrecarga del primer y quinto metatarsianos, con la consecuente aparición de dolor en las articulaciones metatarsofalángicas y la formación de hiperqueratosis e higromas bajo ellas. El tratamiento conservador consiste en regularizar el apoyo con un cojín retrocapital. Si fracasa este tratamiento, hay que recurrir a la cirugía, que regularizará el apoyo. El tratamiento quirúrgico consiste en el alargamiento mediante osteotomía de un metatarsiano por brevedad congénita del metatarsiano.
Patología degenerativa y ósea
En este apartado revisaremos las patologías degenerativas y óseas que con más frecuencia afectan al pie. Tienen las mismas características que en cualquier otro punto del aparato locomotor. En el pie pueden ser secundarias a una alteración estática o no.
Hallux rigidus
Es una lesión degenerativa caracterizada por dolor y limitación de la articulación metatarsofalángica del primer dedo, sin desviación de su eje. Puede aparecer de forma secundaria a traumatismos, a microtraumatismos, a cirugía del hallux valgus, a procesos inflamatorios que afecten a la articulación, sobre todo a crisis de podagra repetidas20, pero también lo podemos encontrar de forma primaria. En este caso hay diversas teorías etiopatogénicas, como que la existencia de una fórmula metatarsal index plus y el dedo egipcio favorece su aparición, al igual que los microtraumatismos9 o desequilibrios musculares.
La clínica comienza con un dolor puntual al finalizar el paso, que posteriormente se hace más constante, por lo que el paciente realiza la salida del paso con la cabeza del quinto metatarsiano, donde se producirá un heloma doloroso. En fases posteriores, cuando la degeneración artrósica está más avanzada, el paso se finalizará con la falange distal del primer dedo, donde se formará una dureza en la cara plantar; dicha falange terminará por luxarse y, junto con la contractura del flexor corto que flexiona la metatarsofalángica, formará una imagen denominada hallux flexus21.
En la exploración física, según el estadio en que se encuentre la lesión, se objetivará una disminución de la movilidad de la articulación metatarsofalángica, que será dolorosa, así como la aparición de helomas bajo la cabeza del primer y quinto metatarsianos. La exploración radiológica pone de manifiesto la progresiva desaparición del espacio articular con condensación perióstica y formación de osteófitos, sobre todo en la cara dorsal. Por último, se llega a la anquilosis de la articulación.
El tratamiento médico no es muy satisfactorio. Consiste en tratamiento medicofisioterapéutico y la confección de ortesis en material blando, con un apoyo tras la cabeza del primer metatarsiano y un alargo blando bajo el primer dedo, para compensar su flexión dorsal al final el paso21. En ocasiones es necesario recurrir al tratamiento quirúrgico. Dependiendo del estadio en que se encuentre la articulación metatarsofalángica, y de la edad del paciente, el tratamiento quirúrgico podrá ser una artrólisis o remodelación, una osteotomía de la cabeza del metatarsiano (Valenti)9, una artroplastia de resección, o una artrodesis o prótesis.
Osteonecrosis de las cabezas de los metatarsianos
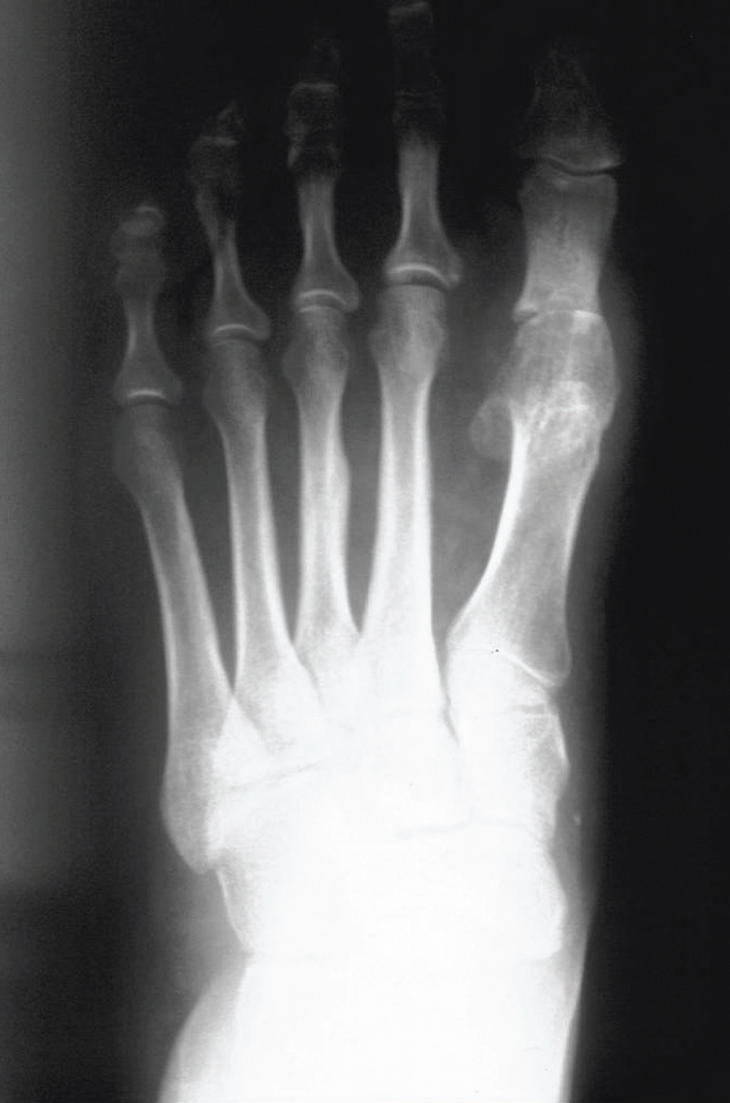
Las osteonecrosis pueden ocurrir en las cabezas del segundo, tercer o cuarto metatarsianos. Estas osteonecrosis se consideran las más frecuentes del pie22. Consisten en el aplanamiento de la cabeza del metatarsiano, probablemente secundaria a una necrosis avascular o a un traumatismo anterior al cierre metafisario, aunque su etiología exacta se desconoce23. Al comienzo del cuadro se manifiesta como una metatarsalgia mecánica, con dolor a la presión y una discreta tumefacción dorsal. Para establecer el diagnóstico en las fases tempranas habría que recurrir a la gammagrafía ósea, pues en la radiología simple no se aprecian las lesiones. Sin embargo, lo más habitual es diagnosticarla a raíz de una metatarsalgia en la edad adulta, al observar en la radiología un aplanamiento de la cabeza del metatarso con una incongruencia articular (fig. 7).
Figura 7. Degeneración artrósica de la cabeza del segundo metatarsiano secundaria a osteonecrosis de aquélla.
Si se diagnostica en la primera fase, el tratamiento debe consistir en reposo, antiinflamatorios no esteroideos y descarga retrocapital. En las fases tardías hay que intentar el tratamiento con plantilla de apoyo retrocapital, y si el paciente no está satisfecho se efectuará el tratamiento quirúrgico, que consiste en la remodelación de la articulación metatarsofalángica, sobre todo de la cabeza del metatarsiano.
Luxación de la segunda articulación metatarsofalángica
Esta patología es una de las causas más frecuentes de metatarsalgia24. Se produce por un desequilibrio entre las fuerzas de flexores y extensores, junto con interóseos insuficientes y laxitud capsular25. Existen factores predisponentes como son la sobrecarga ponderal, la insuficiencia del primer radio y la hipotonía muscular.
Su evolución, de no tratarla, es progresiva. En la primera fase se manifiesta con inestabilidad articular y dolor de características mecánicas. Ni en la exploración física ni en la radiología se aprecian alteraciones. En la segunda fase el dolor se hace permanente y se agrava con la marcha, en ocasiones puede objetivarse una tumefacción dorsal y el dedo puede quedar en una posición más elevada que los demás. En la exploración se observa una movilidad anormal de la articulación. En la tercera fase la luxación del dedo es evidente y se hace fija; en este momento desaparece el dolor, pero por la posición anómala del dedo aparecen problemas con el calzado.
El tratamiento en las primeras fases intenta corregir la posición colocando un apoyo retrocapital y una ortesis de silicona, además de tratamiento fisioterapéutico y analgésico. En la fase de luxación puede mantenerse el tratamiento ortopédico con unos resultados más o menos satisfactorios. Como último recurso está la cirugía, de las partes blandas (véase tratamiento de las deformidades de los dedos) o del hueso, donde una solución es la osteotomía distal del metatarsiano cervicocapital de acortamiento (Weil) para reducir la luxación.
Fractura de estrés de un metatarsiano
Esta lesión no es una fractura propiamente dicha, sino una alteración de la trama ósea debida a una actividad física intensa, no habitual y repetida. Puede aparecer tras la cirugía del hallux valgus. Se localiza en la diáfisis del segundo o tercer metatarsianos y se manifiesta por dolor a la marcha que cede con el reposo. Para algunos autores, cuando ocurre en el segundo metatarsiano sería una consecuencia de la sobrecarga a que se lo somete en el caso el síndrome de insuficiencia del primer metatarsiano14. En la exploración se aprecia un punto selectivo de dolor, que en ocasiones se acompaña de una zona tumefacta. En las fases iniciales la radiología es negativa y el diagnóstico debe hacerse con una gammagrafía ósea o con una resonancia magnética. El tratamiento se limita al control del dolor y reposo durante 4 o 6 semanas (fig. 8).
Figura 8. Fractura de estrés del tercer metatarsiano secundaria a cirugía de hallux valgus.
Patología de partes blandas
Sesamoiditis
Se entiende por sesamoiditis el dolor bajo la cabeza del primer metatarsiano cuando están implicados en el proceso los huesos sesamoideos y las estructuras cartilaginosoligamentosas que los rodean. La forma más frecuente de manifestarse es un dolor al final del paso en el borde interno del pie. En la exploración se observa un dolor selectivo a la presión de aquéllos, así como a la flexión dorsal del primer dedo. En ocasiones se manifiesta como un dolor nocturno, incluso paroxístico, asociado a tumefacción local y otros signos inflamatorios26. La causa más frecuente de esta patología es microtraumática, favorecida por el pie cavo interno, pero también podemos encontrar casos en que sea una osteodistrofia de crecimiento, una lesión necrótica, traumática; asimismo, puede aparecer en el curso de enfermedades microcristalinas o inflamatorias, fundamentalmente la artritis reumatoidea27.
La radiología, que siempre es un signo tardío, puede mostrar desmineralización, condensación irregular o fragmentación. El diagnóstico temprano se establece con gammagrafía ósea.
El tratamiento consiste en reposo y una plantilla de apoyo retrocapital con una descarga bajo los sesamoideos. En el adulto se pueden realizar infiltraciones locales con corticoides26. Es excepcional el tratamiento quirúrgico (extirpar los pequeños fragmentos separados).
Enfermedad de Morton
Metatarsalgia descrita por Morton en 18769, se define por la compresión del nervio interdigital en el espacio intermetatarsiano. Se manifiesta como un dolor lacerante normalmente situado en el tercer espacio, que por lo general obliga a retirar el calzado y se acompaña de disestesias de los dedos. Como causa más frecuente se encuentra la alteración estática del antepié, generalmente un pie cavo acompañado de calzado estrecho y tacón alto. Pero también pueden causarla una bursitis o una sinovitis, bien de forma aislada o junto con una enfermedad inflamatoria.
En la exploración se provoca el dolor con la compresión lateral de las cabezas de los metatarsianos y la presión directa sobre el espacio interdigital. También puede objetivarse una hipoestesia en la cara interna de los dedos correspondientes.
La radiología siempre es normal. Para demostrar su existencia es preciso recurrir a otras exploraciones complementarias, como son el electromiograma27, la ecografía28 y la resonancia magnética29, aunque los resultados de estas exploraciones no son plenamente satisfactorios.
El tratamiento médico es bastante satisfactorio. Consiste en el uso de un calzado ancho y unas plantillas de descarga retrocapital. Si con esto no se obtienen resultados satisfactorios, se puede recurrir a infiltraciones locales de corticoides. Si éstas fracasan, es preciso recurrir a la cirugía, extirpando el neuroma, por vía dorsal o plantar.
Síndrome doloroso del segundo espacio
Este síndrome, descrito por Claustre et al30 en 1982, se manifiesta por dolor en el espacio interdigital entre el segundo y tercer dedos, fundamentalmente a la marcha. Está causado por una bursitis en dicha zona, que puede aparecer en el curso de enfermedades inflamatorias, artrósicas o en una alteración estática del antepié, principalmente el pie cavo30. En la exploración se aprecia un dolor muy selectivo a la presión del espacio, con una movilidad completa e indolora de las articulaciones metatarsofalángicas. Se objetiva una separación anómala de los dedos, con un aspecto muy característico de este síndrome. Las exploraciones complementarias son siempre negativas.
El tratamiento consiste en una inyección de una solución de corticoides con anestésico local, que habitualmente tiene un resultado espectacular. También hay que corregir el trastorno estático si existe. En raras ocasiones hay que recurrir a la cirugía. Se practicará una exéresis de la bolsa cuando fracasa el tratamiento conservador.
Patología inflamatoria
Si durante el interrogatorio al paciente llegamos a la conclusión de que el dolor es de tipo inflamatorio, enfocaremos el diagnóstico hacia este tipo de enfermedades, lo cual no implica que no exista una alteración estática al igual que en las otras patologías. Lo más frecuente es que este tipo de patología aparezca en el curso de una enfermedad ya diagnosticada, pero hemos de tener en cuenta que puede ser una manifestación inicial de estas afecciones.
Artritis reumatoidea
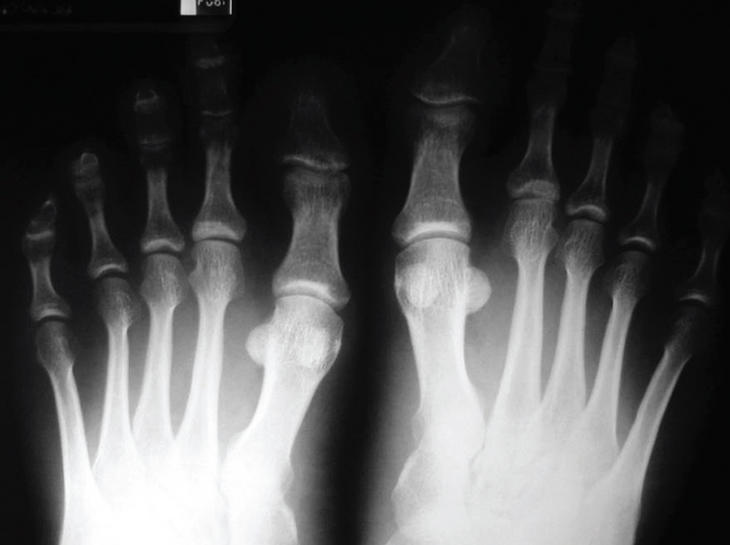
La afección del antepié en el curso de una artritis reumatoidea es prácticamente constante. Como lesión inicial se ve afectado en un 16% de los casos, durante el primer año de la enfermedad lo estará un 46% de los pacientes y, en las formas evolucionadas, el 90%9.
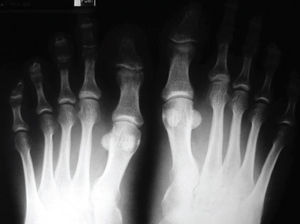
Clínicamente se manifiesta por una metatarsalgia inflamatoria. En la exploración pueden hallarse diferentes signos, dependientes del estadio de la enfermedad. En las fases iniciales el aspecto del antepié puede ser normal, pero la presión de las cabezas de los metatarsianos resulta dolorosa. También puede encontrarse empastamiento o artritis francas. Si estas lesiones evolucionan libremente, producirán distensión capsular y laxitud ligamentosa, lo que, sumado al hecho de que el pie continúa cargando el peso del cuerpo y habitualmente con un calzado no adecuado, dará lugar a luxaciones y deformaciones, algunas de ellas muy características de esta enfermedad, como el pie triangular, que consiste en la desviación del primer dedo en valgo y del quinto en varo, con una distribución anárquica de los dedos centrales. También existe la forma denominada «pie en ráfaga», que es una desviación en valgo de todos los dedos excepto el quinto. Asimismo, se dan formas atípicas con distribución anárquica de todos los dedos.
Con el paso del tiempo estas deformaciones se hacen irreductibles y crean problemas con el calzado, lo que, junto con la desaparición del almohadillado plantar, llevan a la formación de durezas y helomas, que pueden infectarse y resultar muy dolorosos.
Las imágenes radiológicas que pueden observarse no difieren de las que pueden hallarse en otras articulaciones. Existe una imagen característica muy temprana que consiste en la erosión de la cabeza del quinto metatarsiano31, que se produce en fases muy tempranas de la enfermedad y puede ser de gran ayuda diagnóstica (fig. 9).
Figura 9. Erosión precoz de la cabeza del quinto metatarsiano en una artritis reumatoidea.
El tratamiento es el mismo que el de todas las artritis reumatoideas, pero aquí habrá que pensar en el tratamiento ortopédico. Será conveniente colocar plantillas de material elástico tipo silicona en las primeras fases de la enfermedad, puesto que mantienen la arquitectura del pie correctamente y amortiguarán el impacto con el suelo durante la marcha. En fases evolucionadas de la enfermedad se usarán plantillas de material blando tipo espuma, para amortiguar y descargar los puntos más conflictivos de modo que el paso sea lo menos doloroso posible.
Para los dedos será preciso usar ortesis de silicona confeccionadas a medida19, que en las primeras fases de la enfermedad intentarán mantener la posición anatómica de los dedos y en las fases evolucionadas serán únicamente protectoras.
A estos tratamientos hay que añadir la necesidad de usar calzado de series especiales de material flexible y elástico para no favorecer las deformaciones, o bien un calzado ortopédico a medida. A pesar de un tratamiento correcto, la evolución del pie en la artritis reumatoidea suele ser desfavorable y el antepié termina con grandes deformaciones que deben tratarse quirúrgicamente.
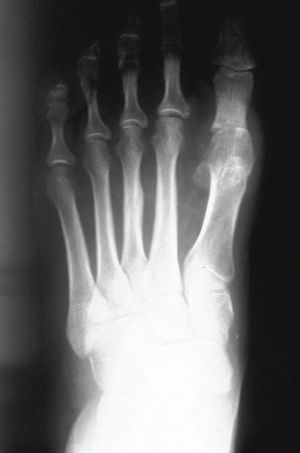
El tratamiento quirúrgico está indicado en los pacientes con deformidades en los pies por alteración de las articulaciones metatarsofalángicas, frecuente en la artritis reumatoidea. Una de las técnicas que más se han utilizado es la alineación metatarsal (Lelièvre)12, que consiste en la resección de las cabezas de los metatarsianos, excepto el primero, buscando una fórmula metatarsal ideal. Años atrás, en el primer dedo se practicaba una artroplastia de resección de la falange proximal, mientras que la resección de la cabeza del primer metatarsiano sólo se hacía en los index plus. Actualmente se realiza artrodesis metatarsofalángica del primer dedo en lugar de artroplastias, para evitar recidivas de la deformidad del primer dedo (figs. 10 y 11).
Figura 10. Artritis reumatoidea. Imagen prequirúrgica.
Figura 11. Artritis reumatoidea intervenida, en la que se han efectuado una artrodesis de la primera articulación metartarsofalángica y una alineación metatarsal.
Si las cabezas de los metatarsianos centrales no están muy destruidas, lo que ocurre en muy pocos pacientes, se pueden hacer osteotomías de acortamiento de los metatarsianos, para reducir las luxaciones metatarsofalángicas y conseguir una fórmula metatarsal ideal.
Otras enfermedades del tejido conectivo
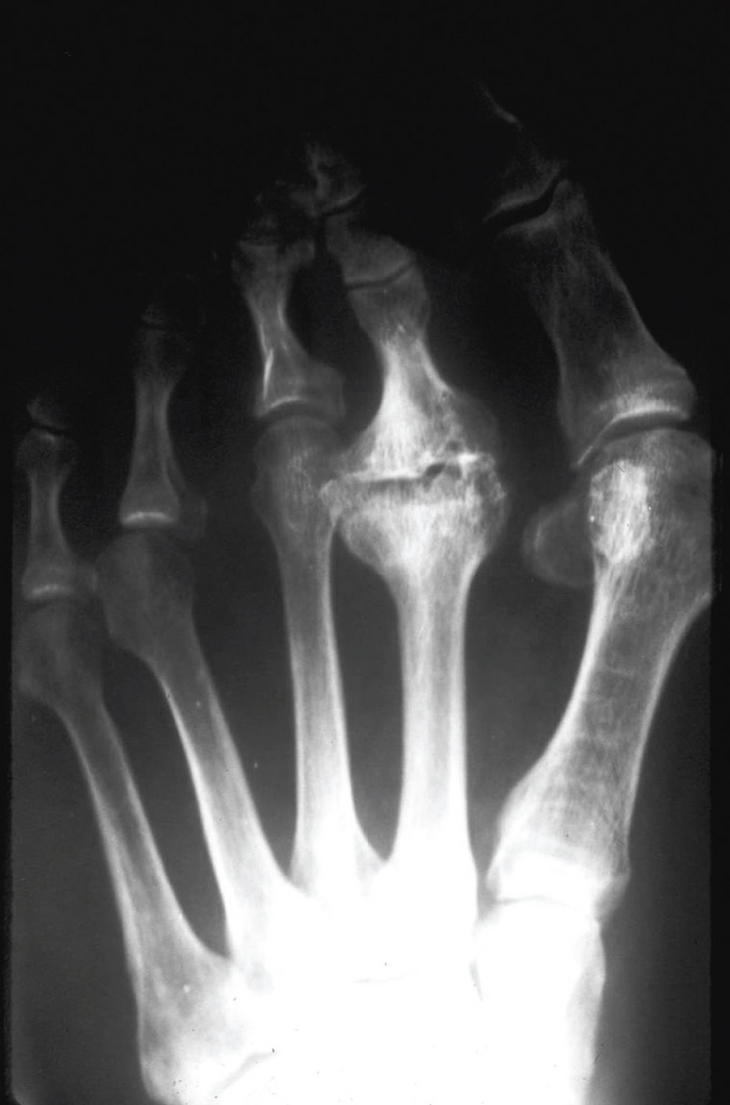
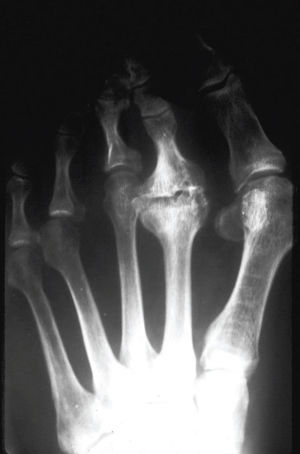
En el lupus eritematoso sistémico, en ocasiones (8%) pueden objetivarse unas alteraciones similares a la artopatía de Jacoud, con la aparición de hallux valgus, subluxaciones de las metatarsofalángicas, aplanamiento del antepié con dedos en garra y anárquicos, por lo que se producirán problemas con el calzado y helomas. No se suelen observar erosiones óseas, pero las deformidades pueden volverse fijas32 (fig. 12).
Figura 12. Lupus eritematoso sistémico. Luxaciones metatarsofálangicas sin erosiones.
En el caso de la esclerosis sistémica las lesiones son como las de las manos, con alteraciones cutáneas características y los fenómenos isquémicos, que pueden producir ulceraciones. Si existen depósitos cálcicos, es más frecuente que se ulceren a causa del roce con el zapato33.
En el resto de las enfermedades sistémicas es raro que se afecte el pie, y si lo hace será de forma similar que en las manos. El tratamiento ortopédico será el mismo que el de la artritis reumatoidea.
Espondiloartropatías
La afectación del pie en este grupo de enfermedades es muy similar en todas ellas. Lo más frecuente es que se manifiesten como una metatarsalgia inflamatoria unilateral. En la exploración clínica se aprecia una tumefacción difusa de todo el antepié, que puede afectar al mismo tiempo a las metatarsofalángicas, las interfalángicas y las vainas sinoviales formando la imagen denominada «dedo en salchicha», que es muy característica de este grupo de enfermedades34. La inflamación mantenida provoca luxaciones y deformaciones del antepié que pueden llegar a ser irreductibles.
En las radiografías pueden objetivarse erosiones con afectación el hueso subcondral. Existe una forma de artritis psoriásica mutilante que es muy característica y consiste en la excavación en forma de copa de la base de la falange y el afilamiento en forma de lápiz el metatarso35. El tratamiento ortopédico no varía sensiblemente del indicado en la artritis reumatoidea.
Enfermedades por depósito de microcristales
El pie se considera el órgano diana de la gota, que en su forma aguda afecta en el 60% de los casos a la primera articulación metatarsofalángica33. En su forma crónica se puede presentar como una artritis subaguda. Las imágenes radiológicas no son específicas, pero sí muy características. Son las denominadas «imágenes en sacabocados».
El tratamiento de esta enfermedad es exclusivamente médico, pero en formas muy evolucionadas, con lesiones destructivas residuales, se puede comportar como una artrosis y el tratamiento ortopédico no difiere del de ésta.
La afección del pie por depósitos de pirofosfato cálcico es muy rara y fácil de confundir con una crisis gotosa. En la radiología pueden observarse depósitos cálcicos periarticulares que se modifican o desaparecen tras una crisis inflamatoria35. El tratamiento es de carácter médico.
El tratamiento quirúrgico de la frecuente alteración gotosa de la primera articulación metatarsofalángica consistirá en la artroplastia de resección de la base de la falange y extirpación del tofo gotoso.