Los neurofibromas (NF) son tumores que se originan en la vaina de los nervios periféricos. Son poco frecuentes (un 30% aproximadamente de todos los tumores nerviosos) pero tan solo un 1% afectan al plexo cervical supraclavicular. Su desarrollo es lento e insidioso y a menudo confundido con otras patologías como son las neuropatías por compresión o las tendinopatías.
Se presenta un caso localizado en la raíz C7 de una mujer de 48años diagnosticada y tratada durante un año de tendinopatía de «De Quervain».
Neurofibromas (NF) are tumours that originate in the peripheral nerves sheath. They are not very frequent (approximately 30% of all nerve tumours), and only 1% of them are located in the supraclavicular cervical plexus. Clinical symptoms develop slowly and insidiously, and are often confused with other pathologies such as compression neuropathies or tendinopathies.
We present a case located in the C7 root in a 48 years-old woman, who was diagnosed and treated for De Quervain's disease for one year.
El neurofibroma (NF) solitario es un tumor de la vaina nerviosa que contiene células de Schwann, fibroblastos y material mucoide en cantidades variables1. Se presenta en pacientes sin enfermedad de Von Recklinghausen, siendo más frecuente que aquellos «NF aislados» de dicha enfermedad. Su localización en las raíces nerviosas es baja (1%)2,3.
Su crecimiento es lento e insidioso y es habitual que el diagnóstico se haga tardíamente confundiéndolo con patologías diferentes: neuropatías por compresión o tendinopatías.
La posibilidad de malignización es rara, pero su avance constante puede llegar a la parálisis sensitivo-motora del nervio del que depende.
Se presenta un caso de NF solitario en C7 confundido y tratado durante un año como una tendinopatía de «De Quervain», en el que se realizó una resección completa2,3 y se restauró la función motora mediante transferencias nerviosas en el antebrazo4.
Caso clínicoMujer de 48años de edad, de profesión auxiliar de clínica, que acudió a las consultas externas regladas para la valoración de dolor de muñeca derecha de un año de evolución. Un año antes, cuando comenzó con este dolor de manera repentina, fue diagnosticada de «tendinopatía del primer compartimento extensor», basándose en las pruebas clínicas (Test de Eichoff, Finkelstein y WHAT), y tratada con una infiltración de 1cc de triamcinolona más 1cc de mepivacaína en 2 ocasiones, la última hacía 2meses. La primera infiltración mejoró la clínica, pero no de forma completa, y al reagudizarse la sintomatología se repitió la infiltración, pero esta vez sin resultado. La paciente continuó trabajando. La radiografía de muñeca y la analítica de sangre (incluyendo pruebas reumáticas) fueron normales y no presentó ninguna alteración de su estado general.
En la historia clínica que se hizo en consultas la paciente describió un dolor muy parecido al de hacía un año pero más agudizado. Lo asemejaba a «calambres» que empezaban en la muñeca (sobre el primer compartimento extensor) y se irradiaban hasta el cuello, no cedían con el reposo pero los controlaba con analgésicos diarios. Notaba menos fuerza en la mano.
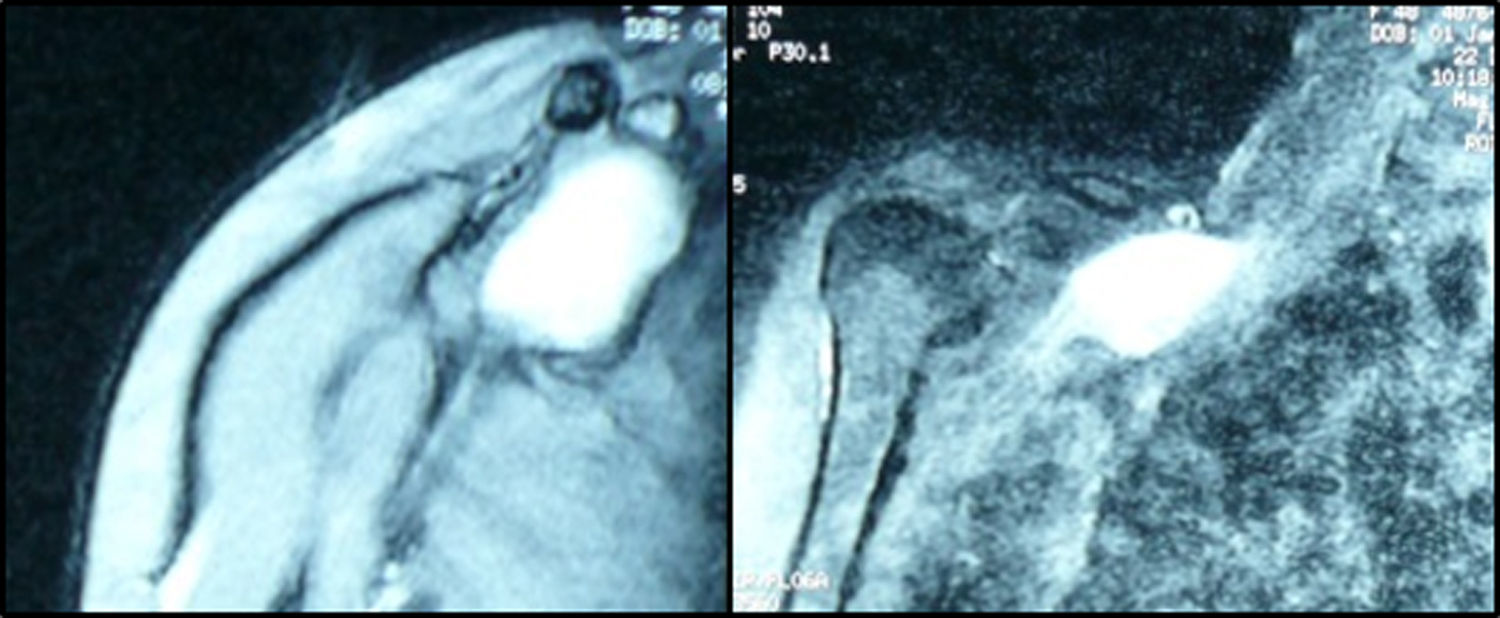
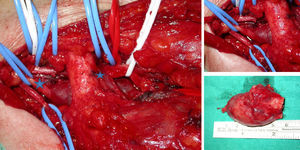
La exploración clínica sistemática de todo el miembro superior comenzó en la muñeca, donde no había signos de tendinopatía del primer compartimento ni de neuropatía por compresión, pero el dolor fue intenso a la palpación supraclavicular con irradiación hacia la cara posterior del brazo y antebrazo, disminución de la fuerza extensora de la muñeca y los dedos (fuerza motora a 4) y ninguna alteración de la sensibilidad. Se solicitó una RNM de la región cervical que describió una lesión dependiente de la raíz C7, de 6×3cm aproximadamente, de márgenes bien definidos, sin edema perilesional, con una estructura interna homogénea, hiperintensa en T1 y muy brillante en T2, cuyo diagnóstico más probable era un tumor de la vaina neural (fig. 1).
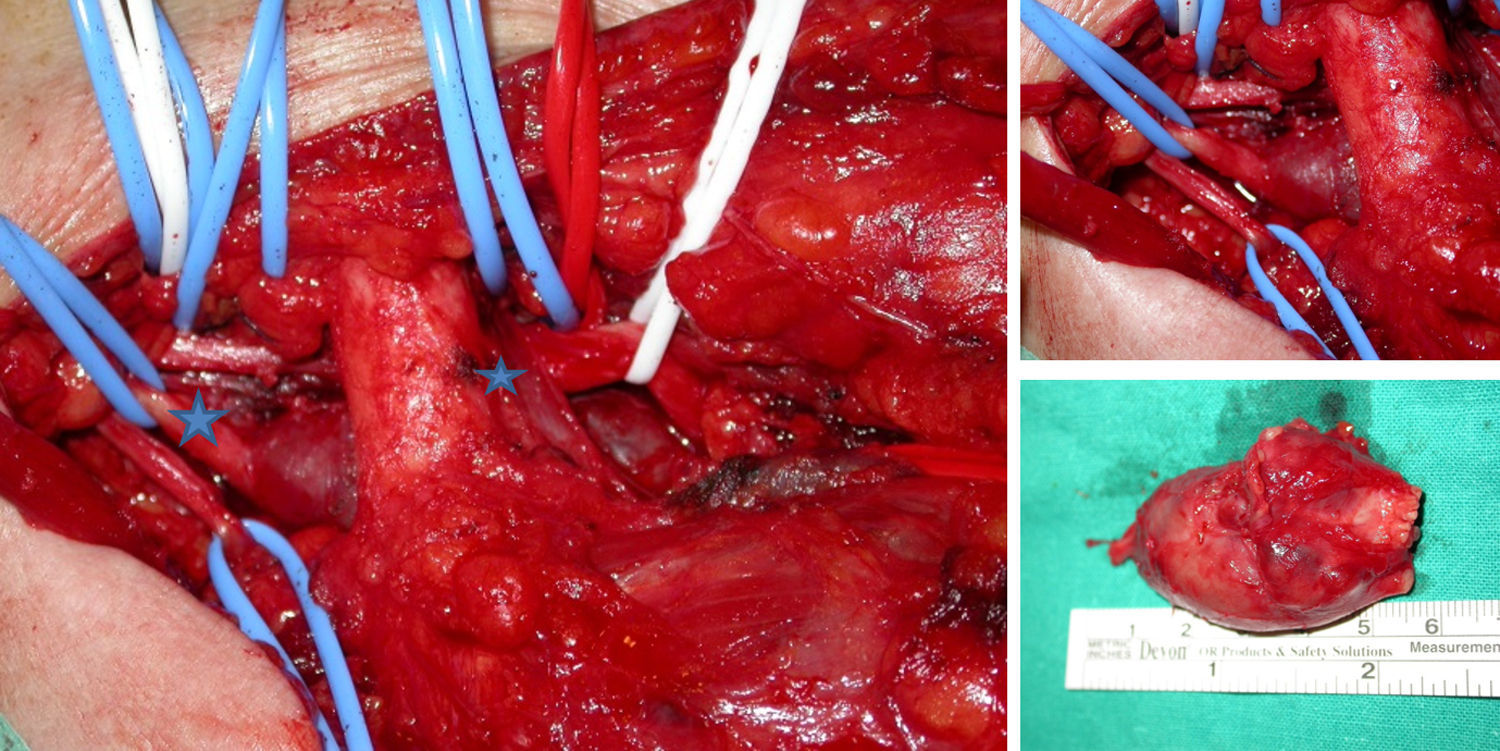
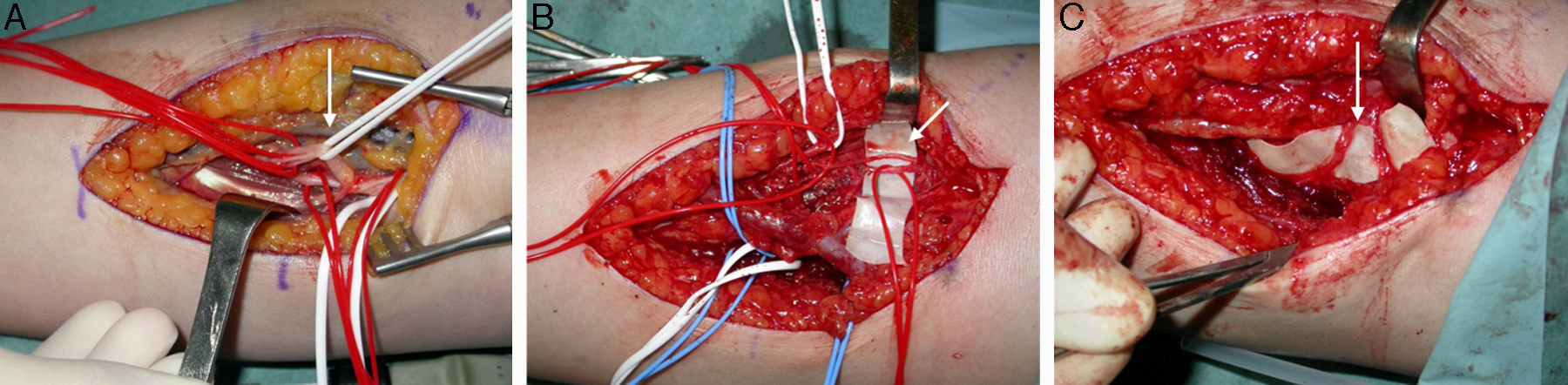
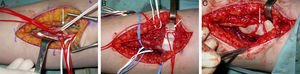
Se intervino quirúrgicamente, mediante un abordaje latero-cervical, supraclavicular y a través del desfiladero de los escalenos se accedió al plexo braquial; se identificaron las raíces C5-C7 y se visualizó y aisló la tumoración que era dependiente de esta última raíz. La técnica se realizó bajo lupa de aumento y microscopio. Como en todos los tumores neurales se intentó la identificación de fascículos sanos para minimizar el daño, pero no fue posible, por lo que se procedió a la resección completa del tumor (fig. 2). La histopatología confirmó la sospecha de «NF solitario». El postoperatorio cursó con una parálisis motora completa del tríceps y de los extensores de muñeca y dedos. A los 6meses, y tras recuperar la extensión del codo, se decidió restaurar la extensión de la muñeca y de los dedos con una transferencia nerviosa de ramas motoras del nervio mediano, según la técnica quirúrgica descrita por Brown y Mackinnon5. Se hizo un abordaje volar del antebrazo desde la fosa antecubital hasta el tercio medio-distal; el nervio mediano y las ramas a transferir (identificadas por electroestimulación) fueron aisladas bajo la cabeza superficial del pronator teres y de la arcada tendínea del flexor digitorum superficialis (FDS); por su parte, el nervio radial fue fácilmente visible bajo el braquiorradial. Tras esto se procedió a la coaptación de la rama motora del flexor carpi radialis (FCR) con el nervio interóseo posterior (NIOP) y las ramas de los FDS del tercer y cuarto dedos para la reinervación del extensor carpi radialis brevis (fig. 3A-C).
A) Nervio mediano y sus divisiones. B) Nervio interóseo posterior (NIOP) y rama del extensor carpi radialis brevis (ECRB). C) Unión de la rama del flexor carpi radialis del nervio mediano con el NIOP y unión de la rama de los flexores superficiales del tercer y cuarto dedos con la rama del ECRB.
Al año y medio de la cirugía la paciente presentó una extensión de muñeca a 4 y un extensor de dedos más débil, a 3 (fig. 4). Aunque se propuso una nueva intervención para lograr una extensión completa de los dedos (transferencia muscular), la paciente declinó la cirugía al sentirse satisfecha con el resultado, pudiendo realizar todas sus actividades.
En el último control clínico, a los 9años de la cirugía, la paciente no tenía dolor y tan solo unas disestesias en el territorio del nervio radial, muy semejantes al postoperatorio inmediato.
DiscusiónLos NF no son tumores frecuentes y su incidencia exacta es difícil de establecer. Se presentan entre la tercera y quinta década de la vida. Su crecimiento lento durante años, antes de ser diagnosticados, provoca la estrangulación de los fascículos y la aparición de una neuropatía por compresión del nervio afectado. Macroscópicamente tienen forma de «huso» y microscópicamente su interrelación tan íntima con las fibras nerviosas hace que la escisión sea difícil o imposible sin provocar un daño de las mismas1. Según Woodfrud6, la degeneración maligna es muy poco frecuente, pero un NF de gran tamaño puede encubrir un tumor maligno.
Una vez sospechado el diagnóstico de NF no hubo duda en cuanto al tratamiento quirúrgico (no cabía la observación), dado que la paciente ya presentaba una parálisis de los extensores de muñeca y dedos2, y el dolor no se controlaba con los analgésicos orales. En la cirugía se comprobó la imposibilidad de separar las fibras nerviosas sanas de la tumoración, por lo que se optó por la escisión completa.
Los extremos nerviosos seccionados se dejaron envueltos en una «membrana de fibrina».
No se procedió a la reconstrucción nerviosa inmediata hasta la confirmación histológica del tumor (NF solitario benigno). El postoperatorio cursó con una parálisis iatrogénica de la extensión del codo, muñeca y dedos (en 15días recuperó la extensión del codo). Para la reconstrucción tardía (a los 6meses) existían 2 opciones: puentear el defecto nervioso con injertos, como proponen diferentes autores2,3, o utilizar técnicas de «transferencias nerviosas» muy comunes en la cirugía nerviosa traumática4,5. Se decidió la segunda porque los estudios sobre la regeneración nerviosa7 han demostrado que los tiempos de recuperación se enlentecen si el defecto nervioso es amplio (en nuestro caso superior a 8cm), la distancia hasta la musculatura a reinervar es muy larga o la edad es excesiva (48años). Una «transferencia nerviosa» permite la sutura directa, el nervio dador está próximo a la placa motora del músculo paralizado, los axones son motores y la reeducación motora es más fácil al tratarse de músculos sinérgicos8. Se consiguió un resultado muy favorable en cuanto a la extensión de muñeca, puesto que a los 4meses ya lograba una posición neutra.
También se podría haber reconstruido la extensión de muñeca y dedos con una transferencia músculo-tendinosa, pero una revisión de Dunnet5 demuestra que el 80% de las mismas pierden resistencia y en más del 66% la coordinación y destreza son inferiores a la reparación nerviosa.
Un diagnóstico tardío complica el resultado final, por lo que hay que estar atento ante las señales de alerta. Capener4 publicó en el año 1966 la asociación clínica de una «epicondilitis» con una tumoración del nervio interóseo posterior. Las tendinopatías de «De Quervain» son tan frecuentes, diagnosticables y tratables9 (la mayoría curan con 1-2 infiltraciones) que es fácil limitarnos a una exploración local, así como a relacionar trabajo manual-tendinopatía10, como sucedió con esta paciente. Aunque ambas patologías puedan coincidir (es muy posible que las 2 lesiones fueran coincidentes en esta enferma), estamos obligados a una exploración completa de todo el miembro superior para evitar errores y retrasos diagnósticos.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.