Os tumores adenomatoides são tumores benignos raros, de origem mesotelial que, no homem, afetam principalmente o epidídimo. Representam mais de um terço dos tumores paratesticulares e o tratamento de eleição é a excisão cirúrgica. Extremamente rara é a origem no parênquima testicular ou na túnica albugínea. Os sinais clínicos e estudos de imagem são frequentemente inconclusivos, não permitindo o diagnóstico diferencial com a neoplasia testicular maligna, resultando em orquidectomias radicais desnecessárias. Os autores descrevem um caso clínico de tumor adenomatoide da túnica albugínea, em que a suspeita clínica e exame anatomopatológico intraoperatório conduziram à realização de uma orquidectomia parcial.
The adenomatoid tumors are rare benign mesothelial lesions that in males affect mainly the epididymis. They account for over one third of paratesticular tumors, and the treatment of choice has been surgical excision. The origin in testicular parenchyma or the tunica albuginea is extremely rare. Clinical signs and imaging studies are often inconclusive in differentiate from a more common malignant intratesticular solid tumour, which can result in unnecessary orchiectomies. We present a case of adenomatoid tumor of tunica albuginea where clinical suspicion and intraoperative frozen section analysis led to a partial orchiectomy.
Os tumores adenomatoides (TA) são lesões de origem mesotelial benignas raras que envolvem, mais frequentemente, os tratos genitais masculino e feminino. A nível masculino, a grande maioria apresenta‐se como lesões paratesticulares, sobretudo epididimárias, onde representam mais de 30% dos tumores1.
Sendo um tumor benigno, o tratamento cirúrgico consiste na excisão tumoral e conservação do testículo, sempre que possível. A ecografia e a ressonância magnética nuclear (RMN) escrotais permitem a localização e caracterização da lesão, mas as suas manifestações não são uniformes. O crescimento atípico dos TA, com padrão infiltrativo e ausência de encapsulação, coloca ainda dificuldades no exame histológico intraoperatório e subsequente decisão de tratamento conservador. O diagnóstico definitivo de TA da albugínea pode depender do uso de marcadores imunocitoquímicos.
Os autores pretendem com o presente caso clínico alertar para a existência destes raros tumores, para o desafio e particularidades de diagnóstico, pois só a sua consideração atempada pode evitar orquiectomias indesejáveis2.
Caso clínicoUm homem de 51 anos de idade, com antecedentes de hipertensão arterial e dislipidemia, recorreu à consulta para um exame urológico de rotina.
No exame físico foi detetada lesão nodular pétrea, centimétrica, indolor, bem delimitada, envolvendo a superfície lateral do terço distal do testículo direito, adjacente à cauda do epidídimo.
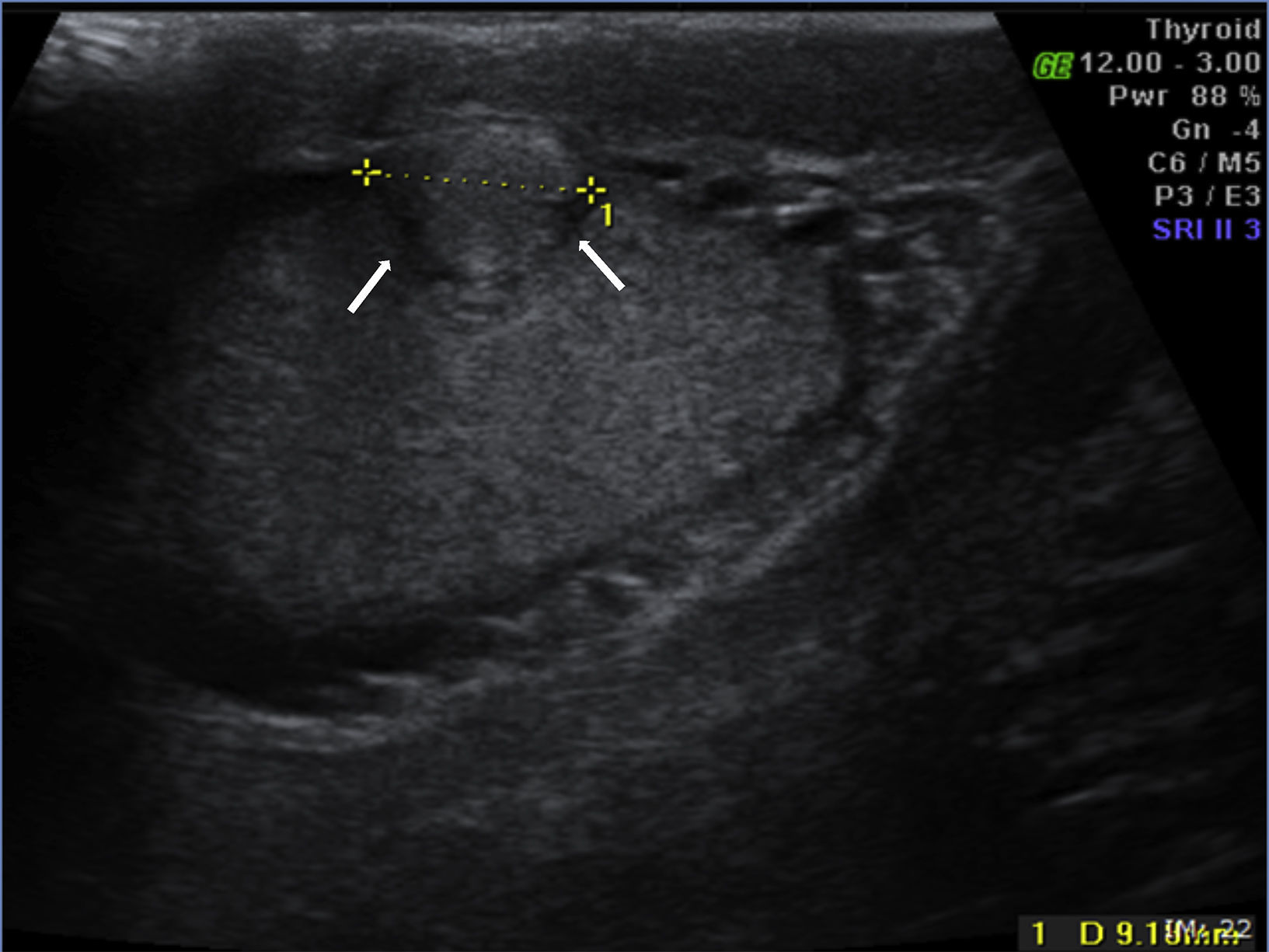
Na ecografia escrotal, a tumefação do hemiescroto direito correspondia a um nódulo sólido hiperecogénico pericentimétrico (fig. 1). A imagem sugeria tratar‐se de nódulo extraparenquimatoso na eventual dependência das túnicas escrotais pela continuidade com a túnica albugínea; a hipótese de tumor testicular exofítico era menos provável, uma vez que a lesão exercia aparente compressão extrínseca sobre o testículo (fig. 1 setas).
Os marcadores tumorais desidrogenase láctica (DHL), alfa‐fetoproteína (αFP) e fração β da gonadotrofina coriónica (βHCG) foram negativos, e a tomografia toracoabdominopélvica não revelou alterações.
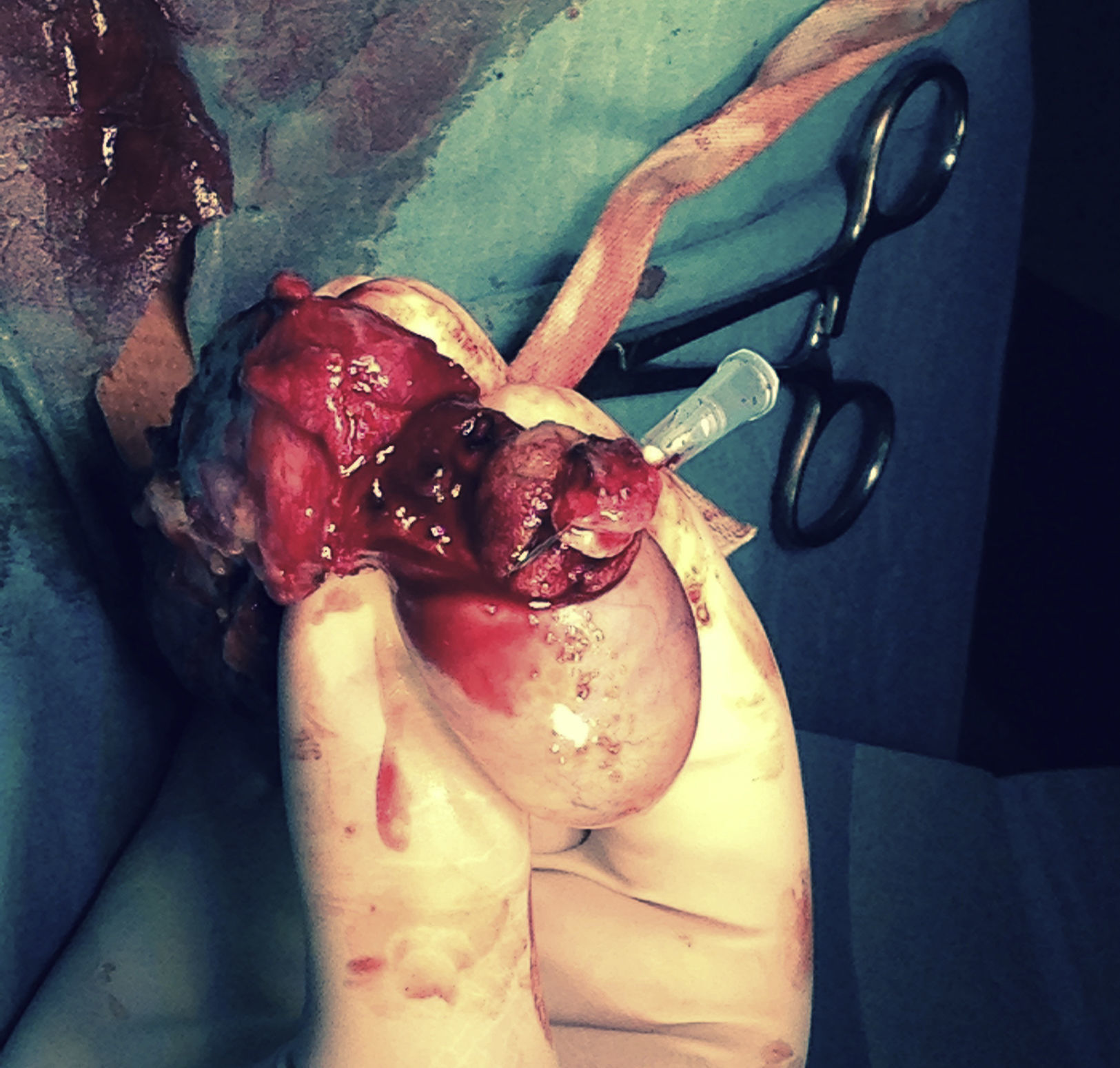
O doente foi submetido a exploração testicular por via inguinal com isolamento prévio do cordão espermático, exteriorização do testículo e identificação da lesão. Após referenciar a lesão, procedeu‐se à exérese em bloco (fig. 2).
O exame histológico intraoperatório documentou neoformação com 1cm, compacta e esbranquiçada, em continuidade com albugínea e revestida internamente por polpa testicular. O exame microscópico em cortes de congelação mostrou neoplasia de padrão glandular mal delimitada na transição para a polpa testicular, compatível com TA, mas o diagnóstico mais seguro e definitivo exigiria estudo imunocitoquímico.
Perante a forte possibilidade de se tratar de uma lesão benigna, procedemos a alargamento da margem (remoção de 5mm de margem adicional), orquidorrafia e encerramento da vaginal, preservando‐se o testículo. No pós‐operatório, verificou‐se o desenvolvimento de discreta hematocele.
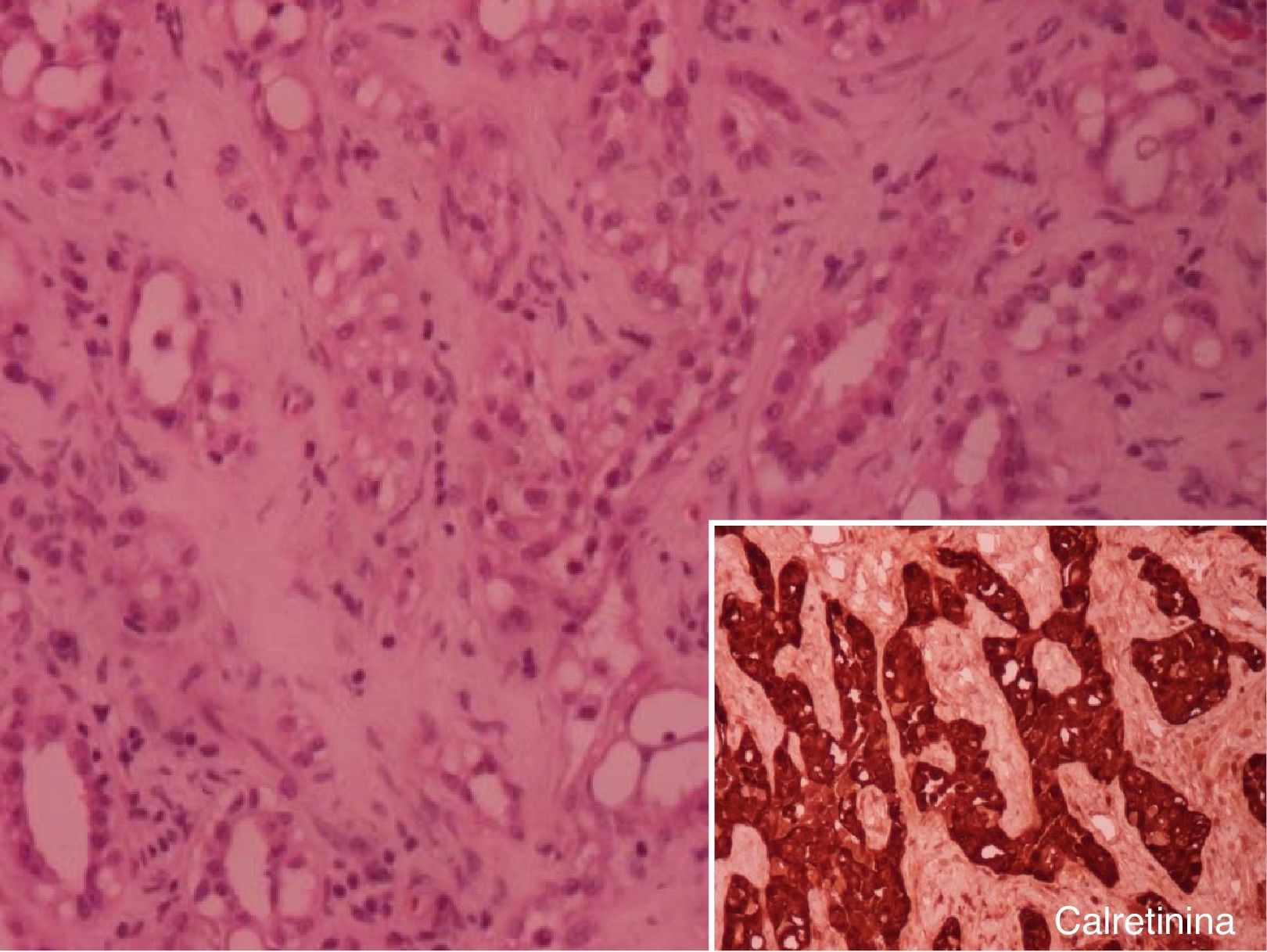
O exame histológico posterior, após inclusão em parafina, revelou neoplasia de padrão epitelioide com formação de túbulos e estroma fibroso, sem pleomorfismo nuclear significativo e sem encapsulação, notando‐se estruturas tubulares neoplásicas entre tubos seminíferos na zona de transição entre neoplasia e o parênquima testicular. As características morfológicas, muito sugestivas de TA, foram confirmadas com estudo imunocitoquímico, com positividade para pancitoqueratinas CAM5.2 e calretinina, e negatividade para citoqueratinas 5/6. Esta negatividade e a ausência de alterações citológicas de malignidade levaram a excluir o diagnóstico de mesotelioma maligno (fig. 3).
Após 18 meses de seguimento, o doente está assintomático e com controlo ecográfico sem evidência de recidiva.
DiscussãoOs TA são tumores benignos e o tratamento recomendado é a exérese tumoral, preservando o testículo, contribuindo para a conservação da fertilidade, produção de testosterona e imagem corporal. Representam 6,9% dos tumores intraescrotais, sendo a vasta maioria de localização paratesticular (epidídimo/cordão espermático), reportando‐se que apenas 14% destes afetam o parênquima ou as túnicas testiculares, vaginal e albugínea1,3,4.
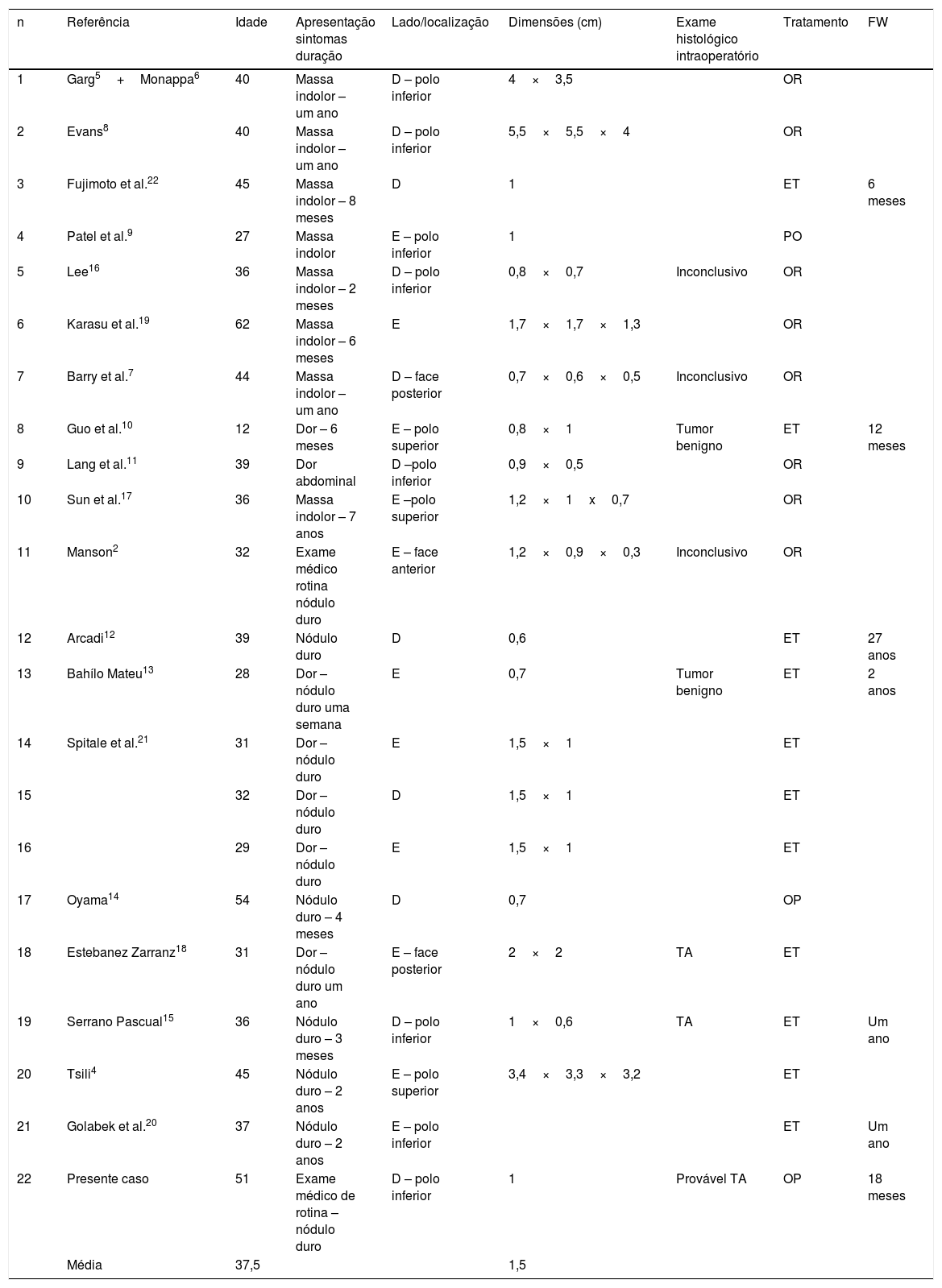
Procedemos à revisão bibliográfica dos TA da albugínea publicados e apenas recolhemos 22 casos (tabela 1)2,4–22. Garg e Monappa reportam o mesmo caso clínico5,6. Com idades compreendidas entre 12‐62 anos (média 37,5), os TA da albugínea foram diagnosticados maioritariamente pela palpação de uma massa/nódulo intraescrotal de crescimento lento, indolor e duro, com dimensão média de 1,5cm (0,6‐5,5cm). Estes dados não diferem dos reportados para os restantes TA paratesticulares23. Contudo, não detetámos uma localização preferencial dos TA da albugínea, contrariamente aos TA do epidídimo que tipicamente afetam a cauda.
Características dos tumores adenomatoides da albugínea publicados
| n | Referência | Idade | Apresentação sintomas duração | Lado/localização | Dimensões (cm) | Exame histológico intraoperatório | Tratamento | FW |
|---|---|---|---|---|---|---|---|---|
| 1 | Garg5+Monappa6 | 40 | Massa indolor – um ano | D – polo inferior | 4×3,5 | OR | ||
| 2 | Evans8 | 40 | Massa indolor – um ano | D – polo inferior | 5,5×5,5×4 | OR | ||
| 3 | Fujimoto et al.22 | 45 | Massa indolor – 8 meses | D | 1 | ET | 6 meses | |
| 4 | Patel et al.9 | 27 | Massa indolor | E – polo inferior | 1 | PO | ||
| 5 | Lee16 | 36 | Massa indolor – 2 meses | D – polo inferior | 0,8×0,7 | Inconclusivo | OR | |
| 6 | Karasu et al.19 | 62 | Massa indolor – 6 meses | E | 1,7×1,7×1,3 | OR | ||
| 7 | Barry et al.7 | 44 | Massa indolor – um ano | D – face posterior | 0,7×0,6×0,5 | Inconclusivo | OR | |
| 8 | Guo et al.10 | 12 | Dor – 6 meses | E – polo superior | 0,8×1 | Tumor benigno | ET | 12 meses |
| 9 | Lang et al.11 | 39 | Dor abdominal | D –polo inferior | 0,9×0,5 | OR | ||
| 10 | Sun et al.17 | 36 | Massa indolor – 7 anos | E –polo superior | 1,2×1x0,7 | OR | ||
| 11 | Manson2 | 32 | Exame médico rotina nódulo duro | E – face anterior | 1,2×0,9×0,3 | Inconclusivo | OR | |
| 12 | Arcadi12 | 39 | Nódulo duro | D | 0,6 | ET | 27 anos | |
| 13 | Bahílo Mateu13 | 28 | Dor – nódulo duro uma semana | E | 0,7 | Tumor benigno | ET | 2 anos |
| 14 | Spitale et al.21 | 31 | Dor – nódulo duro | E | 1,5×1 | ET | ||
| 15 | 32 | Dor – nódulo duro | D | 1,5×1 | ET | |||
| 16 | 29 | Dor – nódulo duro | E | 1,5×1 | ET | |||
| 17 | Oyama14 | 54 | Nódulo duro – 4 meses | D | 0,7 | OP | ||
| 18 | Estebanez Zarranz18 | 31 | Dor – nódulo duro um ano | E – face posterior | 2×2 | TA | ET | |
| 19 | Serrano Pascual15 | 36 | Nódulo duro – 3 meses | D – polo inferior | 1×0,6 | TA | ET | Um ano |
| 20 | Tsili4 | 45 | Nódulo duro – 2 anos | E – polo superior | 3,4×3,3×3,2 | ET | ||
| 21 | Golabek et al.20 | 37 | Nódulo duro – 2 anos | E – polo inferior | ET | Um ano | ||
| 22 | Presente caso | 51 | Exame médico de rotina –nódulo duro | D – polo inferior | 1 | Provável TA | OP | 18 meses |
| Média | 37,5 | 1,5 |
D: direito; E: esquerdo; ET: exérese tumoral; OP: orquidectomia parcial; OR: orquidectomia radical; TA: tumor adenomatoide.
A localização do paratesticular ou na túnica vaginal do TA poder ser facilmente individualizavel, a localização na albuginea ou no parênquima testicular tornam‐no indiferenciavel de um nódulo testicular maligno7,8,24. Contudo, nos TA, os marcadores tumorais testiculares (αFP,βHCG, DHL) estão invariavelmente normais.
A ecografia escrotal contribui para a localização anatómica dos TA, mas a falta de um padrão ecográfico típico dificulta a suspeição clínica; podem ser descritos como lesões hiperecogénicas relativamente ao parênquima testicular, mas podem comportar‐se de forma hipoecogénica ou mesmo isoecogénica9,24. Estratégias de mobilização podem auxiliar a determinação de origem paratesticular ou na túnica vaginal, sobretudo quando há hidrocele associado25. A utilização de Doppler mostra lesões com fraca vascularização24. Podem ser úteis no diagnóstico de TA da albugínea, como no presente caso, a aparente continuidade com a túnica albugínea e a existência de uma típica imagem de menor ecogenicidade circundante à lesão, indiciando compressão extrínseca do parênquima testicular8.
Na RMN, os TA apresentam comportamento típico de tecido fibroso. São lesões com hipointensidade de sinal relativamente ao parênquima testicular em T1, com fraco realce após administração de gadolínio e com menos intensidade que o parênquima testicular circundante. Em T2 a lesão é hipointensa com discreta heterogeneidade. Está descrito, como na ecografia, a presença de uma fina margem circundando a lesão nas imagens tardias em T2, separando‐a do parênquima testicular e interpretada como edema face à inexistência de cápsula. Este comportamento pode ser útil nas lesões testiculares e da albugínea4,8,13.
A dificuldade de caracterização imagiológica deve‐se ao facto destes tumores não serem encapsulados e terem um padrão de crescimento com infiltração celular das estruturas circundantes7. Nos casos descritos da cabeça do epidídimo, verifica‐se que em 50% há mesmo infiltração macroscópica, o que aumenta dificuldades no diagnóstico diferencial e induz orquidectomias radicais1.
Seguindo as recomendações, realizamos uma abordagem cirúrgica inguinal com exame histológico intraoperatório.
Os TA são lesões que macroscopicamente apresentam superfície branco‐rosado, bem circunscritos mas não encapsulados; microscopicamente, é um tumor caracterizado por células neoplásicas formando cordões, ninhos ou estruturas glanduliformes tubulares revestidas por células cúbicas de citoplasma eosinofílico ou vacuolizado, podendo ocasionalmente apresentar atipia citológica, mas ausência de mitoses. O estroma é de densidade variável, geralmente fibroso, ocasionalmente contendo tecido muscular liso ou agregados linfoides periféricos (raros em outro tipo de lesões)1,15,23. A neoplasia pode envolver estruturas vizinhas e túbulos seminíferos e, nestes casos, não deve ser considerado como suspeito de malignidade.
Dadas as variadas características morfológicas, podem colocar‐se como diagnósticos diferenciais: o tumor do saco vitelino, mesotelioma maligno, adenocarcinoma primário ou metastático, leiomioma, tumor de células de Leydig ou de Sertoli1,25. O estudo imunocitoquímico deverá ser orientado em função dos diagnósticos diferenciais suscitados.
Tratando‐se de neoplasia de origem mesotelial, o diagnóstico é suportado pelas características fenotípicas e pelo padrão de marcação imunocitoquímica típica, como positividade para marcadores epiteliais de tipo pancitoqueratinas e antigénio de membrana epitelial (EMA), positividade para vimentina e para marcadores mesoteliais (calretinina, podoplanina e WT 1). Os anticorpos ber‐Ep4, marcadores vasculares, αFP e alfa‐inibina são negativos10,23. A diferenciação com o mesotelioma maligno pode ser difícil pois partilham origem mesotelial e marcação imunocitoquímica, mas o mesotelioma maligno é positivo para citoqueratinas 5/6, enquanto o TA é na maior parte dos casos negativo; o mesotelioma maligno é, também, um tumor de maiores dimensões, tem um padrão de crescimento invasivo com envolvimento de estruturas anexas e apresenta maior atipia celular e mitoses26.
Na nossa revisão, 8 doentes foram submetidos a orquidectomia radical (36%); o exame histológico intraoperatório, com papel crescente como auxiliar na decisão clínica de preservação testicular nas pequenas massas escrotais, está reportado em 8 doentes. Em 3 casos não foi evitada a cirurgia radical, por não poder ser excluída neoplasia maligna7,16 ou, apesar de lesão benigna, não ser possível definir o tipo2.
No nosso caso, a histologia intraoperatória foi sugestiva de TA, mas a presença de células tumorais no parênquima testicular adjacente levantou dúvidas.
A previsível benignidade da lesão em conjugação com os dados da ecografia e a aparente origem na albugínea fomentaram a decisão de alargamento da margem cirúrgica e preservação do testículo, revelando‐se uma decisão acertada após confirmação anatomopatológica de TA da albugínea.
Este caso alerta para localizações infrequentes dos TA. A sua continuidade com a albugínea e o halo ecográfico característico conduziram à hipótese de lesão da túnica albugínea, que em articulação com a análise intraoperatória conduziu à preservação do testículo.
Sublinha ainda as características histológicas da lesão, não encapsulação e presença de células tumorais infiltrando tecido adjacente, que podem acrescer dificuldades e limitações do exame histológico intraoperatório, reforçando o papel da equipa na decisão clínica.
O acompanhamento ecográfico destes doentes parece ser suficiente, uma vez que, até à data, não estão descritas recorrências tumorais1.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados confidenciais de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores obtiveram consentimento escrito e informado do paciente reportado, preservando a sua privacidade.
Conflito de interessesOs autores declaram que participaram no trabalho, o qual não tem qualquer financiamento nem existe conflito de interesses.