El síndrome de Down (SD) es un trastorno cromosómico de expresión fenotípica variable, aunque con rasgos comunes en los distintos pacientes. Entre ellos, destaca la hipotonía, hiperlaxitud ligamentosa y el retraso en el desarrollo psicomotor. Estos rasgos mejoran con la terapia temprana, pero persisten en forma de inestabilidad de la marcha y compensaciones patológicas en el adulto.
La marcha patológica en estos pacientes ha sido objeto de estudios previos, pero el tratamiento de los problemas motores no ha sido abordado desde un enfoque neurorrehabilitador, dirigido a la calidad del funcionamiento.
ObjetivosEl propósito del presente estudio es describir las alteraciones de la marcha en una muestra de pacientes con SD y evaluar los cambios después del tratamiento con fisioterapia Bobath.
Material y métodosEstudio prospectivo experimental de tipo ensayo no controlado. Diez personas adultas con SD (edad media: 28 años) fueron evaluadas en situación basal y después de 10 sesiones de fisioterapia Bobath. Se recogieron variables cuantitativas (como longitud del paso, velocidad de la marcha) y variables cualitativas (como calidad del braceo o inestabilidad) a través de un evaluador ciego al tratamiento fisioterápico.
ResultadosSe encontraron claras desviaciones respecto a la marcha adulta normal y una tendencia a la mejoría después del tratamiento fisioterápico. Esta mejoría fue significativa en la corrección del ángulo y en la simetría del paso.
Se pone de manifiesto el potencial beneficio de la fisioterapia en adultos con SD y alteraciones de la marcha, así como la necesidad de realizar más estudios en este sentido.
Down syndrome (DE) is a chromosomal disorder with variable phenotypic expression, although different patients share some common features. Among them, hypotonia, ligament laxity and delayed psychomotor developmental stand out. These traits can improve with early therapy, but remain as gait instability and pathologic compensatory strategies in adult patients.
Pathological gait in DS patients has been studied previously, but the treatment of motor problems has not been approached from a neurological rehabilitation viewpoint, focused on quality of function.
ObjectivesThe aim of this study was to describe the gait alterations in a sample of patients with DS and to assess changes after Bobath physiotherapy.
Material and methodsAn experimental prospective uncontrolled study was performed. Ten adults with DS (mean age: 28 years) were assessed at baseline and after 10 sessions of Bobath physiotherapy treatment. Quantitative data (such as step length or walking speed) and qualitative data (such as characteristics of arm movements and instability) were recorded by an evaluator blinded to the treatment received.
ResultsClear deviations with respect to normal adult gait were found, and a trend towards improvement after physiotherapy treatment. The results were significant in the correction of pitch angle and its symmetry.
The study has revealed the potential benefits of physiotherapy in adults with DS and the need to complete more studies in this sense.
El síndrome de Down (SD) es un trastorno de base genética y de expresión fenotípica variable en los diferentes individuos, a pesar de lo cual, existen manifestaciones clínicas comunes (fisonomía peculiar, discapacidad cognitiva en grado variable, hiperlaxitud e hipotonía muscular, retardo en el crecimiento).
La discapacidad motora es muy frecuente en las personas con SD e incluye lentitud de movimientos y de los tiempos de reacción, problemas de equilibrio y posturales. El retraso en el desarrollo motor se vincula a la hipotonía muscular y laxitud ligamentosa, aunque también pueden influir alteraciones neuropatológicas, como disfunción cerebelosa, retraso en la mielinización o déficits propioceptivos y vestibulares1,2. Por otro lado, es característica la presencia de rigidez y deterioro articular precoz en estas personas. Todo ello favorece la presencia de trastornos de la marcha y el equilibrio desde la infancia que persisten en la edad adulta.
En los últimos años se han realizado algunos estudios y descripciones sobre la biomecánica de la marcha en niños y adultos con SD2–7. También se han descrito algunas intervenciones para los problemas motores de estas personas, basadas en el entrenamiento físico de fuerza o resistencia8–13. En el año 2011, Mendonza et al. compararon los efectos del entrenamiento aeróbico y de ejercicios de resistencia en adultos con y sin SD, y demostraron un beneficio de magnitud similar en los pacientes con SD respecto a los controles. Además, en este estudio se demostraron mejoras en la economía de la marcha después de la intervención, con un beneficio cualitativo, no solo cuantitativo13. No obstante, el abordaje fisioterapéutico dirigido a mejorar la calidad de la marcha en adultos con SD es una cuestión poco documentada en el momento actual.
Dentro de los diferentes métodos de la fisioterapia, el concepto Bobath se basa en el aprovechamiento de los cambios plásticos neurológicos para conseguir un movimiento normal, lo que conducirá a una función óptima. Este tipo de tratamiento ha demostrado ser eficaz en la práctica clínica en pacientes con alteraciones del movimiento causadas por una enfermedad neurológica y se aplica con éxito en niños con SD14–16.
Partiendo de estos datos, se plantea este estudio, cuyo objetivo es identificar los rasgos patológicos de la marcha de 10 personas adultas con SD y valorar el beneficio que puede aportar el abordaje a través de tratamiento fisioterápico según el concepto Bobath.
Material y métodosSe realizó un estudio prospectivo experimental, tipo ensayo no controlado, con evaluador ciego.
Se tomó una muestra de 10 pacientes con SD entre 22 y 39 años, con deambulación autónoma, sin otra enfermedad que pudiera interferir en el movimiento y en la marcha (ya fuera de forma permanente o transitoria). Los pacientes participaban en la Sección Deportiva de la Fundación Síndrome de Down de Madrid y fueron seleccionados de forma consecutiva, según se ofrecieron voluntariamente para la participación en el estudio, aportando su consentimiento informado o el de su tutor legal.
Cada paciente fue evaluado individualmente respecto a su postura y marcha en situación basal (pretratamiento) de la siguiente manera:
- -
Evaluación de la postura en bipedestación. Se solicitó al paciente que deambulara unos pasos alejándose, volviéndose a acercar y deteniéndose ante la cámara con postura recta, cómoda y natural. No se corrigió la postura del sujeto para que la imagen fuese un reflejo fiel de su esquema corporal. Se le solicitó que permaneciese inmóvil y se tomaron fotografías de frente, de espaldas y de ambos lados, moviendo la cámara alrededor del paciente.
- -
Evaluación de la marcha:
- •
Medida de descriptores temporales de la marcha. En un espacio abierto de superficie no inclinada se midieron la velocidad y cadencia de la marcha. Para realizar estas medidas se pidió al paciente que caminara 22 m a una velocidad confortable, se cronometraron los 10 m centrales y se contó el número de pasos en esos 10 m.
- •
Documentación videográfica de la marcha. Se grabó el recorrido de los 10 m centrales de un trayecto de 22 m, evitando el efecto de aceleración y deceleración del principio y fin de la marcha, respectivamente. Se hicieron varios registros: plano frontal (de frente y de espaldas) y plano sagital (lateral derecho y lateral izquierdo).
- •
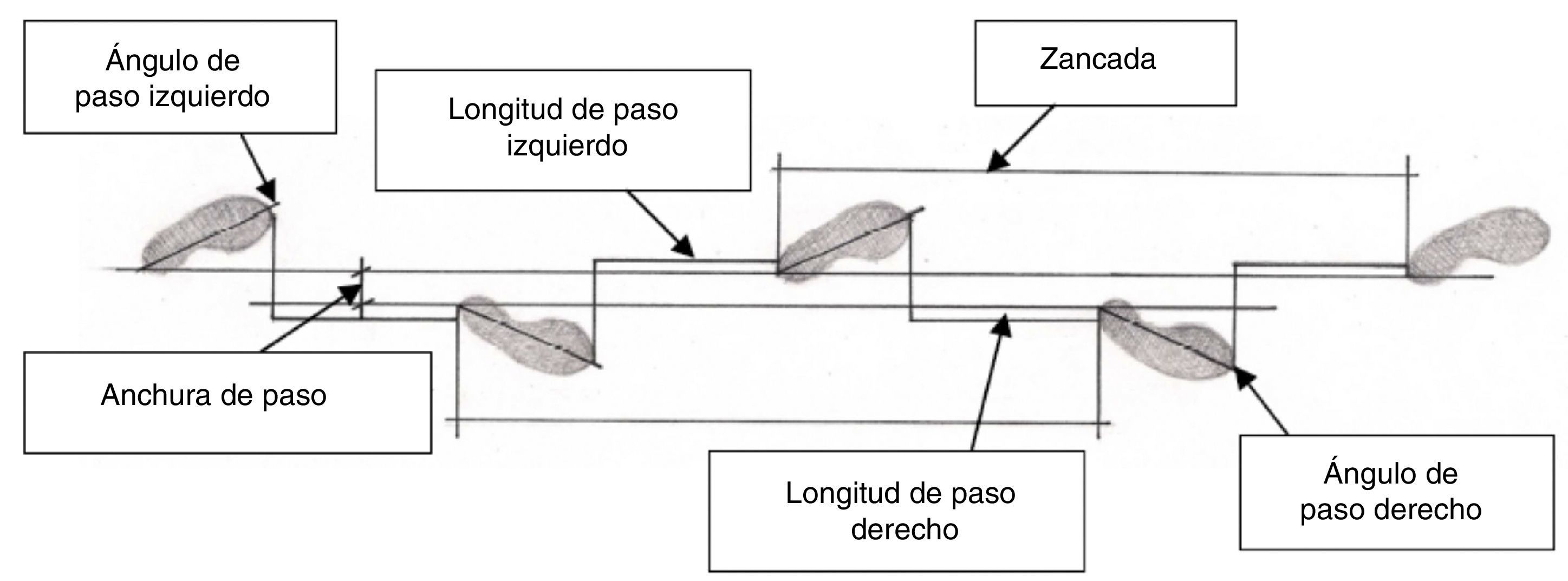
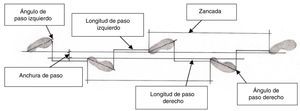
Análisis de la impresión de huellas dinámicas. Sobre una superficie homogénea se pidió a cada paciente que caminara con la suela de su calzado impregnada de tiza. El recorrido fue de 22 m a cadencia libre. Se analizaron 5 huellas consecutivas de los pasos centrales tomando las medidas de la anchura de paso, la longitud de los pasos, los ángulos de paso y la longitud de zancada (fig. 1).
- •
Posteriormente, cada paciente recibió 10 sesiones de fisioterapia según el concepto Bobath con frecuencia de una sesión semanal. Se detalla más adelante.
Por último, se repitieron las pruebas de evaluación que se habían realizado basalmente para un estudio comparativo. De cada paciente se obtuvieron los siguientes datos (pre- y postratamiento):
- -
Postura (correcta/incorrecta, descripción)
- -
Velocidad (m/s).
- -
Cadencia (número de pasos/min).
- -
Oscilación de los brazos en contrafase (presencia/ausencia, normal/anormal, descripción).
- -
Puntuación de los «8 criterios de análisis cualitativo de la marcha»17, según 4 valoraciones, desde 0 (excelente, ninguna alteración) hasta 3 (marcha muy alterada):
- •
Actitud general del cuerpo durante la marcha.
- •
Variabilidad de la forma de andar y en la progresión.
- •
Pérdidas de equilibrio importantes.
- •
Decisión en el contacto de talón.
- •
Extensión de la cadera observable durante la deambulación.
- •
Sincronía entre miembro superior y miembro inferior.
- •
Distancia entre los pies en el suelo.
- •
Duración del doble apoyo.
- •
Longitud del ciclo o zancada: distancia entre 2 contactos en el suelo del mismo pie.
- •
Longitud de paso: distancia entre el dedo del pie de apoyo y el talón del pie oscilante que contacta con el suelo.
- •
Anchura de paso: separación entre los talones.
- •
Ángulo de paso: rotación del pie en el momento de contacto con el suelo.
- •
Las fotografías y los vídeos de la marcha fueron analizados por un evaluador de forma aleatorizada. El evaluador era un fisioterapeuta con experiencia en enfermedad y tratamiento neurológico. Él desconocía si el registro de la postura o marcha que estaba evaluando era previo o posterior al tratamiento. Más adelante se ordenaron los resultados en tablas, según el momento cronológico en el que se había hecho el registro.
Tratamiento fisioterápicoLa intervención se basó en una serie de estrategias terapéuticas comprendidas dentro del concepto Bobath, las cuales se aplicaron de forma combinada en cada paciente según sus necesidades individuales y de forma adaptada a su caso particular. Estas estrategias fueron las siguientes:
- -
Procurar una longitud muscular y alineación articular adecuadas.
- -
Evitar la compensación.
- -
Modular el tono.
- -
Facilitar los componentes normales del movimiento.
- -
Dotar de estabilidad y control postural.
- -
Despertar reacciones de equilibrio y enderezamiento.
- -
Repetir sin repetir (variabilidad de movimiento).
- -
Practicar tareas específicas.
Con cada paciente se procedió de la siguiente manera:
Se valoró la alineación de los puntos clave y la interacción de su base de sustentación con la gravedad en distintas posturas (decúbito, sedestación, bipedestación, monopedestación, posición de paso, etc.). Se procuró que el sistema músculo-esquelético estuviese bien alineado, modificando la longitud y amplitud del músculo para así modificar el acortamiento y la hipertonía (para favorecer una mejor alineación y, por tanto, una activación muscular más eficiente). Posteriormente se facilitó el movimiento y sus componentes de forma activa y funcional. Por último, se practicaron habilidades motoras, en concreto, la deambulación en el contexto de dirigirse a un objetivo (se practicó la tarea de desplazarse caminando en contextos significativos con los pacientes).
Valores normalesPara las variables cualitativas de la marcha, la norma está representada por la puntuación 0 de la escala utilizada, tanto para cada uno de los ítems como para el valor total17. La escala establece unas puntuaciones que corresponden con unos resultados aceptables, malos o pésimos.
El braceo y la postura se valoraron como normal o anormal, y se detallaron las desviaciones de la norma de forma descriptiva, según el criterio del fisioterapeuta evaluador ciego.
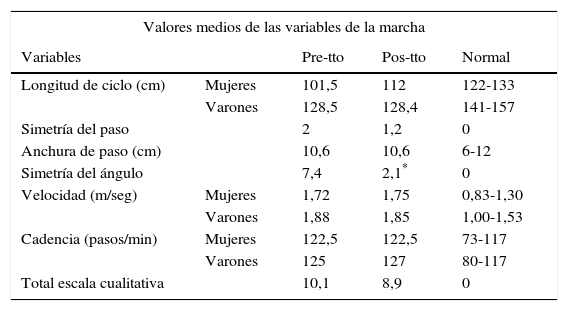
Para la obtención de los valores normales cuantitativos se tuvieron en cuenta diferentes fuentes, que recogían a su vez las referencias obtenidas por diversos autores17,18. Los valores normales escogidos para la comparación con nuestros datos fueron los rangos de valores extremos observados por el conjunto de autores consultados, estableciendo unos parámetros diferenciados en hombres y mujeres. La tabla 1 muestra los valores de referencia normales utilizados en el estudio.
Análisis estadísticoEl análisis estadístico se realizó con el programa SPSS. Se escogió un modelo de análisis de varianza (ANOVA) con medidas repetidas, que permite analizar 2 medidas de un mismo sujeto (pre- y postratamiento) y analizar así el efecto de un factor intermedio.
ResultadosParticiparon en el estudio 10 pacientes con SD, con grado de discapacidad moderado: 8 hombres y 2 mujeres. Su edad estaba comprendida entre los 22 y 39 años, con una edad media de 28 años. Todos ellos caminaban de forma independiente y practicaban deporte con regularidad, y lo siguieron haciendo durante el desarrollo del estudio.
En la evaluación pretratamiento, se detectó que en el 100% de los casos había gran número de las variables evaluadas que no se correspondían con el valor normativo de referencia. En la evaluación postratamiento algunas de estas variables se modificaron, aunque no siempre de forma significativa (tablas 2 y 3), como se detalla a continuación:
- -
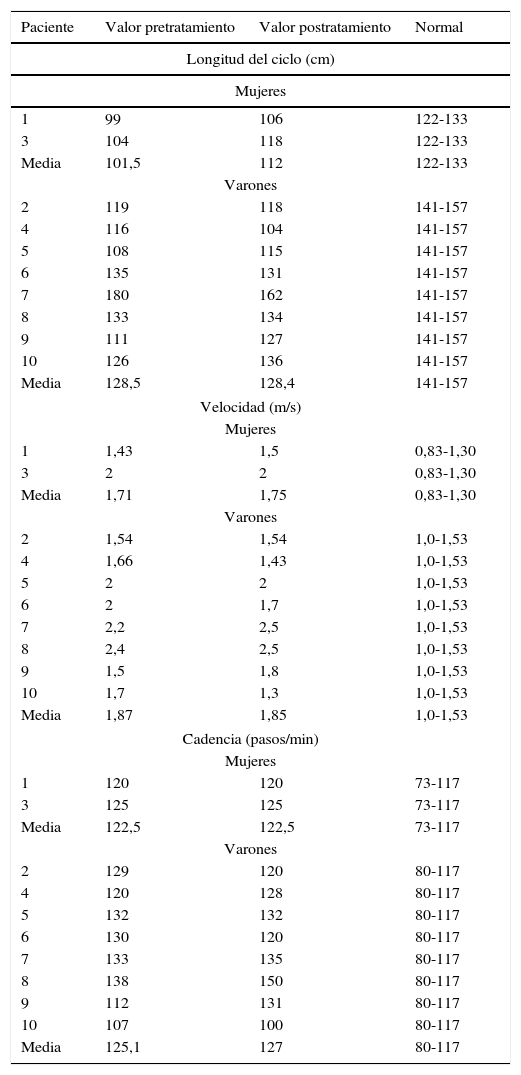
Longitud del ciclo. En situación basal todos los pacientes la tenían disminuida respecto a los valores normales. Tras el tratamiento hubo una mejora del 70% de los pacientes, sobre todo en los de sexo femenino.
- -
Velocidad. En la valoración basal se vio que el 90% de los pacientes tenían un aumento de velocidad respecto a lo normal. Posteriormente al tratamiento, la velocidad siguió elevada, sin cambios significativos.
- -
Cadencia. También se observó que los pacientes en situación basal tenían una cadencia mayor de lo esperable. Después del tratamiento esta cadencia no se normalizó, incluso aumentó ligeramente en varones, sin cambios significativos.
- -
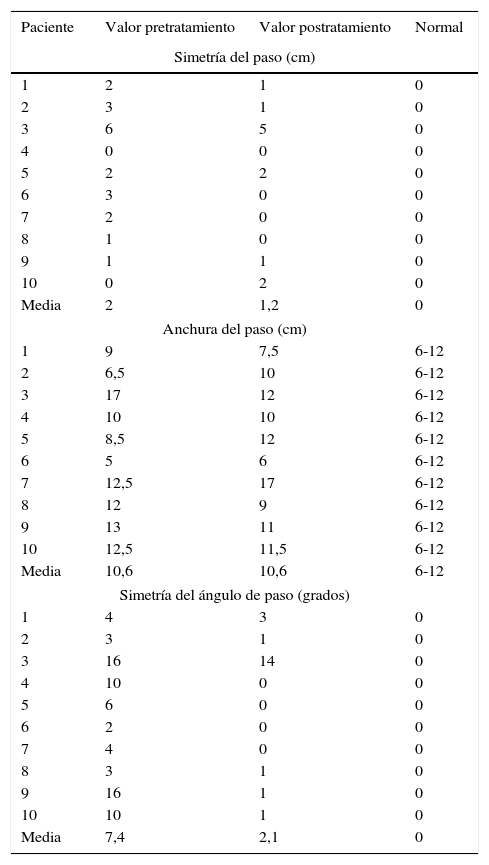
Simetría del paso. Se encontró que en el 80% de los casos la diferencia entre uno y otro paso era mayor de 0 y, por lo tanto, los pasos eran asimétricos. Esta asimetría estaba entre uno y 6cm de diferencia, con una media de 2. Tras el tratamiento hubo una mejoría en general de este parámetro, pasando la media de 2 a 1,2cm.
- -
Anchura del paso. En el 50% de los pacientes era anormal en situación basal por incremento de la anchura del paso, salvo en un paciente, que estaba reducida. Cuatro de los 5 pacientes con alteración de la anchura mejoraron con el tratamiento fisioterapéutico.
- -
Simetría del ángulo de paso. En situación basal todos los pacientes presentaban asimetría entre los ángulos de paso derecho e izquierdo, con un grado de asimetría que variaba entre los 2 y los 16°. Después del tratamiento se comprobó una importante corrección de esta asimetría, que pasó de una media de 7,4°, a 2,1° postratamiento. Analizando por separado los ángulos de paso, se comprobó que el ángulo de paso derecho era el predominantemente desviado (14,8°, siendo lo esperable entre 8 y 10°), y se corrigió significativamente tras el tratamiento, cuando pasó a ser de 9,2° de media. Tanto la mejoría de la simetría del ángulo de paso como la mejoría del ángulo de paso derecho resultaron estadísticamente significativos, con los siguientes valores de significación:
- •
Simetría del ángulo de paso F19=13,02473; P=0,0057.
- •
Ángulo de paso derecho F19=11,27157; P=0,0084.
- •
Resultados de las variables longitud, velocidad y cadencia de la marcha y sus valores medios
| Paciente | Valor pretratamiento | Valor postratamiento | Normal |
|---|---|---|---|
| Longitud del ciclo (cm) | |||
| Mujeres | |||
| 1 | 99 | 106 | 122-133 |
| 3 | 104 | 118 | 122-133 |
| Media | 101,5 | 112 | 122-133 |
| Varones | |||
| 2 | 119 | 118 | 141-157 |
| 4 | 116 | 104 | 141-157 |
| 5 | 108 | 115 | 141-157 |
| 6 | 135 | 131 | 141-157 |
| 7 | 180 | 162 | 141-157 |
| 8 | 133 | 134 | 141-157 |
| 9 | 111 | 127 | 141-157 |
| 10 | 126 | 136 | 141-157 |
| Media | 128,5 | 128,4 | 141-157 |
| Velocidad (m/s) | |||
| Mujeres | |||
| 1 | 1,43 | 1,5 | 0,83-1,30 |
| 3 | 2 | 2 | 0,83-1,30 |
| Media | 1,71 | 1,75 | 0,83-1,30 |
| Varones | |||
| 2 | 1,54 | 1,54 | 1,0-1,53 |
| 4 | 1,66 | 1,43 | 1,0-1,53 |
| 5 | 2 | 2 | 1,0-1,53 |
| 6 | 2 | 1,7 | 1,0-1,53 |
| 7 | 2,2 | 2,5 | 1,0-1,53 |
| 8 | 2,4 | 2,5 | 1,0-1,53 |
| 9 | 1,5 | 1,8 | 1,0-1,53 |
| 10 | 1,7 | 1,3 | 1,0-1,53 |
| Media | 1,87 | 1,85 | 1,0-1,53 |
| Cadencia (pasos/min) | |||
| Mujeres | |||
| 1 | 120 | 120 | 73-117 |
| 3 | 125 | 125 | 73-117 |
| Media | 122,5 | 122,5 | 73-117 |
| Varones | |||
| 2 | 129 | 120 | 80-117 |
| 4 | 120 | 128 | 80-117 |
| 5 | 132 | 132 | 80-117 |
| 6 | 130 | 120 | 80-117 |
| 7 | 133 | 135 | 80-117 |
| 8 | 138 | 150 | 80-117 |
| 9 | 112 | 131 | 80-117 |
| 10 | 107 | 100 | 80-117 |
| Media | 125,1 | 127 | 80-117 |
Resultados de las variables simetría de paso, anchura de paso y simetría del ángulo de paso y comparación con su valor normal
| Paciente | Valor pretratamiento | Valor postratamiento | Normal |
|---|---|---|---|
| Simetría del paso (cm) | |||
| 1 | 2 | 1 | 0 |
| 2 | 3 | 1 | 0 |
| 3 | 6 | 5 | 0 |
| 4 | 0 | 0 | 0 |
| 5 | 2 | 2 | 0 |
| 6 | 3 | 0 | 0 |
| 7 | 2 | 0 | 0 |
| 8 | 1 | 0 | 0 |
| 9 | 1 | 1 | 0 |
| 10 | 0 | 2 | 0 |
| Media | 2 | 1,2 | 0 |
| Anchura del paso (cm) | |||
| 1 | 9 | 7,5 | 6-12 |
| 2 | 6,5 | 10 | 6-12 |
| 3 | 17 | 12 | 6-12 |
| 4 | 10 | 10 | 6-12 |
| 5 | 8,5 | 12 | 6-12 |
| 6 | 5 | 6 | 6-12 |
| 7 | 12,5 | 17 | 6-12 |
| 8 | 12 | 9 | 6-12 |
| 9 | 13 | 11 | 6-12 |
| 10 | 12,5 | 11,5 | 6-12 |
| Media | 10,6 | 10,6 | 6-12 |
| Simetría del ángulo de paso (grados) | |||
| 1 | 4 | 3 | 0 |
| 2 | 3 | 1 | 0 |
| 3 | 16 | 14 | 0 |
| 4 | 10 | 0 | 0 |
| 5 | 6 | 0 | 0 |
| 6 | 2 | 0 | 0 |
| 7 | 4 | 0 | 0 |
| 8 | 3 | 1 | 0 |
| 9 | 16 | 1 | 0 |
| 10 | 10 | 1 | 0 |
| Media | 7,4 | 2,1 | 0 |
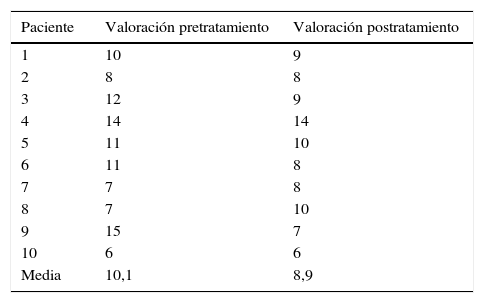
Por otro lado, el análisis de la escala cualitativa de la marcha mostraba puntuaciones pretratamiento patológicas, con puntuaciones entre 6 y 15, con una media de 10,1. Después del tratamiento hubo una leve mejoría de estas puntuaciones, que pasaron a ser de 8,9 de media, sin ser diferencias estadísticamente significativas (tabla 4).
Se completó la valoración basal y postratamiento con una valoración subjetiva del fisioterapeuta evaluador ciego respecto a la postura y a la oscilación de los brazos en contrafase. Ambos parámetros fueron anormales en todos los pacientes en la valoración pretratamiento, pero tampoco llegaron a considerarse normales en la valoración posterior. Es de destacar la ausencia de braceo en situación basal en el 40% de los pacientes, que pasó a ser de un 20% después del tratamiento.
En el análisis de los valores medios de cada una de las variables estudiadas (tabla 5) podemos observar que hay una mejoría del 50% de estos valores medios, una estabilidad del 20% y un empeoramiento del 30% de ellos. La mejoría se corresponde a las variables de longitud de ciclo en mujeres, simetría del paso, simetría del ángulo de paso, velocidad en varones y totales de la escala cualitativa de la marcha. De estas diferencias, la mejoría en la simetría del ángulo de paso es la única que fue estadísticamente significativa.
Valores medios de las variables cuantitativas y del total de la escala cualitativa de la marcha
| Valores medios de las variables de la marcha | ||||
|---|---|---|---|---|
| Variables | Pre-tto | Pos-tto | Normal | |
| Longitud de ciclo (cm) | Mujeres | 101,5 | 112 | 122-133 |
| Varones | 128,5 | 128,4 | 141-157 | |
| Simetría del paso | 2 | 1,2 | 0 | |
| Anchura de paso (cm) | 10,6 | 10,6 | 6-12 | |
| Simetría del ángulo | 7,4 | 2,1* | 0 | |
| Velocidad (m/seg) | Mujeres | 1,72 | 1,75 | 0,83-1,30 |
| Varones | 1,88 | 1,85 | 1,00-1,53 | |
| Cadencia (pasos/min) | Mujeres | 122,5 | 122,5 | 73-117 |
| Varones | 125 | 127 | 80-117 | |
| Total escala cualitativa | 10,1 | 8,9 | 0 | |
En el presente estudio se ha valorado la situación basal de 10 pacientes adultos con SD que no presentaban quejas específicas sobre estabilidad o marcha y sin otras enfermedades que pudieran interferir sobre ella. A pesar de ello, se ha puesto de manifiesto que en general presentan un patrón postural y de marcha claramente desviado de lo que se considera normal para su población de referencia (disminución de la longitud del ciclo, aumento de velocidad y de cadencia, asimetría de paso y del ángulo de paso, alteración de la postura en bipedestación y de la oscilación de los brazos en contrafase).
Existen estudios previos en los que ya se describía la presencia de trastornos de la marcha en pacientes con SD2–6,19. No obstante, consideramos de interés identificar la persistencia de estas alteraciones en el paciente adulto, así como caracterizar cualitativamente las alteraciones, de tal modo que se pueda procurar una intervención fisioterapéutica individualizada, como se ha hecho en el presente estudio.
Hay experiencias clínicas suficientes y trabajos previos que indican que la atención temprana a los niños con SD es eficaz5. Se basa en el aprovechamiento del fenómeno de neuroplasticidad para mejorar el desarrollo psicomotor. Aunque este fenómeno es predominante en niños, actualmente existen evidencias de su persistencia durante la vida adulta. Por otro lado, también conocemos la existencia de capacidad de adaptabilidad del músculo esquelético14. Todo ello confiere una base teórica por la que podemos pensar que es posible un beneficio de la fisioterapia respecto al control neurológico del adulto con SD, aunque hasta la fecha no había estudios en este sentido.
Con el presente trabajo hemos obtenido datos que indican que este beneficio es real y aplicable clínicamente, con mejoría global del patrón de la marcha. Es de destacar que se han encontrado cambios significativos respecto a la simetría del ángulo del paso, a pesar de la pequeña muestra de pacientes tratados.
Conseguir una mejoría cualitativa del patrón de la marcha en pacientes con funcionalidad preservada (como es nuestra muestra) podría repercutir en la prevención o retraso en la aparición de enfermedades osteoarticulares crónicas, que además son especialmente comunes en personas con SD. Esto es una cuestión que sería interesante valorar en estudios con seguimiento a largo plazo.
A pesar de que la muestra del estudio fue pequeña, los resultados indican un beneficio global del tratamiento. Sería muy interesante ampliar las investigaciones en este sentido, con estudios controlados, con muestras mayores y con la posibilidad de hacer seguimiento evolutivo.
En conclusión, hemos podido comprobar como los adultos con SD presentan trastornos de la postura y marcha que los diferencian de la población sin SD. Estos trastornos pueden modificarse a través de una intervención fisioterapéutica dirigida, siendo el concepto Bobath un método útil para este tratamiento. Los cambios en el patrón de la marcha podrían repercutir en la prevención de complicaciones y mejoría funcional a largo plazo, siendo necesario ampliar la investigación en este campo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los contenidos de esta publicación forman parte del trabajo fin de máster de Neurorrehabilitación presentado por María de las Mercedes Bermejo Cámara en la Universidad Católica de Murcia en junio de 2014. También fueron presentados de forma parcial en la LXVI Reunión de la Sociedad Española de Neurología, en Valencia, en noviembre de 2014.