La comorbilidad entre el trastorno bipolar y los trastornos de la conducta alimentaria no está todavía bien estudiada. La aparición de ambos trastornos conlleva una serie de implicaciones clínicas muy importantes.
Material y métodosSe realizó una revisión sistemática de la literatura mediante una búsqueda bibliográfica en MEDLINE actualizada a septiembre de 2013 analizando todos los artículos que estudiaban la comorbilidad entre ambas condiciones (trastorno bipolar y trastornos de la conducta alimentaria), así como los trabajos que han estudiado la eficacia de tratamientos farmacológicos y de psicoterapia para mejorar ambos trastornos.
ResultadosEn esta revisión hemos encontrado una alta comorbilidad entre el trastorno bipolar y los trastornos de la conducta alimentaria, sobre todo la bulimia nerviosa y el trastorno por atracón. Los estudios muestran que el litio y el topiramato son algunos de los agentes farmacológicos con más efecto en el tratamiento de ambos trastornos.
ConclusiónA pesar de que hay una variedad de estudios, es necesaria más investigación tanto para el tratamiento cuando ambos trastornos coexisten como para la evaluación, además del estudio de la relación biopsicológica para determinar su etiología comórbida.
The comorbidity of bipolar disorder and eating disorders has not been studied in depth. In addition, clinical implications involved in the appearance of both disorders are very important.
Material and methodsA systematic literature review of MEDLINE published up to September 2013 was performed, analyzing all the articles that studied the comorbidity of both conditions (bipolar disorder and eating disorders) and others research that studied the efficacy of pharmacological treatment and psychotherapy to improve these illnesses.
ResultsIn this review we found a high comorbidity of bipolar disorder and eating disorders, especially of bulimia nervosa and binge eating disorder. Studies show that lithium and topiramate are 2 of the more effective pharmacological agents in the treatment of both disorders.
ConclusionThere are a lot of studies that show evidence of comorbidity of bipolar disorder and eating disorders. However, further research is needed on assessment and treatment when these conditions co-exist, as well as study into the biopsychological aspects to determine the comorbid aetiology.
Antes de comenzar a hablar de comorbilidad es importante conocer los trastornos a los que se hace referencia en esta revisión. Por un lado, se tratan los trastornos de la conducta alimentaria (TCA), que se dividen en 3 tipos: la anorexia nerviosa (AN), que se define por un rechazo a mantener un peso normal para la estatura y la edad (normalmente menos del 85% del peso esperado) y un miedo intenso a ganar peso; la bulimia nerviosa (BN), cuyo síntoma principal es la presencia de atracones seguidos de conductas compensatorias para prevenir la ganancia de peso, y por último, el trastorno por atracón (TA), en el que también se dan atracones, pero sin conductas compensatorias, lo que suele llevar a padecer obesidad. Por otro lado, hablamos de trastorno bipolar (TB), que hace referencia a un trastorno del estado de ánimo en el que las personas alternan entre periodos con episodios maníacos y depresivos, con etapas eutímicas entre episodios. Se divide en tipo i (episodios maníacos o mixtos) y tipo ii (episodios hipomaníacos y depresivos)1.
La comorbilidad hace referencia a la presencia de 2 o más dolencias médicas, no relacionadas, en el mismo paciente. Conocer la comorbilidad entre 2 trastornos puede ayudar a explicar la aparición de ambos en un mismo paciente y proporcionar información a los profesionales para la realización de las evaluaciones y las decisiones para la intervención. Este es el caso del TB y los TCA, cuya comorbilidad está siendo cada vez más estudiada por distintas razones: 1) si los TCA son más frecuentes en población bipolar, se hace necesaria la evaluación de los mismos en los pacientes con TB, sobre todo al proponer la intervención; 2) el tratamiento de un trastorno puede empeorar el curso evolutivo del otro; es necesario evaluar qué efectos tiene la intervención de uno sobre el otro y si hay terapia farmacológica o psicológica efectiva para ambos, cuando se dan por separado y cuando coexisten; 3) por lo general, cuando existe comorbilidad entre 2 trastornos pueden darse otras comorbilidades asociadas a cada uno por separado, que se incrementan al ocurrir conjuntamente; en el caso de estos 2 trastornos, muchos estudios2–6 muestran que los desórdenes de ansiedad, de alcohol o de drogadicción coexisten en tasas elevadas con los TB y los TCA por separado.
Los objetivos de esta revisión sistemática son 2: en primer lugar, mostrar la evidencia existente acerca de la comorbilidad entre los TCA y el TB y sus implicaciones clínicas, y en segundo lugar, examinar la eficacia de los tratamientos psicológicos y farmacológicos que se han usado cuando ambas enfermedades aparecen de manera comórbida.
MétodoSe ha realizado una revisión en MEDLINE/PubMed de los artículos publicados hasta septiembre de 2013, seleccionando los más recientes, puesto que ya existe una publicación en 20054 muy completa, para examinar la comorbilidad entre ambos trastornos.
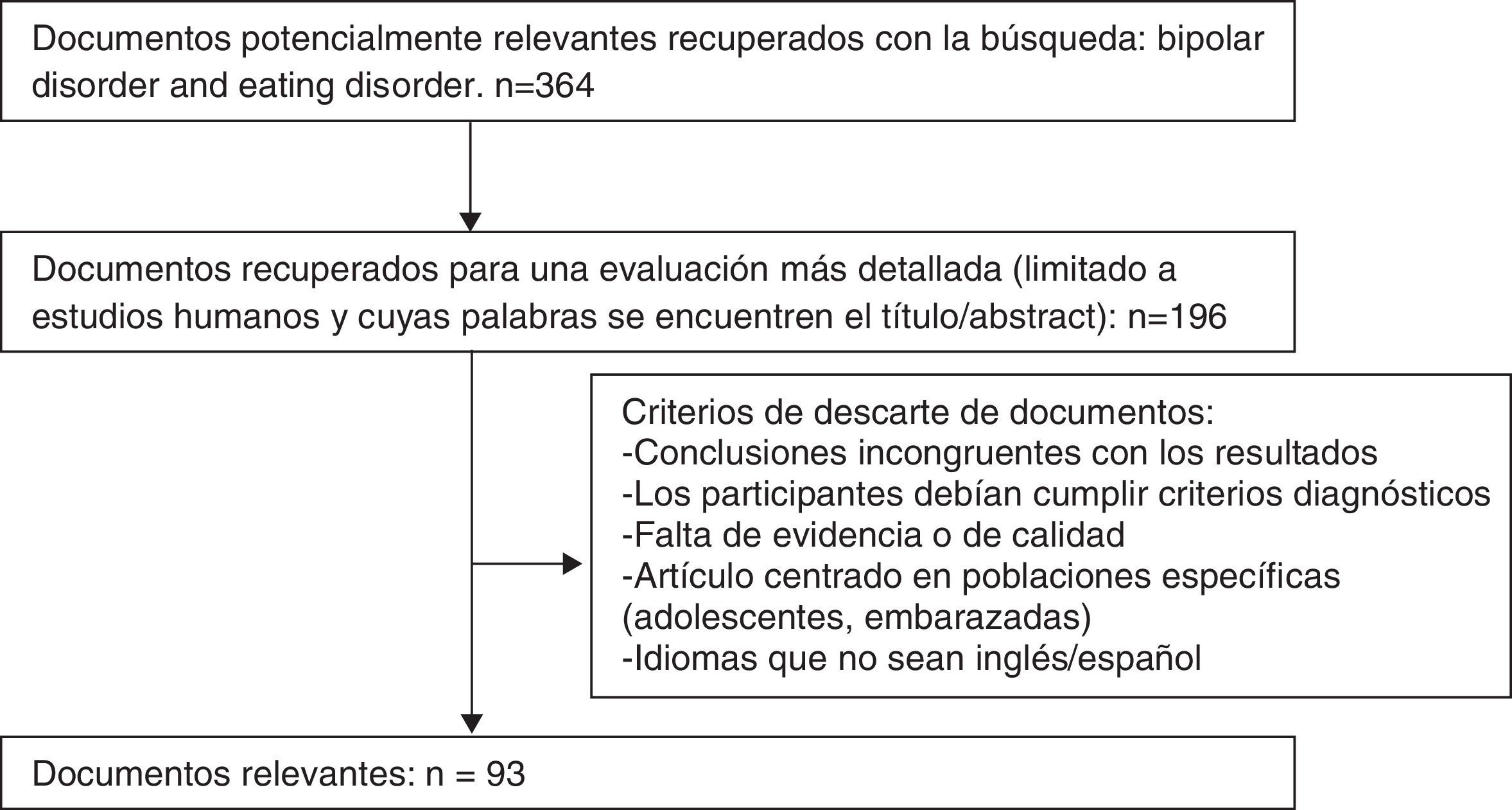
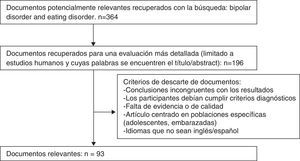
Tras la búsqueda bibliográfica principal realizada en MEDLINE (fig. 1), y habiendo analizado los documentos, se procedió a la búsqueda más exhaustiva basada en los documentos seleccionados con las siguientes palabras.
- 1.
Para examinar la evidencia de la utilidad de los tratamientos usados en ambos trastornos: bipolar disorder treatment, eating disorder treatment, olanzapine, antipsychotic, lamotrigine, antidepressive, lithium, sibutramine, topiramate, zonisamide, atomoxetine AND eating disorder.
- 2.
Para analizar la comorbilidad en otros TCA: obesity AND bipolar disorder, binge eating disorder; binge eating disorder; eating disorder («review»); bipolar disorder («review»); Bipolar Eating Disorder Scale.
Los criterios de inclusión de los artículos fueron: estar escritos en inglés o castellano, cumplir criterios diagnósticos de las 2 enfermedades estudiadas (TCA y TB), tener suficiente poder estadístico y que estuviera adecuadamente descrita la muestra del estudio, mientras que entre los criterios de exclusión, estuvieron: que la muestra incluyera pacientes con otras enfermedades, falta de poder estadístico, que las conclusiones del trabajo no fueran congruentes con los resultados del trabajo, incluir solo poblaciones especiales (como adolescentes o embarazadas) y que los objetivos del trabajo no estuvieran correctamente definidos al comienzo.
Comorbilidad de los trastornos de la conducta alimentaria y el trastorno bipolarEn general, la presencia comórbida de trastornos del eje i en pacientes con TB es elevada. McElroy et al.3 observaron una alta comorbilidad entre el TB y los trastornos del eje i en los pacientes de su estudio, siendo el abuso de sustancias y la ansiedad los trastornos más comunes3,6, seguidos de los TCA (6% a lo largo de la vida y 1% actual)3. La comorbilidad entre los TB y trastornos del eje i estaba asociada con una mayor gravedad7.
De acuerdo con el trabajo de McElroy et al.4, cuando se hace una exploración amplia y profunda y se tienen en cuenta los trastornos subumbral (condiciones del «espectro» del trastorno) de ambos grupos (TB y TCA) surgen una serie de analogías en cuando a fenomenología, curso, historia familiar, biología y respuesta al tratamiento.
Trastornos de la conducta alimentaria en el trastorno bipolarLas tasas de prevalencia de los TCA en los TB son muy diferentes según los estudios de los últimos años, desde un 5,3%8 hasta un 31%9. Un estudio encontró una tasa del 1% de TCA actual en el TB3. (ver tabla 1 como resumen).
Estudios de trastornos alimenticios en pacientes con trastorno bipolar
| Estudio | Pacientes | Evaluación/criterios diagnósticos | Resultados trastornos de la alimentación |
|---|---|---|---|
| Krüger et al.90, 1996 | 61 pacientes externos (38 mujeres) eutímicos con TB-I (n=43) o TB-II (n=18) | SCID; DSM-IV | 8 (13,1%) tenían TA; 23 (37,7%) tenían episodios actuales de atracones |
| Edmonds et al.91, 1998 | 64 personas con TB-I (n=44) o TB-II (n=11) de un registro de TB | DIGS; DSM-IV | 4 (7,3%) tenían un TCA de las categorías de DSM-IV |
| Vieta et al.92, 2001 | 129 pacientes externos con TB-I (76 mujeres) | SCID; DSM-IV | 3 (2,3%) tenían BN |
| MacQueen et al.93, 2003 | 139 pacientes externos con TB-I o TB-II (94 mujeres) | SCID; DSM-IV | 21 (15%) tenían un TCA; AN (n=4), BN (n=9) y/o TA (n=12) |
| McElroy et al.3, 2001 | 288 pacientes externos con TB-I o TB-II (162 mujeres) | SCID; DSM-III-R | 17 (5,9%) tenían AN (n=6) o BN (n=11) |
| Fagiolini et al.94, 2003 | 175 pacientes ambulatorios con TB-I | 62 (35,4%) tenían obesidad | |
| Wittchen et al.15, 2003 | 2.548 pacientes | DSM-IV | Un 9% de pacientes con hipomanía o TDM y un 8% de pacientes con manía habían tenido TCA en algún momento |
| Lewinsohn et al.16, 2004 | 1.710 sujetos, seguimiento de 810 mujeres | DSM-III-R | No diferencias significativas en TB. En pacientes con TB parcial, 26% tenían TCA completo y 22% tenían TCA parcial |
| Ramacciotti et al.13, 2005 | 51 pacientes (22 mujeres) con TB | SCID, BEDCI | 14 tenían TCA; TA (n=9) o BN (n=5) |
| Alciati et al.19, 2007 | 83 sujetos obesos, 89% con TB; TB-I (1,2%), TB-II (42,2%), TBNE (25,3%) o hipomanía pura (20,5%) | Un 13,3% tenían TA y un 12% tenían TA parcial | |
| Wildes et al.6, 2007 | 72 pacientes con TB | 26 tenían TCA completo (n=17) o parcial (n=9). De los TCA completo, 4 tenían AN, 4 BN, 6 TA y 4 múltiples TCA | |
| Wildes et al.12, 2008 | 81 pacientes con TB | 21,6% tenían TCA; TA (11,1%; 6 TA completo, 5 TA parcial), BN (8,6%) o AN (7,4%) | |
| Lunde et al.17, 2009 | 201 sujetos (139 mujeres) con TB (n=87) o TDM (n=114) | DSM-IV | 33 (16,4%) pacientes tenían TCA; AN (n=12), BN (n=11) o ambos (n=10) |
| Fornaro et al.9, 2010 | 148 mujeres con TB-I, TB-II o ciclotimia | SCID, DSM IV-TR, EDE-Q, YMRS | 46 (31%) tenían o habían tenido TCA; 15,5% AN (n=23), 14,2% TA (n=21) y 5,4% BN (n=8), también múltiples TCA (n=6) |
| McElroy et al.5, 2011 | 875 (493 mujeres) pacientes con TB-I o TB-II | SCID | Un 14,3% tenían TCA; 8,8% tenían TA, 4,8% tenían BN, 3,1% tenían AN y 2,2% tenían al menos 2 TCA |
| Schoofs et al.20, 2011 | 52 mujeres con TB; TB-I (n=23) o TB-II (n=29) | 15 tenían TA | |
| Seixas et al.8, 2012 | 356 pacientes con TB | 19 (5,3%) pacientes tenían TCA; 57,9% BN y 42,1% AN. No evalúa TA | |
| McElroy et al.11, 2013 | 717 pacientes con TB | SCID | Un 9,5% de los pacientes tenía TA |
AN: anorexia nerviosa; BN: bulimia nerviosa; TA: trastorno por atracón; TB: trastorno bipolar; SCID: Diagnostic Clinical Interview for DSM Disorders; DSM: Diagnostic and Statistical Manual of Mental Disorders; DIGS: Diagnostic Interview Scale; BEDCI: Binge Eating Disorder Clinical Interview; EDE-Q: Eating Disorder Examination Questionnaire; YMRS: Young Mania Reating Scale.
Los TA son, en los estudios revisados, los TCA más comunes entre la población bipolar, por lo que se han hecho estudios específicos acerca de esta comorbilidad10,11. McElroy encontró en un estudio que el 9,5% de los pacientes con TB tenía TA11. La BN es el segundo trastorno alimenticio más común en el TB, y por último, la AN, cuya prevalencia es incierta5,8,12. En cuanto al orden de aparición, un estudio5 muestra que el TB suele darse antes que el TCA en el 55,7% de los casos, el TCA aparece antes en un 34,3%, y la aparición conjunta ocurre en un 10% de los pacientes. Sin embargo, otro estudio indica que hay más pacientes que presentan un inicio al mismo tiempo que los que presentaban antes el TCA13.
Uno de los pocos trabajos que analizan los estudios con muestras compuestas por menores es el de McElroy et al.14. En uno de los estudios se comenta que el 9% de los sujetos con hipomanía o trastorno depresivo mayor y el 8% de las personas con manía habían tenido TCA en algún momento de su vida. La posibilidad o riesgo de padecer un TCA fue significativamente mayor en los individuos con hipomanía o trastorno depresivo mayor que en la muestra general, pero no en las personas con manía15. En otro estudio16 se observó que no había diferencias significativas entre los 3 grupos de TCA en las tasas de TB, pero cuando se incluyó el TB subumbral aparecieron unas tasas de comorbilidad significativamente elevadas con los grupos de síndrome completo (26%) y parcial (22%) comparado con el grupo no-TCA (4%).
Parece que la probabilidad de tener un TCA en pacientes con TB está asociada con:
- 1.
Gravedad del TB: inicio del TB más temprano (sobre todo en AN)9, más episodios anímicos (predominantemente depresión2,5,6,17) y más sintomáticos (sobre todo con TA)3,5,9.
- 2.
Posibilidad aumentada de suicidio: la conducta suicida es común a ambos trastornos y hay una asociación entre la presencia de TCA y la severidad del TB2, por lo que el riesgo de suicidio se ve incrementado2,5. Los trastornos del estado de ánimo son las alteraciones con más conductas suicidas, tanto en población general (35,8%) como en población psiquiátrica internalizada (20,8%)18.
- 3.
Correlación negativa con el número de participantes masculinos y con los participantes que tienen pareja8.
- 4.
Aumento del número de comorbilidades (especialmente con TA), sobre todo con el consumo de sustancias y los trastornos de ansiedad2,5.
- 5.
Hiperactividad entre los síntomas hipomaníacos19 en pacientes con trastorno del espectro bipolar con obesidad mórbida.
- 6.
El riesgo de ser bipolar se ve incrementado cuando se diagnostica BN comórbida y aumenta cuando se usan las definiciones más amplias de la bipolaridad17.
Los pacientes con TB pueden presentar atracones o pérdida del control de la comida en algún momento de su vida; además, pueden llevar a cabo conductas compensatorias12. Varios estudios muestran que el ciclo menstrual influye en la frecuencia y la intensidad de los atracones antes y durante la menstruación, y que estos cambios se dan en pacientes con TB, con TA o ambos.
Todas las participantes con TA y TB (18/52) de un estudio20 indicaron que la semana anterior y durante la menstruación los episodios de atracones se incrementaron en frecuencia y gravedad. La mayor parte de las participantes que no tenían ningún TCA vieron un incremento mayor de dicha impulsividad solo durante los episodios depresivos, una menor cantidad de sujetos observaron este incremento solo en los episodios maníacos, y unos pocos indicaron dicho impulso solo en la fase eutímica.
Trastorno bipolar en los trastornos de la conducta alimentariaMcElroy et al.4, tras la revisión de varios estudios, observaron que había un rango de TB en los TCA desde la ausencia de los mismos21–24 hasta un 63,6%25 (ver tabla 2 como resumen).
Estudios de trastornos bipolares en pacientes con trastornos alimenticios
| Estudio | Pacientes | Evaluación/criterios diagnósticos | Resultados trastornos de la alimentación |
|---|---|---|---|
| Halmi et al.95, 1991 | 62 mujeres con AN y 62 controles | DIS; DSM-III-R | 10 (16,1%) pacientes con AN tenían TB, ninguno de los controles tenían TB |
| Simpson et al.25, 1992 | 22 pacientes hospitalizados con AN (n=7) o con BN (n=15) | SADS; DSM-III-R | 14 (63,6%) tenían TB; uno (4,5%) tenía TB-I y 13 (59%) tenían TB-II |
| Bushnell et al.22, 1994 | 25 pacientes mujeres con BN, 20 mujeres de la población general con BN y 777 controles | DIS; DSM-IV | Ninguna persona del grupo clínico ni del grupo de población general con BN tenían manía. Una persona (0,1%) tenía manía en la población general |
| Ivarsson et al.27, 2000 | 51 adolescentes con AN y 51 controles (por sexo y edad) | SCID; DSM-III-R | 3 (5,9%) chicas con AN y uno (2,0%) de los controles tenían TB |
| McElroy et al.70, 2003 | 61 pacientes con TCA | SCID; DSM-IV | 6 (9,8%) tenían TB |
| Fontenelle et al.23, 2003 | 32 pacientes brasileños con TCA | SCID; DSM-IV | Ninguno con TB |
| Amianto et al.10, 2011 | 103 personas obesas; con TA completo (n=44) o parcial (n=59) | DSM-IV-TR; BES | |
| Nagata et al.26, 2013 | 78 mujeres con TCA | SCID | Un 15% tenían TB-II y ninguno tenía TB-I |
AN: anorexia nerviosa; BN: bulimia nerviosa; TA: trastorno por atracón; TB: trastorno bipolar; DIS: Diagnostic Interview Schedule; SCID: Diagnostic Clinical Interview for DSM Disorders; DSM: Diagnostic and Statistical Manual of Mental Disorders; BES: Binge Eating Scale; SADS: Schedule for Affective Disorders and Schizophrenia.
El número de estudios que evalúan específicamente los TB en la población que presenta TCA es mucho menor en los últimos años que el de aquellos que evalúan lo contrario.
Para determinar la prevalencia de la hipomanía en personas con TA y TA subumbral se realizó una evaluación mediante la Hypomania Checklist-32, controlando los rasgos de personalidad como variables de confusión potenciales. Los sujetos con TA tenían puntuaciones más bajas en autodirección y cooperatividad y puntuaciones más elevadas en la Hypomania Checklist-32 que las personas con un TA subumbral. Además, se observó una asociación significativa entre el diagnóstico de TA y el sexo femenino, la cooperatividad y el Hypomania Checklist-32. Los pacientes con TA tenían puntuaciones más elevadas en hipomanía, independientes de los rasgos de personalidad10.
En otro estudio, con una muestra de 78 mujeres con TCA, se encontró que un 15% de la misma tuvo TB-II (hipomanía) y ninguna persona presentaba TB tipo i26.
La prevalencia en estudios con poblaciones de distintos países fue muy diferente. En un estudio realizado en Suecia27, el 57% de los pacientes con AN tenían un trastorno depresivo, y solo 3 de 51 pacientes tenían TB. En otro trabajo, realizado en Japón28, en el que no se evaluaron los TA, un pequeño número de sujetos había tenido TB-II a lo largo de la vida (3%) o trastorno hipomaníaco (1%). Las tasas eran aún más bajas en población brasileña23, en las que no se encuentra ningún paciente con TB con TA, pero sí en personas obesas sin TA (3%).
En un estudio menos riguroso29, una chica de 15 años con AN presentó un episodio maníaco tras un mes de tratamiento con antidepresivos. La paciente presentaba irritabilidad en contextos alimentarios, ideación paranoide, periodos breves de euforia y sentimientos de grandiosidad con otros de aislamiento, tristeza y abatimiento en los 2 años previos. Incluso después de recuperar peso y tras el uso de 3 estabilizadores del estado de ánimo, la paciente sigue presentando inestabilidad emocional. Es posible que la sintomatología no afectiva temprana (baja autoestima, pérdida de contacto social, irritabilidad, cambios del estado de ánimo e insomnio) represente un precursor del trastorno afectivo.
Discusión (implicaciones clínicas y abordaje farmacológico)Evaluación de la comorbilidad entre trastornos de la conducta alimentaria y trastorno bipolarDebido a la cantidad de estudios que demuestran que existe una alta comorbilidad entre los TCA y el TB, se creó una escala para determinar la intensidad y la frecuencia de las alteraciones alimenticias en la población bipolar, denominada Barcelona Bipolar Eating Disorder Scale. Consiste en una escala de 10 ítems cuyo tiempo medio de cumplimentación es de 1min y 21s. Se administró la escala a un grupo control sano para evaluar la factibilidad y para determinar el punto de corte, que se preestableció en 1330. La Barcelona Bipolar Eating Disorder Scale muestra unas propiedades psicométricas adecuadas para evaluar alteraciones alimenticias en pacientes bipolares en la práctica clínica y la investigación30,31; como se puede comprobar en un estudio de 200831, la escala mostró una factibilidad, fiabilidad, validez discriminativa (de los pacientes con respecto a los controles) y sensibilidad adecuadas.
El único estudio encontrado que evalúa a sus pacientes con la Barcelona Bipolar Eating Disorder Scale halló que las puntuaciones medias de la escala eran significativamente mayores en pacientes con TB que en los controles. Sorprendentemente, un 65,9% de los pacientes con TB tenían TCA, siendo el TA el más prevalente32.
Abordaje terapéutico de la comorbilidadComo se ha podido observar, parece haber una alta comorbilidad entre los TB y los TCA, por lo que en el momento de seleccionar un tratamiento para uno de los trastornos hay que tener en cuenta que es posible que coexista el otro, y la intervención debe ir enfocada hacia ambos. Además, el tratamiento de uno puede empeorar los síntomas del otro, como el litio, que muestra una asociación con la ganancia de peso en pacientes bipolares7. Es por esto que la obesidad de los pacientes con TB puede ser causada por el tratamiento o por un TCA comórbido.
A continuación se resumen los principales grupos farmacológicos (analizando los principios activos más importantes) que se han usado a la hora de abordar el tratamiento de ambas enfermedades.
Estabilizadores del estado de ánimoLitioEl litio está considerado un agente eficaz como estabilizador del estado de ánimo a largo plazo, sobre todo para la manía. Distintas revisiones14,33,34 han encontrado que también es un fármaco eficaz para el tratamiento o la mejoría de los pacientes con AN y/o BN, pero no parece haber estudios que muestren eficacia para el TA con el uso monoterapéutico de litio, quizás porque la ganancia de peso es uno de sus efectos secundarios7, una característica asociada a este TCA.
En un estudio controlado con placebo, 16 personas con AN35 fueron repartidas en 2 grupos: con litio o placebo. Los pacientes tratados con litio mostraron una mayor ganancia de peso tras 3 y 4 semanas de tratamiento, además de una mejora del insight.
Evidencias menos rigurosas extraídas de casos clínicos36–38 indican que las pacientes con AN tratadas con litio muestran resultados positivos en cuanto a la mejoría de los síntomas del trastorno y la ganancia de peso (con una variabilidad de 9 a 15 de aumento de peso), algunos junto con el tratamiento con otro fármaco, como la carbamazepina37. Además, los resultados se mantienen a medio plazo.
En cuanto a la eficacia del litio para la BN, hay distintas conclusiones. En un estudio controlado con placebo39, los resultados fueron similares para el grupo del litio y el del placebo en cuanto a la reducción de los atracones. En otro estudio40 se obtuvieron mejores resultados en el grupo tratado con litio comparado con el de placebo, pero las personas del grupo del litio experimentaron un aumento de peso.
El litio mejoró moderada o notablemente los episodios bulímicos en 12 de 14 mujeres en un ensayo clínico abierto41. En otro ensayo del mismo autor, 11 de 17 pacientes mostraron una reducción del 75% o más de los episodios bulímicos, combinando el tratamiento farmacológico con terapia cognitivo-conductual42.
El litio se ha usado también como potenciador del efecto de otros fármacos como el topiramato, un agente anticonvulsivo, para el TA. En un estudio43 se añadió litio a la medicación de los pacientes que estaban tomando topiramato. La mayoría de los enfermos mostraron mejoras en los síntomas afectivos, así como una disminución de los síntomas del TA, del peso y de la frecuencia de los atracones tras la adición de litio.
Aunque el litio ha mostrado ser eficaz tanto para el tratamiento de los TB como para la AN y la BN, sobre todo, hay que considerar los efectos secundarios que se pueden dar en los pacientes. En un estudio de Vestergaard et al.44 se evaluaron 237 pacientes tratados con litio acerca de los efectos secundarios. Una cuarta parte de los pacientes tenían 3 o más quejas, entre las que destacaban los temblores en las manos, la sed, la ganancia de más de 10kg de peso, la diarrea y los edemas en las piernas y la cara.
OtrosEn varias revisiones14,33,45,46, fármacos como la olanzapina o la risperidona, el valproato, la carbamazepina, los antipsicóticos atípicos o la quetiapina también muestran resultados positivos en el tratamiento de los TCA, fármacos también usados, en algunas ocasiones, para el TB. El valproato muestra eficacia para disminuir los síntomas bulímicos y afectivos en un paciente con TB y BN47, pero de forma general parece aumentar la conducta compulsiva de comer en pacientes con TA y TB comórbidos48, en la BN33 y el TB49.
En cuanto a la AN, parece que los antipsicóticos atípicos, la olanzapina, la quetiapina y la risperidona son, en general, seguros, y muestran eficacia para tratar la depresión, la ansiedad y los síntomas de la AN (disminuyen el miedo a engordar, la dificultad para comer, la distorsión de la imagen corporal y el insight)45,50–58, pero no ayudan a ganar peso46, uno de los objetivos primordiales en el tratamiento de la AN.
AnticonvulsivosLos anticonvulsivos se empezaron a estudiar como agentes para el tratamiento de los TCA, sobre todo en TA y BN, por su efecto adelgazante en personas con epilepsia. De hecho, actualmente es uno de los agentes más estudiados para el tratamiento de los TCA que presentan atracones, sobre todo el TA14,33,45,59–63, cuando se presentan sin la coexistencia de otros trastornos o con TB comórbido; además, es un tratamiento también eficaz para este.
La eficacia de topiramato y zonisamida ha sido estudiada para tratar la BN y el TA62,64. Varios estudios, aleatorizados con grupo placebo, se han publicado acerca del tratamiento con topiramato en pacientes con BN65,66. Los resultados muestran que el grupo de topiramato mejoró en áreas como la ingesta excesiva e incontrolable de comida, la insatisfacción corporal, la obsesión por la delgadez y la preocupación por la comida y la dieta65. Además, con este fármaco se produce una reducción de los atracones, las purgas y del peso corporal, entre otros factores67,68.
Los estudios con topiramato también se centran en el TA. En un estudio realizado con pacientes obesos con TA68, el grupo que tomaba topiramato mostró una mayor reducción de los atracones que el grupo placebo. La eficacia de topiramato en el tratamiento de personas con TA y obesidad ha sido demostrada por diversos estudios69–72.
Otros estudios, en los que se evalúan pacientes con TA sin obesidad48, muestran la eficacia de topiramato en la reducción de peso y de la frecuencia de los atracones. Los efectos secundarios más comunes son las náuseas, la parestesia, la infección del tracto respiratorio superior, la somnolencia y el dolor de cabeza, aunque, por lo general, los efectos secundarios no suelen ser más frecuentes que con el uso de placebo.
Muchos estudios señalan que es muy beneficiosa la combinación de litio con topiramato. Kotwal et al.43 escogieron a 12 personas obesas, con TA y TB comórbidos. Estos pacientes, que estaban siendo tratados con topiramato para el TA, recibieron litio cuando presentaban inestabilidad del estado de ánimo. Dicha adición se asoció con una mejora en los síntomas del estado de ánimo y hubo diferencias numéricas, aunque no estadísticamente significativas, en cuanto a la disminución de los atracones y la pérdida de peso, si comparamos los pre y posadición de litio.
Aunque topiramato es uno de los fármacos anticonvulsivos más estudiados para el tratamiento de los TCA, zonisamida también puede tener un papel importante. McElroy et al.73 cogieron una muestra de 60 pacientes ambulatorios con TA y obesidad, 30 de los cuales recibieron zonisamida, y el resto, un placebo. Comparada con el placebo, zonisamida se asoció con una tasa significativamente mayor en la reducción de la frecuencia de los atracones, el peso corporal y el índice de masa corporal (IMC).
Idini et al.74 informan acerca de un estudio realizado con 17 mujeres con TA o BN, 10 de las cuales concluyeron los 12 meses de seguimiento con un tratamiento con zonisamida (no se suspendía ninguna medicación previa). Se observó una reducción del IMC en un 5,72%, y una disminución de los atracones y de los episodios autolesivos.
Otros anticonvulsivos como carbamazepina o lamotrigina muestran una buena tolerancia y eficacia para el tratamiento34,75.
AntidepresivosLos antidepresivos se usan generalmente junto con los estabilizadores del estado de ánimo en el tratamiento de la depresión bipolar, a pesar de que puede incrementar los episodios maníacos/hipomaníacos. Han mostrado también bastante eficacia en el tratamiento de los TCA, sobre todo para la BN y el TA, ya que parecen reducir los atracones14,34,45,59–61,76,77. La eficacia para la AN es muy reducida, pero se usa como tratamiento de este trastorno por los distintos estudios que sí obtienen resultados positivos y la escasez de tratamiento farmacológico34,46,77.
La desipramina78, la fluvoxamina79 y la fluoxetina80 mostraron eficacia para el tratamiento de la BN y el TA y para la prevención de las recaídas. En un estudio37, 9 pacientes con AN fueron tratadas con antidepresivos. Siete pacientes mostraron una mejora significativa o moderada en el peso y en otros síntomas de AN y BN; las 2 restantes tuvieron una mejora grande o moderada en los síntomas bulímicos, pero no ganaron peso.
Otros fármacosAlgunas revisiones indican que la atomoxetina61,81, usada para el tratamiento del trastorno por déficit de atención e hiperactividad, puede ser eficaz para tratar el TA y se asocia, comparada con el placebo, con una mayor reducción de los atracones, del peso corporal y del IMC. En un estudio de caso único con metilfenidato82, también usado para el trastorno por déficit de atención e hiperactividad, se consigue una remisión completa de los síntomas de la BN a medio plazo.
En diversos estudios usando sibutramina como tratamiento para la obesidad en personas con TA se observaron mejoras en la mayoría de los pacientes en distintas variables. En la mayoría de los casos hubo una remisión del TA; además, una gran parte de los sujetos experimentaron una reducción del peso, del IMC y de los atracones83–86.
Tratamiento psicológico- –
Terapia cognitivo-conductual: eficaz en pacientes con TA. Se centra, entre otras cosas, en la reducción y el control de los atracones, la mejora de la imagen corporal, el énfasis y la enseñanza de patrones estructurados de la ingesta de alimentos y la reestructuración cognitiva acerca del peso, la forma, la imagen corporal y la comida en general87,88.
- –
Terapia interpersonal con formato grupal: suponen que los afectos negativos asociados a los problemas interpersonales conducirían al atracón87.
- –
Terapia conductual: utiliza estrategias conductuales tradicionales orientadas a modificar los hábitos de ingesta y de ejercicio físico con el fin de fomentar la pérdida de peso. Técnicas: control de estímulos y conductas alternativas al atracón87.
La terapia cognitivo-conductual y la interpersonal parecen dar resultados positivos también en el TB, pero es muy recomendable la psicoeducación89.
Como en todo trabajo de revisión, cabe resaltar como limitación que a pesar del gran número de trabajos encontrados y de que solo se hayan seleccionado aquellos que cumplen determinados criterios de calidad, en ocasiones las muestras de los pacientes estudiados son propias de unidades hospitalarias o de determinados centros clínicos ambulatorios con muestras especiales de pacientes, por lo que las conclusiones pueden no ser extrapolables a los pacientes que se tratan en la práctica clínica habitual. Así mismo, falta realizar más y mejores ensayos clínicos aleatorizados en esta población específica de pacientes (que padecen TB y TCA de forma comórbida) para evaluar la eficacia de los psicofármacos y los tratamientos psicológicos que se emplean en ellos.
ConclusionesSe ha observado una gran correlación entre los TCA y los TB que se asocia a una mayor severidad en el TB y a un infrarreconocimiento de los TCA en pacientes con TB medicados, ya que uno de los efectos secundarios de algunos fármacos es el aumento de la ingesta13. Además, se ha visto que la presencia de episodios depresivos se relaciona con un deterioro global.
La farmacoterapia tiene una alta eficacia para el tratamiento de los TCA y los TB, tanto cuando son comórbidos como cuando se dan de forma independiente. Sin embargo, es importante añadir que la comorbilidad debe ser tenida en cuenta, ya que la farmacología eficaz para uno de los trastornos puede empeorar los síntomas del otro44.
El tratamiento óptimo debería beneficiar a ambos trastornos, estabilizando cualquier alteración afectiva sin disminuir el efecto en los TCA. Es necesaria más investigación acerca de los posibles efectos secundarios del tratamiento farmacológico de un trastorno sobre el otro, y para conocer en profundidad qué mecanismos, tanto psicológicos como biológicos, pueden determinar dicha comorbilidad.
Conflicto de interesesEl Dr L. Gutiérrez-Rojas declara haber impartido conferencias o recibido ayuda para asistir a congresos de Janssen, Astra Zeneca, Rovi, Lundbeck, Otsuka, GSK y Pfizer. E. Alvarez Ruiz declara no tener ningún conflicto de intereses.