La medicina forense debe contemplar la posibilidad de que fallecidos por causas violentas o desconocidas puedan estar infectados por el virus SARS-CoV-2, o que el diagnóstico de la enfermedad tenga implicaciones legales, lo que exige un conocimiento adecuado de la epidemiología de la enfermedad, de las medidas de protección, de la toma de muestras y de las características anatomopatológicas.
La práctica de autopsias en fallecidos por COVID-19 se ha visto limitada por las obligadas medidas preventivas frente al contagio y por la necesidad de disponer de instalaciones con nivel de protección frente a riesgos biológicos de nivel 3, de modo que las series publicadas hasta la fecha son escasas, y parciales, con abordajes limitados (autopsia mínimamente invasiva o biopsia con aguja gruesa).
En este artículo se hace una revisión de los aspectos de la fisiopatología de la enfermedad que tienen repercusión en la infectividad de los tejidos y fluidos del cadáver, de las medidas de prevención del riesgo biológico, de la toma de muestras y de los hallazgos patológicos, tanto macroscópicos como microscópicos, asociados a la muerte provocada por la infección por el virus SARS-CoV-2.
Forensic physicians should consider the possibility that people who have died from violent or unknown causes may be infected by the virus SARS-CoV-2, or that the diagnosis of the disease has legal implications, which requires adequate knowledge of the epidemiology of the disease, protective measures, adequate sampling and the pathological characteristics.
The practice of autopsies on people who have died from COVID-19 has been limited by the mandatory preventive measures against contagion and by the need for facilities with a level of protection against level-3 biological risk, and therefore series published to date are scarce and partial,with limited approaches (minimally invasive autopsy or needle biopsy).
This article reviews the aspects of the pathophysiology of the disease that have an impact on the infectivity of the body's tissues and fluids, measures for preventing biological risk, taking samples and pathological findings, both macroscopic and microscopic, associated with death caused by infection with the SARS-CoV-2 virus.
Los coronavirus (Orthocoronavirinae) son una subfamilia de virus ARN monocatenarios positivos con un tamaño de genoma entre 26 y 32 kilonucleótidos, lo que los sitúa entre los más grandes de los virus ARNA, con un diámetro entre 120 y 160nm. Tienen una morfología característica, con unas espículas en su superficie que les dan el aspecto de «coronados». Son conocidos desde mediados del siglo xx como virus que infectan animales domésticos y salvajes, particularmente mamíferos, y en la especie humana son los causantes de un gran número de infecciones banales del tracto respiratorio superior. Se dividen en 4 subtipos: alfa, beta, gamma y delta1.
A pesar de su aparente benignidad, los betacoronavirus han dado lugar en este siglo a 2 epidemias con gran repercusión sanitaria: la epidemia por el severe acute respiratory syndrome coronavirus (SARS-CoV), aparecida en China en 2002-2003, y la producida por el Middle East respiratory syndrome coronavirus (MERS-CoV), que se desarrolló fundamentalmente en países del Oriente Medio en 2012, con una mortalidad del 35%2.
Todos estos virus tienen un reservorio natural, el murciélago, alcanzando a la especie humana a través de un reservorio intermedio que suele ser un mamífero. El nuevo virus, aislado en primer lugar en diciembre de 2019 en la ciudad de Wuhan, en China3, es un nuevo betacoronavirus, pero con una estructura genómica muy parecida al SARS y al MERS. Denominado inicialmente 2019-nCoV, el Comité Internacional de Taxonomía de los Virus cambió la denominación a SARS-CoV-2 y llamó COVID-19 a la enfermedad que produce. Este virus ocasiona un cuadro de infección respiratoria que en algunos casos evoluciona a neumonía y presenta una mortalidad global de un 5%, si bien las diferencias entre países son muy acusadas y se trata de cifras con un alto dinamismo4.
En la estructura molecular destacan 2 genes (ORF1a y ORF1b), encargados de sintetizar la polimerasa y la ARNasa, y el gen S, que es el responsable de sintetizar las espículas de superficie. Este gen S tiene 2 subunidades: la S1, encargada de la unión con el receptor AC2 de la membrana celular, y la S2, encargada de unirse a otro correceptor y producir la fusión con la membrana celular y la entrada del virus en la célula. Una vez en el citoplasma, el virus produce poliproteínas que son seccionadas por las proteasas celulares dando lugar a los componentes estructurales y el ARN viral que es conducido a través del aparato de Golgi y el retículo endoplásmico y genera vesículas citoplasmáticas que posteriormente se liberan a través de la membrana celular, dando lugar a miles de copias del virus en cada vesícula5.
El órgano más afectado clínicamente es el pulmón, por lo que se le ha considerado como el órgano diana en la infección. Sin embargo, algunas investigaciones ponen de manifiesto la afectación multisistémica asociada a inflamación y apoptosis del endotelio vascular6.
El virus se fija a los receptores AC2, ampliamente distribuidos por todo el organismo y en particular en los neumocitos alveolares, y da lugar a una tormenta de citocinas entre las que destacan la IL-1, la IL-6 la IL-8 y el factor inhibidor de la migración de los macrófagos. Estos factores a su vez atraen a los polimorfonucleares neutrófilos, que liberan enzimas y proteasas y agravan el daño celular dando lugar a un síndrome de distrés respiratorio del adulto, con la formación de las típicas membranas hialinas en la cara interna de la pared alveolar, y la alteración consiguiente del intercambio gaseoso y la oxigenación tisular7.
La enfermedad se transmite fundamentalmente por las secreciones respiratorias, en contactos persona a persona, bien por las gotitas de Flügge, bien por depósitos en el suelo y superficies. Se ha comprobado también la transmisión oral-fecal, aunque parece tener menor importancia. La transmisión en el período asintomático es posible, así como la transmisión después de la curación, motivo por el cual la OMS recomienda aislamiento al menos 2 semanas después del alta8. Recientes investigaciones evidencian que el virus SARS-CoV-2 persiste varias horas en el aire y hasta días sobre algunas superficies como plástico y metal9.
El período de incubación medio es de 5 días (entre 2 y 14 días) y la clínica es similar a un cuadro viral, con tos irritativa, fiebre y, en algunos casos, con diarrea y vómitos. La mayor parte de los casos tienen un curso hacia la recuperación espontánea, pero algunos otros desarrollan neumonía y fracaso multiorgánico, que son los casos más graves y en los que se produce una mayor mortalidad. Esta mayor tasa de complicaciones y mortalidad se asocia a una edad superior a 60 años y algunas dolencias preexistentes, como obesidad, hipertensión, diabetes y enfermedades pulmonares y cardiocirculatorias. Las complicaciones consisten, además de la neumonía y del citado síndrome de distrés respiratorio del adulto, en: shock séptico, fracaso renal, isquemia intestinal6, coagulación intravascular diseminada y rabdomiólisis10.
Además de las manifestaciones clínicas, el estudio con TAC parece ser más sensible que la radiología convencional en los casos en que se desarrolla neumonía para detectar los infiltrados alveolares que pueden evolucionar a síndrome de distrés respiratorio del adulto, con imágenes típicas en vidrio deslustrado. Recientemente se han comunicado diversas manifestaciones cutáneas en forma de áreas de eritema con vesículas o pústulas, urticaria, erupciones maculopapulosas y necrosis11.
En el laboratorio es básica la amplificación de los genes del virus mediante técnicas de RT-PCR. En general, se realiza en un doble tiempo. En la primera determinación se amplifica el gen E, que es común a varios tipos de coronavirus, y una vez detectado, en un segundo tiempo se amplifica el gen ARN polimerasa dependiente de ARN, que es específico para el virus SARS-CoV-2. Otras determinaciones se basan en la detección de antígenos virales mediante test rápidos, que cuentan con una alta especificidad pero una baja sensibilidad, lo que se traduce en un alto porcentaje de falsos negativos. Los test de anticuerpos tienen la particularidad de que pueden resultar negativos en los primeros días de la infección, dado que los anticuerpos solo aparecen cuando se ha desarrollado un determinado nivel de inmunidad12.
Recomendaciones nacionales e internacionales sobre bioseguridad y protecciónLa muerte por causas infecciosas es una situación en general ajena al interés judicial y forense13. No obstante, la infección por SARS-CoV-2 se acompaña de una mortalidad importante y se sabe que existen muchos portadores asintomáticos o con síntomas leves, por lo que es posible que los cadáveres de fallecidos susceptibles de autopsia medicolegal estén infectados por este virus. Por este motivo, es importante conocer las recomendaciones que la comunidad científica ha emitido en materia de protección frente a los riesgos biológicos derivados del estudio del cadáver con enfermedad por COVID-19, o con sospecha de esta.
Existe un acuerdo general, en este momento de expansión de la pandemia, de evitar la manipulación del cadáver siempre que sea posible, y limitar la práctica y la extensión de los exámenes necrópsicos al objetivo que se persigue, aprovechando las opciones que están previstas en el ordenamiento jurídico de cada país14,15.
Sobre la capacidad infecciosa del cadáver de personas fallecidas por infección por SARS-CoV-2, no existe una evidencia científica establecida, lo que obliga a extremar las medidas de protección16. Diversas instancias internacionales, como el Centro Europeo para la Prevención y el Control de Enfermedades, informan que no hay evidencia de transmisión de SARS-CoV-2 a través del manejo de cadáveres de personas fallecidas por COVID-19, ya que el riesgo potencial de transmisión se considera vinculado al contacto directo con el cadáver o sus fluidos, así como con fómites contaminados. Pero por este mismo motivo, los procedimientos que generan aerosoles o salpicaduras, como ocurre durante la autopsia, suponen un riesgo biológico superior y obligan al uso de los equipos de protección personal adecuados17.
Los principales protocolos internacionales clasifican el virus SARS-CoV-2 dentro del riesgo biológico de nivel 3. Se incluyen en este grupo los agentes infecciosos que pueden causar enfermedades humanas graves y pueden constituir un riesgo importante para la comunidad, pero para las que se puede establecer una profilaxis efectiva para su prevención. El riesgo que generan estos agentes para los trabajadores se puede considerar asumible cuando se aplican los medios de prevención adecuados18. De acuerdo a estos protocolos, no existe una razón por la que un patógeno de nivel 3 no pueda ser procesado en una sala de autopsias con los medios preventivos apropiados y siempre que se realice por personal experimentado19.
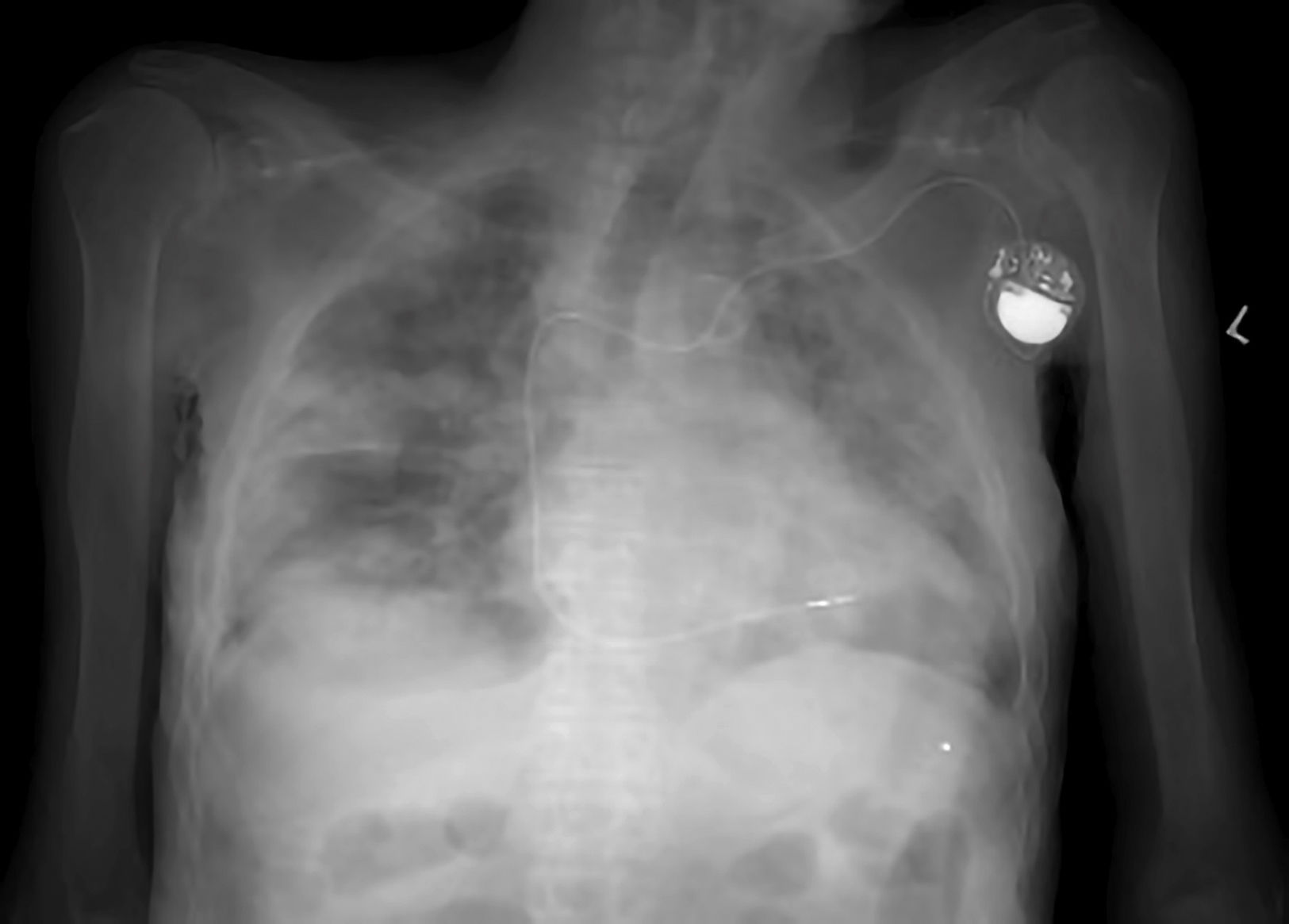
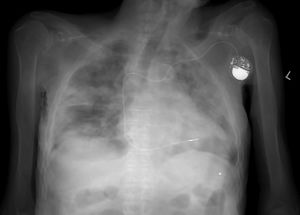
Dado el riesgo de que cadáveres fallecidos por otras causas sean portadores del virus, es conveniente adoptar medidas adicionales que afectan al diseño de las salas de autopsia, la presión del aire dentro de las mismas y el empleo ocasional de la radiología y la TAC en casos sospechosos (fig. 1), para evitar la manipulación del cadáver20.
Adicionalmente, se han propuesto las siguientes medidas especiales para la práctica de autopsias durante la epidemia:
- 1.
Limitar de forma rigurosa la realización de estos estudios a aquellas instituciones que dispongan de las condiciones de bioseguridad suficientes y de personal debidamente experimentado21.
- 2.
Adaptar la extensión de las investigaciones a la práctica de toma de muestras suficientes para el diagnóstico mediante exámenes externos, autopsias parciales y la realización de biopsias con aguja gruesa22, en función de las circunstancias.
- 3.
Efectuar pruebas diagnósticas de presencia del virus en el cadáver con carácter previo a la práctica de la autopsia23. Esta recomendación puede estar limitada por la disponibilidad de pruebas o de laboratorios durante la situación de pandemia.
En España existe una guía de actuación24 que recoge aspectos básicos de las medidas de bioseguridad de nivel 3 que deben disponer tanto el personal como las instalaciones, así como las actuaciones que deben llevarse a cabo con el cuerpo y la limpieza tras la práctica de las autopsias, siguiendo la línea de otros organismos internacionales antes mencionados. De forma más específica, la Sociedad Española de Patología Forense ha publicado un documento ad hoc para la práctica de autopsias forenses25.
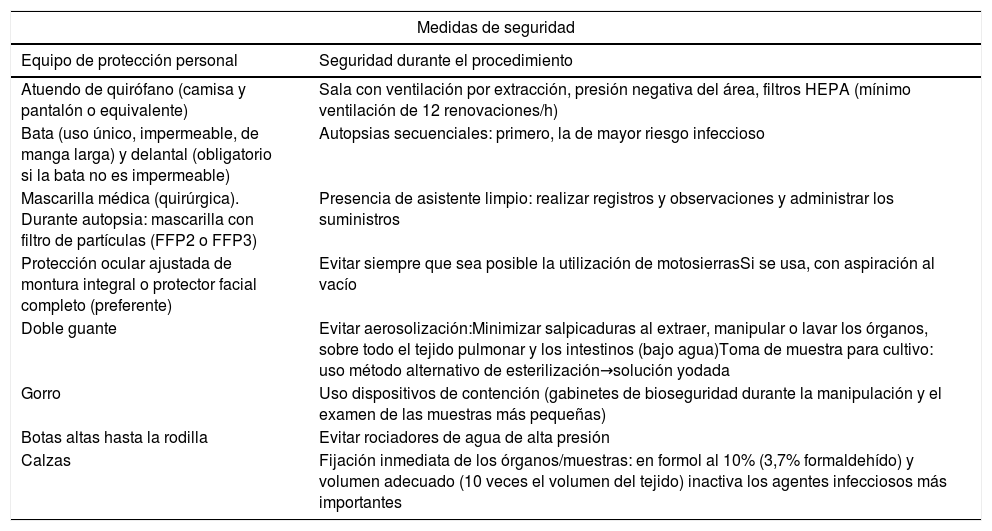
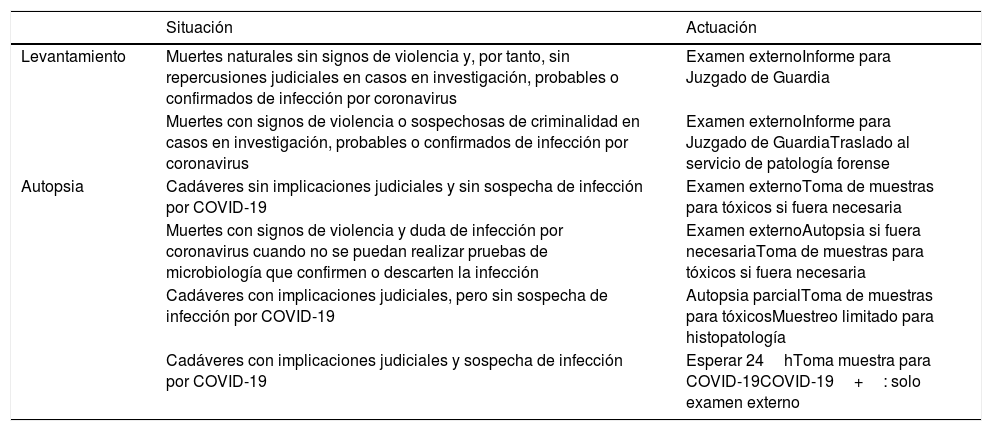
Las recomendaciones principales efectuadas en estos documentos se detallan en las tablas 1 y 2.
Resumen de las recomendaciones del documento técnico. Procedimiento para el manejo de cadáveres de casos de COVID-19
| Medidas de seguridad | |
|---|---|
| Equipo de protección personal | Seguridad durante el procedimiento |
| Atuendo de quirófano (camisa y pantalón o equivalente) | Sala con ventilación por extracción, presión negativa del área, filtros HEPA (mínimo ventilación de 12 renovaciones/h) |
| Bata (uso único, impermeable, de manga larga) y delantal (obligatorio si la bata no es impermeable) | Autopsias secuenciales: primero, la de mayor riesgo infeccioso |
| Mascarilla médica (quirúrgica). Durante autopsia: mascarilla con filtro de partículas (FFP2 o FFP3) | Presencia de asistente limpio: realizar registros y observaciones y administrar los suministros |
| Protección ocular ajustada de montura integral o protector facial completo (preferente) | Evitar siempre que sea posible la utilización de motosierrasSi se usa, con aspiración al vacío |
| Doble guante | Evitar aerosolización:Minimizar salpicaduras al extraer, manipular o lavar los órganos, sobre todo el tejido pulmonar y los intestinos (bajo agua)Toma de muestra para cultivo: uso método alternativo de esterilización→solución yodada |
| Gorro | Uso dispositivos de contención (gabinetes de bioseguridad durante la manipulación y el examen de las muestras más pequeñas) |
| Botas altas hasta la rodilla | Evitar rociadores de agua de alta presión |
| Calzas | Fijación inmediata de los órganos/muestras: en formol al 10% (3,7% formaldehído) y volumen adecuado (10 veces el volumen del tejido) inactiva los agentes infecciosos más importantes |
Fuente: Ministerio de Sanidad24.
Resumen de las actuaciones forenses contempladas en el documento de la Sociedad Española de Patología Forense
| Situación | Actuación | |
|---|---|---|
| Levantamiento | Muertes naturales sin signos de violencia y, por tanto, sin repercusiones judiciales en casos en investigación, probables o confirmados de infección por coronavirus | Examen externoInforme para Juzgado de Guardia |
| Muertes con signos de violencia o sospechosas de criminalidad en casos en investigación, probables o confirmados de infección por coronavirus | Examen externoInforme para Juzgado de GuardiaTraslado al servicio de patología forense | |
| Autopsia | Cadáveres sin implicaciones judiciales y sin sospecha de infección por COVID-19 | Examen externoToma de muestras para tóxicos si fuera necesaria |
| Muertes con signos de violencia y duda de infección por coronavirus cuando no se puedan realizar pruebas de microbiología que confirmen o descarten la infección | Examen externoAutopsia si fuera necesariaToma de muestras para tóxicos si fuera necesaria | |
| Cadáveres con implicaciones judiciales, pero sin sospecha de infección por COVID-19 | Autopsia parcialToma de muestras para tóxicosMuestreo limitado para histopatología | |
| Cadáveres con implicaciones judiciales y sospecha de infección por COVID-19 | Esperar 24hToma muestra para COVID-19COVID-19+: solo examen externo |
Fuente: Sociedad Española de Patología Forense25.
La confirmación del diagnóstico de la infección por SARS-CoV-2 se consigue mediante la RT-PCR, como hemos visto. Para su análisis se procede a recoger torundas de la región nasofaríngea, a las que se pueden añadir frotis de la zona orofaríngea26.
Un resultado positivo para SARS-CoV-2 generalmente confirma el diagnóstico. Sin embargo, están bien documentados los casos falsos negativos, lo que se debe tener en cuenta a la hora de la interpretación27. Los factores que pueden interferir en la sensibilidad de la determinación son: una toma inadecuada, el tipo de análisis RT-PCR, el tipo de muestra, su calidad y la fase de la enfermedad en el momento de la toma28.
Los test serológicos pueden ser de utilidad como complemento a la determinación por PCR. Los test de antígenos presentan una menor sensibilidad y tienen el riesgo de no detectar el virus cuando la carga viral es pequeña si se realizan de forma aislada. Por otra parte, la determinación de anticuerpos puede ser negativa en los primeros 5 días de la infección, por lo que tiene poca utilidad para identificar un cadáver portador de carga viral en ausencia de PCR29. La mejor opción parece ser una combinación de las pruebas de PCR y serológicas, recogidas con el menor intervalo post mortem posible, que ofrezcan información tanto de la carga viral como del estado inmunológico del fallecido.
Muestras para estudio histopatológicoAntes de proceder a la apertura del cadáver se deben preparar todos los envases que van a ser necesarios para los estudios complementarios. Para el estudio histopatológico conviene disponer de envases con formol tamponado al 4% que permitan una relación muestra/volumen de formol de 1/330. Las muestras recomendadas son: tráquea (proximal y distal, con secciones de ambos bronquios), pulmones (zonas representativas de ambos), miocardio, hígado, bazo, riñones, piel, músculo y médula ósea.
Se recomiendan 7 días de fijación en formol. En el caso de muestras muy pequeñas que se puedan incluir en casete, bastaría con 48h de fijación18.
Muestras para otros estudiosPara el análisis químico-toxicológico, según las recomendaciones ya mencionadas, se debe recoger sangre periférica en fluoruro sódico y oxalato potásico. Además, es conveniente recoger otros 2 tubos de sangre en EDTA, que pueden ser necesarios tanto para estudio de tóxicos como para estudio genético en el contexto de una posible cardiopatía familiar. La recogida de muestras para análisis microbiológico se trata ampliamente en otro artículo de este monográfico.
Hallazgos patológicosExisten pocos trabajos en los que se describan los hallazgos patológicos en fallecidos por COVID-19. Los primeros están publicados en China y se limitan a biopsias pre y post mortem con muestreo selectivo31–33 o a autopsias mínimamente invasivas34. Otros corresponden a estudios retrospectivos de piezas quirúrgicas de 3 pacientes intervenidos de cáncer de pulmón en los que posteriormente se detectó la COVID-1932,35. Recientemente, Carsana et al. han dado a conocer los hallazgos pulmonares post mortem en una serie de 38 fallecidos en el norte de Italia36. Las únicas publicaciones que conocemos de autopsias completas proceden de Estados Unidos. La primera, de Oklahoma, es del ámbito forense37, con diagnóstico post mortem mediante RT-PCR a partir de hisopos de nasofaringe y pulmón en 2 fallecidos, y la segunda corresponde a autopsias clínicas de 4 pacientes fallecidos por COVID-19 en Nueva Orleans38.
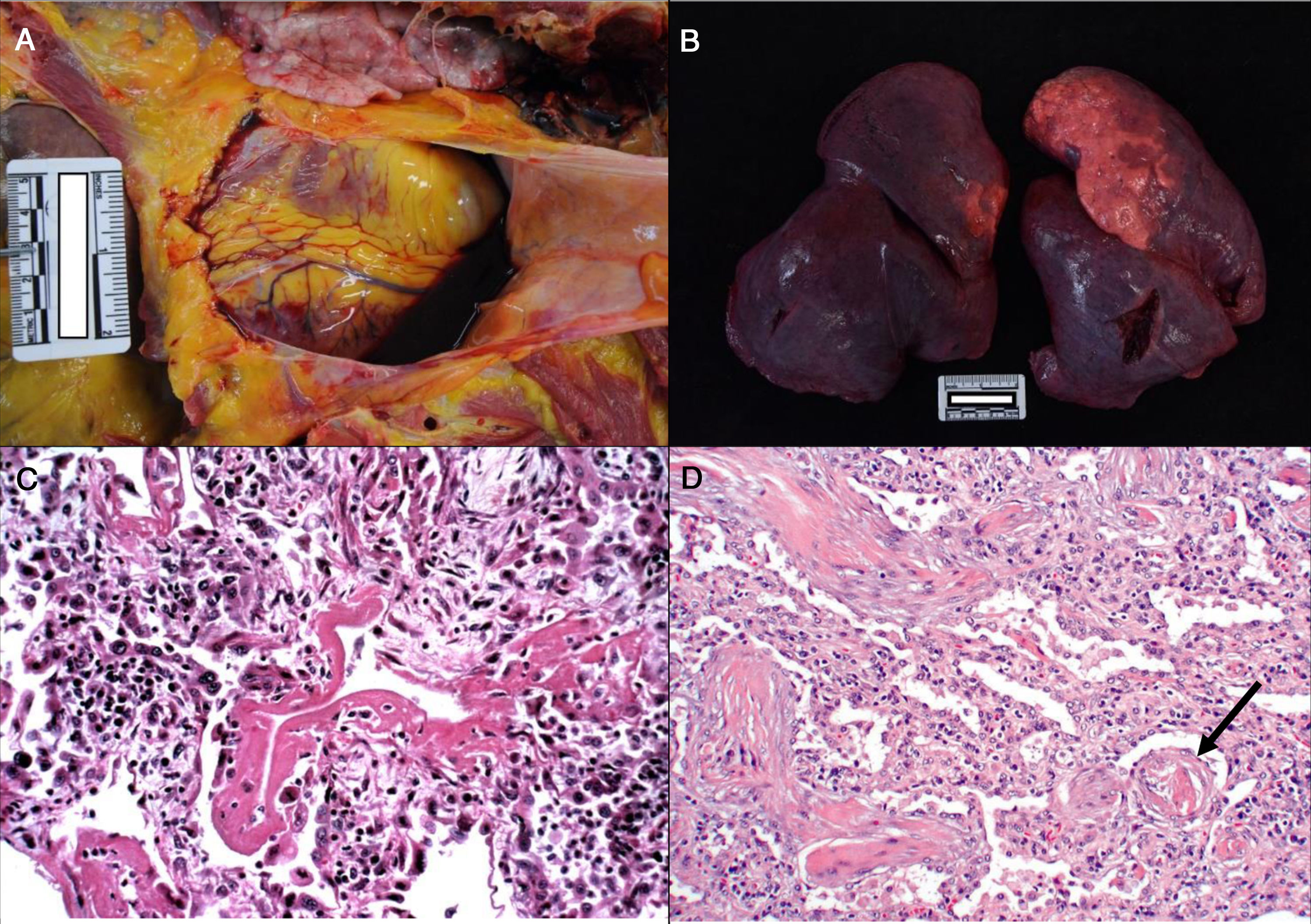
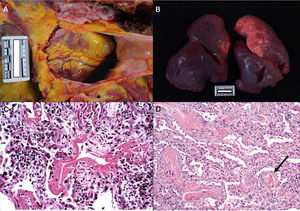
En concordancia con las manifestaciones clínicas de la enfermedad COVID-19, los principales hallazgos patológicos se encuentran en el pulmón. En la autopsia puede verse derrame pleural y pericárdico, en general seroso o serosanguinolento38 (fig. 2a), salvo que exista una infección bacteriana sobreañadida que dé lugar a un exudado purulento39. Macroscópicamente los pulmones son compactos, con peso elevado, edematosos (fig. 2b), con zonas hemorrágicas y pardogrisáceas de consolidación37–39. Ocasionalmente se reconocen trombos en arterias periféricas38, pero en ningún caso se ha visto tromboembolismo pulmonar, a pesar de que se ha asociado a COVID-1940. En el estudio microscópico, en las formas precoces de la enfermedad se observa edema, exudado proteináceo intraalveolar, neumonitis intersticial y presencia de macrófagos, células gigantes multinucleadas y algunos fibroblastos35,41.
a. Derrame pericárdico serosanguinolento (40cc) en varón de 70 años. b. Pulmones con peso combinado de 1.550g. c. Mujer de 77 años que falleció por enfermedad de COVID a los 6 días de su ingreso. Ventilación mecánica. Imagen histológica del pulmón en la que se aprecia daño alveolar difuso con membranas hialinas, hiperplasia y descamación de neumocitos, fibroblastos e infiltrado inflamatorio mononuclear intersticial (HE, ×10). d. Varón de 83 años que falleció a los 11 días del ingreso. En la imagen se observan tabiques ampliados con ligero infiltrado inflamatorio y fibrosis. La flecha señala un vaso trombosado (HE, ×10).
En fase avanzada, como otros coronavirus, el SARS-CoV-2 produce un daño alveolar difuso caracterizado por la presencia de membranas hialinas, depósito de fibrina y descamación de neumocitos (fig. 2c)31,32,34,37,38. Los tabiques interalveolares con frecuencia presentan infiltrado inflamatorio linfocitario (CD3, CD4 y CD8 positivos) de intensidad variable31–36 que también puede observarse formando manguitos alrededor de los bronquiolos grandes y alrededor de los vasos pequeños38. En algunos fallecidos se observa exudado en organización con proliferación de fibroblastos y fibrosis intersticial (fig. 2d)32–34, aunque la fase fibrótica es poco frecuente36.
En arterias pequeñas y capilares se identifican de forma repetida trombos fibrinoplaquetarios34,36–38. En las autopsias estudiadas por Fox et al.. era llamativa la presencia de numerosos megacariocitos intravasculares (CD61+) hipercromáticos y con atipia nuclear que podían estar asociados a la producción de los trombos38. Corresponderían a megacariocitos nativos del pulmón, que serían activados por la infección viral. Esta microangiopatía trombótica solo la observaron en el pulmón.
En algunos estudios se apreciaron cambios citopáticos virales en los neumocitos tipo ii y dudosas inclusiones virales38. Con inmunohistoquímica se ha demostrado positividad frente al antígeno 2019-nCoV en el epitelio alveolar, neumocitos descamados y macrófagos33,34, y también se han visto partículas de ARN en el citoplasma de numerosas células gigantes multinucleadas38. Kuang et al. mencionan la extracción del ARN viral a partir de tejido pulmonar en parafina35. Con microscopia electrónica se han encontraron partículas de coronavirus en el epitelio bronquial y en neumocitos tipo ii34,36, así como en células endoteliales de los capilares glomerulares6, lo que demostraría la diseminación sistémica del virus.
En algunos casos se observó también en los pulmones un infiltrado inflamatorio neutrofílico y abscesos bacterianos y fúngicos, que se interpretaron como infecciones secundarias32,36,38.
En el examen macroscópico del corazón se encuentra con frecuencia enfermedad crónica preexistente no relaciona con la enfermedad COVID-1937,38. Las alteraciones microscópicas han sido mínimas: necrosis dispersa, linfocitos intersticiales aislados y pequeños parches de fibrosis31,32,34,37,38. A pesar de las complicaciones cardiovasculares clínicamente observadas en estos pacientes42, solamente se ha descrito infarto agudo de miocardio en una fallecida6, pero en ningún caso se ha observado miocarditis.
Destaca el trabajo de Varga et al., en el que observan infiltrado inflamatorio y apoptosis en células endoteliales de corazón, pulmón, hígado, riñón e intestino delgado, que serían responsables de una disfunción endotelial que conduciría a isquemia orgánica, edema tisular y estados procoagulación6. La esteatosis hepática se describe en varios estudios31,32,34,37, pero muy probablemente no está asociada a la enfermedad y también se ha visto depleción linfocitaria en bazo, degeneración y necrosis de células parenquimatosas, trombos hialinos en vasos pequeños y enfermedad crónica en otros órganos34.
A pesar de que en la fisiopatología de la enfermedad COVID-19 existen marcadores analíticos de hipercoagulabilidad, con elevación de dímero D e indicios de coagulación intravascular diseminada, solo Yao et al. describen trombos en vasos pequeños de varios órganos (en una fotografía de la publicación original en chino se aprecian trombos en capilares glomerulares)34, estando la microangiopatía trombótica limitada al pulmón en el resto de los trabajos.
ConclusiónLa autopsia ha contribuido significativamente al conocimiento de muchas enfermedades. En relación con la enfermedad COVID-19, a pesar de su elevada mortalidad, el número de estudios es escaso. La explicación a este hecho hay que buscarla en su gran contagiosidad y en la carencia de instalaciones y equipos de protección adecuados. Es de destacar que el primer trabajo publicado de autopsias completas pertenece al ámbito medicolegal37. Esperemos que en el futuro próximo se realicen muchas más necropsias, en las condiciones oportunas, que ayuden a conocer mejor esta nueva enfermedad y a desarrollar terapias adecuadas que contribuyan a combatir esta emergencia mundial.