Notas preliminares
La incidencia de las lesiones glenoideas óseas tras luxaciones anteriores del hombro presenta un intervalo amplio que oscila entre el 5,4% y el 73%2,4,9,25,32,33,36,38,41. Esto se debe a que no existe un diagnóstico por imágenes uniforme y, por lo tanto, las lesiones óseas se interpretan y clasifican de formas diferentes4,9,22. Al efectuar un análisis más detallado, observamos que en el 20 o el 30% de los casos las fracturas con avulsión del rodete glenoideo (fractura de Bankart) aparecen inicialmente tras una primera luxación traumática anterior9. En las luxaciones anteriores postraumáticas recurrentes, las lesiones glenoideas simultáneas superan el 73%, según Rowe et al32,33. En las luxaciones posteriores del hombro, esta frecuencia es considerablemente menor. En total, las luxaciones traumáticas posteriores del hombro sólo representan entre el 1% y el 4%3,24,30,31,35-37,41 de todas las luxaciones del hombro.
De este porcentaje, sólo alrededor del 4 al 11% presentan una fractura simultánea glenoidea o del rodete glenoideo10,24,30,31,35,41.
Si analizamos las luxaciones crónicas persistentes o fijas, veremos que son mucho más frecuentes las fracturas o defectos glenoideos que afectan a la estabilidad articular. En éstas, alrededor de un 40 o un 50% de los casos registrados presentan una lesión glenoidea ósea significativa, que requiere una intervención quirúrgica4,12-14,18,19,23,26,29.
Con el fin de entender mejor la biomecánica y la patomorfología de las fracturas y lesiones glenoideas, es importante diferenciar dos tipos esencialmente distintos de fracturas glenoideas.
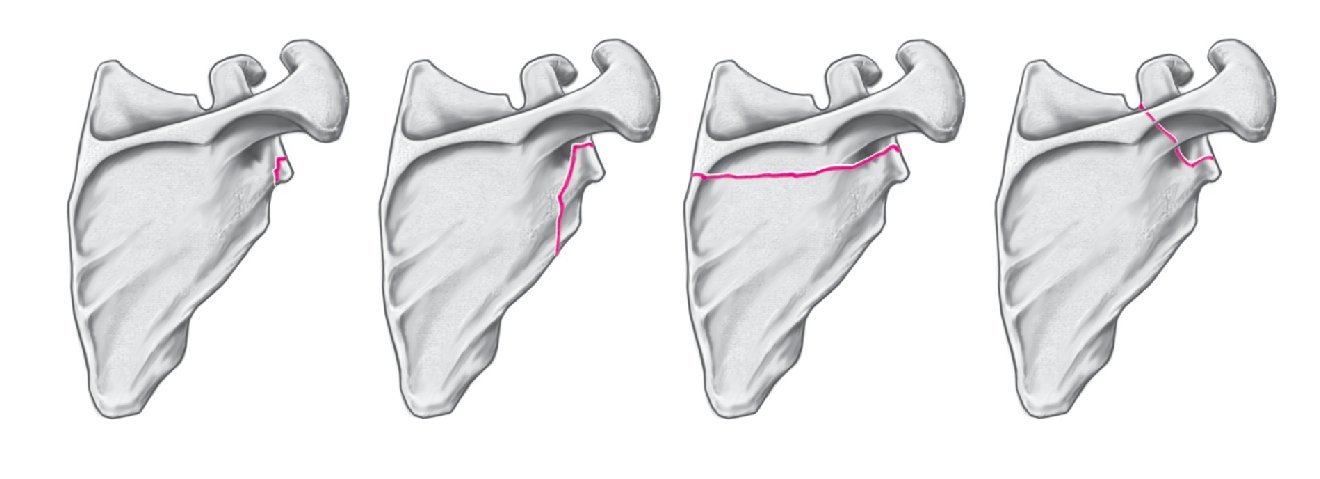
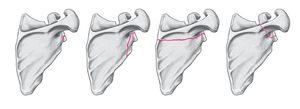
En la bibliografía las fracturas escapulares se dividen en dos tipos11,16,42, aunque la escuela alemana utiliza habitualmente la clasificación de Euler y Rüedi (D1-D3) (fig. 1). Por un lado, se encuentran las fracturas del rodete glenoideo (D1), muy frecuentes, acompañadas de luxaciones anteroinferiores agudas del hombro. El movimiento forzado de abducción, rotación externa y extensión provoca una fractura con avulsión del rodete glenoideo con el conjunto formado por la cápsula, el ligamento y el rodete. Por otro lado, se encuentran las fracturas, mucho menos frecuentes, de la fosa glenoidea (D2a-d), que en la mayoría de los casos se originan como fracturas en escoplo por la acción directa de las fuerzas. Las fracturas combinadas del cuerpo y el cuello escapular (D3) siempre son consecuencia de un traumatismo directo de gran impacto en la articulación del hombro16,42. En las luxaciones anteriores o posteriores del hombro que se producen durante las crisis epilépticas6,14, la incidencia de las fracturas glenoideas simultáneas es sorprendentemente elevada.
Figura 1. Fracturas glenoideas según Euler y Rüedi11.
La indicación para una intervención quirúrgica en lesiones anteriores varía según se trate de fracturas del rodete glenoideo o de fracturas de la fosa glenoidea. En las primeras, la indicación y el método quirúrgico dependen principalmente de las dimensiones del fragmento, aparte de la edad, el cumplimiento y la solicitación del hombro4,9,17,39,40. Estudios más recientes7,20-22,25,38 indican que, también en las lesiones óseas muy pequeñas después de una primera luxación traumática, está absolutamente indicada una intervención quirúrgica debido al gran riesgo de recurrencia y al consiguiente aumento del defecto en el rodete glenoideo anteroinferior.
Por el contrario, las fracturas de la fosa glenoidea (D2) a menudo pasan inadvertidas, por lo que dan lugar a una luxación persistente, fija o que no se puede reducir. Salvo unas pocas excepciones (edad, cumplimiento, etc.), aquí siempre está indicado efectuar una intervención quirúrgica.
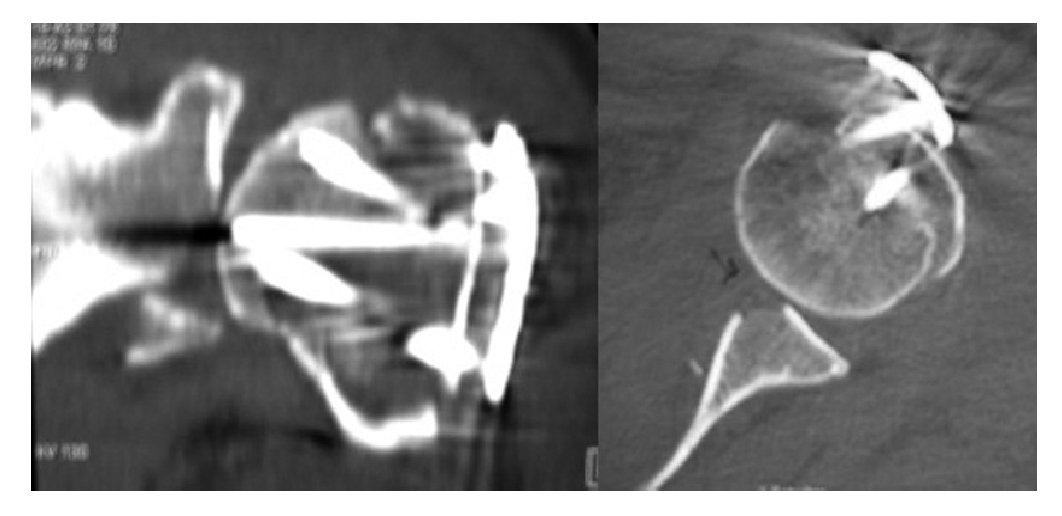
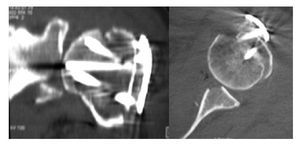
En la bibliografía hay diversidad de opiniones en cuanto al momento de realizar la intervención y a la técnica quirúrgica que debe emplearse. En los pacientes de edad avanzada, las lesiones de la articulación del hombro con compromiso glenoideo a menudo pasan inadvertidas y sólo se someten a una intervención quirúrgica tardía cuando se produce una pérdida funcional progresiva, con menor frecuencia debido a dolores12-15,26. También cuando existen lesiones múltiples, las del hombro se diagnostican y tratan con retraso, ya que hay otras lesiones que reclaman más atención. Por último, en el caso de las fracturas complejas con luxación de la cabeza humeral, en bastantes ocasiones un diagnóstico por imágenes insuficiente impide reconocer una fractura glenoidea (fig. 2) o, debido al abordaje quirúrgico escogido, no pueden tratarse al mismo tiempo que la fractura de la cabeza humeral (por ejemplo, abordaje anterior en las fracturas posteriores por compresión en la luxación de la cabeza humeral = lesión inversa de Hill-Sachs, acompañada de fractura posterior del rodete glenoideo).
Figura 2. Subluxación anterior crónica por fractura glenoidea inadvertida (D2) en la fractura por luxación del segmento 4 de la cabeza humeral.
En caso de duda, para confirmar una posible fractura glenoidea concurrente, se realizará una tomografía computarizada de la articulación del hombro (fig. 2). Para detectar otras posibles lesiones de los tejidos blandos (el conjunto formado por la cápsula y el ligamento, o el manguito de los rotadores), especialmente en pacientes mayores de 40 años, se recomienda realizar una ecografía del hombro y, en caso necesario, una resonancia magnética. Tampoco es extraño que en los pacientes de edad avanzada, tras una luxación de hombro, se produzcan lesiones concurrentes importantes del manguito de los rotadores21,42.
A continuación, se describen las opciones de tratamiento quirúrgico indicadas en las fracturas agudas del rodete glenoideo (D1) y de la glenoides (D2).
En la lesión de Bankart ósea aguda con dislocación del fragmento del borde glenoides (avulsión del conjunto formado por la cápsula, el ligamento y el rodete con el reborde glenoideo óseo anteroinferior) está totalmente indicada una intervención quirúrgica debido al riesgo de una nueva luxación y la progresión secundaria de los defectos glenoideos anteroinferiores, que más tarde sólo podrán corregirse mediante procedimientos óseos no anatómicos1,4,7,14,22-24,40 (transposición de la apófisis coracoides o autoinjerto óseo). La decisión de realizar una intervención abierta o artroscópica depende de la experiencia y del conocimiento adecuado del método artroscópico8,22,25,28,39. El principio de los dos procedimientos es el mismo: el conjunto desgarrado, formado por la cápsula, el ligamento, el rodete y el hueso, debe quedar anatómicamente fijo. Si las escamas óseas son pequeñas, puede efectuarse una fijación con suturas transóseas de Bankart32,33 o mediante el sistema de anclaje de suturas20,22. Si los fragmentos son grandes, debería intentarse una reducción anatómica abierta mediante osteosíntesis extraarticular con tornillos22,27,29. No es extraño que, además de la fijación craneal y caudal del fragmento óseo principal, sea necesario efectuar también una refijación del rodete glenoideo mediante un sistema de anclaje de suturas. En principio, la técnica quirúrgica que se emplea para tratar las fracturas D2 grandes, anteriores o anteroinferiores e inferiores, con compromiso de más del 20 o 30% de la superficie articular glenoidea, es la misma.
Por el contrario, el tratamiento de un fragmento de Bankart grande desviado o de otro defecto de la glenoides o el reborde glenoideo es esencialmente distinto. Aquí está indicado el restablecimiento de la superficie articular mediante transposición de la apófisis coracoides (Latarjet y Bristow), siempre que la superficie articular del húmero se conserve lo suficiente1,4,7,23,27,29,34,40.
Principios quirúrgicos y objetivos
La intervención quirúrgica tiene por objeto restablecer la funcionalidad y la estabilidad de la articulación del hombro, y aliviar el dolor, en pacientes que presentan una fractura glenoidea acompañada de luxación del hombro. Es de suma importancia, por un lado, realizar una reconstrucción lo más anatómica posible del diámetro glenoideo anteroposterior dado que, como estabilizador pasivo, es el responsable principal de mantener la estabilidad anteroposterior de la articulación del hombro. Por otro lado, también es necesario reconstruir la concavidad de la glenoides para evitar la aparición de una omartrosis por inestabilidad.
Ventajas
Reconstrucción anatómica de la glenoides.
Buenos resultados funcionales.
Prevención de luxaciones anteriores recurrentes.
Desventajas
Posibles lesiones del cartílago y artrosis secundaria causadas por la cabeza de los tornillos.
Limitación máxima del movimiento de abducción y rotación externa.
Indicaciones Absolutas
Compromiso superior al 20 o el 30% de la superficie glenoidea.
Inestabilidad de la articulación tras una reducción.
Acabalgamiento en la superficie articular.
Pacientes jóvenes y activos con una gran solicitación funcional incluso en los fragmentos pequeños del reborde.
Relativas
Compromiso inferior al 15 o el 20% de la superficie glenoidea.
Estabilidad de la articulación.
Superficie articular no dislocada.
Pacientes de edad avanzada con una menor solicitación funcional.
Contraindicaciones
Lesión en el plexo braquial.
Calidad ósea insuficiente de la glenoides.
Información para el paciente
Riesgos quirúrgicos generales.
Posible necesidad de extraer un injerto corticoesponjoso de la cresta ilíaca.
Lesión del nervio circunflejo.
Aflojamiento del implante.
Luxación articular.
Reabsorción o falta de integración del injerto.
Compresión por los tornillos.
Artrosis secundaria.
Hospitalización de entre 3 y 4 días.
Inmovilización temporal intermitente con un vendaje de Gilchrist (luxaciones anteriores) o férula de abducción torácica (luxaciones posteriores) durante unas 4 o 6 semanas, según el tipo de intervención.
Preparación para la intervención
Si hay sospecha de alteraciones neurológicas concurrentes, se realizará una evaluación neurológica y un análisis electrofisiológico del plexo, el nervio circunflejo y los nervios periféricos.
Registro del rango de movimiento pasivo y activo.
Radiografías: de hombro AP verdadera (proyección de Grashey) en rotación de 0º (si los hallazgos son dudosos, también en rotación interna y externa máximas), del desfiladero del supraespinoso y axial (eventualmente, axilar de Velpeau).
Ecografía del hombro.
Tomografía computarizada para identificar con exactitud la fractura glenoidea: resonancia magnética o artro-RM para identificar las lesiones del rodete, la cápsula y el manguito de los rotadores.
Instrumental e implantes
Instrumental habitual para las intervenciones de hombro.
Separadores subescapulares (n = 2), elevadores de Hohmann de punta aguda (n = 2) y roma (n = 2), y separador de Fukuda.
Sistema con tornillos canulados (de 4 mm).
Anestesia y posición del paciente
Anestesia general o combinada (bloqueo interescalénico del plexo y anestesia general); en pacientes de alto riesgo anestésico puede realizarse también con anestesia regional (bloqueo interescalénico del plexo).
Abordaje anterior
Colocar al paciente semisentado en decúbito supino (posición de la silla de playa) con la parte superior del cuerpo elevada alrededor de 30º.
Cubrir la articulación del hombro permitiendo libertad de movimientos.
Esterilizar y cubrir la cresta ilíaca.
Abordaje posterolateral
Colocar al paciente en decúbito lateral.
Cubrir la articulación del hombro permitiendo libertad de movimientos.
Esterilizar y cubrir la cresta ilíaca.
Técnica quirúrgica
Figuras 3 a 9
Abordaje anterior
Figuras 3 a 6
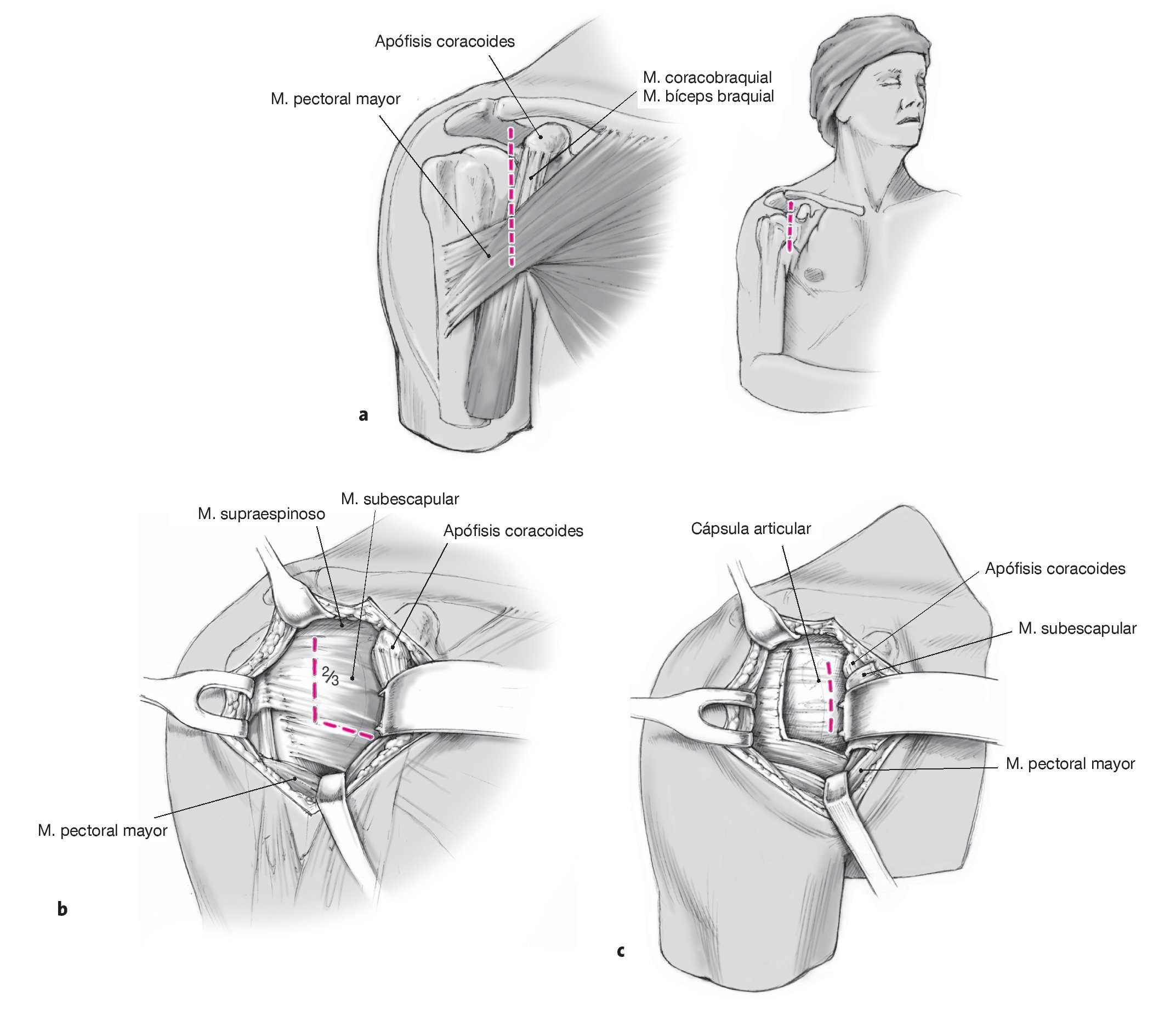
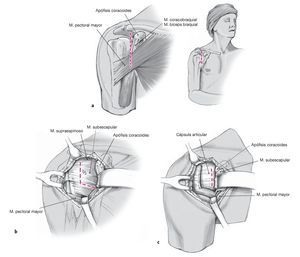
Figuras 3a a 3c. El abordaje es anterior; se diseccionan los dos tercios superiores del tendón subescapular. Para el abordaje se realiza una incisión de entre 6 y 8 cm de longitud en la línea axilar anterior por encima del pliegue axilar anterior, comenzando a aproximadamente 1 cm del lateral de la apófisis coracoides (a). Entrar en el surco deltopectoral y abrir la lámina profunda de la fascia clavipectoral lateral de la cabeza corta del bíceps. Exponer el tendón subescapular (b) y realizar una incisión en forma de L en el músculo subescapular. Disecar los dos tercios superiores del tendón subescapular separándolo de la cápsula que se encuentra debajo (c).
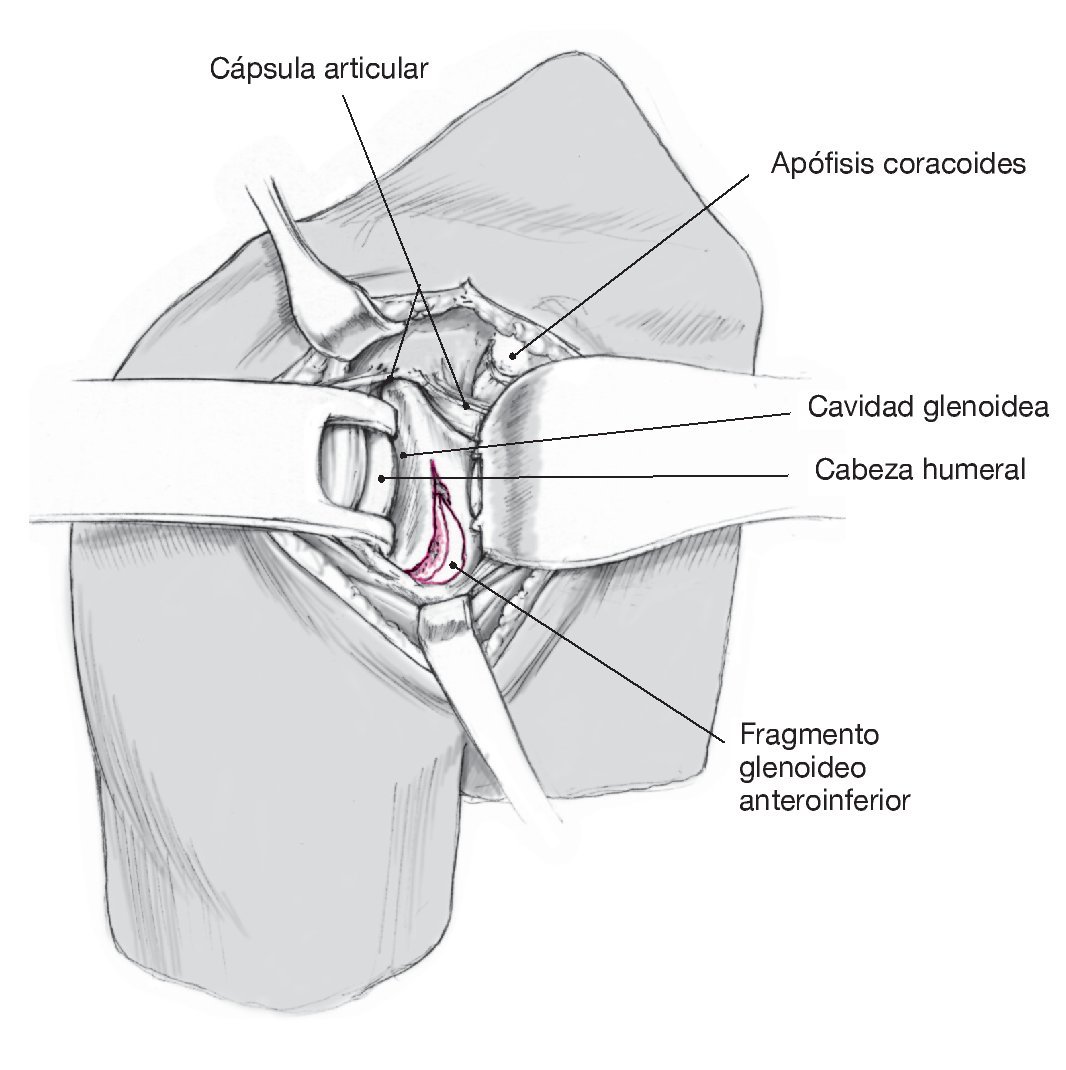
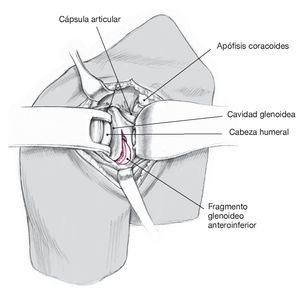
Figura 4. Exposición del fragmento mediante una capsulotomía con el fin de mejorar la visualización utilizando un separador de Fukuda. Identificar extraarticularmente la fractura y el fragmento. Realizar una incisión de unos 2 o 3 cm en la inserción de la cápsula lateral superior, de manera que se pueda introducir un separador de Fukuda. Exponer extraarticularmente la línea de fractura y el fragmento y limpiar los bordes de la fractura.
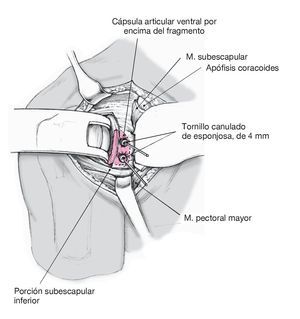
Figura 5. Reducción anatómica y osteosíntesis mediante un sistema de tornillos canulados. A continuación, proceder a la reducción anatómica y fijación temporal del fragmento mediante una aguja de Kirschner de 1,25 mm colocada extraarticularmente. Perforar cuidadosamente por encima de la aguja y realizar la fijación con tornillos canulados de esponjosa para fragmentos pequeños de 4 mm. Penetrar en la cortical posterior.
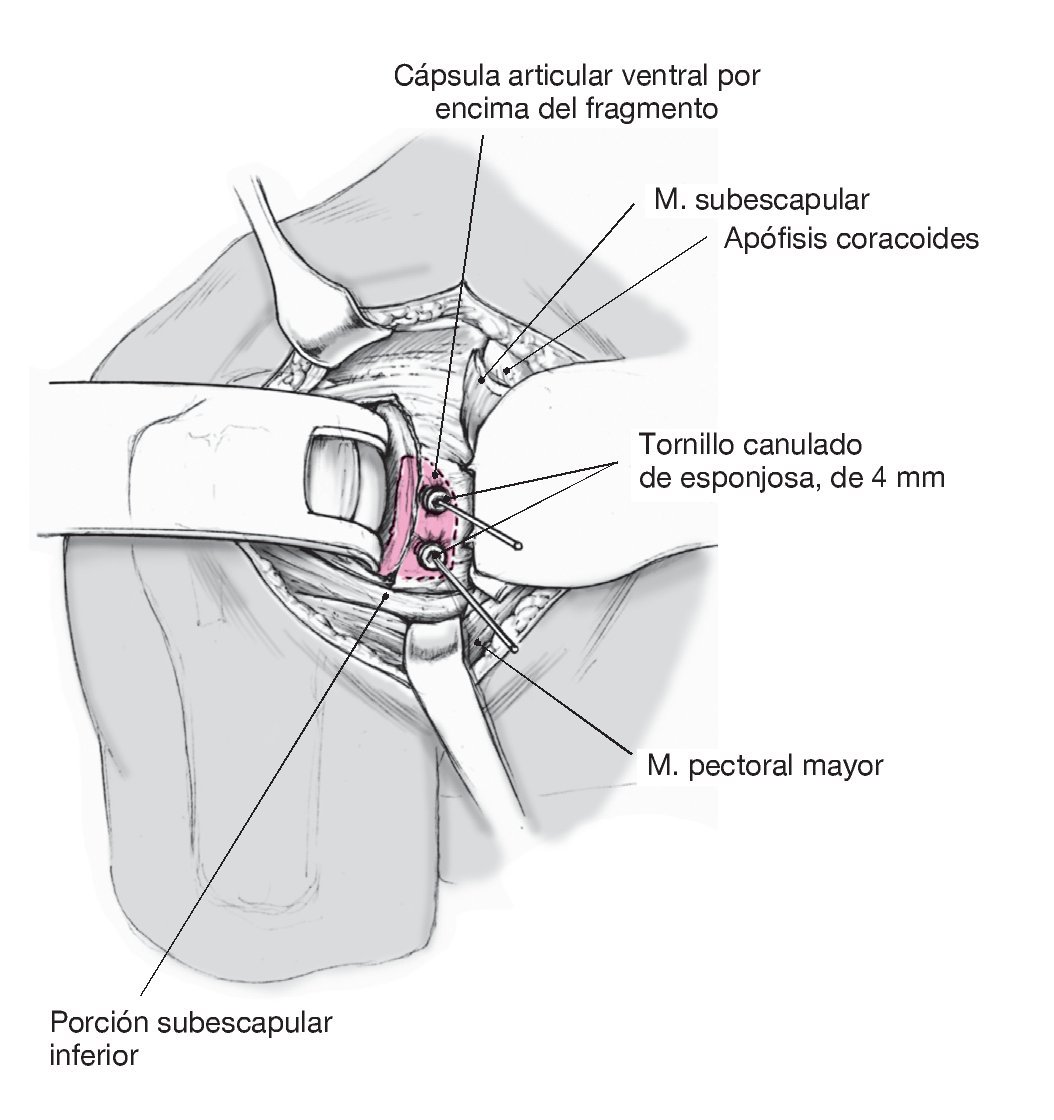
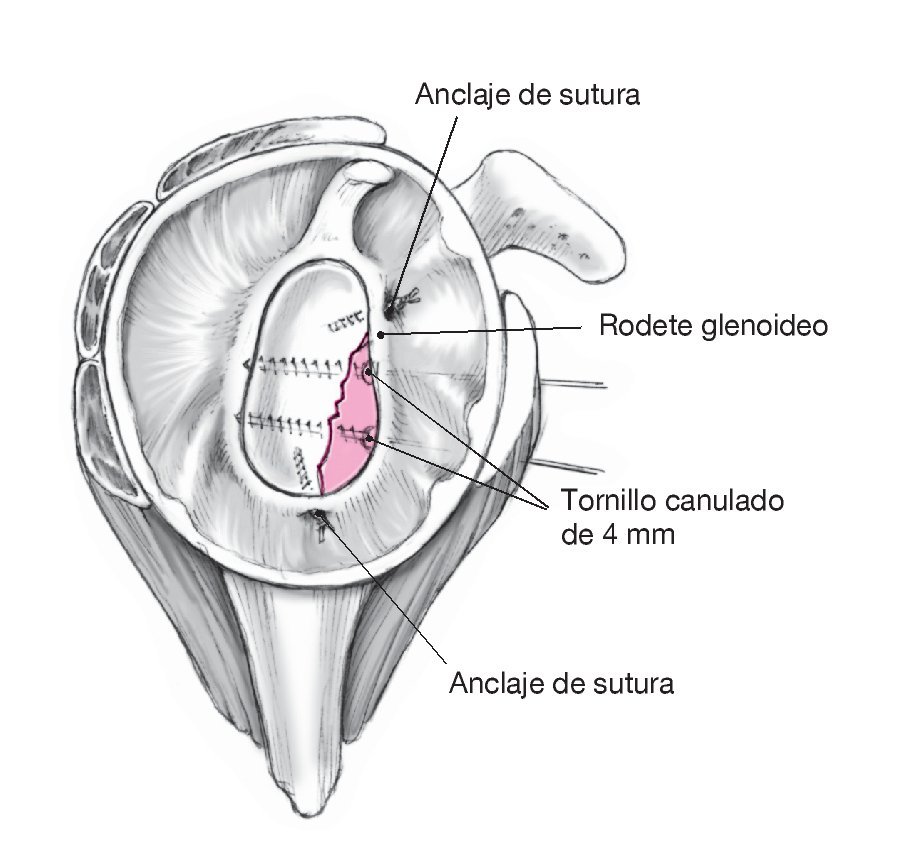
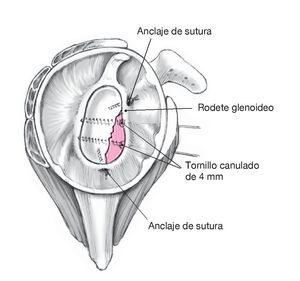
Figura 6. Fijación con tornillos canulados de esponjosa y anclaje de sutura. Las cabezas de los tornillos se colocan extraarticularmente y, si las dimensiones del fragmento lo permiten, se embuten en él. En caso de que exista un desgarro del rodete superior o inferior, el anclaje de sutura se colocará en el límite entre el hueso y el cartílago, tras lo que se refijará o reconstruirá el rodete glenoideo. Proceder a una refijación anatómica del subescapular y la cápsula. Cerrar el surco deltopectoral mediante una sutura subcutánea e intracutánea.
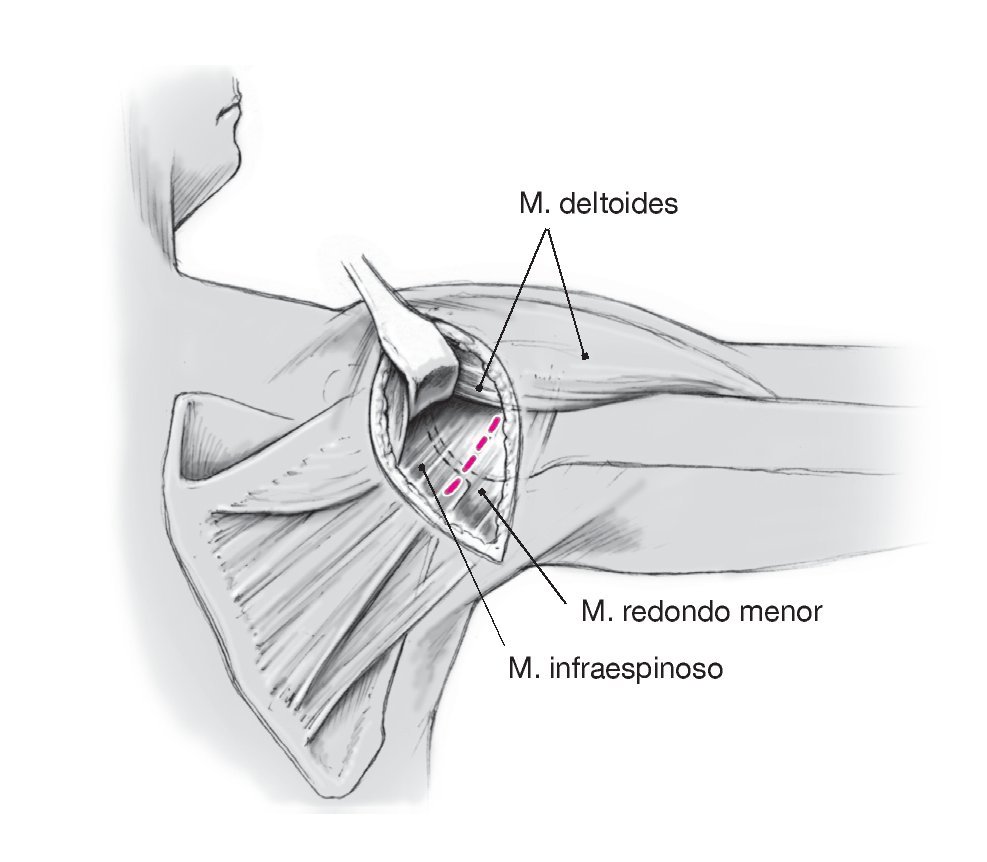
Abordaje posterior Figuras 7 a 9
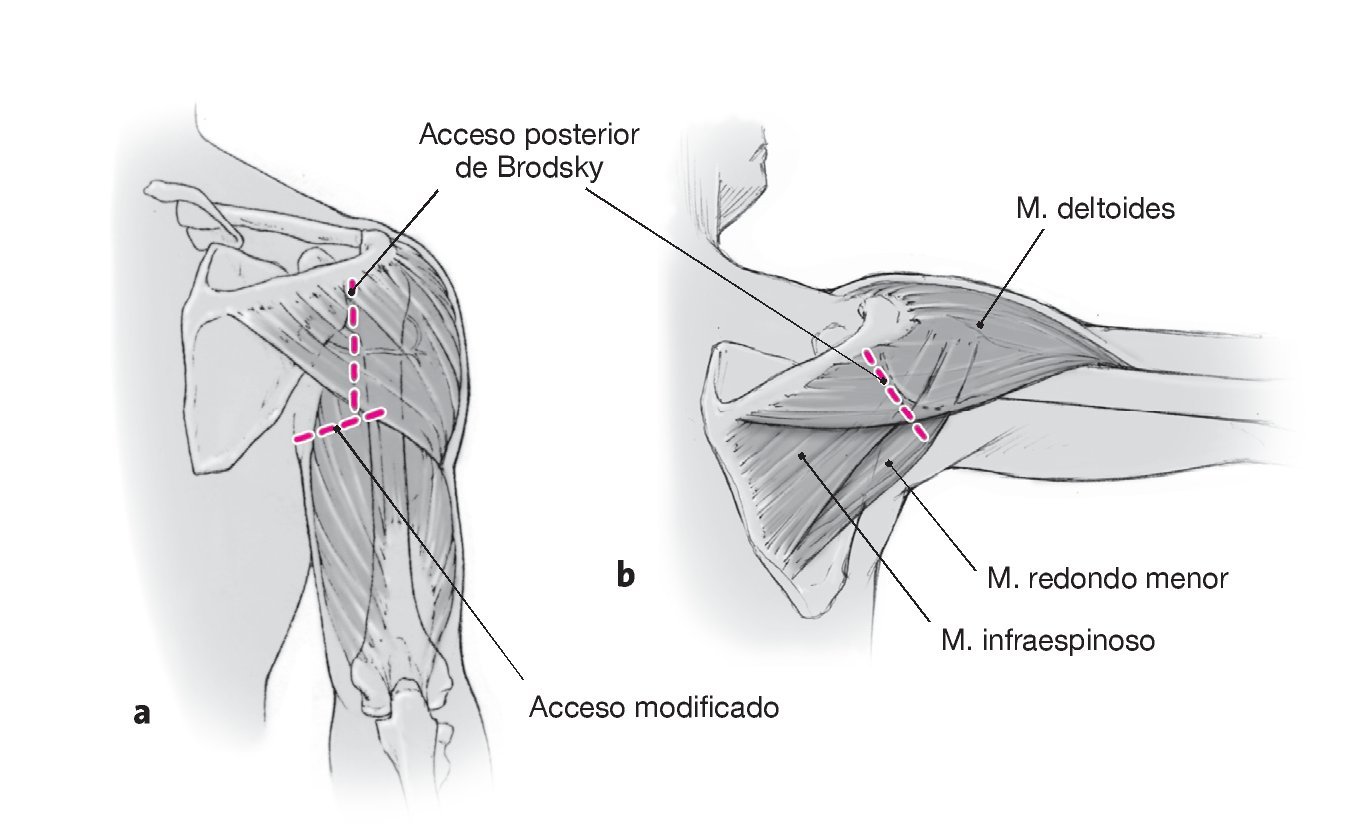
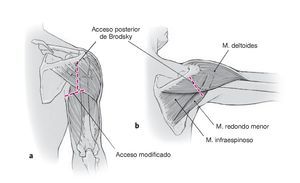
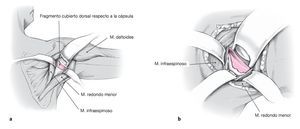
Figuras 7a y 7b. Acceso posterior de Brodsky5 (a) y acceso posterolateral modificado (b). Efectuar una incisión de unos 8 cm en la línea axilar posterior, aproximadamente 3 cm en posición medial respecto al cuello del acromion posterolateral; a continuación, exponer el límite posterior del músculo deltoides. El hombro debe estar colocado en una abducción de 90º y ligera rotación interna, lo que permite un buen acceso al intervalo entre el músculo redondo menor y el infraespinoso.
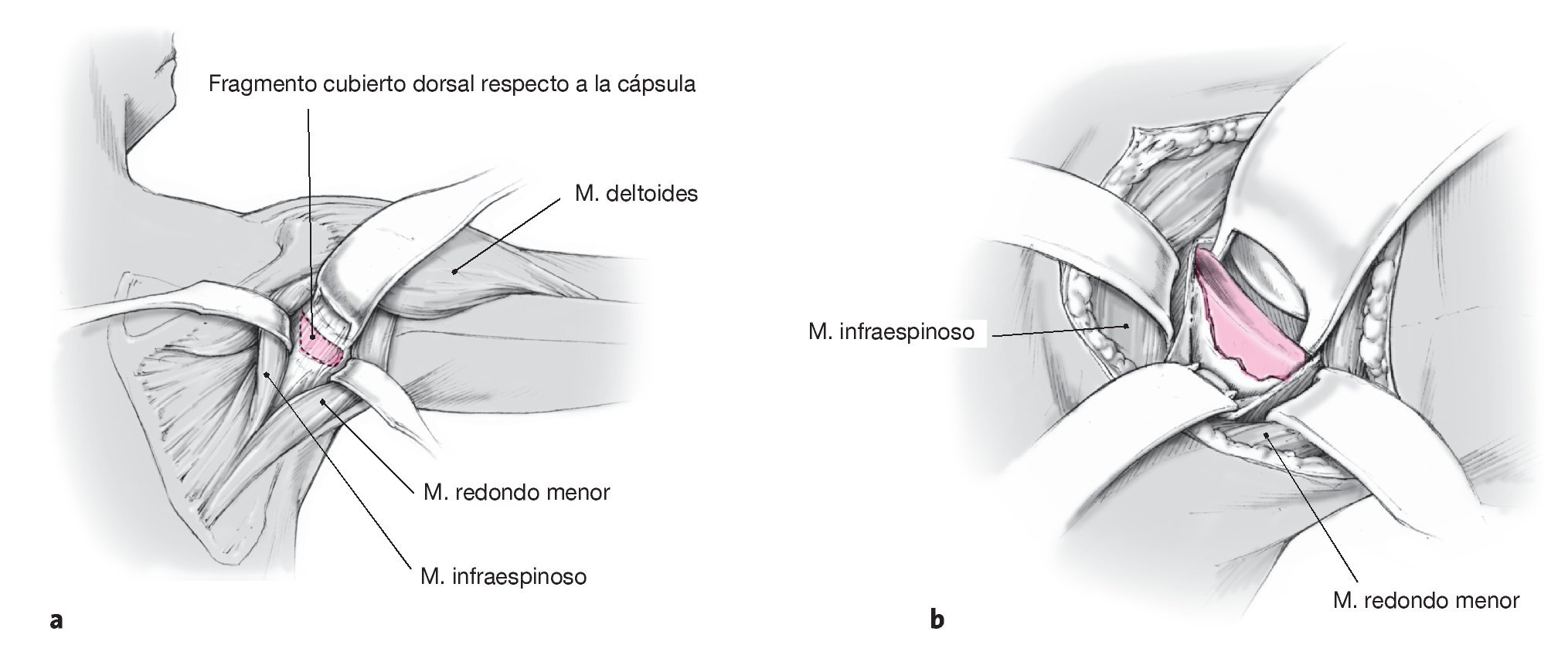
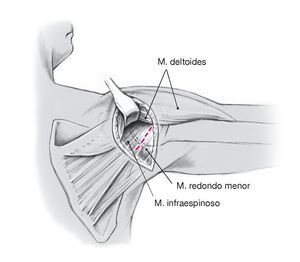
Figura 8. Exposición de la cápsula en el intervalo entre el músculo infraespinoso y el redondo menor. La separación de este intervalo se realiza cerca de la inserción mediante disección roma parcial y cortando sólo lo estrictamente necesario. Exponer la cápsula dorsoinferior. Si la longitud del intervalo entre el músculo redondo menor y el infraespinoso no es suficiente para exponer la cápsula, se puede realizar una incisión en forma de T cerca de las inserciones tendinosas.
Figuras 9a y 9b. Incisión capsular medial, exposición intraarticular de la fractura y reducción. Identificar extraarticularmente las líneas de fractura y los fragmentos (a). Realizar una incisión capsular dorsoinferior medial. Introducir el separador de la cabeza humeral (b) y exponer intraarticularmente la fractura y el fragmento. Limpiar los bordes de la fractura. Realizar la reducción anatómica y fijación temporal del fragmento mediante agujas de Kirschner de 1,25 mm colocadas extraarticularmente (al igual que en la figura 5). Perforar con cuidado por encima de las agujas y realizar la fijación con tornillos canulados de esponjosa para fragmentos pequeños de 4 mm. Penetrar en la cortical anterior. Las cabezas de los tornillos se sitúan extraarticularmente y, si las dimensiones de los fragmentos lo permiten, se embuten en ellos. En caso de que exista un desgarro del rodete glenoideo superior o inferior, el anclaje de sutura se colocará en el límite entre el hueso y el cartílago, tras lo que se refijará o reconstruirá el rodete. Cerrar la cápsula anatómicamente y, dado el caso, fijar los tendones de los músculos infraespinoso y redondo menor; efectuar un drenaje de Redon; coser con sutura subcutánea e intracutánea.
Tratamiento postoperatorio
Defecto ventral de la glenoides.
Vendaje de Gilchrist entre 4 y 6 semanas para proteger los tendones y la cápsula reconstruida.
Rotación externa de 15º durante 2 semanas, y de 30º, durante otras 4 semanas.
Abducción de 75º durante 2 semanas, y de 90º, durante otras 4 semanas.
No realizar ningún movimiento de extensión durante 6 semanas.
Defecto dorsal de la glenoides
Férula de abducción torácica (abducción de 30º y rotación de 0º) durante 6 semanas para proteger los tendones y la cápsula reconstruida.
Rotación interna de 15º durante 2 semanas, y de 30º, durante otras 4 semanas.
Abducción de 75º durante 2 semanas, y de 90º, durante otras 4 semanas.
No realizar ningún movimiento de flexión durante 6 semanas.
Errores, riesgos, complicaciones
Inestabilidad recurrente: la reconstrucción extraanatómica del diámetro glenoideo anteroposterior puede provocar la recurrencia de la inestabilidad.
Omartrosis por inestabilidad: la reconstrucción extra-anatómica de la concavidad glenoidea puede originar una omartrosis por inestabilidad.
Lesiones condrales del húmero: las cabezas de los tornillos colocados extraarticularmente pueden causar lesiones importantes en el cartílago si sobresalen y no están bien ajustados.
Debilidad o déficit en la rotación externa: una refijación demasiado tensa del músculo subescapular puede dar lugar a una menor capacidad de rotación externa o, si la fijación no es suficiente, a la disminución de la fuerza de rotación externa.
Lesiones en el nervio circunflejo: durante los procesos de preparación y refijación de fragmentos anteroinferiores se debe localizar y exponer el nervio circunflejo con el fin de evitar una lesión intraquirúrgica.
Resultados
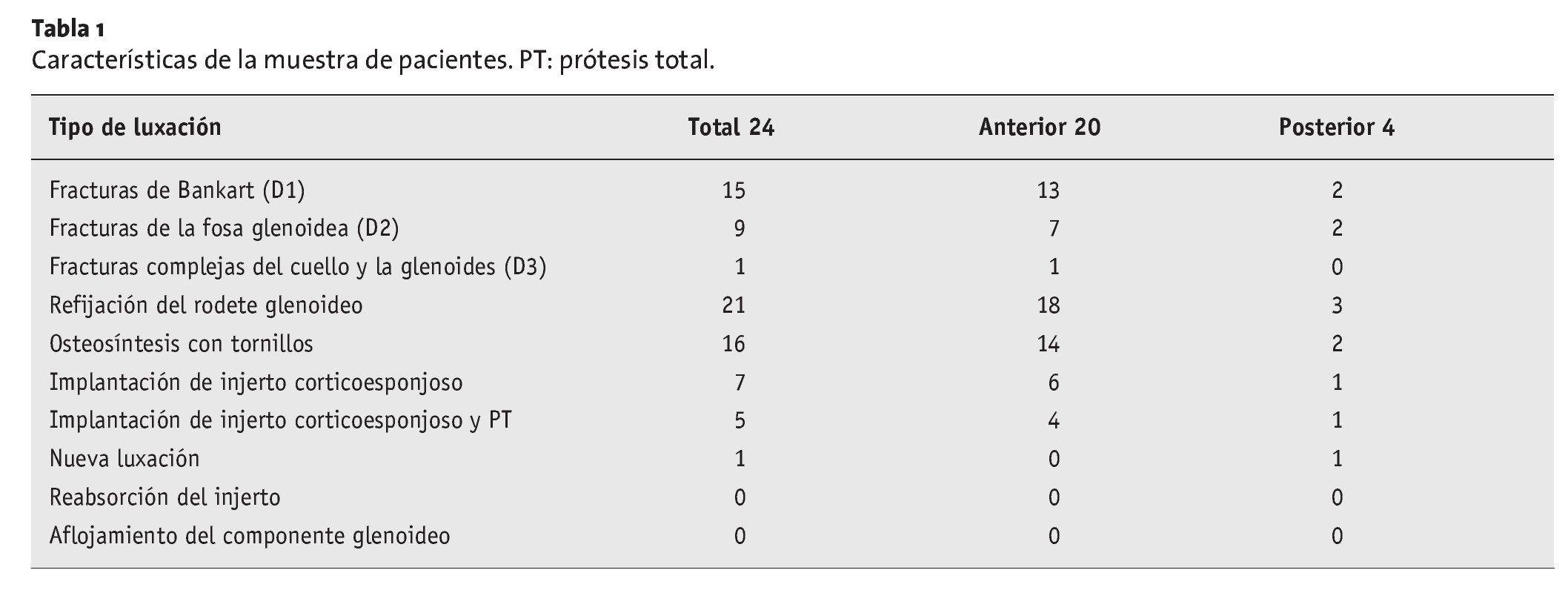
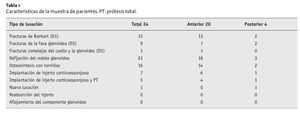
Entre mayo de 2002 y mayo de 2005 fueron intervenidos en nuestra clínica 24 pacientes (cuatro mujeres y 20 varones, con una media de edad de 47,8 años) que presentaban lesiones glenoideas recientes (D1-3, según Euler y Rüedi). En 20 casos la lesión se debía a una luxación anterior del hombro, y en cuatro casos, a una luxación posterior. En 21 casos se realizó una refijación simultánea del rodete glenoideo y en 16 casos la fractura se estabilizó mediante una osteosíntesis con tornillos. En otros cinco pacientes se intervinieron lesiones glenoideas antiguas implantando una prótesis de hombro. En un total de siete casos se implantó un injerto corticoesponjoso. Las características de la muestra de pacientes se recogen en la tabla 1.
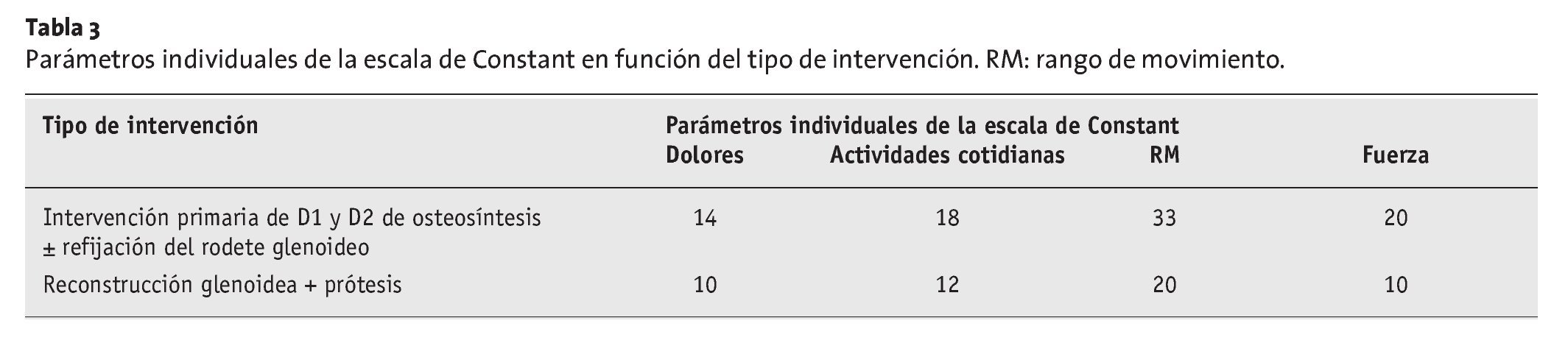
Después de un período de seguimiento medio de 22 meses, los pacientes sometidos a cirugía para tratar fracturas glenoideas agudas obtuvieron un promedio de 88 puntos (60-100 puntos) en la escala de Constant, mientras que los pacientes operados para tratar fracturas glenoideas antiguas (implantación de injerto y endoprótesis) lograron un promedio de 52 puntos (40-78 puntos). En la escala de Rowe, el grupo de pacientes con una lesión aguda logró un promedio de 89 puntos, y los pacientes con lesiones antiguas, 65 puntos. En la prueba simple del hombro según Matsen, los pacientes con fracturas glenoideas agudas obtuvieron un promedio del 85% de las respuestas afirmativas (tabla 2), mientras que los pacientes sometidos a reconstrucción glenoidea y endoprótesis, un 68%. En la tabla 3 se relacionan las puntuaciones individuales obtenidas en la escala de Constant.
En cuanto a las complicaciones relevantes, en un caso se observó una erosión en la cabeza humeral causada por la cabeza prominente de un tornillo introducido para tratar una fractura del rodete glenoideo (D2). En un paciente que sufría un trastorno espasmódico y que presentaba una fractura glenoidea posterior aguda se observó una nueva luxación del hombro y la progresión a una inestabilidad crónica. Fue necesario realizar un implante glenoideo con injertos corticoesponjosos de la cresta ilíaca y colocar una prótesis.
Pensamos que en las intervenciones quirúrgicas primarias de fracturas glenoideas agudas acompañadas de luxaciones anteriores o posteriores del hombro pueden obtenerse resultados muy satisfactorios. El desenlace clínico de las intervenciones de defectos glenoideos antiguos es peor, aunque para los pacientes afectados supone una mejora significativa de su calidad de vida.
En todos los casos de fracturas glenoideas debe procurarse realizar una intervención quirúrgica precoz, ya que si se retrasa el tratamiento, no sólo habrá que ampliar en gran medida la modalidad terapéutica, sino que además el resultado será significativamente peor.
Correspondencia
Dr. Michael Goebel
Jefe de Ortopedia
Centro de Ortopedia, Traumatología y Medicina del Deporte, Clínica Bogenhausen
Kliniken München GmbH
Englschalkinger Strasse 77
81925 Múnich (Alemania)
Tel.: (+49/89) 9270-2040; fax: -2046
Correo electrónico: michael.goebel@kh-bogenhausen.de