DISTÚRBIO DE CONDUTA DURANTE O SONO REM
RESUMO
O disturbio de conduta durante a fase REM é uma parasomnia caracterizada pela ausência de atonia muscular habitual nesta fase de sono. Clinicamente acompanha-se de movimentos bruscos e violentos de extremidades e tronco relacionados com sonhos agressivos. Descrevemos o caso de uma paciente de 80 anos de idade que apresentava condutas violentas e sonhos agressivos. A clínica da paciente e o estudo polisonográfico efectuado com monitorização de vários músculos e videogravação confirmou o diagnóstico. O tratamento com clonazepan mostrou-se eficaz com resolução dos sintomas. Dada a escassa frequência deste transtorno em mulheres, consideramos relevante a exposição do caso.
Palavras-chave: Atonia. Disturbio de conduta. Polissonografia. Sono REM.
INTRODUCCIÓN
El sueño REM típicamente constituye entre el 15-25% del ciclo normal de sueño y es la fase de sueño donde tiene lugar el 80% de las ensoñaciones. Desde el punto de vista electrofisiológico, se define por una desincronización cortical electroencefalográfica, atonía muscular, movimientos oculares rápidos y descargas pontogeniculooccipitales1; la zona anterior del núcleo reticular pontino oral2 se identifica como el área principal de coordinación de estos eventos característicos durante el sueño REM. El trastorno de conducta durante el sueño REM (TCR) es una parasomnia que fue inicialmente descrita por Schenck et al3 en 1986. Este trastorno se caracteriza por la pérdida de la atonía muscular característica del sueño REM, asociada a la activación del sistema motor durante las ensoñaciones, que con frecuencia son de carácter violento y agresivo.
OBSERVACIÓN CLÍNICA
Se trata de una mujer de 80 años que fue remitida a nuestra unidad por trastornos de la conducta durante el sueño. Presentaba antecedentes de cardiopatía isquémica y diabetes mellitus tipo 2. Refería que desde hacía 2 años presentaba alteraciones del comportamiento durante el sueño, con agitación, gritos, movimientos de extremidades (patadas y puñetazos, llegando incluso a romper el televisor) y caídas de la cama en varias ocasiones, acompañado de sueños vívidos y violentos (sueña que le persiguen y le atacan). No refería hipersomnia diurna excesiva. No presentaba cataplejía ni parálisis del sueño; tampoco refirió roncar ni tener apneas nocturnas.
Se realizó un estudio polisomnográfico con sueño nocturno espontáneo, en el que se registró la actividad electroencefalográfica (EEG) (con colocación de electrodos de superficie-Fp1, F7, T3, T5, 01, Fp2, F8, T4, T6, 02, Cz, Pz, según el sistema internacional 10-20), actividad electromiográfica (con electrodos de registro en los músculos tibiales anteriores, extensores de los dedos de la mano y submentonianos), actividad electrooculográfica, electrocardiograma y movimientos respiratorios toracoabdominales, con videograbación continua simultánea durante el registro.
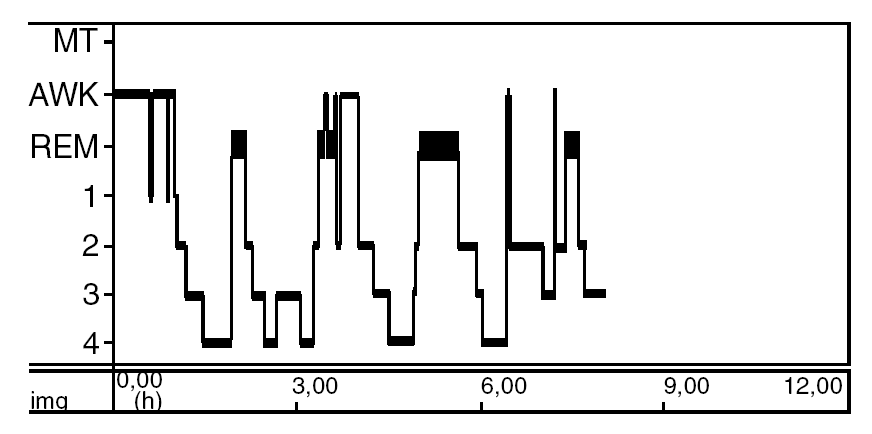
El estudio polisomnográfico nocturno tuvo una duración de 483 min (fig. 1). El tiempo total de sueño fue de 399 min, lo que permitió calcular una eficacia de sueño del 82%. Presentó una latencia de inicio de 20 min, con una latencia de sueño REM de 80 min. Se registró sueño NREM (fases I, II, III y IV) y 4 episodios de sueño REM durante el registro de sueño (18%).
Figura 1. Hipnograma del estudio polisomnográfico nocturno.
Durante las distintas fases de sueño REM, se observó ausencia de atonía en el músculo submentoniano, así como sacudidas prominentes y descargas musculares de las extremidades, que se correspondieron con la observación simultánea, mediante videograbación, de que la paciente se sacudía y movía las extremidades, gesticulaba y gritaba, e incluso llegó a incorporarse de la cama. Esa actividad motriz no tiene correlación electroencefalográfica de carácter patológico.
El resto de los estudios practicados, entre ellos, EEG convencional de vigilia, estudios analíticos y resonancia magnética encefálica, no mostró ningún dato patológico.
La clínica referida por la paciente y los resultados del estudio polisomnográfico fueron compatibles con el diagnóstico de trastorno de conducta durante el sueño REM.
Se inició tratamiento con 0,5 mg de clonacepam al acostarse; la respuesta a las 2 semanas de tratamiento fue muy favorable: la paciente refirió mejoría clínica importante, con desaparición de las conductas agresivas y violentas y las ensoñaciones persecutorias, y con buena tolerancia farmacológica.
DISCUSIÓN
El trastorno de conducta durante el sueño REM es una parasomnia que involucra al sueño y al sistema motor. Se caracteriza por la aparición, durante el sueño REM, de episodios de excesiva actividad motriz en diferentes grupos musculares, frecuentemente sacudidas de pies y piernas, puñetazos, patadas, gritos y manoteos, salidas de la cama, paseos, etc., asociados a actividad onírica de carácter desagradable y violenta, que pueden producir lesiones al sujetos o a su compañero de cama4.
Prevalencia y asociaciones5,6
La prevalencia de la enfermedad en la población general es aproximadamente del 0,5%, aunque puede estar enmascarada por otros cuadros; se diagnostica de forma errónea como trastorno convulsivo nocturno, trastorno psiquiátrico o una forma rara de síndrome de apneas obstructivas durante el sueño.
Es más frecuente en varones (90%) que en mujeres, con una edad promedio de inicio de entre los 50-65 años, y unos límites de 9 a 81 años. Sin embargo, en pacientes con atrofia multisistémica es mucho más frecuente en mujeres.
El TCR puede presentarse de forma aguda o bien crónica. La forma aguda puede desencadenarse durante la abstinencia tras el consumo crónico de alcohol, sedantes-hipnóticos, anticolinérgicos y fármacos bloqueadores beta liposolubles que, al ser retirados, producen la desaparición de la parasomnia.
Asimismo, encontramos, una forma idiopática que no presenta asociaciones4 y una forma crónica asociada a enfermedades neurodegenerativas. La forma idiopática puede evolucionar a lo largo de los años y llegar a desarrollar una enfermedad neurodegenerativa, principalmente alfasinucleopatías, tales como enfermedad de Parkinson, demencia por cuerpos de Lewy y atrofia multisistémica, de tal manera que el TCR constituiría una manifestación clínica precoz del desarrollo de esas enfermedades7,8.
En la forma crónica secundaria, el trastorno se asocia a enfermedades neurodegenerativas9 (enfermedad de Parkinson, atrofia multisistémica, demencia por cuerpos de Lewy y, menos frecuentes, parálisis supranuclear progresiva, enfermedad de Alzheimer, degeneración corticobasal, ataxias espinocerebelosas, etc.), narcolepsia10, lesiones estructurales de troncoencéfalo, tumores y accidente cerebrovascular.
La narcolepsia, como el TCR, es un trastorno prominente de desregulación sueño REM. Se ha investigado la relación existente entre TCR y el sistema HLA, en un intento de encontrar nexos de unión entre diversas afecciones cuyo denominador común es la alteración del sueño REM, sin un resultado concluyente, aunque parece haber una fuerte relación con los alelos DQB1*05 y DQB1*06 del haplotipo HLA-Dqw1; la forma idiopática se asocia en un 84% de los casos a esos haplotipos y tiene una débil relación con el haplotipo HLA DR2.
Fisiopatología
En el TCR, se pierde la paradoja del sueño REM, se produce una pérdida intermitente de la atonía junto con una actividad motriz y onírica compleja.
Las lesiones experimentales inducidas bilateralmente en la porción dorsolateral del techo de la protuberancia en gatos provocaban la pérdida continua y permanente de atonía en REM. Experimentos posteriores presuponen que la pérdida de atonía en REM es por sí sola insuficiente para generar un TCR, y que se necesita una desinhibición de generadores de patrón motor en la región locomotriz mesencefálica que resultan en sobreexcitación de la actividad motriz fásica con liberación conductual durante el sueño REM. Este concepto queda reforzado por los recientes estudios descritos en perros, en los que se establece una localización común en la protuberancia para la atonía y los sistemas locomotores en el sueño REM. Estos experimentos han constituido el modelo animal del TCR; se presupone que en este trastorno existe una disfunción de las estructuras del tegmento pontino, el locus coeruleus y el núcleo pedunculopontino, principalmente, que son los que regulan el tono muscular durante el sueño
Clínica4-6
Clínicamente, este trastorno debe consistir en la presencia de conductas vigorosas o violentas que aparecen durante el sueño, junto a somniloquia, y que el paciente asocia a sueños vívidos de contenido desagradable.
Un 25% de los pacientes tiene un pródromo, casi siempre prolongado, que se inicia unos años antes, y que incluye liberación conductual subclínica durante el sueño: sonambulismo, gritos, fasciculaciones y sacudidas de las extremidades.
Las conductas de actuación que se presentan durante el sueño REM son de características agresivas o exploradoras: hablar, reír, gritar, maldecir, gesticular, agitar los brazos, golpear, patear, sentarse, brincar fuera de la cama, correr. No es infrecuente que al dar manotazos los pacientes tiren los objetos de la mesita de noche, golpeen al acompañante y lo lesionen o se autolesionen. La molestia principal son las lesiones durante el sueño, tales como equimosis, laceraciones, hematomas, incisiones, hematomas subdurales y fracturas (costales, escapulares, vertebrales), junto con la alteración del proceso y el contenido de los sueños, los cuales son referidos, como más vívidos, intensos y con acciones violentas. El 80-90% de los pacientes recuerdan los sueños, que suelen tener un carácter desagradable: discusiones, peleas, persecuciones y caídas por precipicios.
Hallazgos polisomnográficos
Los estudios polisomnográficos en estos pacientes demuestran la existencia de sueño REM sin atonía muscular.
Las descargas fásicas musculares asociadas a movimientos bruscos son características y a nivel submentoniano se registra un incremento del tono electromiográfico, lo que puede producir en éste también descargas fásicas, que pueden ser asintomáticas o asociarse a movimientos de tipo masticatorio. En ocasiones, la expresividad muscular y motriz de la atonía en fase REM no resulta demasiado llamativa y los registros sólo detectan escasos movimientos con poca intensidad y amplitud.
Asimismo, estos pacientes también pueden tener alteraciones del sueño NREM. Es característica también la presencia de frecuentes movimientos periódicos y aperiódicos de las extremidades durante el sueño NREM, que con poca frecuencia se relacionan con despertares, lo cual sugiere una fuerte tendencia a la desregulación motriz generalizada en el sueño REM y NREM. Los ciclos de las diferentes etapas del sueño REM y NREM suelen preservarse, al igual que la arquitectura del sueño; destaca el alto porcentaje de sueño de onda lenta (fases III y IV) para la edad y sexo de los pacientes.
Diagnóstico
El diagnóstico del trastorno de conducta durante el sueño REM debe ser clínico y polisomnográfico. Los hallazgos clínicos deben confirmarse con un registro polisomnográfico que demuestre la ausencia de atonía en esta fase. Es preferible que este estudio se acompañe de una monitorización audiovisual simultánea que permita detectar los movimientos anormales que tienen lugar en esta fase. La International Classification of Sleep Disorders11 requiere sólo los aspectos clínicos para establecer el diagnóstico y únicamente los polisomnográficos para reforzarlos. Esto ha hecho que varios trabajos hayan señalado falsos positivos si únicamente se aplican los criterios clínicos, es decir, que existen pacientes con clínica compatible con este trastorno en que al efectuar el registro polisomnográfico se objetiva un REM con atonía muscular y en otros se descubre otro tipo de trastornos (actividad epiléptica, parasomnia en fase NREM, movimientos periódicos de extremidades, apneas obstructivas, etc.), que justifica la clínica referida. Estas observaciones han llevado a proponer unos nuevos criterios12, que incluyan necesariamente las características las alteraciones polisomnográficas. De hecho, los nuevos criterios admiten la presencia de trastorno de conducta del sueño si se demuestran las alteraciones polisomnográficas descritas, aunque no existan quejas clínicas, lo que otorga mucho más valor a lo hallazgos polisomnográficos.
El registro polisomnográfico puede contribuir de esta manera a diagnosticar las alteraciones que coexisten con este trastorno, como apneas obstructivas, movimientos periódicos de las extremidades y parasomnias NREM, y permite descartar otros diagnósticos que clínicamente pueden cursar como conductas anormales. En adultos, los movimientos periódicos de las extremidades, el sonambulismo, las crisis epilépticas, los trastornos disociativos, las apneas obstructivas graves (con despertares agitados), simulaciones, las alucinaciones hipnagógicas, el delirium tremens o los episodios de desorientación nocturna en pacientes con demencia pueden simular este trastorno.
Tratamiento
La administración de clonacepam constituye la primera línea terapéutica y es altamente eficaz (85-90%) para controlar tanto las manifestaciones clínicas como las alteraciones propias del sueño; a dosis usuales de 0,5-1 mg al acostarse (con límites de 0,25 a 4,0 mg) se objetiva mejoría inmediata13. Aunque el mecanismo de acción se desconoce, se debe a la supresión de la actividad muscular fásica durante el sueño REM y la recuperación de la atonía muscular propia de ese sueño. La respuesta favorable consiste en una disminución del número y la intensidad de las conductas violentas y de los sueños desagradables.
En pacientes que presentan contraindicaciones al clonacepam, en los que no se obtiene respuesta o que hayan desarrollado tolerancia con efectos secundarios observable, estaría indicado el tratamiento con melatonina13 (dosis entre 3 a 12 mg). Asimismo, se ha descrito una mejoría clínica con pramipexol14, debido a la relación existente con enfermedades neurodegenerativas asociadas al déficit de dopamina. En casos refractarios se ha utilizado también donezepilo.
Correspondencia:
Dra. M.F. Sellés Galiana.
Unidad de Sueño. Servicio de Neurofisiología. Hospital General Universitario de Alicante.
Pintor Baeza, 12.
03010 Alicante. España.
Correo electrónico: francisellesgaliana@hotmail.com
Aceptado tras revisión externa: 17-02-2007.