Introducción
La creciente edad de la población en el mundo occidental1 será determinante en las tendencias en la asistencia sanitaria en las próximas décadas. Actualmente, el 40% de la actividad quirúrgica se centra en el tratamiento de pacientes mayores de 65 años2. El objetivo en el tratamiento médico a los ancianos es ofrecer la mejor calidad de vida posible. Los pacientes mayores representan un desafío quirúrgico a causa de la comorbilidad asociada y la reserva cardiopulmonar disminuida. La cirugía mínimamente invasiva (CMI) en ellos puede tener un mayor impacto en comparación con los jóvenes en términos de disminución del dolor postoperatorio, menor tasa de complicaciones cardiorrespiratorias, disminución de estancias y rápida vuelta a la actividad física3-8.
La definición de anciano es arbitraria respecto a la de población a la que nos referimos, pero está demostrado que los pacientes mayores de 65 años presentan un mayor riesgo quirúrgico. Las enfermedades digestivas que requieren un tratamiento quirúrgico son más prevalentes en ese grupo de edad, a la vez que se acompaña de una mayor comorbilidad (cardíaca, respiratoria, renal y del sistema inmunitario), que afectan adversamente al resultado postoperatorio9,10. Los avances en la anestesia, la mejor selección de pacientes, los mejores cuidados perioperatorios y la adopción de los accesos mínimamente invasivos, han permitido realizar procedimientos gastrointestinales más complejos en el anciano11. Por ello, puede ser interesante analizar los factores diferenciales que pueden tener influencia en la CMI en el anciano, así como las precauciones que se deben tener en cuenta en este sentido.
Complicaciones generales en el anciano
La mayoría de las series en la bibliografía de procedimientos laparoscópicos en ancianos muestra una tasa de complicaciones y conversión mayor que en las series generales de pacientes y más que en los jóvenes en particular. La asociación entre varios factores y los resultados postoperatorios se ha estudiado especialmente en la colecistectomía laparoscópica, y se ha determinado que la edad avanzada incrementa la estancia postoperatoria12, con un aumento de la morbilidad (el 6,1% en pacientes jóvenes frente al 16% en los ancianos). Algunos factores directamente relacionados con estos resultados postoperatorios son la mayor duración del procedimiento, la mayor frecuencia de colecistitis aguda y procesos agudos de repetición, que dificultan la intervención, y un mayor índice de enfermedad coronaria isquémica.
Evaluación preoperatoria de los pacientes y medidas de prevención de complicaciones
Recientes publicaciones sobre pacientes de edad avanzada13-16 muestran esta alta incidencia de enfermedades asociadas. Aproximadamente la mitad de los pacientes son portadores de enfermedad coronaria, un 20% con arritmias cardíacas y un 10% con insuficiencia cardíaca congestiva.
Una de las circunstancias más importantes relacionadas con la edad es que la clasificación ASA preoperatoria en los pacientes mayores de 65 años es mayor que en los jóvenes, aunque se ha demostrado que no existe un riesgo aumentado de hipercapnia intraoperatoria o arritmia cardíaca en los pacientes que se sometieron a neumoperitoneo17, incluso cuando en el 42% de esos pacientes se asociaba una enfermedad cardiopulmonar, porcentaje que aumentaba al 68% en los mayores de 80 años18. Por ello, es necesaria una correcta valoración preanestésica del riesgo cardiovascular y la adecuada monitorización durante la intervención para la detección y el tratamiento de las posibles complicaciones hemodinámicas asociadas al procedimiento.
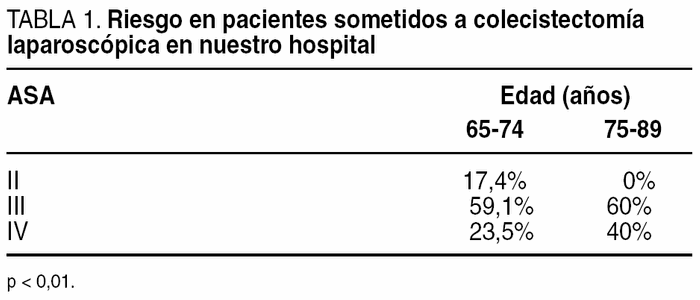
Recientes estudios19 y los resultados de nuestra serie de colecistectomía laparoscópica en ancianos (tabla 1) demuestran que el porcentaje de pacientes con más de 75 años y ASA III o IV es significativamente mayor que en menores de 75 años (el 62 frente al 33%), pero la morbilidad no fue mayor en los de mayor edad. Por otro lado, algunos autores consideran que los pacientes mayores de 80 años tienen un mayor índice de complicaciones que los menores de esa edad13, basándose en parte en una mayor prevalencia de procedimientos de urgencias, lo que conlleva una mayor tasa de conversión a cirugía abierta, más complicaciones intraoperatorias y un porcentaje más elevado de complicaciones de la propia enfermedad, como el paso de cálculos a la vía biliar20.
Muchos pacientes ancianos se encuentran en tratamientos antihipertensivos y cardiológicos. Esos medicamentos deberían ser mantenidos, aunque existe cierta controversia en cuanto a los diuréticos y los inhibidores del sistema renina-angiotensina (inhibidores de la enzima de conversión de la angiotensina [IECA]). Los diuréticos reducen el volumen intravascular durante los primeros 6 meses de tratamiento, y los pacientes tratados con IECA o antagonistas del receptor de angiotensina-II (ARA-II) se adaptan peor a la disminución del retorno venoso, y pueden experimentar graves hipotensiones y crisis de bradicardia durante la anestesia21,22. A causa de las dificultades en el retorno venoso que pueden suceder durante el procedimiento laparoscópico, debería considerarse el cese de estos fármacos las 2 h previas a la cirugía, y el relleno vascular debería optimizarse en todos los casos antes de administrar la anestesia. El aplazamiento de la cirugía debe tenerse en cuenta cuando la presión diastólica se encuentra por debajo de 110-120 mmHg. El tratamiento hipotensor debe comenzarse, preferiblemente sin diuréticos o IECA/ARA-II, y seguirse por unos días o semanas hasta que las resistencias vasculares sistémicas se reduzcan y la hipovolemia relativa del paciente hipertenso se encuentra compensada.
También debería tenerse en consideración que los pacientes con enfermedad cardíaca suelen estar en tratamiento heparínico o dicumarínico, y este grupo de pacientes presenta un mayor riesgo de hemorragia23. Es necesaria una correcta evaluación del estado de coagulación previo a la cirugía para evitar ulteriores complicaciones.
Por otro lado, los cambios fisiológicos normales por la edad incrementan la probabilidad de alteraciones de la función renal durante la cirugía y en el postoperatorio24, que incluyen la disminución de la función renal, la disminución de la capacidad de concentración de orina y el estrechamiento del rango para la excreción de agua, sodio, potasio y ácidos. Por ello, el paciente quirúrgico anciano es virtualmente de elevado riesgo para cualquier causa de fallo renal agudo, situación que se asocia a una mortalidad de más del 50%. Determinados tipos de cirugía, especialmente la cardíaca, la aórtica y la del tracto biliar, están asociados con mayor riesgo de fallo renal agudo que otros. Un abordaje mínimamente invasivo puede prevenir esas complicaciones ya que supone una menor agresión quirúrgica.
Medidas intraoperatorias para prevención de complicaciones
El incremento de la presión intraabdominal por el neumoperitoneo puede generar un aumento de las resistencias vasculares sistémicas y de la presión de llenado central, con un descenso del índice cardíaco, lo que puede ser perjudicial en este tipo de pacientes, con reservas cardíacas limitadas25. Una presión de insuflación elevada puede, además, comprimir la vena cava inferior, con el consiguiente compromiso del retorno venoso y de la función cardíaca. Por ello, algunos autores utilizan una presión de menos de 8 mmHg, para minimizar cualquier problema cardiovascular26. También se ha demostrado que la insuflación abdominal gradual hasta 12 mmHg, seguido de una posición limitada a 10° anti-Trendelemburg, se asocia con estabilidad cardiovascular en los ancianos con ASA III27-29.
Las limitaciones de la distensibilidad toracopulmonar impuestas por la hiperpresión intraabdominal son más importantes en los ancianos, y hacen aconsejable la utilización de ventilación "volumen-controlada", con un ajuste de volumen basado en los valores de CO2 expirado (EtCO2). Generalmente un aumento del 15-20% en el volumen corriente respecto a los valores normales y un mantenimiento de la frecuencia respiratoria son suficientes, aunque ocasionalmente esta última debe ser aumentada para controlar la hipercapnia. La tasa de absorción de CO2 tiende a estabilizarse tras el aumento inicial, y habitualmente no representa mayor problema. En cualquier caso, en pacientes con enfermedad pulmonar grave, puede producirse retención de CO2.
Se ha demostrado que la duración de la cirugía en los ancianos puede incrementarse a causa de diferentes factores. Para ayudar a prevenir la hipotermia observada en los procedimientos laparoscópicos de determinada duración30,31, es aconsejable la utilización de sistemas de ventilación con circuito cerrado o semicerrado, con flujos bajos y filtros humidificadores.
Las directrices básicas para la monitorización y la supervisión en este grupo de pacientes no difiere de las generales para cualquier anestesia, aunque son necesarias algunas consideraciones especiales. La monitorización electrocardiográfica, la pulsioximetría y el control de la presión arterial son esenciales, así como la medición de las presiones de la vía respiratoria e intraabdominal. La medida de EtCO2 es efectiva para la detección de complicaciones, pero es sólo aconsejable. Por otro lado, aunque los pacientes sanos mantienen unos buenos valores de CO2 arterial (PaCO2)32, las variaciones en esta medida pueden no reflejarse en el EtCO2 en pacientes con enfermedad cardiopulmonar33. Por ello, la gasometría arterial debería considerarse en los pacientes de alto riesgo o en situaciones de hipoxemia intraoperatoria, elevación de la presión aérea, o cambios repentinos en el EtCO2. La espirometría de flujo lateral puede utilizarse para detectar cambios en la compliance pulmonar, así como en el flujo ventilatorio y las curvas de presión, parámetros utilizados para diagnosticar complicaciones respiratorias.
Durante la insuflación del neumoperitoneo, la monitorización estrecha de los parámetros hemodinámicos es necesaria para estos pacientes, con la finalidad de detectar precozmente complicaciones catastróficas, como una punción vascular o una embolia gaseosa. Además, debe realizarse una inspección física para evitar la posibilidad de la existencia de un enfisema subcutáneo. Los cambios en la insuflación y en la posición han de realizarse gradualmente en pacientes con riesgo cardiovascular elevado, y deben monitorizarse las variables hemodinámicas, durante y tras esos cambios. En los pacientes con función cardíaca limitada, debe considerarse la monitorización invasiva arterial y de presión venosa central, posiblemente con la inserción de un catéter en la arteria pulmonar para controlar estos cambios34. A lo largo de toda la intervención, se debería estar alerta a todos los tiempos quirúrgicos, y llevar a cabo inspecciones regulares del abdomen, ya que los cirujanos están focalizados en un área específica del monitor, y pueden no estar al tanto de la existencia de problemas en otras áreas.
La tasa de conversión es otro problema asociado a la cirugía laparoscópica del anciano. La alta tasa de conversión asociada a los pacientes de edad avanzada35 parece deberse primariamente al hecho de que los pacientes presentan procesos inflamatorios, como colecistitis aguda, y complicaciones de esta enfermedad. La incidencia de colecistitis aguda en estos grupos oscila entre el 33,736 y el 49%. Esta circunstancia incrementa significativamente la dificultad técnica, con una tasa de conversión entre el 27 y el 36%36-38. Además, en algunas series se ha relacionado la alta tasa de conversión con el incremento de la presión parcial de dióxido de carbono en sangre producida por el excesivo tiempo de intervención39. Sin embargo, no hay que considerar la conversión a cirugía abierta como una complicación o un fallo operatorio, sino como un intento de evitar complicaciones.
Medidas postoperatorias para prevención de complicaciones
Las complicaciones postoperatorias médicas predominan con respecto a las quirúrgicas en las publicaciones sobre colecistectomía abierta, tendencia que se ha atenido en las series laparoscópicas40. En general, los ancianos tienen una estancia más alargada, reflejo de una tasa de conversión mayor y del número aumentado de complicaciones con respecto a la población general que se somete a cirugía laparoscópica.
Una de las preocupaciones en el período postoperatorio de los ancianos es la función respiratoria. Recientes publicaciones41 han valorado prospectivamente la función respiratoria antes de la intervención, 24 h después y en el séptimo día tras la operación, en pacientes mayores de 70 años. Los valores preoperatorios de la capacidad vital forzada (FVC) y del volumen espiratorio forzado en el primer segundo (FEV1) son significativamente menores en pacientes mayores, mientras que la FVC, el FEV1 y el flujo espiratorio forzado al 50% se deprimen menos en los ancianos 24 h tras la cirugía, y se recuperan más rápidamente a los 7 días tras la operación. Estos resultados demuestran que la CMI ofrece excelentes resultados en pacientes geriátricos y puede recomendarse como tratamiento de elección.
También se han descrito complicaciones específicas asociadas a este tipo de pacientes, como edema agudo de pulmón17, que podría estar asociado a una excesiva fluidoterapia peroperatoria, y no por el neumoperitoneo. Por esta razón, y debido a la frecuente inestabilidad cardiovascular preoperatoria de estos pacientes, es necesaria una correcta fluidoterapia postoperatoria. En el mismo sentido, debido al descenso de la función renal observada en los ancianos, es importante mantener un volumen intravascular normal y evitar la hipovolemia, para con ello evitar un fallo renal agudo24. Debe prestarse atención meticulosa al balance de sal y agua, y a las dosis de los fármacos utilizados.
Complicaciones específicas relacionadas con los diferentes procedimientos laparoscópicos en el anciano
Colecistectomía laparoscópica en el anciano
La incidencia de colelitiasis aumenta con la edad42, por lo que la colecistectomía es una intervención habitual en los ancianos43. La edad nunca ha sido una contraindicación para la colecistectomía laparoscópica, aunque este abordaje fuese reservado inicialmente a los pacientes de bajo riesgo.
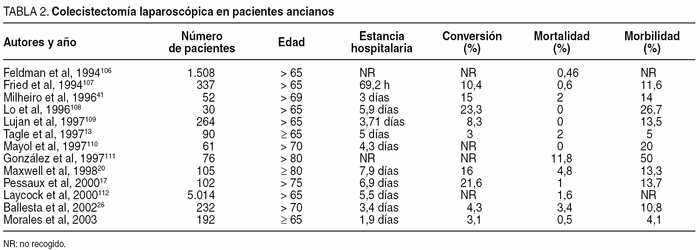
En el anciano, la enfermedad litiásica biliar se asocia a mayor morbilidad y mortalidad44. Por ello, es justificable un abordaje más agresivo para la colelitiasis sintomática en forma de colecistectomía electiva. Diferentes estudios han mostrado que los pacientes geriátricos experimentan más complicaciones y una estancia mayor que los jóvenes tras la colecistectomía laparoscópica17 (tabla 2). En un estudio reciente publicado en la bibliografía45 en que se compara la colecistectomía laparoscópica en pacientes mayores de 75 años con la practicada en pacientes jóvenes, se puede observar que la tasa de conversión es del 22% en los mayores frente al 13% en el segundo grupo. La mortalidad y la morbilidad fueron, respectivamente, del 1 y el 13% en los ancianos frente al 0 y el 6,6% en los jóvenes; la estancia hospitalaria fue más corta en los jóvenes (4,5 frente a 6,9 días).
A pesar de observarse un aumento de las complicaciones en los ancianos, se debe considerar factible la realización de esta cirugía por vía laparoscópica ya que los resultados son favorables al compararlos con la colecistectomía abierta en este tipo de pacientes. Las series de colecistectomía abierta en los ancianos han demostrado claramente tasas mayores de morbilidad y mortalidad, y mayores estancias hospitalarias9,46-48, y se ha demostrado que la colecistectomía laparoscópica es mejor tolerada que la abierta en los pacientes de 70 años y mayores49.
Uno de los puntos que se deben considerar para evitar complicaciones en este tipo de pacientes es que la colecistitis crónica en el anciano debería tratarse con colecistectomía laparoscópica mejor que esperar a que se desarrollen complicaciones. Los ancianos tienen, probablemente, una larga historia de enfermedad litiásica vesicular y más crisis agudas. Un estudio reciente49 ha mostrado que los ancianos están más predispuestos que los jóvenes a padecer colecistitis aguda (el 40 frente al 18%), pancreatitis biliar (el 19 frente al 6%) y coledocolitiasis (el 21 frente al 5%). Por estas razones, la mayoría de los pacientes mayores de 80 años que se someten a una colecistectomía laparoscópica son de forma urgente con complicaciones agudas de la colelitiasis, debido a que la mayoría de esos pacientes y sus médicos prefirieron evitar la cirugía de la colelitiasis simple sintomática. En un estudio dirigido por Uecker et al50 en Texas, se observa en una revisión retrospectiva de 70 pacientes mayores de 80 años que se sometieron a una colecistectomía, sólo 17 de ellos (27,28%) se realizó de forma electiva, mientras que los 53 pacientes restantes acudieron con complicaciones agudas. En este estudio se observaba que la presencia de factores de comorbilidad en ambos grupos era similar, pero el grupo de los pacientes que se intervinieron de urgencias presentó una tasa mayor de conversión (el 12,5 frente al 37%), complicaciones (el 19 frente al 28,3%) y mortalidad (el 0 frente al 13,2%).
Pero los pacientes ancianos con afección biliar no sólo presentan complicaciones de su enfermedad en forma de la colecistitis aguda. Hay otras complicaciones agudas, como la coledocolitiasis y la colangitis, en que se demuestra también cómo la cirugía electiva mejora la calidad de vida de estos pacientes, y reduce la tasa de morbilidad y mortalidad relacionada con la cirugía.
Pero, independientemente de las ventajas del abordaje temprano electivo de estos pacientes, la cirugía programada en los pacientes ancianos se asocia también a una tasa elevada de conversión y morbilidad en comparación con los jóvenes, ya que el procedimiento es más dificultoso en los pacientes de más de 65 años. El factor más importante asociado a esta alta tasa de conversión es el grado de inflamación y adherencias debidas a la inflamación crónica.
Los pacientes ancianos con colelitiasis no complicada son buenos candidatos a la colecistectomía laparoscópica, aunque la existencia de colelitiasis complicada aumenta la tasa de conversión, la estancia hospitalaria y la morbilidad. Los procedimientos laparoscópicos en el anciano pueden llevarse a cabo con resultados superiores a los publicados para el procedimiento abierto. Nosotros preconizamos la colecistectomía temprana electiva para los pacientes con colelitiasis sintomática antes de que lleguen a la edad anciana, cuando alguna enfermedad sistémica aumenta su riesgo global, especialmente cuando es necesaria una intervención urgente.
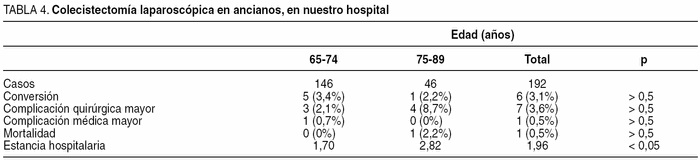
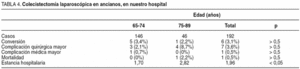
Analizamos los resultados de 192 pacientes mayores de 65 años sometidos a colecistectomía laparoscópica electiva desde marzo de 1997 hasta enero de 2003, excluyendo a los pacientes con coledocolitiasis, shock séptico, peritonitis difusa, neoplasia de vesícula o contraindicación para la anestesia general, y comparando a los pacientes de 65-74 años y mayores de 75 (tablas 2-4). La colecistectomía laparoscópica se completó en 186 (tasa de conversión del 3%). La estancia hospitalaria media fue de 1,96 días. No encontramos diferencias en la distribución por sexos entre ambos grupos, pero los mayores de 75 años eran de mayor riesgo (tabla 1). La tasa global de morbilidad fue del 4,2%, sin diferencia estadística ente ambos grupos, aunque fue mayor en el grupo 2 (el 2,8% para el grupo 1 frente al 8,7%). La tasa de conversión fue similar (el 3,4 frente al 2,2%) y la estancia hospitalaria fue significativamente menor en los pacientes del grupo menores de 75 años (1,70 frente a 2,82 días) (tablas 3 y 4).
Exploración laparoscópica de la vía biliar principal en el anciano
La coledocolitiasis ocurre más frecuentemente con la edad avanzada51,52. La morbilidad operatoria y la mortalidad tras la colecistectomía abierta con exploración de la vía biliar principal se relaciona más con la enfermedad cardiovascular preexistente que sólo con la edad avanzada, y el infarto de miocardio es la principal causa de muerte, seguida de la cirrosis53. La mortalidad operatoria tras cirugía del tracto biliar en el anciano se asocia, en cualquier caso, más con las intervenciones urgentes que con las electivas52-54. Un estudio reciente demostró una mortalidad del 12,5% en los pacientes ancianos tras cirugía urgente del tracto biliar, mientras que fue poco excepcional tras la cirugía electiva52.
La introducción de la CMI, combinando las técnicas endoscópicas y laparoscópicas, ha reducido la morbilidad y mortalidad. La introducción de la colangiopancreatografía retrógrada endoscópica (CPRE) con extracción endoscópica de los cálculos pretendió reducir la mortalidad en los pacientes ancianos por resolver la colangitis aguda supurativa, evitando la cirugía, y porque abandonaba la vesícula in situ en los pacientes de alto riesgo. La discusión se centra en las ventajas y las desventajas del abordaje a 2 tiempos, combinando las técnicas endoscópicas con la cirugía, o del abordaje a un solo tiempo. Un ensayo controlado y aleatorizado recientemente publicado55 que compara el tratamiento de los cálculos en vesícula y colédoco en 1 tiempo (acceso laparoscópico) con el tratamiento a 2 tiempos (endoscópico y laparoscópico) refiere resultados equivalentes para ambas opciones, pero una estancia significativamente menor para el abordaje en un solo tiempo. En cualquier caso, el acceso laparoscópico a la vía biliar principal aún no ha sido adoptado por muchos cirujanos, posiblemente debido a que requiere una curva de aprendizaje demasiado larga. Por otro lado, la CPRE no debe ser sobreutilizada, en el sentido de que tiene su morbilidad y mortalidad asociada, y diferentes estudios aconsejan realizar la CPRE sólo en pacientes con ictericia obstructiva, colangitis ascendente, o ambas, no indicando el procedimiento en pacientes con pancreatitis biliar56.
En conclusión, el abordaje mínimamente invasivo de los cálculos de la vía biliar principal en el anciano ha reducido la mortalidad y morbilidad relacionada a esta situación. La combinación de un abordaje endolaparoscópico o laparoscópico en un solo tiempo debería evaluarse dependiendo de la experiencia y la situación del paciente, contando con que en los pacientes mayores con colangitis aguda tóxica, la CPRE de urgencias es el tratamiento de elección.
Cirugía laparoscópica antirreflujo en el anciano
La enfermedad por reflujo gastroesofágico (ERGE) es una de las alteraciones que más comúnmente afectan el tracto digestivo superior57. La mayoría de los pacientes con ERGE sintomático pueden ser tratados efectivamente con tratamiento médico. La cirugía, a pesar de ser un tratamiento definitivo, se reserva habitualmente para pacientes jóvenes con factores de riesgo predictivos de fracaso en el tratamiento médico, o en aquellos que desarrollan enfermedad recurrente o progresiva57. En los años noventa, la cirugía laparoscópica antirreflujo fue crecientemente aceptada como el tratamiento quirúrgico preferido para aquellos paciente con enfermedad grave o complicada.
Aunque la ERGE sintomática se presenta en pacientes de todas las edades, el patrón de la enfermedad y la incidencia de lesión mucosa son diferentes en los pacientes mayores de 65 años58-60. Por el hecho de que la enfermedad es, a menudo, más grave en los pacientes mayores, se ha preconizado un tratamiento más agresivo58,60,61. Varios factores etiológicos que pueden estar asociados con la edad se han implicado en el desarrollo de la ERGE del anciano61,62, incluidos la secreción ácida gástrica aumentada, la peristalsis esofágica alterada, la disminución de los mecanismos protectores esofágicos (disminución del bicarbonato salivar), el vaciamiento gástrico enlentecido, el aumento de la incidencia de hernia hiatal y el uso de medicaciones que pueden lesionar la mucosa esofágica o disminuir la presión del esfínter esofágico inferior.
Con la disponibilidad de la moderna terapia antisecretora, la mayoría de los pacientes con ERGE sintomática pueden ser tratados médicamente a pesar de la edad. La intervención quirúrgica se reserva para los pacientes con complicaciones o para aquellos cuyos síntomas son refractarios a los medicamentos, o bien como alternativa a un tratamiento médico de por vida. A pesar de esas indicaciones establecidas de la cirugía, el papel de la cirugía antirreflujo en el tratamiento de la ERGE en el anciano no ha sido aún bien definido. La morbilidad asociada a la edad con la intervención antirreflujo abierta ha limitado indudablemente la aceptación de la cirugía en el pasado, a pesar de que en un estudio controlado que demostraba unos resultados mejores de la fundoplicatura de Nissen abierta, en comparación con el tratamiento médico con ranitidina63. Los resultados de diferentes estudios sugieren que la cirugía laparoscópica antirreflujo puede llevarse a cabo de forma segura y con un alto índice de éxitos en la población anciana. Brunt et al64 no tuvieron mortalidad en 339 pacientes sometidos a cirugía antirreflujo por vía laparoscópica. Treinta y seis pacientes tenían 65 o más años, con una tasa de complicaciones del 16,7%, respecto del 4,3% en los pacientes menores de 65 años. Esos resultados son comparables con los de una comparación retrospectiva entre 2 grupos iguales en número de pacientes ancianos y no ancianos sometidos a cirugía laparoscópica antirreflujo65. Aunque en estos estudios se evaluó a un número relativamente pequeño de pacientes64-66, hubo pocas complicaciones serias, los resultados funcionales fueron buenos, y la tasa de fallo de la fundoplicatura fue aceptablemente baja. Las diferencias en el tiempo operatorio, la pérdida hemática intraoperatoria, la estancia postoperatoria y el tiempo hasta la reinserción de la actividad normal parecían relacionados con el ASA elevado y la alta proporción de hernia paraesofágicas en el grupo anciano66. Las hernias paraesofágicas son más frecuentes en los ancianos (el 57% de los que son sometidos a fundoplicatura laparoscópica)67, lo que supone un desafío técnico para el cirujano, lo que se asocia a mayores tasas de complicaciones68.
Abordaje laparoscópico de la hernia de hiato paraesofágica en el anciano
Está demostrado que la incidencia de hernia de hiato se incrementa con la edad, hasta el punto que se ha demostrado que hasta el 60% de los pacientes con edad avanzada presentan una hernia de hiato69. Estas hernias de hiato en la edad geriátrica se asocian a un componente paraesofágico; muchas de ellas son hernias grandes mixtas o puramente paraesofágica, lo que se asocia a complicaciones como dolor epigástrico por crisis de incarceración, intolerancia alimentaria, anemia y problemas respiratorios, además de las complicaciones típicas de la ERGE, a pesar de que los síntomas típicos de esta enfermedad pasan a un segundo plano en estos pacientes de edad avanzada70, dado que se ha demostrado que los pacientes mayores presentan menor severidad de síntomas, a pesar de existir un grado de esofagitis más severa que en los pacientes jóvenes71.
La edad media de los pacientes intervenidos de hernias de hiato masivas, paraesofágicas y mixtas, es elevada, lo que demuestra su alta prevalencia en ancianos. Maziak et al72 publicaron en 1998 una serie de 94 pacientes intervenido cuya edad media era de 64 años, en los que aunque el 83% de los pacientes presentaba sintomatología de reflujo; la presentación clínica principal eran otros síntomas, como dolor posprandial, disfagia, anemia y síntomas respiratorios graves.
Todos estos factores hacen que la presencia de este tipo de hernias de hiato grandes se considere una indicación quirúrgica, a pesar de la edad avanzada de los pacientes que las presentan73, dado que a pesar del riesgo que supone la cirugía se observa un incremento en la calidad de vida de estos pacientes ancianos dado la mejoría de la sintomatología respiratoria que habitualmente presentan74.
La resolución quirúrgica de estas hernias se ha considerado tradicionalmente un desafío para el cirujano, dado el alto índice que recidivas que presenta, que llega a alcanzar el 42% de los casos, y ha sido objeto de debate incluso su forma de abordaje, por toracotomía o por laparotomía; actualmente el abordaje laparoscópico muestra resultados prometedores, a pesar del reto que supone para el cirujano, por lo que en la mayoría de los centros con experiencia en cirugía de hiato por laparoscopia se convertirá en la vía de abordaje de elección75,76.
Los principios básicos para evitar la recidiva77 de estas hernias son la reducción de la hernia, la reducción y la escisión del saco, el cierre de la crura y la creación de una funduplicatura, pudiendo realizar una pexia o no de la cara anterior gástrica a la pared abdominal. Pero 2 de los factores actualmente implicados en este alto índice de recidivas asociados a esta técnica son la presencia de esófago corto y la rotura de los pilares que han sido cerrados durante la intervención. Respecto al primer factor lo importante es realizar una correcta disección del esófago medio y distal y una correcta disección del saco herniario. Respecto de la rotura de los pilares lo que se ha propuesto es el uso sistemático, o selectivo ante pilares debilitados, de una malla para reforzar la zona, con lo que se consigue reducir el número de recidivas a cifras tan insignificantes como el 1,9%78, aunque aún queda por determinar el tipo de malla más apropiada y el mejor método para colocarla para evitar complicaciones asociadas a ésta.
Otra consideración que se debe tener en cuenta en los pacientes ancianos que son sometidos a este tipo de intervención es la asociación que suelen tener a una alteración de la motilidad del cuerpo esofágico debido a la edad avanzada, por lo que se discute sobre el tipo de funduplicatura realizar para disminuir la presencia de disfagia en el postoperatorio79.
Cirugía laparoscópica del colon en el anciano
El beneficio de la colecistectomía laparoscópica ha sido universalmente reconocido, y se ha convertido en el procedimiento de elección para la colelitiasis sintomática, pero la colectomía asistida por laparoscopia no ha tenido tanta aceptación, a pesar del hecho de que la colectomía laparoscópica ha sido probada como segura y factible, con tasas de complicaciones similares al procedimiento abierto80-83. En varios estudios no aleatorizados no se ha demostrado que el abordaje laparoscópico aumente las recurrencias en los portales de acceso o que disminuya la supervivencia cuando se realiza la resección de colon por esta vía de acceso por enfermedad tumoral84-87; diferentes estudios controlados multicéntricos, aleatorizados y prospectivos están actualmente en marcha para contestar definitivamente esta cuestión88.
La incidencia de enfermedad colónica benigna y maligna aumenta con la edad y la mayoría de las intervenciones de colon y recto tiene un alto grado de complejidad; el abordaje laparoscópico es un reto técnico para el cirujano en este grupo de pacientes.
Las ventajas de la colectomía laparoscópica incluyen disminución del dolor postoperatorio, reinstauración del tránsito más rápida, y menor estancia postoperatoria80,89. Estas ventajas pueden ser más beneficiosas en los ancianos90-92, que a menudo tienen condiciones de comorbilidad que llevan a un alto número de complicaciones postoperatorias y estancias prolongadas93-96. Un estudio reciente ha mostrado una disminución de la morbilidad y una mayor independencia postoperatoria en los ancianos sometidos a colectomía laparoscópica en comparación con los intervenidos por vía abierta92, aunque se han publicado pocos datos respecto a la posible ventaja selectiva de la colectomía laparoscópica en la población anciana90. Recientes estudios que comparan la resección colónica abierta con laparoscópica en pacientes mayores de 75 años19 y en mayores de 8097 han encontrado una disminución en el uso de narcóticos, una reinstauración del tránsito más temprano y una menor estancia en los pacientes sometidos a técnica laparoscópica, con la misma tasa de morbimortalidad en ambos grupos, aunque varios estudios publicados han demostrado que la morbilidad en este grupo de pacientes es menor en los intervenidos por vía laparoscópica90,92,98.
Un hecho importante relacionado con este grupo de pacientes es la tasa de complicaciones respiratorias, que podría reducirse tras el abordaje laparoscópico en comparación con la resección abierta, como ha sido demostrado en un estudio aleatorizado publicado por Schwenk et al99. Pero, en cualquier caso, la duración de la cirugía y la estancia en cuidados intensivos es significativamente más prolongada en los pacientes mayores de 70 años, aunque disminuye a medida que aumenta la experiencia.
En general, aunque varios estudios han documentado que con la edad aumentan la morbilidad y la mortalidad tras la resección colorrectal94,95,100,101, recientes estudios han demostrado que la cirugía electiva en el anciano puede hacerse de forma segura, con una morbimortalidad similar a los jóvenes93,96,102, especialmente si la cirugía es mínimamente invasiva, y no se han demostrado diferencias estadísticamente significativas entre los grupos de jóvenes y de ancianos en relación con las complicaciones (el 11 frente al 14%) y la tasa de conversión (el 8 frente al 11%) o duración del íleo postoperatorio (2,8 frente a 4,2 días)102.
Cirugía laparoscópica gástrica en el anciano
La cirugía gástrica es una enfermedad de la edad. La cirugía del cáncer es segura para los ancianos, y no debería denegarse en base a un criterio de edad cronológica. La curabilidad del cáncer en el anciano se basa en la tolerancia individual a una cirugía mayor. Los estudios han demostrado una marcada reducción de la morbilidad y mortalidad asociada a la cirugía gástrica en los ancianos durante las pasadas dos décadas. Las razones pueden ser multifactoriales, e incluyen una mejor selección de los pacientes, mejor control perioperatorio de la enfermedad concomitante, una mayor atención a la nutrición postoperatoria, mejora en las técnicas operatorias, uso de profilaxis antibiótica, de la úlcera de stress y de la tromboembolia. Los beneficios de la gastrectomía asistida por laparoscopia, en comparación con la convencional, incluye menor dolor postoperatorio, rápida reinstauración de la función intestinal y menor estancia postoperatoria5,103-105. En cualquier caso, no hay series publicadas especialmente dirigidas a valorar las indicaciones, contraindicaciones o ventajas de la gastrectomía laparoscópica en los ancianos. Ballesta et al26 han descrito 3 fallecimientos en 12 gastrectomías por carcinoma. Este elevado número de muertes puede relacionarse con la curva de aprendizaje, con la naturaleza de la enfermedad y con el prolongado tiempo quirúrgico, los cuales han afectado negativamente la ya comprometida función cardiorrespiratoria de algunos de estos pacientes. Son necesarias series mayores para evaluar los beneficios de la resección gástrica por carcinoma, habitualmente asociada con pacientes mayores de 65 años, y cómo evitar las complicaciones asociadas a este procedimiento.