La pericia y la excelencia en Psicología Clínica están siendo objeto de renovado interés en el panorama internacional. Cómo hacen su trabajo los psicólogos clínicos, respecto a qué tratamientos psicológicos aplican, explica gran parte de la variabilidad de los resultados al finalizar el tratamiento. La evidencia relativa a los efectos de la pericia es contradictoria; en gran parte, debido a la ausencia de una definición operativa de consenso. La presente revisión narrativa opinática analiza el estado de la cuestión, presenta una propuesta de definición y busca estimular el debate para que académicos y clínicos contemplen la pericia como una variable clave de la efectividad de los tratamientos. Finalmente, se reflexiona sobre el modelo formativo en Psicología Clínica de nuestro entorno y la forma de sistematizar el entrenamiento y la supervisión promoviendo la excelencia en el desempeño clínico a lo largo de todo el ciclo profesional.
Expertise and excellence in Clinical Psychology are receiving renewed interest in the international scene. How clinical psychologists do their work, depending on which psychological treatments they apply, explains a large amount of the variability in treatment outcomes. Evidence concerning the expertise effects is largely contradictory owing to the absence of an operational consensus definition. The present opinative narrative review attempts to analyze the literature on the topic, proposes a definition and pursues to stimulate the debate among academics and clinicians to consider the expertise as a key variable in treatment effectiveness. The Spanish training model in Clinical Psychology is discussed, aiming to systematize the training and supervision in order to promote excellence in clinical performance throughout the professional cycle.
Desde finales del siglo pasado se ha incrementado la demanda de tratamiento en salud mental (Chisholm, Sweeny, Sheehan, Rasmussen, Smit, Cuijpers y Saxena, 2016). A pesar de la clara, notable y sólida evidencia acumulada en los últimos 30 años por los tratamientos psicológicos (Chambless y Hollon, 1998; Wampold y Imel, 2015), los pacientes que acuden a sus centros de salud en busca de tratamiento reciben significativamente mayor cantidad de psicofármacos que psicoterapia (Olfson y Marcus, 2010). Por otro lado, es conocido que en nuestro sistema público de salud aquellos pacientes que finalmente reciben tratamientos de corte psicoterapéutico lo hacen con una periodicidad y nivel de intensidad que no son los adecuados cuando se atiende a las recomendaciones de las guías de práctica clínica. Este pobre acceso a tratamiento psicológico y su inadecuación en el formato cuando finalmente se ofrece no deja de sorprendernos, especialmente desde la perspectiva de los pacientes que habitualmente prefieren la psicoterapia sobre la psicofarmacología (McHugh, Whitton, Peckham, Welge y Otto, 2013). Si bien la Organización Mundial de la Salud (Chisholm et al., 2016) parece apostar por la relevancia de los tratamientos psicológicos como una de las medidas capitales en la reducción de la carga por morbilidad asociada a los trastornos mentales, en clara expansión desde 1990, el campo de los tratamientos psicológicos o de la psicoterapia ha sufrido diversas controversias y tensiones en las últimas dos décadas que siguen candentes, generando literatura de interés científico y clínico.
Desde 1998 la presión ejercida sobre las agencias de salud en general, y los psicólogos clínicos en particular, ha ido creciendo en torno a la administración de tratamientos basados en la evidencia, estructurados (basados en un manual de referencia), de naturaleza focalizada y tiempo limitado (Chambless y Hollon, 1998; Miller, Hubble y Wampold, 2017). Más allá de las virtudes evidentes de este hito del campo de la Psicología Clínica, en ciertos casos la expectativa de fondo parece ser resolver complejos trastornos mentales de larga evolución en unas 12 o 20 sesiones. Aunque la evidencia del listado de tratamientos breves de Chambless y Hollon (1998) es robusta, existe un importante margen para la mejora. Por ejemplo, en los ensayos clínicos, solo un 60% de los pacientes alcanzan la recuperación clínica y entre un 5 y un 10% empeoran durante el tratamiento (Lambert, 2013; Lilienfeld, 2007). Respecto a la tasa de abandonos prematuros, esta oscila entre un 20 y un 60% en función de cómo se defina «prematuro» (Swift, Greenberg, Whipple y Kominiak, 2012). Por otro lado, no es menos cierto que constriñe y supone cierta rigidez para la organización del tratamiento psicológico en los servicios de salud mental y para la propia práctica de los psicólogos clínicos al inducir una organización de los tratamientos casi de manera exclusiva en torno a los aspectos técnicos en contraposición a los relacionales (e.g., la alianza terapéutica) que han probado consistentemente ser más decisivos en la eficacia de los tratamientos psicológicos (Hill, Spiegel, Hoffman, Kivlighan y Gelso, 2017; Norcross, 2011; Wampold y Imel, 2015). Finalmente, el gran olvidado es la figura del psicoterapeuta que se antoja como una suerte de proveedor bien entrenado de técnicas de probada eficacia.
A pesar de lo anterior, no cabe duda de que la psicoterapia es un acto de naturaleza decididamente interpersonal donde dos seres humanos, cada uno con su bagaje y rol en el acto clínico, pueden construir una solución a los síntomas y al malestar del paciente (Prado-Abril, García-Campayo y Sánchez-Reales, 2013; Safran y Segal, 1990). En relación con ello cabe señalar que la contribución del psicoterapeuta a los resultados de la psicoterapia se sitúa en torno a un 9% de la variabilidad del cambio (Miller et al., 2017) y que el peso específico de la técnica se sitúa alrededor del 15% (Lambert, 2013). En cualquier caso, como se ha señalado, es complejo separar los efectos de las diferentes partes implicadas al ser un proceso en el que las variables actúan armónicamente entrelazadas como un todo (Norcross, 2011). ¿En qué momento un reflejo emocional genuino de la persona del terapeuta se convierte en una técnica de regulación emocional? O ¿hasta qué punto es un factor técnico (entrenable) o relacional (dado que contribuye a construir y consolidar la alianza)? Estas son preguntas de difícil respuesta y variables de esquiva operacionalización que ponen de relieve la importancia de la figura del profesional que atiende al paciente. Otras menos complejas, pero no menos importantes, son su formación y credenciales. Por ejemplo, Seekles, Cuijpers, Kok, Beekman, van Marwijk y van Straten (2013) encontraron en un metaanálisis que en el tratamiento psicológico de la ansiedad en atención primaria este era más eficaz cuando lo proporcionaba un psicólogo clínico. Específicamente se obtuvo un tamaño del efecto grande (d=.92) cuando el tratamiento lo aplicaban psicólogos clínicos, mientras que se obtuvo un tamaño del efecto pequeño (d=.21) cuando el mismo tratamiento lo aplicaban médicos de atención primaria y estudiantes de nivel máster específicamente entrenados. Este tipo de estudios son de gran trascendencia, ya que permiten apreciar la importancia del oficio que nos ocupa. Durante mucho tiempo se ha pensado (y se sigue pensando) en el campo de la psicoterapia que la herramienta es más importante que lo que hacemos con ella o cómo la utilizamos. Ser experto o tener un alto nivel de pericia en el desempeño profesional quizá es una variable clave en la eficacia de los tratamientos psicológicos (Hill et al., 2017; Norcross y Karpiak, 2017). De hecho, la APA Presidential Task Force on Evidence-Based Practice (2006) define la práctica basada en la evidencia (PBE) como la integración de la mejor evidencia empírica disponible con la pericia clínica en el contexto de las características, cultura y preferencias del paciente. Por lo tanto, la pericia es un aspecto integrado y difícil de diferenciar de la PBE.
En adelante, utilizaremos de manera intercambiable y equivalente los conceptos de ser experto, excelencia clínica y pericia en el desempeño profesional en alusión al concepto anglosajón expertise. Así mismo, existen diversos ámbitos de la Psicología Clínica en los que se puede ser experto en diferente grado, a saber: la evaluación, el diagnóstico, la formulación de casos, la capacidad para vincularse con el paciente o la implementación de tratamientos, entre otros. Aquí abordaremos de manera preliminar y en exclusiva la pericia en la aplicación de tratamientos. Recientemente, la excelencia está siendo objeto de un renovado interés (Hill et al., 2017; Rousmaniere, Goodyear, Miller y Wampold, 2017) y la ya clásica definición de Shanteau (1992) presenta claros signos de fatiga (Shanteau y Weiss, 2014). Según dicha definición, la pericia versa sobre el incremento de la calidad en el desempeño profesional que se obtiene por la acumulación de experiencia clínica (Tracey, Wampold, Goodyear y Lichtenberg, 2015). Sin embargo, Hill et al. (2017) enfatizan y nos recuerdan la importancia de no cometer el error de equiparar el incremento de experiencia con la excelencia en la práctica clínica. De hecho, tal y como señalan lúcidamente, cualquier profesional puede incrementar la calidad de su desempeño con práctica, es decir, acumulando experiencia, y no por ello dejar de ser mediocre si ese era su punto de partida. En consecuencia, siguen vigentes las conclusiones del metaanálisis de Stein y Lambert (1995), que concluían que el incremento en experiencia se relaciona de forma modesta con una menor tasa de abandono del tratamiento y una mejora de los resultados al finalizar el mismo. En la misma dirección apunta un reciente estudio longitudinal realizado en entorno natural, esto es, en contexto clínico real, que abarca un período de 18 años y una muestra que incluye 6,591 pacientes tratados por 170 psicoterapeutas (Goldberg, Rousmaniere, Miller, Whipple, Nielsen, Hoyt y Wampold, 2016). En dicho estudio se observa una mejora en el resultado de los tratamientos asociado a la experiencia estadísticamente significativa pero pequeña; sin embargo, el dato más revelador es que la puntuación entre psicólogos clínicos dista de ser homogénea respecto a la media aritmética. Mientras unos mejoran por encima de la media, otros empeoran en su desempeño con el incremento de experiencia. Estos resultados recuerdan al célebre estudio de Okiishi, Lambert, Nielsen y Ogles (2003) que demostraba la existencia de «super-psicoterapeutas» (supershrink): aquellos que de una manera consistente logran cambios clínicamente significativos y estables en el tiempo en sus pacientes desde las primeras sesiones y que se encuentran en un nivel de desempeño claramente superior cuando se organizan los datos en torno a la media y con una distribución normal. Cabe resaltar que esta variabilidad entre clínicos y la efectividad de su desempeño es un efecto estable a lo largo de la literatura especializada (Baldwin y Imel, 2013; Miller, Hubble, Chow y Seidel, 2013; Miller, Hubble y Duncan, 2007; Wampold y Brown, 2005).
En consecuencia, llegados a este punto, y de acuerdo con Hill et al. (2017), parece más importante lo que se hace con la práctica clínica que la mera acumulación de la misma per se. Así mismo, a la hora de hablar de experto, se aprecia que existe algo más que la experiencia que permanece en la sombra sobre la figura del psicoterapeuta, especialmente en lo que se refiere a los más talentosos. Por ende, participaremos de su definición sobre «los maestros de la psicoterapia», los «super-psicoterapeutas» o aquellos que resultan ser «lo mejor de lo mejor» en el campo del tratamiento psicológico. Luego, «la pericia en la práctica de la psicoterapia se define como la manifestación de los mayores niveles y estándares de habilidad, competencia, desempeño profesional y eficacia» (Hill et al., 2017, p. 9). Sin duda, una definición del constructo más cercana a la excelencia que la definición clásica de Shanteau (1992). Como, de hecho, reconoce el propio Shanteau actualmente (Shanteau y Weiss, 2014). Pero ¿cómo se alcanza dicho estado de desempeño clínico? Y ¿en qué consiste exactamente la excelencia en la aplicación de tratamientos psicológicos? En adelante intentaremos ofrecer una explicación tentativa.
Una tarea hercúleaEn un sistema educativo y formativo como el nuestro en el cual las competencias y las habilidades que cabe adquirir a nivel de grado, posgrado, especialidad y en adelante a través de la formación continuada se dan por sentadas, se asumen y rara vez se verifican; plantearse hablar de excelencia en el sentido de la definición propuesta es, a todas luces, y convergiendo con Norcross y Karpiak (2017), una tarea hercúlea. En los antecedentes hemos bosquejado que la excelencia existe, pero también que es escurridiza en cuanto a su definición y operativización explícita. Aspecto imprescindible ya que nos referimos a una variable que debería explicar parte de la eficacia diferencial en el resultado de los tratamientos en función del profesional y que debe ser susceptible de análisis e investigación empírica. Sobre este objetivo, se ha comentado que identificar y desarrollar la excelencia de la práctica clínica requiere de una energía y coraje de la que muchos mortales carecen (Norcross y Karpiak, 2017). Lo cual sugiere al mismo tiempo que es una labor admirable que vale la pena intentar, como también lo es trabajar a diario con el sufrimiento humano.
Como ya hemos señalado, la investigación en psicoterapia es clara en torno a la superioridad de los aspectos de la relación sobre los aspectos técnicos (o derivados del modelo teórico). Es decir, un tratamiento psicológico será tanto o más eficaz en la medida en que el psicólogo clínico sea competente en la construcción de un vínculo duradero y de confianza con el paciente, realice una formulación clínica del caso ajustada a las necesidades del paciente y construya un tratamiento adaptado al diagnóstico del paciente, especialmente si este es transdiagnóstico y se acompasa a las características personales del paciente (Norcross, 2011; Wampold y Imel, 2015). Para ello, sin ser exhaustivos (véase a tal efecto Norcross [2011]), algunas de las competencias más importantes que deben caracterizar al psicólogo clínico son la capacidad empática, el nivel de congruencia, la capacidad de colaborar (flexibilidad vs. dogmatismo), la monitorización u obtención sistemática de la evolución clínica del paciente sesión a sesión, el ajuste del tratamiento momento a momento en función de la evolución, la capacidad para manejar la contratransferencia y el entrenamiento en detección de amenazas a la alianza o la capacidad de reparación de las rupturas de la alianza cuando se producen. Es decir, el experto sería aquel que es capaz de reconocer los marcadores de manera consciente y ajustar la intervención a las necesidades del paciente y su condición disfuncional o trastorno (Norcross y Karpiak, 2017). Esto, por ejemplo, no escapará al clínico bregado, que en el campo de los trastornos de la personalidad la habilidad para adaptarse a las necesidades del paciente es probablemente uno de los aspectos más importantes y complejos del tratamiento (Prado-Abril, Sánchez-Reales y García-Campayo, 2016). En suma, el entrenamiento y mejora en las habilidades terapéuticas descritas predice significativamente el resultado final del tratamiento, huelga decir a estas alturas que sobre la elección de la técnica x ajustada al diagnóstico y (Chow, Miller, Seidel, Kane, Thornton y Andrews, 2015). Siendo especialmente cierto cuando, además, se incluye el feedback del paciente, es decir, la monitorización sistemática de su evolución sesión a sesión (Lambert, 2013). En este sentido, entendemos que se hace explícito el concepto de práctica deliberativa que pudiera mejorar el rendimiento de los psicólogos clínicos con el tiempo (Rousmaniere et al., 2017; ver Tablas 1 y 2). Sucintamente, la práctica deliberativa se define como el entrenamiento individualizado en habilidades seleccionadas específicamente por un experto para mejorar el desempeño del supervisado mediante la práctica repetida, el feedback y ajuste continuo, y el refinamiento sucesivo en el nivel de ejecución (Ericsson y Lehman, 1996, citado en Rousmaniere et al. [2017]). Por consiguiente, cabe complementar el actual entrenamiento en tratamientos basados en la evidencia con las habilidades de alta complejidad psicoterapéutica descritas para que los tratamientos funcionen adecuadamente, y en los máximos estándares de excelencia y efectividad, en los contextos clínicos.
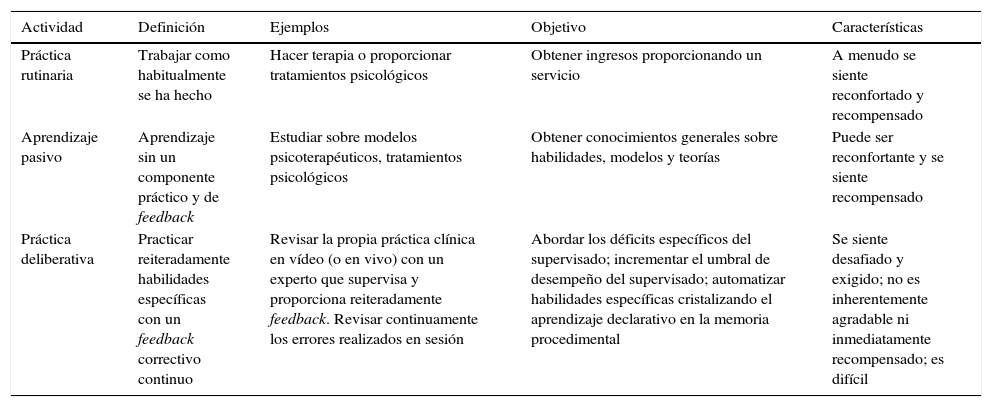
Comparación entre práctica rutinariaa, aprendizaje pasivo y práctica deliberativa
| Actividad | Definición | Ejemplos | Objetivo | Características |
|---|---|---|---|---|
| Práctica rutinaria | Trabajar como habitualmente se ha hecho | Hacer terapia o proporcionar tratamientos psicológicos | Obtener ingresos proporcionando un servicio | A menudo se siente reconfortado y recompensado |
| Aprendizaje pasivo | Aprendizaje sin un componente práctico y de feedback | Estudiar sobre modelos psicoterapéuticos, tratamientos psicológicos | Obtener conocimientos generales sobre habilidades, modelos y teorías | Puede ser reconfortante y se siente recompensado |
| Práctica deliberativa | Practicar reiteradamente habilidades específicas con un feedback correctivo continuo | Revisar la propia práctica clínica en vídeo (o en vivo) con un experto que supervisa y proporciona reiteradamente feedback. Revisar continuamente los errores realizados en sesión | Abordar los déficits específicos del supervisado; incrementar el umbral de desempeño del supervisado; automatizar habilidades específicas cristalizando el aprendizaje declarativo en la memoria procedimental | Se siente desafiado y exigido; no es inherentemente agradable ni inmediatamente recompensado; es difícil |
Fuente: adaptado de Rousmaniere et al. (2017).
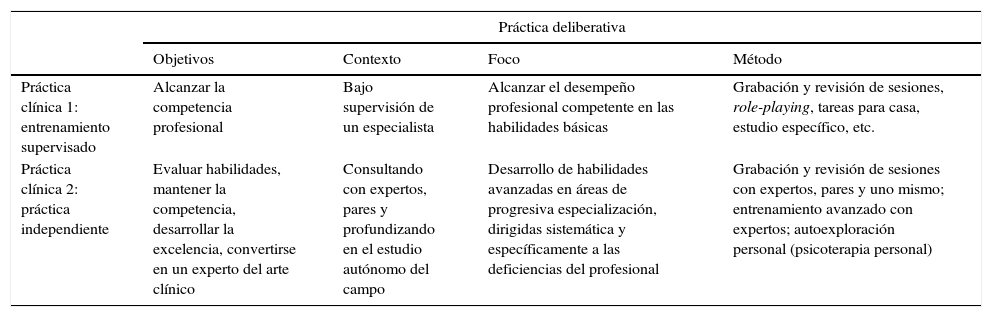
Objetivos, contexto, foco y método de la práctica deliberativa a lo largo de la trayectoria profesional
| Práctica deliberativa | ||||
|---|---|---|---|---|
| Objetivos | Contexto | Foco | Método | |
| Práctica clínica 1: entrenamiento supervisado | Alcanzar la competencia profesional | Bajo supervisión de un especialista | Alcanzar el desempeño profesional competente en las habilidades básicas | Grabación y revisión de sesiones, role-playing, tareas para casa, estudio específico, etc. |
| Práctica clínica 2: práctica independiente | Evaluar habilidades, mantener la competencia, desarrollar la excelencia, convertirse en un experto del arte clínico | Consultando con expertos, pares y profundizando en el estudio autónomo del campo | Desarrollo de habilidades avanzadas en áreas de progresiva especialización, dirigidas sistemática y específicamente a las deficiencias del profesional | Grabación y revisión de sesiones con expertos, pares y uno mismo; entrenamiento avanzado con expertos; autoexploración personal (psicoterapia personal) |
Fuente: adaptado de Miller et al. (2017) y Rousmaniere et al. (2017).
Sin menoscabo de otros itinerarios legítimos en la práctica sanitaria de nuestro entorno; a la luz de la Tabla 1, se antoja difícil entrever un modelo formativo que se ajuste mejor a los requisitos de un sistema de entrenamiento en práctica deliberativa que el modelo de residencia, que actualmente conduce en España a la especialidad en Psicología Clínica tras 4 años de entrenamiento progresivo, supervisión constante y autonomía y responsabilidad crecientes. Se trata de un sistema que bien cuidado y perfeccionado podría cumplir con los citados criterios. En cualquier caso, no queremos sugerir que sea un modelo de excelencia ya que la búsqueda de la excelencia prosigue una vez el residente es especialista y se desempeña como adjunto, pero sí una maravillosa oportunidad para inocular ese espíritu en los residentes para el resto de su carrera profesional. La excelencia en la práctica clínica versa en gran medida sobre la personalidad, actitudes y valores del profesional (véase el estilo personal del terapeuta en Fernández-Álvarez, Gómez y García [2015]). Como se aprecia en la Tabla 1 es el camino más difícil, requiere de una elevada tolerancia a la frustración, una búsqueda implacable de la mejora continuada y no es inmediatamente reconfortante. En cierto sentido, requiere de un elevado amor por el trabajo bien hecho, de sacrificio, coraje, tolerancia a la adversidad y de capacidad de gestión de las vicisitudes no solo de la terapia, sino de la propia vida privada. Algunos autores, como Mahoney (1991), opinan que el oficio de psicoterapeuta, trabajar como psicólogo clínico, no es agradable ni sencillo, pero es altamente gratificante, y por ello seguimos en el empeño. No nos cabe duda de que esto influye en la relación con los pacientes y en el resultado de los tratamientos, también que las diferencias individuales son amplias y heterogéneas y, finalmente, que solo unos pocos están dispuestos a aceptar el sacrificio que supone el desafío de convertirnos en aquello que nuestro potencial nos permita para dar nuestra mejor versión a los pacientes.
Criterios para evaluar la excelencia: una propuestaHemos dibujado a grandes trazos los motivos de la búsqueda de la excelencia. Somos conscientes de que apenas hemos contestado a la pregunta y que, en gran medida, queda al servicio de la motivación intrínseca de los futuros psicólogos clínicos. Y, hasta cierto punto, así es. De ahí, la presentación del tema para iniciar un debate pertinente y necesario sobre la calidad de la formación posgraduada. En el citado estudio de Goldberg et al. (2016), como ya adelantábamos tácitamente, apenas se encuentra mejoría en el desempeño profesional (en general, atendiendo a las medias) una vez se iniciaba la práctica profesional independiente sin supervisión y, en consecuencia, sin práctica deliberativa. Sin entrar a valorar que en la mayoría de los estudios revisados el talento, los outliers, queda ensombrecido por la ley de los grandes números, las conclusiones invitan a replantearse cómo deberían ser los programas de formación continuada para los especialistas del Sistema Nacional de Salud, así como para otros profesionales del ámbito privado, y sensibilizar a las instituciones sanitarias y académicas sobre el desarrollo de modelos formativos basados en la evidencia (APA Presidential Task Force on Evidence-Based Practice, 2006; Beck, Castonguay, Chronis-Tuscano, Klonsky, McGinn y Youngstrom, 2014).
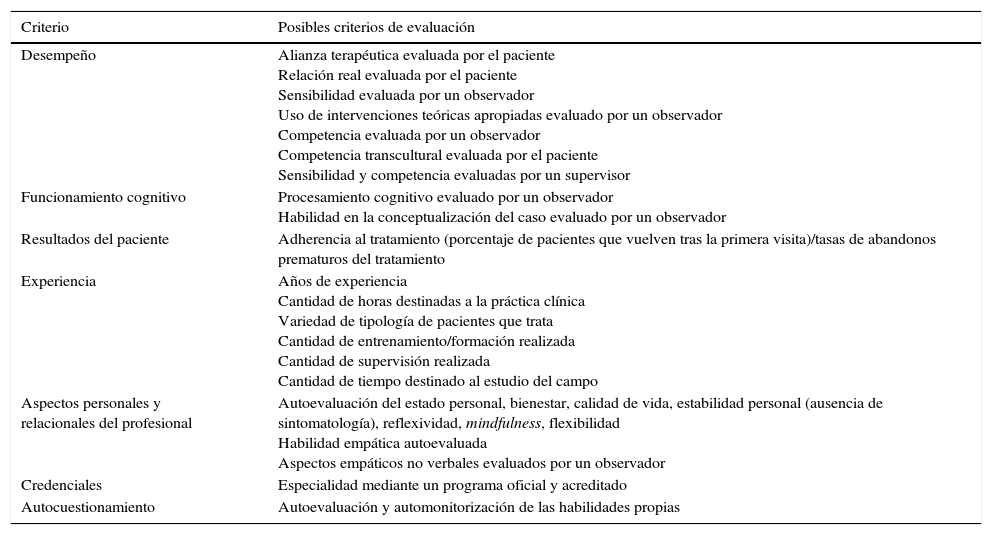
Llegados a este punto procede esbozar cuáles podrían ser los componentes de una práctica experta o de excelencia. A este requisito, en nuestra opinión, una vez revisada la literatura, destaca el esfuerzo realizado por la Dra. Clara Hill y su equipo de la Universidad de Maryland (Hill y Knox, 2013; Hill et al., 2017) por sistematizar y organizar el campo de estudio que nos ocupa. A modo de sumario se recogen los principales componentes de la pericia en la Tabla 3 y se describen brevemente a continuación, más como una presentación del modelo que como una justificación del mismo, lo cual excedería sobremanera las restricciones de espacio de este trabajo.
Criterios y medidas relacionadas para evaluar el nivel de pericia y excelencia clínica
| Criterio | Posibles criterios de evaluación |
|---|---|
| Desempeño | Alianza terapéutica evaluada por el paciente Relación real evaluada por el paciente Sensibilidad evaluada por un observador Uso de intervenciones teóricas apropiadas evaluado por un observador Competencia evaluada por un observador Competencia transcultural evaluada por el paciente Sensibilidad y competencia evaluadas por un supervisor |
| Funcionamiento cognitivo | Procesamiento cognitivo evaluado por un observador Habilidad en la conceptualización del caso evaluado por un observador |
| Resultados del paciente | Adherencia al tratamiento (porcentaje de pacientes que vuelven tras la primera visita)/tasas de abandonos prematuros del tratamiento |
| Experiencia | Años de experiencia Cantidad de horas destinadas a la práctica clínica Variedad de tipología de pacientes que trata Cantidad de entrenamiento/formación realizada Cantidad de supervisión realizada Cantidad de tiempo destinado al estudio del campo |
| Aspectos personales y relacionales del profesional | Autoevaluación del estado personal, bienestar, calidad de vida, estabilidad personal (ausencia de sintomatología), reflexividad, mindfulness, flexibilidad Habilidad empática autoevaluada Aspectos empáticos no verbales evaluados por un observador |
| Credenciales | Especialidad mediante un programa oficial y acreditado |
| Autocuestionamiento | Autoevaluación y automonitorización de las habilidades propias |
Fuente: adaptado de Hill et al. (2017). Versión completa en el trabajo original.
Del mismo modo que la pericia, el desempeño profesional es difícil de definir y evaluar (Tracey et al., 2015), pero de acuerdo con Hill et al. (2017) compartimos que es el aspecto nuclear de la excelencia clínica. Para entender este concepto es necesario reconocer que los aspectos técnicos (e.g., tratamientos basados en la evidencia) acaecen en el contexto de una compleja relación terapéutica que facilita y maximiza la eficacia de las intervenciones (Lambert, 2013; Mahoney, 1991; Norcross, 2011; Prado-Abril et al., 2013; Prado-Abril et al., 2016; Safran y Segal, 1990). Un desempeño eficaz radica en la habilidad para generar esperanza en el paciente; la noción de una relación genuina y auténtica desde la perspectiva del paciente; la construcción de una sólida alianza de trabajo; una formulación del caso ajustada a las necesidades del paciente, sus características personales y su cultura de referencia; la implementación de un tratamiento técnico teóricamente bien definido, basado en la evidencia, derivado de la formulación y aplicado con competencia y maestría; y la flexibilidad personal y sensibilidad suficientes para captar los estados mentales y necesidades del paciente momento a momento para monitorizar el cambio y la evolución, acompasando la velocidad de la intervención y la selección de las técnicas al servicio del paciente (Baldwin y Imel, 2013; Mahoney, 1991). En resumen, el desempeño profesional competente supone ser experto en una importante variedad de habilidades específicas, susceptibles de entrenamiento y de mejora a lo largo del tiempo con práctica deliberativa, que resulta en una suerte de amalgama entre factores técnicos y relacionales (Hill et al., 2017; Rousmaniere et al., 2017).
El funcionamiento cognitivo como criterio de la pericia y la excelencia clínicaLos expertos acumulan una ingente cantidad de información sobre su campo de actuación: tipologías de pacientes, técnicas, modelos, situaciones difíciles en consulta, amenazas a la alianza, facilitadores de la relación, marcadores de momento de intervención, etc. Los expertos además organizan toda esta información de una manera muy particular en relación con los profesionales con menor pericia (Kahneman, 2011). Sucintamente, los expertos (a) perciben regularidades y patrones con significado extrayendo la información relevante e ignorando la irrelevante rápidamente; (b) tienen una excelente memoria a corto y largo plazo para la información relativa a su dominio de actuación; (c) ejecutan habilidades básicas dentro de un amplio repertorio relativo a su área de dominio de forma automática, rápida y efectiva; (d) dedican un tiempo considerable a reflexionar sobre la naturaleza de los problemas clínicos y a valorar las medidas pertinentes; (e) analizan los problemas en profundidad (en oposición al nivel superficial), y (f) son críticos con sus hipótesis y su actuación; se autocuestionan, utilizando con talento las habilidades de autoevaluación (Boekaerts, 1991; Kruger y Dunning, 1999).
Los resultados del paciente (del tratamiento) como criterio de la pericia y la excelencia clínicaLos pacientes en tratamiento con psicólogos clínicos expertos deberían obtener los mejores resultados en contraste con los aprendices (noveles, residentes) y los malos psicólogos clínicos o pseudoterapeutas (pseudoshrinks) (Miller et al., 2007; Okiishi et al., 2003; Seekles et al., 2013). Esta tesis está bien documentada empíricamente en dos fuentes de información, a saber: (a) el análisis de la vinculación y los abandonos prematuros de los pacientes (Goldberg et al., 2016; Lambert, 2013; Swift et al., 2012) y (b) el análisis del rendimiento de los profesionales evaluado con pruebas estandarizadas completadas por sus pacientes (Baldwin y Imel, 2013; Okiishi et al., 2003; Okiishi, Lambert, Eggett, Nielsen, Dayton y Vermeersch, 2006).
La experiencia como criterio de la pericia y excelencia clínicaGran parte de la literatura sobre pericia y excelencia clínica versa sobre la experiencia clínica y ya se ha revisado previamente lo problemático que resulta. No se encuentra relación significativa entre ambas variables (Okiishi et al., 2006; Wampold y Brown, 2005) y cuando se encuentra esta es pequeña (Goldberg et al., 2016; Owen, Wampold, Kopta, Rousmaniere y Miller, 2016; Stein y Lambert, 1995). Probablemente, como reflexionan meridianamente Hill et al. (2017), parte del problema sea la conceptualización unidimensional de la experiencia (años de práctica) cuando, ciertamente, se trata de un constructo multidimensional que engloba los años de experiencia, el tipo y variedad de dispositivos en los que el profesional se forma, el tipo y variedad de pacientes con los que se trata, la intensidad del entrenamiento/formación, la exhaustividad de la formación (vs. circunscrita a un modelo y entorno asistencial concretos), la calidad y modelo de supervisión y, por último, la más importante, la calidad y cantidad de práctica deliberativa que se realiza más allá del periodo de formación posgraduada, es decir, durante el periodo de práctica clínica autónoma e independiente (ver Tabla 2).
Aspectos personales y relacionales del profesional como criterio de pericia y excelencia clínicaEn la clínica es habitual escuchar a los pacientes vinculados y agradecidos aquello de que su psicoterapeuta no es sustituible. Pensamos que ello tiene que ver con las cualidades personales y relacionales de la persona del psicólogo clínico. Las cualidades personales incluyen aspectos relativos a la salud mental del profesional como su apertura a las personas y la vida, la estabilidad emocional (vs. el neuroticismo), la autoaceptación y un profundo conocimiento de sí mismo, entre otras. Por su parte, las cualidades relacionales versan sobre su capacidad para establecer relaciones cálidas, íntimas y afectivas que facilitan la conexión emocional (dentro de los límites y parámetros de la relación terapéutica) con sus pacientes. En apoyo a estas variables, se ha observado que los buenos psicoterapeutas son sensibles, se preocupan y cuidan de sus pacientes, son simpáticos, presentan una elevada capacidad de autocontrol, tienen una mirada positiva de sí mismos y de los demás, gestionan adecuadamente y balancean la contratransferencia, están satisfechos con su trabajo, toleran las relaciones de soporte, dependencia y turbulentas, se dedican con ahínco a que sus pacientes prosperen en sus procesos personales y son flexibles (Luborsky, McLellan, Woody, O’Brien y Auerbach, 1985). Además, los «maestros de la terapia» (identificados como tales por sus pares) son lectores voraces, tienen una vida rica en experiencias que utilizan al servicio de sus pacientes, valoran la complejidad, toleran la ambigüedad, son emocionalmente receptivos y contenedores, gozan de salud mental, se preocupan por cómo su estado emocional puede influir en su trabajo, tienen buenas habilidades sociales, creen en la importancia y la potencia de la alianza terapéutica y no rehúyen las relaciones de intimidad con sus pacientes, sino que entienden que son un fuerte catalizador del proceso de cambio humano (Jennings y Skovholt, 1999; Mahoney, 1991).
Las credenciales como criterio de pericia y excelencia clínicaProsiguiendo con la revisión de Hill et al. (2017), cuyas recomendaciones parecen compartidas por la comunidad académica de Estados Unidos (APA Presidential Task Force on Evidence-Based Practice, 2006; Beck et al., 2014) o, como mínimo, por la División 29 (Sociedad para el Avance de la Psicoterapia) de la APA, cabe ubicar el camino hacia la excelencia a partir de la consecución de los estudios oficiales de doctorado en un programa de formación en psicoterapia. Esto es, a diferencia del PhD, equivalente al doctorado en nuestro entorno, el PsyD. Una especie de doctorado en Psicología Clínica que habría que entenderlo como más cercano al programa de residencia en Psicología Clínica del Estado español. Más allá de intereses espurios y ajenos al reconocimiento de la complejidad inherente en el desempeño de la Psicología Clínica (Fernández-García, Sánchez-Reales, Prado-Abril, Carreras, Gimeno-Peón y Bermúdez-Míguez, 2017), dichas credenciales garantizan el mínimo nivel de competencia que éticamente debe exigirse a los profesionales para ejercer con ciertas garantías (Beck et al., 2014; Hill et al., 2017). En cualquier caso, señalado lo anterior, el ciclo en la búsqueda de la excelencia va más allá de la titulación de acceso a la práctica autónoma, dura toda la vida y tiene que ver con la formación continuada, el entrenamiento sistemático en habilidades que han probado estar basadas en la evidencia para mejorar los tratamientos psicológicos, la supervisión estrecha y, finalmente, con la cultura del esfuerzo, tanto profesional como personal (Rousmaniere et al., 2017). A diferencia de lo que muchas veces se aprecia en ciertos sectores profesionales de nuestro entorno, la consecución de la especialidad en Psicología Clínica, lejos de ser la culminación de un proceso, es el inicio del camino hacia la mejora continuada, el ejercicio responsable y cuidadoso, la supervisión externa (tal vez la psicoterapia personal) y, por último, quizás, la sofisticación y la excelencia del desempeño profesional.
Autocuestionamiento como criterio de pericia y excelencia clínicaHemos obviado el criterio relativo a la reputación por parecernos poco sostenible empíricamente, altamente subjetivo y excesivamente mediatizado por el tipo de sociedad y sus valores culturales. Puede verse, en cualquier caso, en el trabajo de referencia (Hill et al., 2017). Finalmente, concluimos este apartado con el autocuestionamiento, que consiste en comparar la propia percepción del desempeño con un criterio estándar, externo y objetivo (Boekaerts, 1991; Kruger y Dunning, 1999). En cierto sentido, evidencia la humildad y al tiempo el necesario coraje personal que supone someter a evaluación el trabajo propio. Estamos convencidos de que la práctica clínica mejoraría sobremanera con una política de puertas abiertas en la cual no hubiera que esconder el desempeño profesional de la mirada del otro. Esta actitud abierta hacia el enjuiciamiento objetivo y basado en criterios de excelencia, con el adecuado feedback para el profesional, ha probado incrementar el desempeño de los clínicos y los resultados de sus tratamientos (Rousmaniere et al., 2017). Por otro lado, es consistente la literatura que indica que los psicoterapeutas tienden a sobreestimar su nivel de competencia y el impacto de su práctica clínica en los pacientes (Spengler, White, Ægisdóttir, Maugherman, Anderson, Cook y Rush, 2009; Walfish, McAllister, O’Donnell y Lambert, 2012). Especialmente los profesionales menos competentes (pseudoshrinks), comparados con sus pares más excelsos (supershrinks), sobreestiman dramáticamente su habilidad y competencia en relación con un criterio externo objetivo (Kruger y Dunning, 1999; Lilienfeld, Ritschel, Lynn, Cautin y Latzman, 2014). Es decir, los buenos clínicos son significativamente más propensos a comprender los heurísticos y sesgos que guían, o potencialmente pueden hacerlo, su toma de decisiones, en especial con relación al sesgo de confirmación (Kahneman, 2011). Obvia señalar que un clínico capaz de reconocer sus zonas oscuras probablemente se situará en una posición en la que evalúe sistemáticamente la validez de sus impresiones clínicas, minimizando el riesgo de incurrir en la tendencia humana natural de seleccionar la información congruente y obviar la incongruente con la hipótesis de partida o preferida. Es decir, preservar la consistencia del autoconcepto y una valoración positiva de uno mismo (autoestima) es secundario respecto a comprender adecuadamente la situación clínica y mejorar en el desempeño (Boekaerts, 1991; Kahneman, 2011).
DiscusiónEl presente trabajo introduce un concepto complejo, la excelencia clínica. Cuestión trascendental que permanece actualmente, todavía, como un constructo esquivo a una definición operativa que permita evaluar sistemáticamente su impacto en la práctica clínica (Hill y Knox, 2013; Hill et al., 2017). Aunque hemos revisado y compartido, en gran parte, la definición de Hill et al. (2017), existen otras aproximaciones que impiden hablar de consenso en este campo de estudio (Norcross y Karpiak, 2017; Tracey, Wampold, Lichtenberg y Goodyear, 2014; Tracey et al., 2015). No obstante, los trabajos presentados en esta revisión certifican la evidencia empírica acumulada por los componentes propuestos y por algunas de las características personales de los psicólogos clínicos como ingredientes activos, en ocasiones cruciales, de la eficacia de los tratamientos psicológicos. Valga la invitación al campo de estudio de la excelencia en la práctica clínica como excusa para poner de relieve dos aspectos fundamentales del tratamiento psicológico: en primer lugar, la enorme complejidad que implica la implementación de un tratamiento psicológico que finalmente es efectivo para su cometido; y, en segundo lugar, la importancia cardinal de los aspectos relacionales, en consecuencia de la figura profesional que ofrece el tratamiento, sobre el protocolo de intervención que pierde su potencia en las manos equivocadas (Lambert, 2013; Lilienfeld, 2007; Mahoney, 1991; Norcross, 2011; Safran y Segal, 1990; Seekles et al., 2013). Se ha dicho sobre los aspectos técnicos que cuando uno solo tiene un martillo, todo lo trata como un clavo. Nos gustaría añadir que en la mente del experto hay más arsenal que un martillo, y más situaciones que clavar un clavo.
Los últimos tiempos, cerca de 20 años, hemos sido testigos del éxito del movimiento de los tratamientos basados en la evidencia (Chambless y Hollon, 1998). Más allá de las manidas e improductivas luchas entre orientaciones psicoterapéuticas, el éxito (merecido) ha supuesto cierto ensombrecimiento de los aspectos comentados en este trabajo y el énfasis técnico ha generado en ciertos sectores la ilusión de que los tratamientos psicológicos son susceptibles de desmantelamiento en principios activos que se pueden ofrecer por profesionales sanitarios sin la formación adecuada o suficiente e, incluso, a través de ordenadores o mediantes apps. Sin detenernos mucho en este punto, vale la pena citar el trabajo de Mohr y Begale (2014) en el que se identifican un total de 500 apps para teléfonos móviles relacionadas con la salud mental, de las cuales el 90% nunca llegan a ser utilizadas una vez descargadas e instaladas en los smartphones. Si bien la investigación al respecto está probando la eficacia de los tratamientos psicológicos asistidos por ordenador —de hecho en Inglaterra o Suecia, por citar dos ejemplos, son habituales en la cartera de servicios de atención primaria para los trastornos mentales comunes (Prado-Abril, 2016)—, adolecen de los mismos males que los servicios de salud mental tradicionales: los pacientes no enganchan, no se vinculan y abandonan los tratamientos en proporciones significativas (Miller et al., 2017; Swift et al., 2012). En el caso concreto de la depresión, en función del estudio, las tasas de abandono sin supervisión de un especialista en Psicología Clínica oscilan entre el 50% (Prado-Abril, 2016) y el 74% (Richards y Richardson, 2012).
En cualquier caso, no importa el rumbo que toma el movimiento de los tratamientos basados en la evidencia. Importa lo que podemos hacer y la revisión y reflexión en el campo especializado sobre el concepto más adecuado, en nuestra opinión, de «práctica basada en la evidencia» (APA Presidential Task Force on Evidence-Based Practice, 2006; Beck et al., 2014). Importa que tengamos la oportunidad de cooperar y entrenar sistemáticamente a los profesionales para hacer de ellos profesionales que persigan la excelencia clínica. Este aserto se ve rubricado en la literatura que revisa la pericia y la excelencia en la práctica clínica. Cuando los datos se analizan en profundidad no cabe lugar a dudas sobre qué es un tratamiento psicológico de calidad, quién lo debe proporcionar y cómo debe estar entrenado dicho profesional (Baldwin y Imel, 2013; Hill et al., 2017; Norcross, 2011; Okiishi et al., 2006; Rousmaniere et al., 2017). En el estado actual de las cosas en este país, y en el particular contexto del Sistema Nacional de Salud, cabe reivindicar la figura del psicólogo clínico, y su sistema de formación vía residencia, sobre otras opciones, como esa figura profesional. Por otro lado, y en un entorno que no favorece precisamente la aplicación de tratamientos psicológicos en las condiciones ideales, cabe reevaluar cómo mejorar el sistema de formación tanto durante el periodo de formación PIR como posteriormente a lo largo del ejercicio independiente.
Llegados a este punto, es importante señalar que no vamos a reinventar la rueda. Tal y como Hill y Knox (2013) recogen en una extensa revisión sobre la formación y supervisión en Psicología Clínica, la mayoría de los profesionales reconocen tres componentes centrales en su crecimiento y desarrollo profesional: el trabajo práctico con sus pacientes, la psicoterapia personal y la supervisión por un experto. Sobre la experiencia hemos revisado exhaustivamente el campo; sobre el efecto de recibir psicoterapia personal apenas hay estudios y las conclusiones no orientan en una dirección clara (Mahoney, 1991; Norcross, 2011), si bien nadie la desaconseja y mayoritariamente se recomienda; y, finalmente, la supervisión parece ser el mejor predictor de incremento del funcionamiento en el desempeño de los profesionales y de la eficacia de sus tratamientos, especialmente en formato de práctica deliberativa, pero suele abandonarse a medida que se acumulan años de práctica independiente. Entonces, el incremento en el desempeño cesa dibujando una curva de crecimiento que se torna plana, cuando no empeora (Goldberg et al., 2016; Rousmaniere et al., 2017). Se antoja obligatorio, quizás un deber, ética profesional, formarse durante toda la carrera profesional. En el momento actual es necesario espolear desde las primeras fases formativas el cultivo de la curiosidad, la búsqueda constante de un conocimiento personal y del campo de actuación cada vez más profundo, y que se encuentra en constante proceso de revisión y actualización, promoviendo su mantenimiento a lo largo de toda la trayectoria profesional, en lugar de dejarlo al albur de las características personales.
En relación con el sistema de formación PIR, actualmente representa una suerte de práctica deliberativa tácita y asistemática, lejos del estándar, basada fundamentalmente en a) la variedad de estrategias que los diferentes contextos asistenciales activan, b) la riqueza de la supervisión (muchas veces in situ, en sesión) de profesionales con trayectorias teórico-técnicas heterogéneas, y c) la intensidad del programa y la supervisión con pares. Integrar todo ello durante 4 años, sin lugar a dudas, nos pone ante unos profesionales muy especiales. Las recientes recomendaciones de Rousmaniere et al. (2017) sobre los programas de entrenamiento en práctica deliberativa evidencian el amplio margen de mejora que tiene el programa PIR, pero lejos de abrumarnos nos hacen ser optimistas. Está la base, falta iniciar el debate y sistematizar aquello que actualmente permanece en un nivel intuitivo, hacerlo explícito, estudiarlo, desechar lo que no sirve y promover lo más efectivo. Como sugieren Miller et al. (2017), una manera de empezar podría ser: a) definir la línea base de efectividad del residente; b) proporcionar feedback sistemático sobre su desempeño, e c) incrementar sucesivamente el refinamiento de la práctica a partir de la repetición de habilidades definidas de manera personalizada y en función del nivel de desempeño. Esta es la dificultad muchas veces relacionada con la formación vía residencia pero, también, parte de su valor. Este nivel de compromiso con lo que se hace, de tolerancia a la crítica, de fijación en los errores y de ajuste continuo para mejorar imprime carácter y es una variable formativa habitualmente intangible. Esa humildad y persistencia en ocasiones es la que permite persistir en el trabajo con los pacientes «imposibles» (Miller et al., 2007).
Por último, los efectos de la práctica deliberativa en el incremento de la efectividad de los tratamientos psicológicos dependiente de la figura profesional son abundantes y robustos (véase para una revisión exhaustiva Rousmaniere et al. [2017]), pero no tienen sentido fuera de una organización que inspire a seguir dicha dirección al tiempo que da la estructura y el soporte necesarios. La explicación es sencilla, la práctica deliberativa no es inherentemente motivadora. Semejante esfuerzo no se sigue inmediatamente del refuerzo ni económico ni social y, en estos tiempos, puede que se considere innecesario, excesivo e, incluso, caro. Qué decir, la excelencia siempre ha sido una parte pequeña de la mayoría. En cualquier caso, la excelencia se amortiza a largo plazo. Mejores profesionales nos darán un mejor sistema de salud y pacientes mejor atendidos. Ya no es una cuestión de recorrido profesional ni de secuencia formativa, sino de voluntad.
Conflicto de interesesEs importante señalar la orientación teórica de los autores. Preferentemente adoptan las orientaciones cognitiva, interpersonal, humanista y cognitivo-conductual desde una epistemología constructivista y en el marco general del movimiento de la integración en psicoterapia.
Queremos señalar la deuda intelectual contraída con el Dr. Scott D. Miller, fundador del International Center for Clinical Excellence, y el agradecimiento por las facilidades en el acceso a muchos de los manuscritos que se citan en este trabajo, los cuales se encontraban en proceso de prepublicación cuando se escribía este artículo. Así mismo, al Dr. Antonio Cano-Vindel porque, aunque él no conozca el cómo, nos espoleó a escribir este trabajo.