Conocer el circuito asistencial de la fibrilación auricular (FA): diagnóstico, tratamiento y seguimiento en el contexto asistencial del sistema sanitario público.
DiseñoAFABE es un estudio observacional, multicéntrico y descriptivo, con datos retrospectivos relacionados con el diagnóstico, tratamiento y seguimiento de una cohorte de pacientes ambulatorios con FA en el contexto de la atención primaria, servicios de urgencias y cardiología referentes.
EmplazamientoAtención primaria y especializada. Comarca del Baix Ebre. Tarragona. España.
ParticipantesMuestra representativa de pacientes con FA > 60 años, seleccionados aleatoriamente entre los pacientes registrados en los 22 centros de atención primaria existentes en el territorio del estudio.
Mediciones principalesDatos demográficos, comorbilidades, valor CHA2DS2-VASc y HAS_BLED, y patrones asistenciales resultantes entre la atención primaria y servicios referentes.
ResultadosSe incluyeron 182 pacientes, de 78,5; DE:7,3 años, y el 50% mujeres. En atención primaria (AP) se realizó el primer contacto en el 68,3% (IC 95% 60,3-76,3) de los casos de FA, de los que un 56,3% (IC 95% 45,2-66,0) fueron enviados al servicio de urgencias del hospital referente. El 72,7% (IC 95% 63,5-79,0) de los tratamientos anticoagulantes orales y el 58,44% (IC 95% 49,4-66,9) de los tratamientos antiarrítmicos se iniciaron en el servicio de urgencias referente. Un 55,9% (IC 95% 47,2-64,7) de los pacientes son seguidos por el servicio de cardiología referente.
ConclusionesEl médico de AP realiza el primer contacto de la mayoría de FA y deriva el 55% de los casos al servicio de urgencias hospitalario donde se inician la mayoría de tratamientos específicos de la FA.
To provide insights into the characteristics and management of outpatients when their atrial fibrillation (AF) was first detected: diagnosis, treatment and follow-up in the context of the public health system.
DesignAFABE is an observational, multicentre descriptive study with retrospective data collection relating to the practice patterns, management and initial strategies of treatment of patients with diagnosed AF in the context of primary care, emergency and cardiologists of the public health system.
SettingPrimary and Specialist care. Baix Ebre region. Tarragona. Spain.
SubjectsA representative sample of 182 subjects > 60-year-old with AF who have been randomized, recruited among the registered patients with AF in 22 primary care centres in the area of the study.
MesurementsDemographic data, comorbidities (AF), CHA2DS2-VASc and HAS_BLED scores, and practice patterns results between Primary Care and referral services.
ResultsA total of 182 patients were included (mean age 78.5 SD:7.3 years; 50% women). Most patients (68.3% 95%CI; 60.3-76.3) had the first contact in Primary Care, of which 56.3% (95%CI; 45.2-66.0) were sent to Hospital Emergency Department where 72.7% (95%CI: 63.5-79.0) of the oral anticoagulation and 58.4% (95%CI: 49.4-66.9) of antiarrhytmic treatments were started. More than half (55.9%:95%CI; 47.2-64.7, of patients with permanent AF were followed-up by the Cardiology department.
ConclusionsMost patients with newly diagnosed AF made a first contact with Primary Care, but around half were sent to Hospital Emergency departments, where they were treated with an antiarrhythmic and/or oral anticoagulation.
La fibrilación auricular (FA) constituye un grave problema de salud pública con un significativo impacto sobre los costes sanitarios1, se asocia a graves complicaciones2 como el ictus o la embolia sistémica, la insuficiencia cardíaca y el deterioro mental, comporta una considerable morbimortalidad2–5, su prevalencia aumenta progresivamente con la edad6,7 y es mayor en el hombre que en la mujer en todos los grupos de edad excepto a partir de los 85 años en los que, en algunas series, la mujer muestra mayor prevalencia6–8. Así, las cifras de prevalencia, discapacidad y gasto sanitario asociadas a la FA han convertido esta enfermedad en una de las prioridades de nuestro sistema sanitario9.
En el diagnóstico, tratamiento y seguimiento de estos pacientes con FA se ven implicados principalmente médicos de atención primaria (MAP), urgencias, cardiólogos e internistas. El papel de los MAP en la FA ha sido descrito en referencia a la prevención del riesgo tromboembólico10–13 y como un circuito coordinado con los cardiólogos mejora la prescripción de anticoagulantes en estos pacientes14. También es conocido el importante papel que tienen las urgencias hospitalarias en el diagnóstico e inicio del tratamiento de las FA15, pero no hay evidencia sobre las vías que sigue un paciente con sospecha de FA hasta la instauración del tratamiento específico. Es por todo ello que en el contexto del Pla Director de la Malaltia Vascular Cerebral de Catalunya16 se ha realizado el proyecto AFABE (Audit de la FA en el Baix Ebre) para conocer la situación epidemiológica de la FA y su manejo sanitario8. El presente manuscrito describe los resultados del tercer objetivo de este proyecto: conocer la actuación de los servicios de AP, urgencias hospitalarias y servicios de especialidades referentes en la FA para garantizar una atención al paciente eficiente y de calidad.
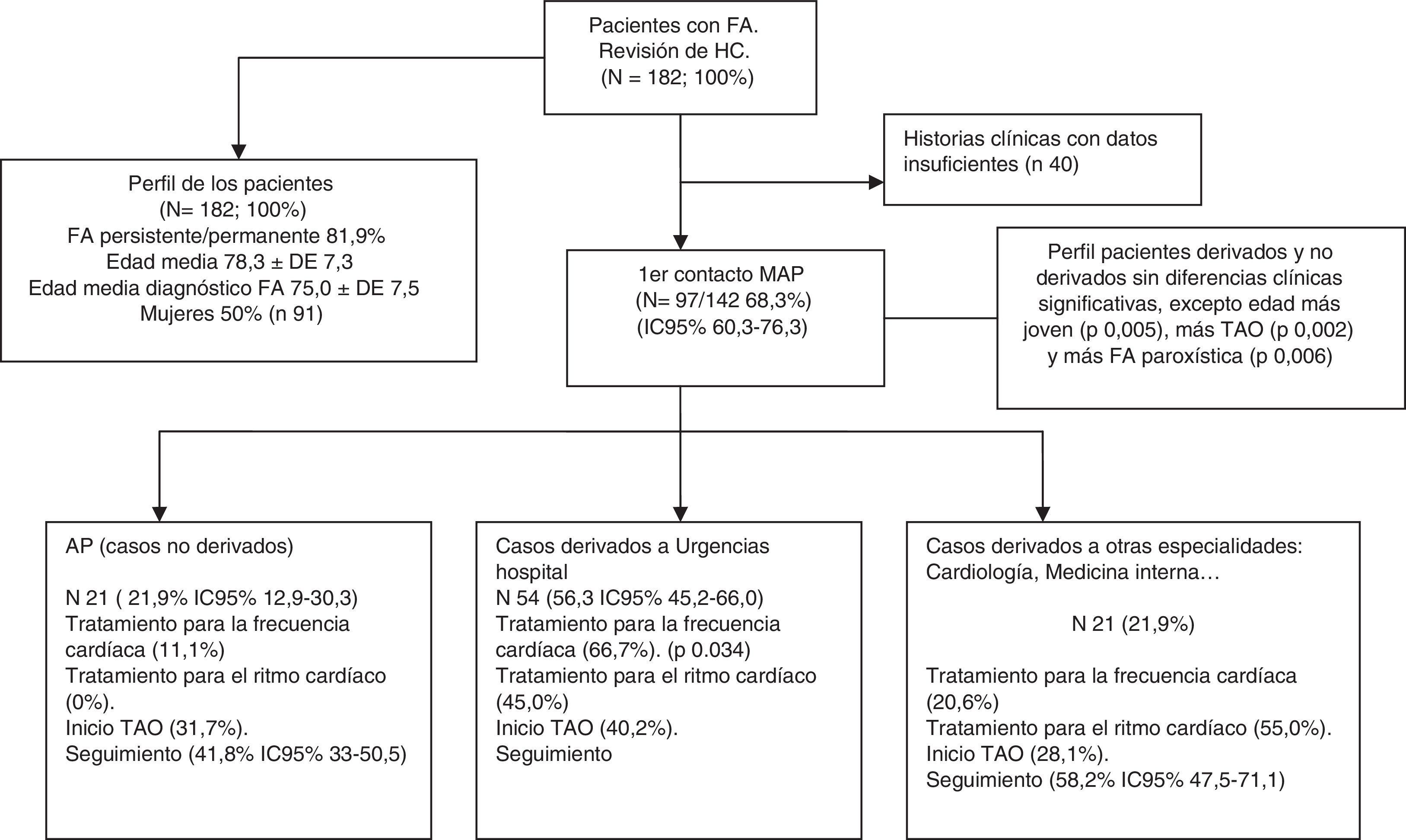
Material y métodosEl estudio AFABE es un estudio descriptivo, observacional, de base poblacional, multicéntrico (22 CAP/consultorios locales) y de ámbito comarcal realizado desde 01/10/2011 a 30/03/2012. Para los objetivos planteados en este trabajo, la muestra estuvo formada por 182 pacientes con un nivel de confianza del 95% y un error de precisión del 5%, representativa de la población mayor de 60 años, residentes en la comarca del Baix Ebre, con diagnóstico de FA y registrada en historias clínicas electrónicas (E-CAP). El número de historias seleccionadas en cada CAP/consultorio local fue proporcional al número de los pacientes mayores de 60 años registrados en cada uno de ellos.
La recogida de los datos de las variables del estudio se realizó electrónicamente en un formulario en MSAccess, específicamente diseñado para el estudio. Dado que los resultados de este original son parte del análisis del proyecto AFABE, únicamente se describen las variables específicas del mismo. Los profesionales encargados de la recogida de datos de las historias clínicas electrónicas fueron 2 médicos especialistas en medicina familiar y comunitaria especialmente entrenados.
Las variables del estudio recogidas por revisión de las historias clínicas fueron:
- 1)
Variables identificadoras de paciente. Código identificador de paciente.
- 2)
Variables sociodemográficas. La edad, el sexo y el ámbito en el que se vive (rural: se vive en municipios < 1.000 habitantes; no rural: ≥ 1.000 habitantes).
- 3)
Variables en relación con el circuito de manejo de la FA. Profesional sanitario que realiza el primer diagnóstico (sospecha); tipo de FA detectada: paroxística o persistente/permanente17; realización (o no) de confirmación del diagnóstico (y quién); complicaciones vasculares registradas en la historia clínica; administración (o no) de terapia de control de la frecuencia cardíaca (y quién); administración (o no) de terapia de control del ritmo cardíaco (y quién); instauración (o no) de un tratamiento anticoagulante oral (TAO) y/o antiagregante (y quién); y profesional que realiza el seguimiento.
En cuanto a las complicaciones vasculares se investigó la presencia del registro de aquellas incluidas en las escalas CHA2DS2-VASC y HAS-BLED, clasificando las mismas en previas al diagnóstico de FA cuando su fecha diagnóstica es al menos > 1 mes anterior al de la FA, y posteriores al diagnóstico de la FA cuando fueron diagnosticadas al menos uno menos después de la FA. Consideramos simultáneas con el diagnóstico de FA aquellas complicaciones cardiovasculares diagnosticadas ± 1 mes después de la fecha de diagnóstico de la FA.
Se ha considerado diagnóstico como sospecha de FA cuando se ha objetivado en la historia clínica electrónica del paciente un informe clínico de derivación al centro de urgencias del hospital referente u otra especialidad sin especificar el inicio de ningún tipo de tratamiento específico de la FA, aunque la misma figure como diagnóstico en el informe clínico de derivación. Se considera tratamiento específico de la FA la prescripción de antiarrítmicos, bien para el control del ritmo (clase i/iii) o para el control de la frecuencia (clase ii/iv, digital), y/o tratamiento antitrombótico, bien con antagonista de la vitamina K o con antiagregante plaquetario. En el caso de que el paciente no hubiera sido derivado y conste el diagnóstico de FA y su tratamiento específico en su historia clínica, se consideró que fue el mismo profesional el que realizó la confirmación diagnóstica de la FA. Se ha considerado como el profesional médico que realiza el seguimiento a aquel profesional que visitó al paciente de forma periódica después del diagnóstico y tratamientos iniciales y que prescribió los cambios terapéuticos que fueron necesarios.
Debido a que este es un estudio retrospectivo de verdaderas FA, previamente diagnosticadas, no se recogen aquellos casos en los que se hubiera producido un cambio de diagnóstico o no se hubiera confirmado la FA.
Análisis estadísticoSe realizó un análisis descriptivo de las variables y se compararon los resultados mediante el test de ji al cuadrado o exacto de Fisher para variables categóricas, o t de Student para variables continuas, según procediera. Se utiliza un nivel de significación del 0,05 e intervalos de confianza al 95%.
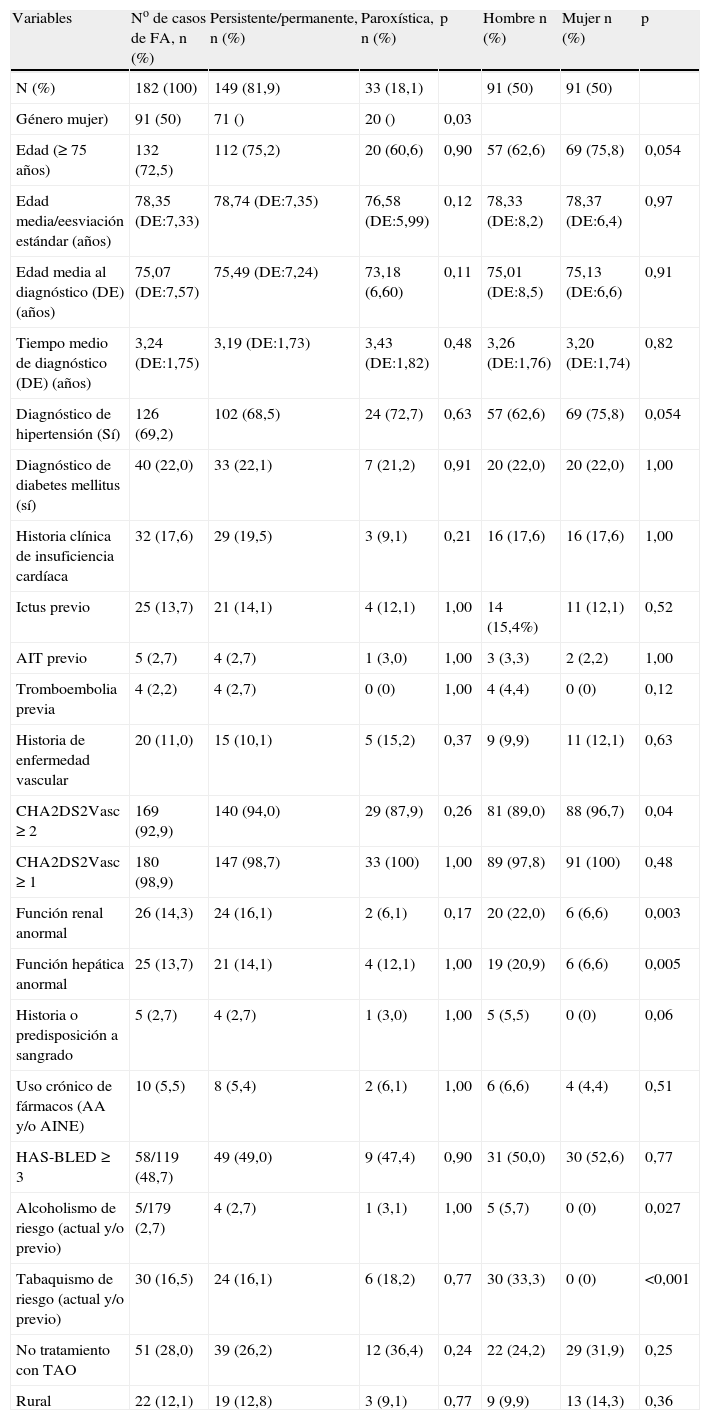
ResultadosPerfil clínico, de factores de riesgo cardiovascular y de sangrado de la población estudiadaSe trató de una muestra de 269 casos, 132 mujeres y 137 hombres, de los que el 72,5% (IC 95% 65,7-79,2) eran ≥ 75 años. Un 18,1% (IC 95% 12,2-24,0) presentaba una FA paroxística mientras que el resto eran FA persistentes o permanentes. La edad media en el momento de estudio fue de 80,83 ± DE 7,15 años y edad media al diagnóstico de FA fue de 73,65 ± DE 8,0; el tiempo medio de seguimiento de los pacientes desde su diagnóstico inicial de FA fue de 6,2±DE 3,7 años (0,2-20,4). No se observaron diferencias significativas en las variables sociodemográficas ni en la prevalencia de los principales factores de riesgo cardiovasculares ni tampoco en la prescripción de TAO cuando se estratificó la población de estudio por tipo de fibrilación. Cuando se estratificó por género, se observó únicamente que existía una proporción significativamente mayor de pacientes ≥ 75 años, de hipertensos y de CHA2DS2-VASc ≥ 2 en el grupo de las mujeres, mientras que los hombres tenían una proporción significativamente mayor de función renal y hepática anormal y mayores proporciones de alcoholismo y tabaquismo de alto riesgo (tabla 1).
Perfil de las características sociodemográficas, relacionadas con los factores de riesgo cardiovascular y de sangrado y el tratamiento de los pacientes con fibrilación auricular. Comparativa de las mismas por tipo de fibrilación auricular (paroxística vs persistente/permanente) y por género
| Variables | No de casos de FA, n (%) | Persistente/permanente, n (%) | Paroxística, n (%) | p | Hombre n (%) | Mujer n (%) | p |
| N (%) | 182 (100) | 149 (81,9) | 33 (18,1) | 91 (50) | 91 (50) | ||
| Género mujer) | 91 (50) | 71 () | 20 () | 0,03 | |||
| Edad (≥ 75 años) | 132 (72,5) | 112 (75,2) | 20 (60,6) | 0,90 | 57 (62,6) | 69 (75,8) | 0,054 |
| Edad media/eesviación estándar (años) | 78,35 (DE:7,33) | 78,74 (DE:7,35) | 76,58 (DE:5,99) | 0,12 | 78,33 (DE:8,2) | 78,37 (DE:6,4) | 0,97 |
| Edad media al diagnóstico (DE) (años) | 75,07 (DE:7,57) | 75,49 (DE:7,24) | 73,18 (6,60) | 0,11 | 75,01 (DE:8,5) | 75,13 (DE:6,6) | 0,91 |
| Tiempo medio de diagnóstico (DE) (años) | 3,24 (DE:1,75) | 3,19 (DE:1,73) | 3,43 (DE:1,82) | 0,48 | 3,26 (DE:1,76) | 3,20 (DE:1,74) | 0,82 |
| Diagnóstico de hipertensión (Sí) | 126 (69,2) | 102 (68,5) | 24 (72,7) | 0,63 | 57 (62,6) | 69 (75,8) | 0,054 |
| Diagnóstico de diabetes mellitus (sí) | 40 (22,0) | 33 (22,1) | 7 (21,2) | 0,91 | 20 (22,0) | 20 (22,0) | 1,00 |
| Historia clínica de insuficiencia cardíaca | 32 (17,6) | 29 (19,5) | 3 (9,1) | 0,21 | 16 (17,6) | 16 (17,6) | 1,00 |
| Ictus previo | 25 (13,7) | 21 (14,1) | 4 (12,1) | 1,00 | 14 (15,4%) | 11 (12,1) | 0,52 |
| AIT previo | 5 (2,7) | 4 (2,7) | 1 (3,0) | 1,00 | 3 (3,3) | 2 (2,2) | 1,00 |
| Tromboembolia previa | 4 (2,2) | 4 (2,7) | 0 (0) | 1,00 | 4 (4,4) | 0 (0) | 0,12 |
| Historia de enfermedad vascular | 20 (11,0) | 15 (10,1) | 5 (15,2) | 0,37 | 9 (9,9) | 11 (12,1) | 0,63 |
| CHA2DS2Vasc ≥ 2 | 169 (92,9) | 140 (94,0) | 29 (87,9) | 0,26 | 81 (89,0) | 88 (96,7) | 0,04 |
| CHA2DS2Vasc ≥ 1 | 180 (98,9) | 147 (98,7) | 33 (100) | 1,00 | 89 (97,8) | 91 (100) | 0,48 |
| Función renal anormal | 26 (14,3) | 24 (16,1) | 2 (6,1) | 0,17 | 20 (22,0) | 6 (6,6) | 0,003 |
| Función hepática anormal | 25 (13,7) | 21 (14,1) | 4 (12,1) | 1,00 | 19 (20,9) | 6 (6,6) | 0,005 |
| Historia o predisposición a sangrado | 5 (2,7) | 4 (2,7) | 1 (3,0) | 1,00 | 5 (5,5) | 0 (0) | 0,06 |
| Uso crónico de fármacos (AA y/o AINE) | 10 (5,5) | 8 (5,4) | 2 (6,1) | 1,00 | 6 (6,6) | 4 (4,4) | 0,51 |
| HAS-BLED ≥ 3 | 58/119 (48,7) | 49 (49,0) | 9 (47,4) | 0,90 | 31 (50,0) | 30 (52,6) | 0,77 |
| Alcoholismo de riesgo (actual y/o previo) | 5/179 (2,7) | 4 (2,7) | 1 (3,1) | 1,00 | 5 (5,7) | 0 (0) | 0,027 |
| Tabaquismo de riesgo (actual y/o previo) | 30 (16,5) | 24 (16,1) | 6 (18,2) | 0,77 | 30 (33,3) | 0 (0) | <0,001 |
| No tratamiento con TAO | 51 (28,0) | 39 (26,2) | 12 (36,4) | 0,24 | 22 (24,2) | 29 (31,9) | 0,25 |
| Rural | 22 (12,1) | 19 (12,8) | 3 (9,1) | 0,77 | 9 (9,9) | 13 (14,3) | 0,36 |
En cuanto a la presencia de complicaciones vasculares, en el 65,8% del total se diagnosticó alguna complicación vascular en el periodo de seguimiento, no coincidiendo la mayor parte de las mismas con el diagnóstico de la FA (p < 0,001). En el 36,8% (IC 95% 30,8-42,7) de los casos existía alguna complicación vascular previa al diagnóstico de la FA siendo las más frecuentes la cardiopatía isquémica (24,2%) y el ictus (23,2%), sumando ambas el 47,4% de todas las complicaciones vasculares diagnosticadas previamente al diagnóstico de la FA. La cardiopatía isquémica tiene una incidencia significativamente superior en los hombres (p = 0,0312), mientras que el ictus afecta por igual a ambos sexos (p = 0,6127). No se objetivaron diferencias significativas en la incidencia de CV por sexo.
En el 44,2% (IC 95% 38,1-50,3) de los pacientes se diagnosticaron complicaciones vasculares después de haberse diagnosticado la FA, siendo la más frecuente la insuficiencia cardíaca (38,6%) con una incidencia significativamente superior en las mujeres (p = 0,0375). No se observaron diferencias significativas en la incidencia de CV por sexo.
En un 19,7% (IC 95% 14,7-24,6) de los casos se diagnosticaron complicaciones vasculares alrededor del diagnóstico de la FA. No se observaron diferencias significativas en la incidencia de CV por sexo.
En un 34,2% (IC 95% 28,3-40,0) no se detectaron CV a lo largo del periodo de seguimiento. Su edad media es 77,6 años, DE 7,77, significativamente inferior (p = 0,031) a la de aquellos con CV diagnosticadas en cualquier momento de su seguimiento.
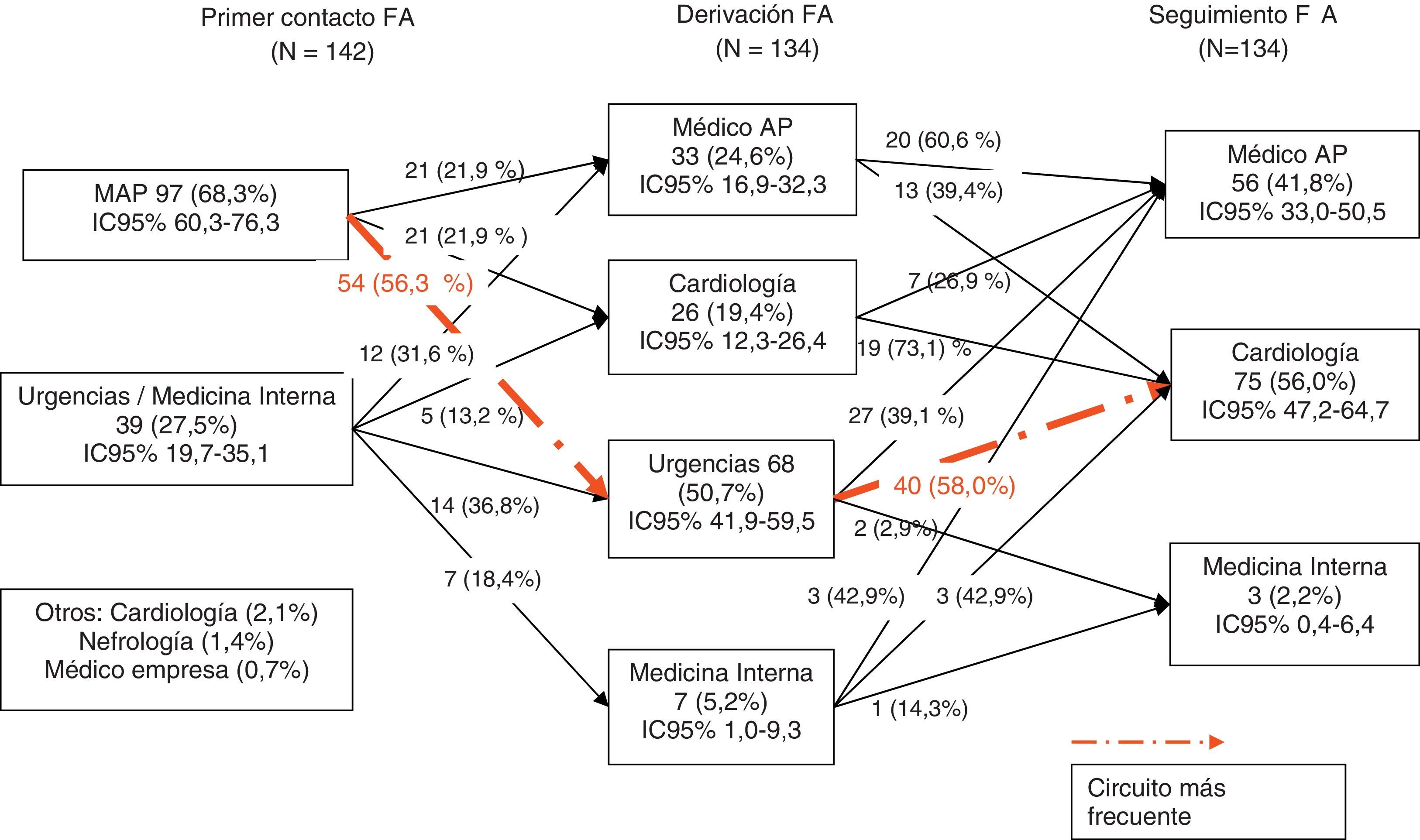
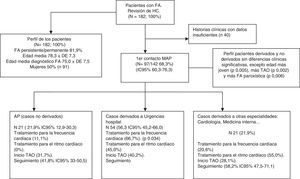
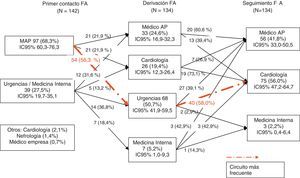
Circuito asistencial de fibrilación auricular: sospecha, confirmación diagnóstica y seguimientoEl médico de AP (MAP) es el primer facultativo que atiende al paciente con FA en el 68,3% (IC 95% 60,3-76,3) de los casos (fig. 1), seguido del servicio de urgencias hospitalario y medicina interna (27,5% en conjunto). En un 37,5% de los casos no se dispone de información clínica.
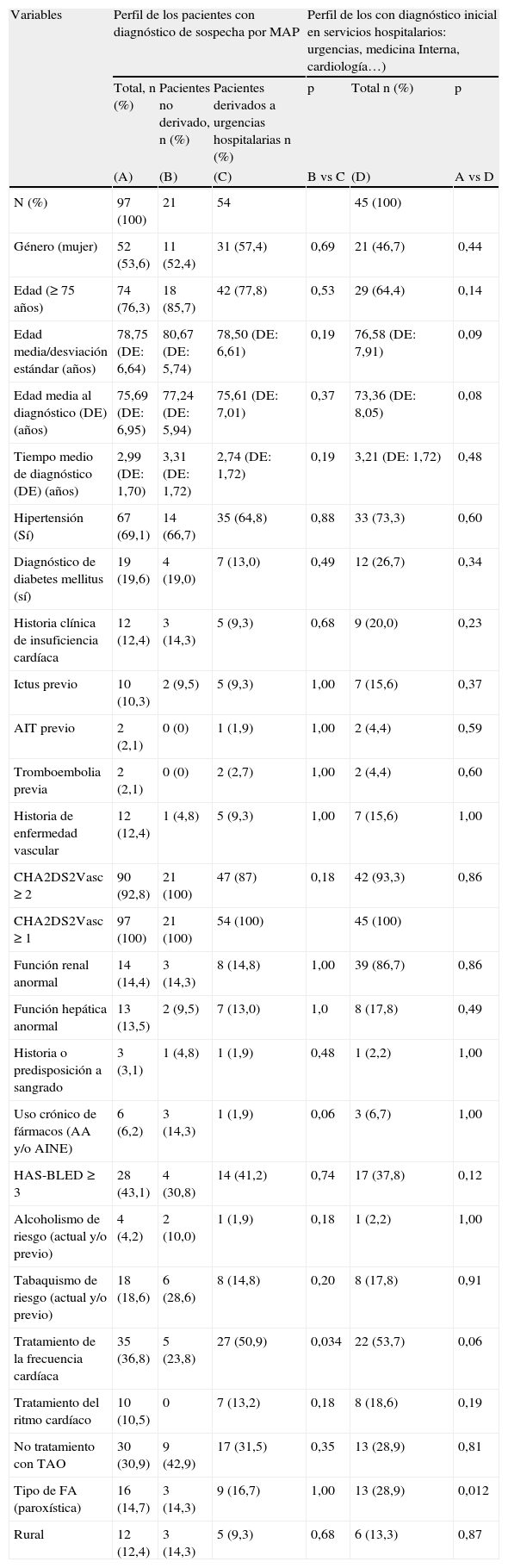
Desde MAP, fueron derivados el 56,3% (IC 95% 45,2-66,0) de los casos a urgencias del hospital referente y el 21,9% (IC 95% 12,9-30,3) al cardiólogo independientemente de presentar o no CV simultáneamente, antes o después (p = 0,9499). Fue en urgencias (50,7%) y medicina interna (5,2%) donde se confirmaron la mayoría (55,9% IC 95% 47,2-64,7) de los diagnósticos de FA. No se observaron diferencias entre el perfil de los pacientes con diagnóstico inicial por MAP con el perfil de los pacientes con diagnóstico inicial realizado por otros profesionales (tabla 2).
Comparativa de los perfiles de los pacientes con diagnóstico de fibrilación auricular según fuera realizado por médico de atención primaria u otros profesionales
| Variables | Perfil de los pacientes con diagnóstico de sospecha por MAP | Perfil de los con diagnóstico inicial en servicios hospitalarios: urgencias, medicina Interna, cardiología…) | ||||
| Total, n (%) | Pacientes no derivado, n (%) | Pacientes derivados a urgencias hospitalarias n (%) | p | Total n (%) | p | |
| (A) | (B) | (C) | B vs C | (D) | A vs D | |
| N (%) | 97 (100) | 21 | 54 | 45 (100) | ||
| Género (mujer) | 52 (53,6) | 11 (52,4) | 31 (57,4) | 0,69 | 21 (46,7) | 0,44 |
| Edad (≥ 75 años) | 74 (76,3) | 18 (85,7) | 42 (77,8) | 0,53 | 29 (64,4) | 0,14 |
| Edad media/desviación estándar (años) | 78,75 (DE: 6,64) | 80,67 (DE: 5,74) | 78,50 (DE: 6,61) | 0,19 | 76,58 (DE: 7,91) | 0,09 |
| Edad media al diagnóstico (DE) (años) | 75,69 (DE: 6,95) | 77,24 (DE: 5,94) | 75,61 (DE: 7,01) | 0,37 | 73,36 (DE: 8,05) | 0,08 |
| Tiempo medio de diagnóstico (DE) (años) | 2,99 (DE: 1,70) | 3,31 (DE: 1,72) | 2,74 (DE: 1,72) | 0,19 | 3,21 (DE: 1,72) | 0,48 |
| Hipertensión (Sí) | 67 (69,1) | 14 (66,7) | 35 (64,8) | 0,88 | 33 (73,3) | 0,60 |
| Diagnóstico de diabetes mellitus (sí) | 19 (19,6) | 4 (19,0) | 7 (13,0) | 0,49 | 12 (26,7) | 0,34 |
| Historia clínica de insuficiencia cardíaca | 12 (12,4) | 3 (14,3) | 5 (9,3) | 0,68 | 9 (20,0) | 0,23 |
| Ictus previo | 10 (10,3) | 2 (9,5) | 5 (9,3) | 1,00 | 7 (15,6) | 0,37 |
| AIT previo | 2 (2,1) | 0 (0) | 1 (1,9) | 1,00 | 2 (4,4) | 0,59 |
| Tromboembolia previa | 2 (2,1) | 0 (0) | 2 (2,7) | 1,00 | 2 (4,4) | 0,60 |
| Historia de enfermedad vascular | 12 (12,4) | 1 (4,8) | 5 (9,3) | 1,00 | 7 (15,6) | 1,00 |
| CHA2DS2Vasc ≥ 2 | 90 (92,8) | 21 (100) | 47 (87) | 0,18 | 42 (93,3) | 0,86 |
| CHA2DS2Vasc ≥ 1 | 97 (100) | 21 (100) | 54 (100) | 45 (100) | ||
| Función renal anormal | 14 (14,4) | 3 (14,3) | 8 (14,8) | 1,00 | 39 (86,7) | 0,86 |
| Función hepática anormal | 13 (13,5) | 2 (9,5) | 7 (13,0) | 1,0 | 8 (17,8) | 0,49 |
| Historia o predisposición a sangrado | 3 (3,1) | 1 (4,8) | 1 (1,9) | 0,48 | 1 (2,2) | 1,00 |
| Uso crónico de fármacos (AA y/o AINE) | 6 (6,2) | 3 (14,3) | 1 (1,9) | 0,06 | 3 (6,7) | 1,00 |
| HAS-BLED ≥ 3 | 28 (43,1) | 4 (30,8) | 14 (41,2) | 0,74 | 17 (37,8) | 0,12 |
| Alcoholismo de riesgo (actual y/o previo) | 4 (4,2) | 2 (10,0) | 1 (1,9) | 0,18 | 1 (2,2) | 1,00 |
| Tabaquismo de riesgo (actual y/o previo) | 18 (18,6) | 6 (28,6) | 8 (14,8) | 0,20 | 8 (17,8) | 0,91 |
| Tratamiento de la frecuencia cardíaca | 35 (36,8) | 5 (23,8) | 27 (50,9) | 0,034 | 22 (53,7) | 0,06 |
| Tratamiento del ritmo cardíaco | 10 (10,5) | 0 | 7 (13,2) | 0,18 | 8 (18,6) | 0,19 |
| No tratamiento con TAO | 30 (30,9) | 9 (42,9) | 17 (31,5) | 0,35 | 13 (28,9) | 0,81 |
| Tipo de FA (paroxística) | 16 (14,7) | 3 (14,3) | 9 (16,7) | 1,00 | 13 (28,9) | 0,012 |
| Rural | 12 (12,4) | 3 (14,3) | 5 (9,3) | 0,68 | 6 (13,3) | 0,87 |
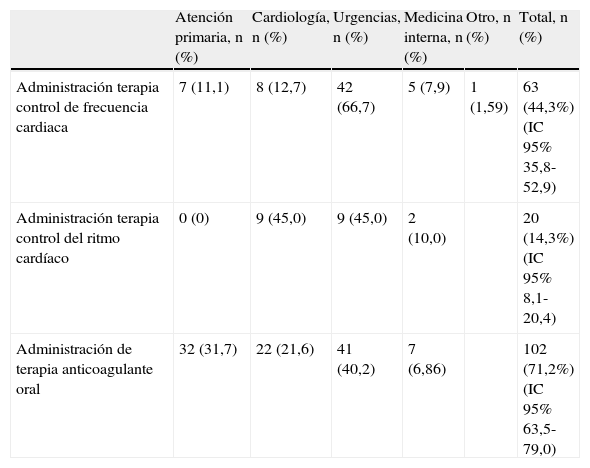
El 58,4% (IC 95% 49,9-66,9) recibieron tratamiento del control de la frecuencia cardíaca o del ritmo cardíaco. En un 44,3% (IC 95% 35,8-52,9) de los casos se realizó administración de terapia de control de frecuencia cardíaca mayoritariamente en el servicio de urgencias (66,6%, IC 95% 54,2-79,1). Así los pacientes derivados a urgencias fueron tratados más frecuentemente con medicamentos para el control de la frecuencia cardíaca (p = 0,034) (tabla 2) que en los servicios de especialidades referentes o atención primaria. En un 14,3% (IC 95% 8,1-20,4) se administró tratamiento de control del ritmo cardíaco mayoritariamente por el cardiólogo y en el servicio de urgencias y más infrecuentemente medicina interna (tabla 3).
Análisis descriptivo de los profesionels que han instaurado los principales tratamientos de la fibrilación auricular en números absolutos y porcentajes
| Atención primaria, n (%) | Cardiología, n (%) | Urgencias, n (%) | Medicina interna, n (%) | Otro, n (%) | Total, n (%) | |
| Administración terapia control de frecuencia cardiaca | 7 (11,1) | 8 (12,7) | 42 (66,7) | 5 (7,9) | 1 (1,59) | 63 (44,3%) (IC 95% 35,8-52,9) |
| Administración terapia control del ritmo cardíaco | 0 (0) | 9 (45,0) | 9 (45,0) | 2 (10,0) | 20 (14,3%) (IC 95% 8,1-20,4) | |
| Administración de terapia anticoagulante oral | 32 (31,7) | 22 (21,6) | 41 (40,2) | 7 (6,86) | 102 (71,2%) (IC 95% 63,5-79,0) |
Respecto a la prevención de las complicaciones tromboembólicas, el 23,5% de los casos en que sí estaba indicado por CHA2DS2-VASc ≥ 2 no recibían TAO. Los tratamientos con TAO se iniciaron mayoritariamente en el servicio de urgencias (40,2%), seguido del MAP (31,7%) y el cardiólogo (21,6%). En MAP no se encontró ningún paciente con CHA2DS2-VASc ≥ 2, aunque en el 27,7% no se inició tratamiento con TAO, mientras que en el servicio hospitalario se inició TAO en el 77% de los pacientes con un CHA2DS2-VASc<2 (10,3%) y en el 75,6% de aquellos con CHA2DS2-VASc ≥ 2.
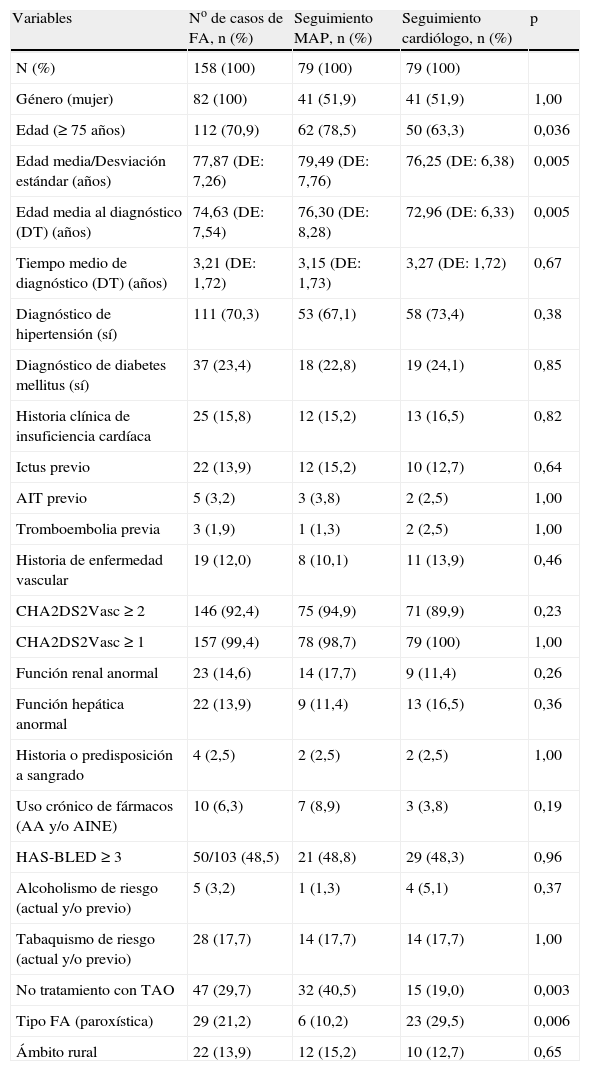
Seguimiento de la fibrilación auricularEl MAP deriva principalmente al servicio de urgencias hospitalario. La mayor parte (60,6%, IC 95% 42,4-78,9) de los pacientes no derivados inicialmente por el MAP es seguida en atención primaria. La mayor parte (73%, IC 95% 54,1-92,0) de los pacientes que fueron derivados al servicio de cardiología referente siguen siendo controlados por este y solo un 26,9% son derivados para su seguimiento a la atención primaria. De los pacientes derivados inicialmente al servicio de urgencias hospitalario, el 57,3% (IC 95% 45,4-69,2) son derivados para seguimiento en el servicio de cardiología y solo un 38,6% a la atención primaria.
Así, el circuito más habitual en el diagnóstico de la FA y su seguimiento consiste en un primer contacto con la atención primaria (68,3%), de los que el 56,3% son derivados al servicio de urgencias hospitalario. Finalmente, el 56,0% (IC 95% 47,2-64,4) serán seguidos por el servicio de cardiología y el 41,8% (IC 95% 33,0-50,5) por atención primaria sin diferencias significativas en sus características clínicas a excepción de que el grupo de pacientes seguido por el cardiólogo es más joven (p = 0,005) y un porcentaje menor de no-TAO (p = 0,003) y un mayor porcentaje de FA paroxística (p = 0,006) (tabla 4). Otros trayectos menos frecuentes fueron cardiólogo (11,5%) y MAP con ellos mismos (10,4%).
Diferencias en el perfil de los pacientes con fibrilación auricular según se realice seguimiento por médico de atención primaria o cardiólogo
| Variables | No de casos de FA, n (%) | Seguimiento MAP, n (%) | Seguimiento cardiólogo, n (%) | p |
| N (%) | 158 (100) | 79 (100) | 79 (100) | |
| Género (mujer) | 82 (100) | 41 (51,9) | 41 (51,9) | 1,00 |
| Edad (≥ 75 años) | 112 (70,9) | 62 (78,5) | 50 (63,3) | 0,036 |
| Edad media/Desviación estándar (años) | 77,87 (DE: 7,26) | 79,49 (DE: 7,76) | 76,25 (DE: 6,38) | 0,005 |
| Edad media al diagnóstico (DT) (años) | 74,63 (DE: 7,54) | 76,30 (DE: 8,28) | 72,96 (DE: 6,33) | 0,005 |
| Tiempo medio de diagnóstico (DT) (años) | 3,21 (DE: 1,72) | 3,15 (DE: 1,73) | 3,27 (DE: 1,72) | 0,67 |
| Diagnóstico de hipertensión (sí) | 111 (70,3) | 53 (67,1) | 58 (73,4) | 0,38 |
| Diagnóstico de diabetes mellitus (sí) | 37 (23,4) | 18 (22,8) | 19 (24,1) | 0,85 |
| Historia clínica de insuficiencia cardíaca | 25 (15,8) | 12 (15,2) | 13 (16,5) | 0,82 |
| Ictus previo | 22 (13,9) | 12 (15,2) | 10 (12,7) | 0,64 |
| AIT previo | 5 (3,2) | 3 (3,8) | 2 (2,5) | 1,00 |
| Tromboembolia previa | 3 (1,9) | 1 (1,3) | 2 (2,5) | 1,00 |
| Historia de enfermedad vascular | 19 (12,0) | 8 (10,1) | 11 (13,9) | 0,46 |
| CHA2DS2Vasc ≥ 2 | 146 (92,4) | 75 (94,9) | 71 (89,9) | 0,23 |
| CHA2DS2Vasc ≥ 1 | 157 (99,4) | 78 (98,7) | 79 (100) | 1,00 |
| Función renal anormal | 23 (14,6) | 14 (17,7) | 9 (11,4) | 0,26 |
| Función hepática anormal | 22 (13,9) | 9 (11,4) | 13 (16,5) | 0,36 |
| Historia o predisposición a sangrado | 4 (2,5) | 2 (2,5) | 2 (2,5) | 1,00 |
| Uso crónico de fármacos (AA y/o AINE) | 10 (6,3) | 7 (8,9) | 3 (3,8) | 0,19 |
| HAS-BLED ≥ 3 | 50/103 (48,5) | 21 (48,8) | 29 (48,3) | 0,96 |
| Alcoholismo de riesgo (actual y/o previo) | 5 (3,2) | 1 (1,3) | 4 (5,1) | 0,37 |
| Tabaquismo de riesgo (actual y/o previo) | 28 (17,7) | 14 (17,7) | 14 (17,7) | 1,00 |
| No tratamiento con TAO | 47 (29,7) | 32 (40,5) | 15 (19,0) | 0,003 |
| Tipo FA (paroxística) | 29 (21,2) | 6 (10,2) | 23 (29,5) | 0,006 |
| Ámbito rural | 22 (13,9) | 12 (15,2) | 10 (12,7) | 0,65 |
Nuestro estudio muestra que el médico de AP es el primer profesional sanitario contactado casi en dos terceras partes de casos de pacientes con una sospecha diagnóstica de FA. Debería, por lo tanto, ser capaz de reconocer los síntomas, disponer y aplicar las medidas terapéuticas iniciales y conocer los criterios de derivación urgente, para evitar demoras que puedan afectar a la posibilidad de recibir el tratamiento adecuado. No obstante, también nuestros resultados revelan que un porcentaje tan significativo como el 56% de los casos son derivados al centro de urgencias del hospital referente. Las razones pueden ser múltiples e interrelacionadas como no estar familiarizados con algunos de los aspectos referentes a la atención urgente de un inicio de FA y sus posibles complicaciones, o no disponer de los recursos materiales o conocimientos clínicos a partir de los cuales iniciar el tratamiento farmacológico apropiado, o la variabilidad en la práctica clínica existente entre los médicos de AP, tanto en el patrón de derivación a atención especializada como en el manejo terapéutico18,19. No podemos explicitar los motivos de las derivaciones al servicio de urgencias hospitalario, pero dado que la mayor parte de tratamientos relacionados con el control de la frecuencia cardíaca o el ritmo cardíaco fuera iniciada en el servicio de referencia hospitalario y que la mayor parte de las complicaciones cardiovasculares diagnosticadas no coincide con el diagnóstico de la FA podría indicar que las derivaciones fueran atribuibles a situaciones relacionadas con la gravedad del proceso. Esto supone una limitación y una oportunidad de ampliación de este estudio.
No obstante, en el caso del TAO resulta, al menos, paradójica la constatación de que los servicios de atención primaria hayan asumido en su cartera de servicios el seguimiento de los pacientes con TAO, pero que únicamente inicien el mismo en un 30% de las FA. A pesar de la existencia de evidencia científica de que el TAO es efectivo en la prevención primaria y secundaria de embolias en pacientes con FA y que su uso se recomienda en las principales y más recientes guías de práctica clínica20–22 es frecuente en la actualidad que una proporción significativa de pacientes aún no reciba TAO23–25. La disponibilidad de la escala CHA2DS2-VASc26–28 para la estratificación de los pacientes e identificación de aquellos de alto riesgo susceptibles de TAO, y del HAS-BLED para evaluar el riesgo de sangrado3,29–31 permiten una toma de decisiones clínicas más eficientes tanto en la indicación de TAO como en el manejo de estos pacientes. Así, dado que el manejo de la anticoagulación en atención primaria puede realizarse de forma segura en la población adulta, a partir de los datos obtenidos deberíamos insistir en la posible presencia de situaciones clínicas o síntomas acompañantes en el inicio de la FA no abordables en AP, pero en cualquier caso no sería comprensible el retraso del inicio del TAO disponiendo de escalas de riesgo para iniciarlo sin que la derivación significara un retraso en su inicio.
Evidentemente existe una compleja diversidad en el circuito asistencial de los pacientes con FA y deberíamos preguntarnos acerca de sus posibles causas y si dicha situación debemos revertirla. Si bien es cierto que existen multitud de guías y protocolos nacionales e internacionales acerca del manejo de la FA, muy pocas están dirigidas al ámbito de AP aportando la mejor evidencia disponible sobre aquellos aspectos del manejo especialmente agudo que los profesionales sanitarios pueden encontrarse en su práctica diaria. Decisiones acerca de si la FA debería ser un motivo de derivación hospitalaria, o acerca de utilizar terapia del control de la frecuencia cardíaca en atención primaria, o cuándo se debe iniciar el tratamiento anticoagulante en la AP, se verían facilitadas si se desarrollara una guía que orientara a los profesionales sanitarios del ámbito de AP en el diagnóstico clínico y manejo prehospitalario del inicio de la FA abordable desde el punto de vista de AP. A través de la consecución de estos objetivos podríamos reducir la morbimortalidad, evitar retrasos en el inicio del tratamiento y mejorar los procesos asistenciales de los pacientes con FA atendidos en AP, redundando en una mayor uniformidad asistencial, un mayor beneficio del paciente y una mayor eficiencia clínica.
Finalmente, en cuanto al seguimiento de los pacientes con FA permanente, cabe destacar que mientras el porcentaje de pacientes seguidos por el cardiólogo parece estar por debajo de lo publicado en España, el porcentaje de pacientes derivados a AP para su seguimiento sería significativamente superior32.
Nuevos estudios relacionados con el abordaje protocolizado de la FA en atención primaria permitirán disponer de mayor evidencia acerca de la evolución en la capacidad de resolución de la misma, su comorbilidad y complicaciones más frecuentemente asociadas, la disponibilidad de recursos en atención primaria para el abordaje de las mismas, así como en la evolución de los inicios de tratamiento específico y su seguimiento posterior. Nuestro estudio aporta al menos 3 aspectos clave a considerar: el relativamente alto porcentaje de derivaciones a urgencias hospitalarias; la administración de tratamiento para la frecuencia cardíaca y el inicio del TAO en una mayoría de los casos derivados en el servicio de urgencias hospitalario de referencia; y el porcentaje relativamente bajo de pacientes devueltos a la AP para su seguimiento cuando no se han detectado diferencias significativas en las características clínicas de su comorbilidad.
- •
La prevalencia total de fibrilación auricular es del 10,9% (IC 95% 9,1-12,8%) en pacientes > 60 años. De esta, un 20,1% es desconocida y de la FA conocida, un 23,5% no recibe tratamiento anticoagulante.
- •
Las cifras de prevalencia, discapacidad y gasto sanitario asociadas a la FA han convertido esta enfermedad en una de las prioridades de nuestro sistema sanitario.
- •
Si bien el papel de los diferentes niveles asistenciales (AP, urgencias hospitalarias y especialidades referentes) en la gestión clínica de la FA ha sido descrito principalmente en referencia al tratamiento anticoagulante, no hay evidencia sobre las vías que sigue un paciente con sospecha de FA hasta la instauración del tratamiento específico.
- •
Aunque el primer contacto se produce con el MAP en el 68,3% (IC95% 60,3-76,3) de los casos, el 56,3% (IC95% 45,2-66,0) fueron derivados a urgencias del hospital referente.
- •
Fue en urgencias dónde se iniciaron la mayoría de tratamientos relacionados con la frecuencia cardíaca y TAO. El seguimiento de los casos posteriormente se realizó entre el cardiólogo (56%) y el MAP (41,8%).
- •
Decisiones acerca de si la FA debería ser un motivo de derivación hospitalaria, o acerca de utilizar terapia del control de la frecuencia cardíaca en AP, o cuándo se debe iniciar el TAO se verían facilitadas si se consensuara una vía entre los diferentes niveles asistenciales que redunde en una mayor uniformidad asistencial, un mayor beneficio del paciente y una mayor eficiencia clínica.
Estudio financiado por Boehringer Ingelheim España, S.A.
Conflicto de interesesEl presente trabajo es parte de un proyecto promovido por el Pla Director de la Malaltia Vascular Cerebral del departamento de Salut de la Generalitat de Catalunya. Estudio aprobado por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS, Clinical Trial Resgistration MGL-ANT-2011-01) y el Comité Ético de Investigación Clínica del IDIAP (Instituto de Investigación en Atención Primaria) Jordi Gol (5011/011).