Los programas de pago por desempeño para mejorar la calidad de la atención sanitaria se están extendiendo de forma progresiva, en particular para en Atención Primaria. Nuestro objetivo fue explorar la relación entre el grado de cumplimiento de los indicadores de proceso (IPr) de la diabetes mellitus tipo 2 (DM2) en Atención Primaria y la vinculación a incentivos económicos.
DiseñoEstudio descriptivo observacional, descriptivo y transversal.
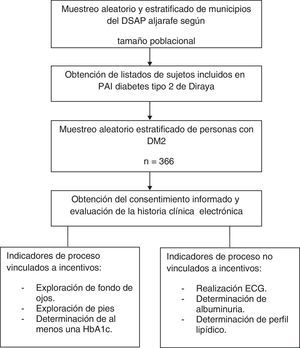
EmplazamientoSeis centros de salud del Distrito Aljarafe, Sevilla, seleccionados de forma aleatoria y estratificada por tamaño poblacional.
ParticipantesDe un total de 3.647 sujetos incluidos en el Proceso Asistencial Integrado de DM2 durante el 2008, se incluyó a 366 pacientes, según cálculo de tamaño muestral, mediante muestreo aleatorio estratificado.
MedicionesIPr: exploración de fondo de ojo y pies, hemoglobina glucosilada (HbA1c), perfil lipídico, microalbuminuria y electrocardiograma. Variables potencialmente confusoras: edad, género, característica de zona de residencia en pacientes y variables de los médicos.
ResultadosLa edad media fue de 66,36 (desviación estándar –DE– 11,56 años); el 48,9% eran mujeres. Los IPr con mejor cumplimiento fueron la exploración de pies, HbA1c y perfil lipídico (59,6, 44,3 y 44, respectivamente). El 2,7% de los pacientes presentaban cumplimiento simultáneo de los 6 IPr y el 11,74% de los 3 IPr vinculados a incentivos. El cumplimiento de IPr vinculado y no a incentivos mostró asociación significativa (p = 0,001).
ConclusionesEl cumplimiento de los IPr para el cribado de complicaciones crónicas de la DM2 es en su mayoría bajo, aunque este fue superior en los indicadores vinculados a incentivos.
Pay-for-performance programs to improve the quality of health care are extending gradually, particularly en Primary Health Care. Our aim was to explore the relationship between the degree of compliance with the process indicators (PrI) of type 2 diabetes (T2DM) in Primary Care and linkage to incentives.
DesignCross-sectional, descriptive, observational study.
SettingSix Primary Health Care centers in Seville Aljarafe District randomly selected and stratified by population size.
ParticipantsFrom 3.647 adults included in Integrated Healthcare Process of T2DM during 2008, 366 patients were included according sample size calculation by stratified random sampling.
MeasurementsPrI: eye and feet examination, glycated hemoglobin, lipid profile, microalbuminuria and electrocardiogram. Confounding: Age, gender, characteristics town for patients and professional variables.
ResultsThe mean age was 66.36 years (standard deviation [DE]: 11,56); 48.9% were women. PrI with better compliance were feet examination, glycated hemoglobin and lipid profile (59.6%, 44.3% and 44%, respectively). 2.7% of patients had simultaneous compliance of the six PrI and 11.74% of patients three PrI linkage to incentives. Statistical association was observed in the compliance of the PrI incentives linked or not (P=.001).
ConclusionsThe degree of compliance with the PrI for screening chronic complications of T2DM is mostly low but this was higher on indicators linked to incentives.
La diabetes mellitus tipo 2 (DM2) es una enfermedad crónica que constituye hoy en día uno de los principales problemas sociosanitarios a nivel mundial. Se prevé que en un futuro próximo su magnitud sea mucho mayor, como consecuencia del aumento de la esperanza de vida de la población, de los hábitos de vida poco saludables y del aumento de las tasas de obesidad1.
Su elevada prevalencia, la asociación a otros factores de riesgo cardiovasculares y la predisposición al desarrollo de complicaciones tardías conllevan una disminución de la calidad y esperanza de vida de las personas con diabetes y, por ende, un importante impacto en los recursos sociosanitarios2.
El control óptimo de la glucemia y de los factores de riesgo cardiovasculares asociados (hipertensión arterial, dislipidemia) se han mostrado efectivos para reducir la mortalidad y morbilidad en las personas con diabetes3,4. Sin embargo, a pesar de los importantes avances terapéuticos de los últimos años, aún estamos lejos de obtener resultados óptimos, existiendo una gran variabilidad por centros sanitarios, e incluso dentro de un mismo centro, entre sus profesionales5 y por las desigualdades en salud existentes en el contexto social actual6.
En la Declaración de Saint Vincent se recomendaba la necesidad de establecer sistemas de monitorización y control para asegurar la calidad de la prestación de atención sanitaria al diabético7. En este sentido, son numerosas las iniciativas para minimizar la variabilidad en la práctica clínica, mejorar la seguridad del manejo del paciente y reducir las desigualdades en la atención sanitaria de las personas con diabetes8. La monitorización de indicadores como herramienta para detectar déficits o áreas de mejora, la retroalimentación a los profesionales y la asociación de incentivos económicos vinculados al grado de cumplimiento, se identifican como medidas efectivas de mejora continua de la calidad sobre resultados intermedios y finales9,10.
El modelo de vinculación de objetivos a incentivos se está extendiendo de forma progresiva en el sistema sanitario, fundamentalmente para indicadores de proceso (IPr) de enfermedades crónicas prevalentes11,12. En el caso de la diabetes, este modelo de gestión ha generado un impacto positivo en cumplimiento de los mismos13–15.
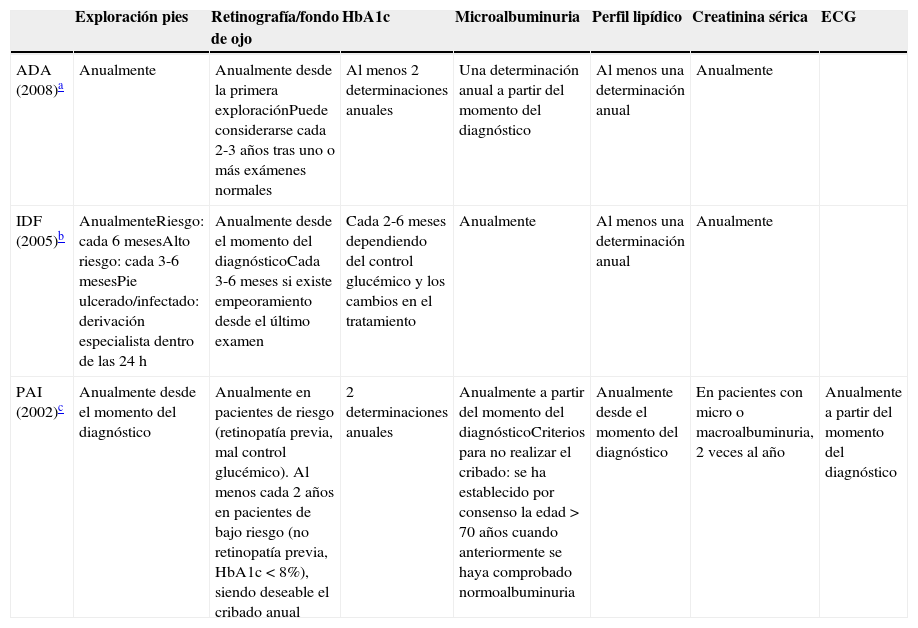
Los indicadores de calidad han sido clasificados como de resultado, de estructura y de proceso16. Los IPr miden, de forma directa o indirecta, la calidad de las actividades llevadas a cabo durante la atención al paciente. Existe cierto consenso de las sociedades científicas e instituciones sanitarias en la selección de IPr, no siendo así en la periodicidad de la monitorización de los mismos (tabla 1).
Recomendaciones sobre el manejo del cribado de complicaciones crónicas en personas con diabetes mellitus tipo 2
| Exploración pies | Retinografía/fondo de ojo | HbA1c | Microalbuminuria | Perfil lipídico | Creatinina sérica | ECG | |
|---|---|---|---|---|---|---|---|
| ADA (2008)a | Anualmente | Anualmente desde la primera exploraciónPuede considerarse cada 2-3 años tras uno o más exámenes normales | Al menos 2 determinaciones anuales | Una determinación anual a partir del momento del diagnóstico | Al menos una determinación anual | Anualmente | |
| IDF (2005)b | AnualmenteRiesgo: cada 6 mesesAlto riesgo: cada 3-6 mesesPie ulcerado/infectado: derivación especialista dentro de las 24h | Anualmente desde el momento del diagnósticoCada 3-6 meses si existe empeoramiento desde el último examen | Cada 2-6 meses dependiendo del control glucémico y los cambios en el tratamiento | Anualmente | Al menos una determinación anual | Anualmente | |
| PAI (2002)c | Anualmente desde el momento del diagnóstico | Anualmente en pacientes de riesgo (retinopatía previa, mal control glucémico). Al menos cada 2 años en pacientes de bajo riesgo (no retinopatía previa, HbA1c < 8%), siendo deseable el cribado anual | 2 determinaciones anuales | Anualmente a partir del momento del diagnósticoCriterios para no realizar el cribado: se ha establecido por consenso la edad >70 años cuando anteriormente se haya comprobado normoalbuminuria | Anualmente desde el momento del diagnóstico | En pacientes con micro o macroalbuminuria, 2 veces al año | Anualmente a partir del momento del diagnóstico |
En el Contrato Programa 2008 del Servicio Andaluz de Salud con los Distritos Sanitarios de Atención Primaria se vincularon a incentivos los IPr de:
- –
Porcentaje de pacientes incluidos en Proceso Asistencial Integrado (PAI) diabetes con al menos una determinación de hemoglobina glucosilada (HbA1c) en el último año.
- –
Porcentaje de pacientes incluidos en PAI diabetes y una exploración de pies en el último año.
- –
Porcentaje de pacientes incluidos en PAI diabetes y una exploración de fondo de ojo en los últimos 2 años.
Dado que la literatura indica que los sistemas sanitarios con indicadores ligados a incentivos conllevan una mejora de la práctica clínica y la consecución del resto de indicadores, aun no incentivados, con el presente trabajo se pretende conocer el grado de cumplimiento de los IPr definidos en el PAI de DM2 para Atención Primaria y explorar si existe relación entre el cumplimiento y la vinculación a incentivos por Contrato Programa Autonómico.
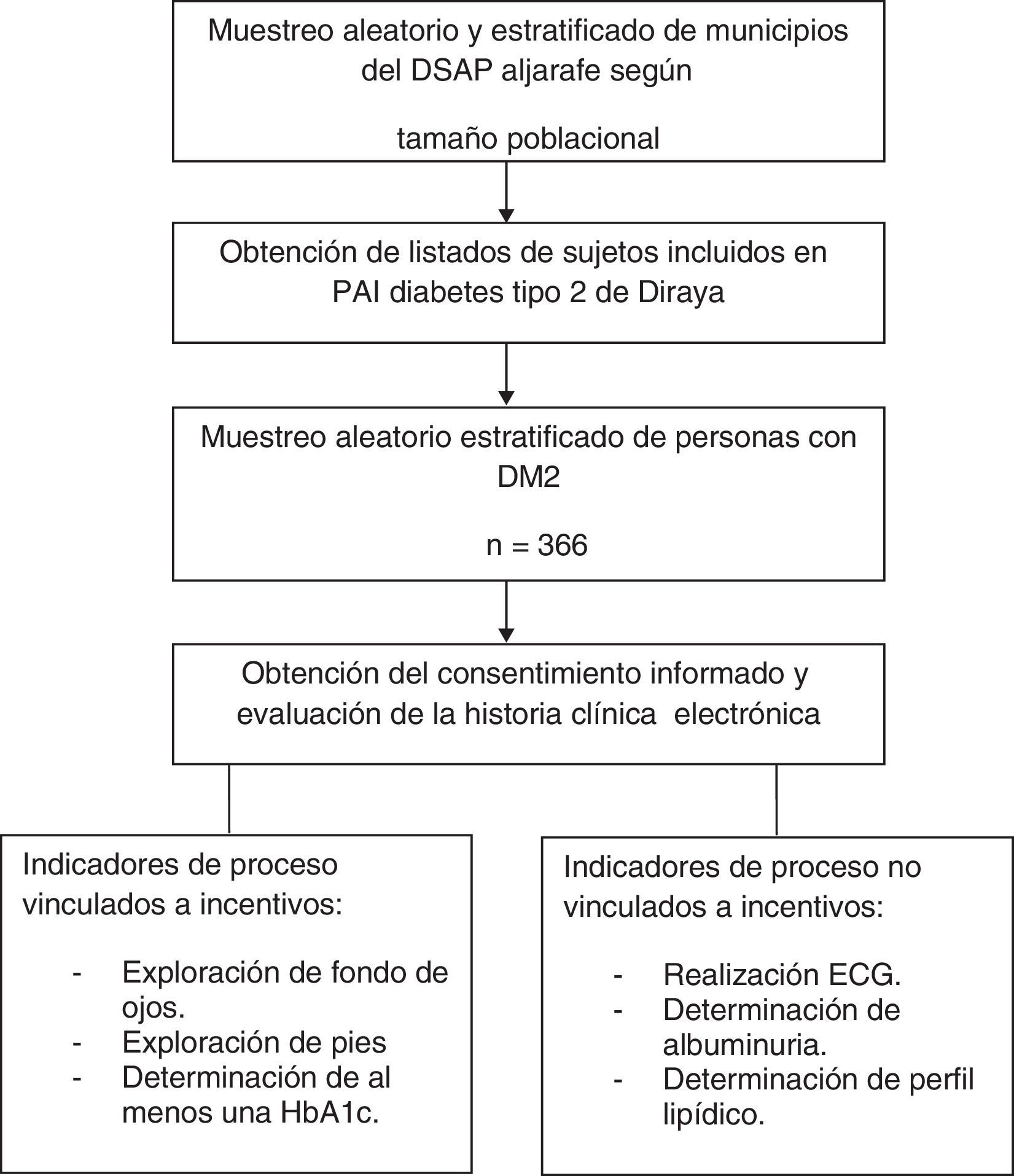
Material y métodosDiseñoSe realizó un estudio observacional, descriptivo y transversal.
Ámbito de estudioEl estudio fue de ámbito multicéntrico, realizado en 6 centros de salud del Distrito Sanitario de Atención Primaria (DSAP) Aljarafe, en Sevilla, en el año 2008.
El DSAP Aljarafe atiende a una población de 323.857 personas en 34 municipios del área metropolitana de Sevilla, contando para ello con 37 centros de salud y 176 médicos de familia.
Los centros fueron seleccionados de forma aleatoria y estratificada por tamaño poblacional, seleccionando 2 municipios por cada grupo conforme con la siguiente división: menor de 3.000 habitantes (Carrión de los Céspedes y Chucena), entre 3.000-10.000 habitantes (Bollullos de la Mitación e Isla Mayor) y mayor de 10.000 habitantes (Mairena del Aljarafe y Camas).
El estudio fue aprobado por el Comité Ético de Investigación Clínica del DSAP Aljarafe. Se solicitó consentimiento informado por escrito a los sujetos para participar.
Población de estudio y muestraSe incluyó a todos los pacientes mayores de 18 años diagnosticados de DM2 según criterios de la Asociación Americana de Diabetes17 registrados en el PAI de DM218 de la historia clínica electrónica (HCE) (sistema Diraya) durante el año 2008. El sistema Diraya, del Sistema Sanitario Público de Andalucía (SSPA), aglutina la información de la HCE, la gestión de citas y la Base de Datos de Usuarios del SSPA.
La selección de los pacientes fue independiente de la comorbilidad o la duración de la diabetes.
Se excluyó a los pacientes que, a pesar de tener historia abierta en el centro, no tuvieron ningún contacto a lo largo del año, esto es, ninguna consulta registrada en su HCE de sistema Diraya por cualquier profesional del centro.
La población diana fueron 3.647 personas con DM2. El tamaño muestral se calculó para una prevalencia de buen cumplimiento de los IPr DM2 del 50%, un nivel de confianza del 95%, una precisión del 5%, resultando un total de 348 personas. Se incrementó en un 5% para prever posibles pérdidas. La muestra se estratificó proporcionalmente al número de sujetos incluidos en PAI DM2 en cada centro.
El muestreo fue aleatorio mediante aplicación informática (Epidat 3.1) sobre los listados nominativos y reemplazo de aquellos que no cumplieron criterios de selección.
Se consideraron como variables de resultado el cumplimiento de los siguientes IPr: exploración de fondo de ojo, exploración de pies, control analítico (HbA1c, perfil lipídico y microalbuminuria) y control electrocardiográfico.
Se definió como cumplimiento del IPr cuando el resultado de la prueba o la exploración fuera registrado en cualquier apartado de la HCE y/o constancia de la misma en el portal web del Laboratorio del hospital de referencia.
Se consideraron datos perdidos aquellas mediciones de sujetos cuyas características impedían que el indicador fuera evaluable: imposibilidad de realizar exploración de fondo de ojo en Atención Primaria por cataratas, glaucoma o retinopatía diabética diagnosticada, imposibilidad de determinar la albuminuria por incontinencia urinaria e imposibilidad de explorar los pies por amputación de ambas extremidades.
Siguiendo las indicaciones del PAI DM2, se recogieron los resultados de microalbuminuria practicada durante el 2008, excepto en sujetos mayores de 70 años con normoalbuminuria previa, en los que no se indicaba el cribado. En estos sujetos se consideró como válido el último registro de albuminuria y, en los casos positivos, se observó si se confirmaba el diagnóstico con una nueva determinación a los 3 o 6 meses.
En relación con la exploración de fondo de ojo, el cumplimiento del IPr se estableció ante el resultado obtenido mediante retinografía u oftalmoscopia en los últimos 2 años realizada en Atención Primaria u otros niveles asistenciales. No se valoró la periodicidad anual de dicha exploración en los pacientes de riesgo (retinopatía previa y/o mal control glucémico).
Otras variables analizadas para los pacientes fueron la edad y el género y las características de los municipios de residencia (rural o periurbana —según clasificación del Instituto Nacional de Estadística—, tamaño del núcleo poblacional).
Las características de los médicos analizadas fueron edad, género, formación MIR y doctorado.
Recogida de la informaciónLa información se obtuvo a partir de la revisión de la HCE de sistema Diraya y portal web del Laboratorio del hospital de referencia.
Análisis estadísticoSe utilizó el paquete estadístico PASW statistics 18. El análisis fue descriptivo de las distribuciones de frecuencias absolutas para las variables cualitativas y medidas de tendencia central e intervalo de confianza del 95% para las variables cuantitativas.
En el análisis inferencial, se utilizaron test paramétricos para variables continuas y test no paramétricos en el caso de variables ordinales, categóricas o no paramétricas.
ResultadosSe evaluó la HCE de 371 pacientes, de los cuales 366 cumplían los criterios de selección. Estos pacientes estaban adscritos a 42 unidades de atención familiar.
El 51,1% de los pacientes fueron hombres y el 48,9% mujeres. No se observaron diferencias estadísticas en la distribución del género por el tamaño del municipio o ámbito rural/periurbano.
El 79,5% de los pacientes eran residentes de municipios periurbanos.
La edad media ± desviación estándar (DE) de los pacientes incluidos fue de 66,36 ± 11,56 años (IC del 95%, 65,18 a 67,55), siendo en hombres 63,40 ± 11,13 y en mujeres 69,46 ± 11,20 años (p<0,001). La edad media fue superior en los municipios de ámbito rural (69,16 ± 12,64 años) que en los urbanos (65,64 ± 11,17 años) (p=0,019), y en los de tamaño poblacional inferior a 3.000 habitantes (74,10 ± 10,04 años) frente a los de mayor tamaño (65,89 ± 11,49 años) (p=0,004).
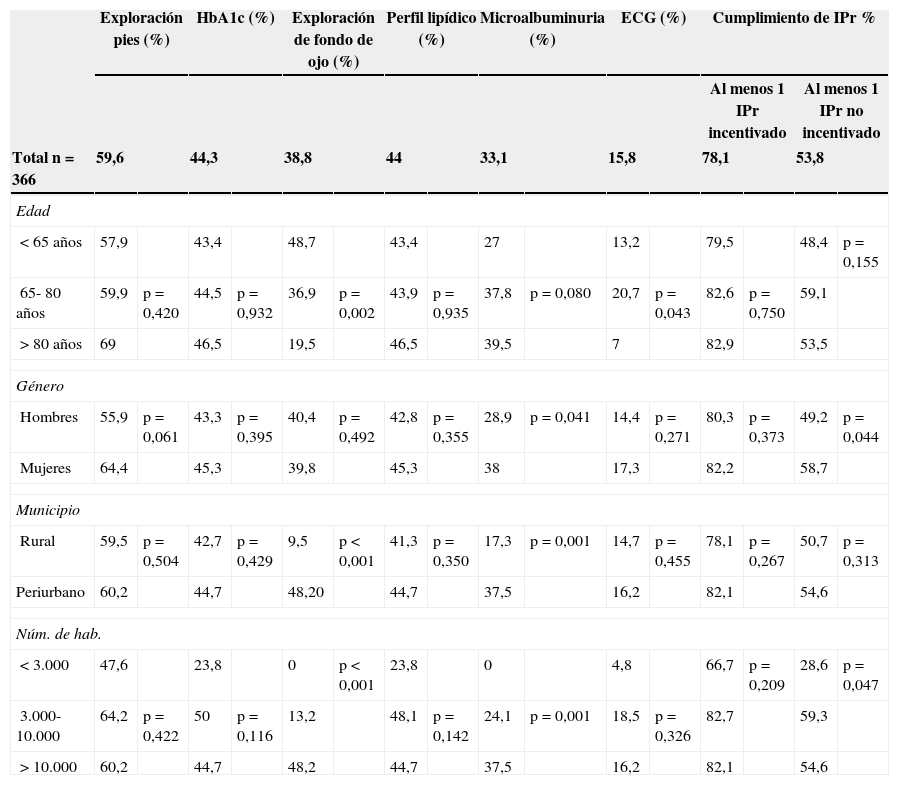
El IPr con mayor cumplimiento en la HCE clínica fue la exploración de pies (59,6%) (tabla 2). Esta prueba, junto con la determinación analítica de al menos una HbA1c y el perfil lipídico plasmático, no mostró asociación estadística con las variables de pacientes y las características de los municipios de residencia.
Cumplimiento de los indicadores de proceso según características de los pacientes y los municipios de residencia
| Exploración pies (%) | HbA1c (%) | Exploración de fondo de ojo (%) | Perfil lipídico (%) | Microalbuminuria (%) | ECG (%) | Cumplimiento de IPr % | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Al menos 1 IPr incentivado | Al menos 1 IPr no incentivado | |||||||||||||||
| Total n = 366 | 59,6 | 44,3 | 38,8 | 44 | 33,1 | 15,8 | 78,1 | 53,8 | ||||||||
| Edad | ||||||||||||||||
| < 65 años | 57,9 | 43,4 | 48,7 | 43,4 | 27 | 13,2 | 79,5 | 48,4 | p = 0,155 | |||||||
| 65- 80 años | 59,9 | p = 0,420 | 44,5 | p = 0,932 | 36,9 | p = 0,002 | 43,9 | p = 0,935 | 37,8 | p = 0,080 | 20,7 | p = 0,043 | 82,6 | p = 0,750 | 59,1 | |
| > 80 años | 69 | 46,5 | 19,5 | 46,5 | 39,5 | 7 | 82,9 | 53,5 | ||||||||
| Género | ||||||||||||||||
| Hombres | 55,9 | p = 0,061 | 43,3 | p = 0,395 | 40,4 | p = 0,492 | 42,8 | p = 0,355 | 28,9 | p = 0,041 | 14,4 | p = 0,271 | 80,3 | p = 0,373 | 49,2 | p = 0,044 |
| Mujeres | 64,4 | 45,3 | 39,8 | 45,3 | 38 | 17,3 | 82,2 | 58,7 | ||||||||
| Municipio | ||||||||||||||||
| Rural | 59,5 | p = 0,504 | 42,7 | p = 0,429 | 9,5 | p < 0,001 | 41,3 | p = 0,350 | 17,3 | p = 0,001 | 14,7 | p = 0,455 | 78,1 | p = 0,267 | 50,7 | p = 0,313 |
| Periurbano | 60,2 | 44,7 | 48,20 | 44,7 | 37,5 | 16,2 | 82,1 | 54,6 | ||||||||
| Núm. de hab. | ||||||||||||||||
| < 3.000 | 47,6 | 23,8 | 0 | p < 0,001 | 23,8 | 0 | 4,8 | 66,7 | p = 0,209 | 28,6 | p = 0,047 | |||||
| 3.000- 10.000 | 64,2 | p = 0,422 | 50 | p = 0,116 | 13,2 | 48,1 | p = 0,142 | 24,1 | p = 0,001 | 18,5 | p = 0,326 | 82,7 | 59,3 | |||
| > 10.000 | 60,2 | 44,7 | 48,2 | 44,7 | 37,5 | 16,2 | 82,1 | 54,6 | ||||||||
El 38,8% de los pacientes tenían el registro de la exploración de fondo de ojo para el cribado de retinopatía diabética. El cumplimiento de este indicador mostró asociación estadística con la edad de los pacientes (p=0,002) y las características de los municipios de residencia (p < 0,001) (tabla 2). Sin embargo, en el análisis estratificado por edad (mayores de 80 años), no se observó asociación del cumplimiento con proceder de un municipio rural o periurbano.
El 33,1% de los pacientes tenían la determinación de albuminuria para el cribado de nefropatía diabética. El cumplimiento de este indicador mostró asociación estadística con el género (38% de las mujeres y el 28,9% de los hombres) y las características de los municipios (tabla 2).
El cumplimiento del indicador realización de electrocardiograma (ECG) fue del 15,8%. Esta práctica solo mostró asociación con la edad de los pacientes (tabla 2).
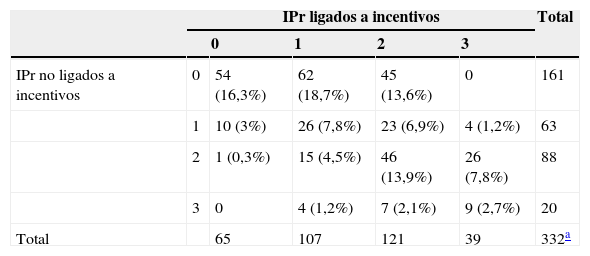
El porcentaje de pacientes que cumplían de forma simultánea los 6 IPr analizados fue del 2,7% (n = 9) y del 11,74% (n=39) para los 3 IPr vinculados a incentivos (tabla 3). Lo más frecuente fue el cumplimiento de un único IPr ligado a incentivo (n = 62), seguido del incumplimiento de todos los indicadores (n = 54). En el análisis bivariante del cumplimiento de IPr vinculado y no vinculado a incentivo, mostró asociación estadísticamente significativa (p = 0,001).
Comparación del número absoluto y porcentaje sobre el total de pacientes con consecución de indicadores de proceso vinculados o no a incentivos
| IPr ligados a incentivos | Total | |||||
|---|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | |||
| IPr no ligados a incentivos | 0 | 54 (16,3%) | 62 (18,7%) | 45 (13,6%) | 0 | 161 |
| 1 | 10 (3%) | 26 (7,8%) | 23 (6,9%) | 4 (1,2%) | 63 | |
| 2 | 1 (0,3%) | 15 (4,5%) | 46 (13,9%) | 26 (7,8%) | 88 | |
| 3 | 0 | 4 (1,2%) | 7 (2,1%) | 9 (2,7%) | 20 | |
| Total | 65 | 107 | 121 | 39 | 332a | |
En la tabla se representa la cuantificación de tener de 1 a 3 indicadores de proceso, de forma independiente al indicador concreto.
La edad media ± DE de los médicos de familia fue de 48,06 ± 8,65 años, de los cuales el 63,9% eran hombres, sin diferencias por ámbito rural o urbano.
El 39,1% obtuvo la especialidad vía MIR (14,7% del ámbito rural y 85,3% del ámbito urbano; p=0,014). El 6,8% manifestó tener el doctorado (todos adscritos a centros de salud urbanos). El cumplimiento de los IPr vinculados a incentivos fue superior frente a los IPr no vinculados de forma independiente a la edad del profesional, el género, la formación MIR y el doctorado.
DiscusiónLos resultados del presente estudio muestran que el cumplimiento de los IPr relacionados con el cribado de complicaciones crónicas de la DM2 es, en su mayoría, escaso y se aleja bastante de lo recomendado en las guías de práctica clínica. A pesar del bajo cumplimiento global, este fue superior en los indicadores vinculados a incentivos según Contrato Programa autonómico.
En el análisis de posibles variables confusoras, se incluyeron características de los pacientes como la edad y el género, por la controversia existente de impacto de estas variables en el cumplimiento de IPr y/o resultado en DM219,20. Asimismo, se incluyeron el ámbito rural y urbano, y el tamaño del municipio por ser variables indirectas reconocidas para conocer el hábitat y el estatus socioeconómico del paciente21 y con impacto en los resultados de la DM26,22. Las variables de los médicos se incluyeron para confirmar que el grado de cumplimiento es independiente del perfil de los mismos.
En otros estudios23,24, las cifras de registro de los IPr son similares, en general, a las halladas en el presente trabajo: exploración de pies (59,6% vs. 35-93%), ECG (15,8% vs. 12,9-54%). Únicamente los siguientes indicadores presentaban cifras inferiores a lo publicado: exploración de fondo de ojo (38,8% vs. 40-85%), microalbuminuria (33,1% vs. 40-88%), al menos una determinación de HbA1c en el año (44,3% % vs. 79-96%), al menos una determinación de perfil lipídico en el año (44% vs. 74-88,2%).
En el análisis global se observó un mayor cumplimiento de los IPr vinculados a incentivos frente a los no incentivados. El cumplimiento de al menos un IPr vinculado a incentivos no mostró relación con las características de los pacientes ni los médicos. El cumplimiento de al menos un IPr no vinculado a incentivos mostró relación con el género de los pacientes y el número de habitantes del municipio. Nuestros resultados son coincidentes con otros estudios publicados25,26, aunque en estos se identifica la edad de los pacientes como una variable relacionada con el cumplimiento. Sería necesario profundizar si las diferencias encontradas por las características de los municipios se deben a un problema de accesibilidad o a deficiencias organizativas en el ámbito rural.
La exploración de pies anual y la determinación de al menos una HbA1c anual fueron los indicadores con mayor grado de cumplimiento. La determinación de perfil lipídico, no vinculada a incentivos, muestra un porcentaje de consecución similar al de la HbA1c, esperable ya que procede en la mayoría de los casos de la misma extracción sanguínea.
La edad de los pacientes con DM2 se relacionó con el indicador de proceso exploración de fondo de ojo, siendo inferior el cumplimiento a medida que aumentaba la edad. Este resultado podría ser atribuido a distintos factores: la recomendación del PAI DM2 de no realizar la prueba de forma periódica a sujetos con fondo de ojo normal y una edad superior a 80 años; el aumento de la patología ocular con la edad, que interfiere o contraindica la exploración mediante retinografía digital, y la falta de práctica en la realización de oftalmoscopia directa por los médicos de familia y la menor accesibilidad a la prueba por inmovilización de los ancianos.
El bajo cumplimiento del indicador realización de electrocardiograma para el cribado de cardiopatía isquémica puede ser debido a una práctica poco implantada en la consulta de Atención Primaria debido a la discusión existente entre las sociedades científicas tanto en la indicación o no de cribado en pacientes diabéticos asintomáticos, como en el tipo de prueba recomendada (gammagrafía de perfusión, ECG de estrés, de esfuerzo o en reposo, etc.) sobre la base de estudios relevantes sobre el tema27,28.
El cribado de albuminuria de forma anual es una práctica recomendada en todas las guías de práctica clínica de manejo en Atención Primaria de forma periódica y sistemática, pues no solo explora la presencia de nefropatía diabética, sino también valora el devenir del riesgo cardiovascular y mide el efecto protector del tratamiento indicado en su caso. En nuestro estudio, el bajo cumplimiento de este indicador no puede ser atribuido a la posible incontinencia urinaria frecuente en los ancianos, ya que no mostró asociación con la edad.
Los modelos de gestión con objetivos vinculados a incentivos para la mejora de la atención sanitaria con criterios de calidad, eficiencia y equidad en Atención Primaria de salud se están extendiendo por la geografía nacional e internacional; sin embargo, en revisiones sistemáticas relevantes sobre el tema, se destaca que todavía no hay suficientes evidencias sobre el impacto de los mismos29,30, atribuido fundamentalmente a los diferentes modelos de incentivación existentes y la variabilidad en los sistemas de evaluación, generalmente basados en la valoración de la ejecución de IPr. Por otra parte, tampoco existen evidencias sólidas de que el cumplimiento de los IPr implique mejores indicadores de resultados en salud en diabetes31.
Se ha reconocido que la remuneración económica influye en el comportamiento de los médicos, mejorando su motivación y acelerando el cumplimiento de los IPr en diabetes32. Sin embargo, este cambio no se mantiene en el tiempo y, una vez alcanzados los objetivos, la mejora de la calidad de la atención debería de centrarse en objetivos no remunerados y de mayor dificultad para su consecución33.
Entre las limitaciones del trabajo, cabe comentar las de un estudio observacional que únicamente permite generar hipótesis sobre asociaciones o faltas de asociación concretas, que estudios más específicos deberían confirmar o refutar. También las de un estudio transversal, en el que existen limitaciones para establecer temporalidad, que permitiría conocer la tendencia en la mejora del cumplimiento de los indicadores y el impacto en resultados de salud finales. Otra limitación es la existencia de infrarregistro en la historia clínica, condición asumida para dar por válido el cumplimiento del IPr. Consideramos que no es suficiente registrar en la historia la intención de solicitar una determinación analítica o una exploración, sino que el examen se garantiza cuando está anotado el resultado, de forma independiente al valor del mismo. Es por ello que esta limitación es difícilmente salvable, ya que la monitorización de los indicadores necesariamente debe realizarse sobre el registro en la historia clínica del paciente. No obstante, este sesgo de registro se trató de minimizar evaluando la HCE, el módulo de gestión de citas y los datos del laboratorio.
Como fortalezas, cabe destacar el carácter multicéntrico del estudio, la evaluación exhaustiva de los datos de la historia clínica, al margen de los registros definidos exhaustivamente, y el abordaje de aspectos no estudiados en la bibliografía de nuestro ámbito, como es el cumplimiento de indicadores según su vinculación a incentivos económicos.
El presente estudio es la primera fase de un estudio de evaluación de indicadores del proceso, de resultados y de utilización de recursos sociosanitarios en pacientes con DM2 en Atención Primaria, que incorpora la medición de determinantes de desigualdad social como variables de interacción/confusión. Sería aconsejable explorar, mediante otros diseños metodológicos, los motivos/barreras que identifican los profesionales sanitarios para el cumplimiento de los indicadores de buena práctica clínica al margen de su vinculación a incentivos.
En resumen, se puede considerar que el grado de cumplimiento de los IPr relacionados con el cribado de complicaciones crónicas de la DM2 en nuestro ámbito es mejorable. Parece recomendable mantener los informes institucionales periódicos de evaluación de los IPr existentes e incorporar aquellos que han mostrado mayor impacto en resultados en salud de forma independiente a la vinculación a incentivos económicos, y que así se contribuya a la mejorar la calidad de la atención de pacientes con DM2 en Atención Primaria.
- •
En diabetes mellitus tipo 2, la monitorización de indicadores como herramienta para detectar déficits o áreas de mejora, la retroalimentación a los profesionales y la asociación de incentivos económicos vinculados al grado de cumplimiento se identifican como medidas efectivas de mejora continua de la calidad sobre resultados intermedios y final.
- •
Los indicadores del proceso de diabetes mellitus tipo 2 (DM2) vinculados a incentivos presentan un mayor grado de cumplimiento frente a los no incentivados, de forma independiente al género y el lugar de residencia de las personas con DM2 y las características del médico de familia.
- •
Existen áreas de mejora en relación al aumento de la cobertura del cribado de complicaciones como la nefropatía diabética y la retinopatía diabética.
Consejería de Salud de Andalucía (Exp. 120/07).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Resultados parciales del estudio fueron presentados en el XIII Congreso SADECA en el 2008.