Evaluar el efecto de una intervención multidimensional en la percepción y el manejo de factores de riesgo intrínsecos y extrínsecos de caídas y en la frecuencia de caídas en personas mayores autovalentes que viven en la comunidad.
DiseñoEnsayo clínico aleatorizado controlado.
EmplazamientoCentro público de salud familiar, nivel primario de atención.
ParticipantesPersonas mayores autovalentes que viven en la comunidad.
IntervenciónIntervención educativa multidimensional de visita domiciliaria y seguimiento telefónico mensual por 5 meses para el grupo intervenido (GI, n=77) y los asignados al grupo control (GC, n=77) atención habitual en su centro de salud.
Mediciones principalesPercepción de riesgo de caídas, número de factores de riesgo caídas y número de caídas en el periodo.
ResultadosEn ambos grupos aumenta la percepción de los factores de riesgo de caídas asociadas con la deambulación (GI: p≤0,001 y GC: p≤0,001). Pertenecer al GI se asocia significativamente con una disminución en los factores de riesgo asociados con las superficies (r=0,25) y los zapatos (r=0,24); un aumento en la percepción de riesgo de caídas asociadas a la deambulación (r=0,21) y la presencia de objetos o muebles (r=0,36). En GI, 5 participantes (7,9%) sufrieron al menos una caída en el periodo de 5 meses y en el GC 18 (27,7%) (p=0,004).
ConclusionesLa intervención multidimensional fue efectiva para reducir la frecuencia de caídas y para el manejo de factores de riesgo extrínsecos asociados con las superficies, la iluminación y los dispositivos de apoyo.
To evaluate the effect of a multidimensional intervention on the perception and management of risk factors and frequency of falls in independent elderly people living in the community.
DesignRandomised clinical trial.
SettingFamily health centre, primary care.
ParticipantsIndependent elderly people living in the community.
InterventionFor intervention group (IG) a multidimensional intervention, consisting of home visits and telephone follow-up was carried out for 5 months (n=77), and those assigned to the control group (CG, n=77) received usual care in the family health centre.
Main measurementsPerception of risk of falls, number of risk factors and number of falls in the study period.
ResultsIn both groups there were increases in the perception of risk factors for falling associated with walking (IG: P<.001 and CG: P<.001). Belonging to the IG was significantly associated with a decrease in the risk factors associated with surfaces (r=0.25) and shoes (r=0.24), as well as an increase in the perception of risk of falls associated with walking (r=0.21) and the presence of objects or furniture (r=0.36). In the IG, 5 participants (7.9%) suffered at least one fall in the 5-month period and 18 (27.7%) patients in the CG (P=.004).
ConclusionsThe multidimensional intervention was effective in reducing the frequency of falls and in the management of extrinsic risk factors associated with surfaces, lighting, and support devices.
Las caídas en las personas mayores (PM) son un problema de salud frecuente, con consecuencias en la morbimortalidad y la autovalencia, que condicionan incluso la dependencia y la necesidad de institucionalización1,2. En Chile, la prevalencia de caídas con fractura en PM de 65 años y más es de un 27,8%3. Diversos estudios reportan que una de cada 4 PM presenta al menos una caída durante el último año4,5. Las caídas comportan elevados costes para la persona, la familia y las instituciones involucradas en la asistencia de las consecuencias6. El informe de altas hospitalarias por traumatismos en PM indica que el 26,8% tienen fractura de fémur7. La hospitalización promedio en este caso es de 5 a 7 días y el costo directo de la atención oscila entre 2.000-7.000 dólares estadounidenses8.
Las caídas en PM son el resultado de la interacción de múltiples factores, como: peligros del entorno físico (factores extrínsecos), una mayor susceptibilidad individual (factores intrínsecos) y conductas de riesgo, la mayoría de ellos potencialmente modificables o manejables con medidas preventivas9. Entre los factores intrínsecos más frecuentes se encuentran los trastornos neurológicos, cardíacos u otras afecciones incapacitantes, los efectos adversos de los medicamentos, la inactividad física y la pérdida de equilibrio, y los problemas cognitivos, visuales y de movilidad2,10. Los factores extrínsecos principales son el hacinamiento, la falta de seguridad de la vivienda y la del entorno o barrio9,11. En este escenario, los programas de reducción de caídas más efectivos son aquellos que consideran una valoración multidimensional del riesgo, incluyendo la inspección del entorno11. En la prevención de las caídas es relevante la percepción del riesgo, es decir, la creencia o valoración subjetiva de la probabilidad (susceptibilidad) y de las consecuencias negativas (gravedad) de sufrir una caída12.
El objetivo del estudio es evaluar la efectividad de una intervención preventiva multidimensional en la frecuencia de caídas, así como también en la percepción y el manejo de factores de riesgo de caídas de PM autovalentes usuarias del nivel primario de atención.
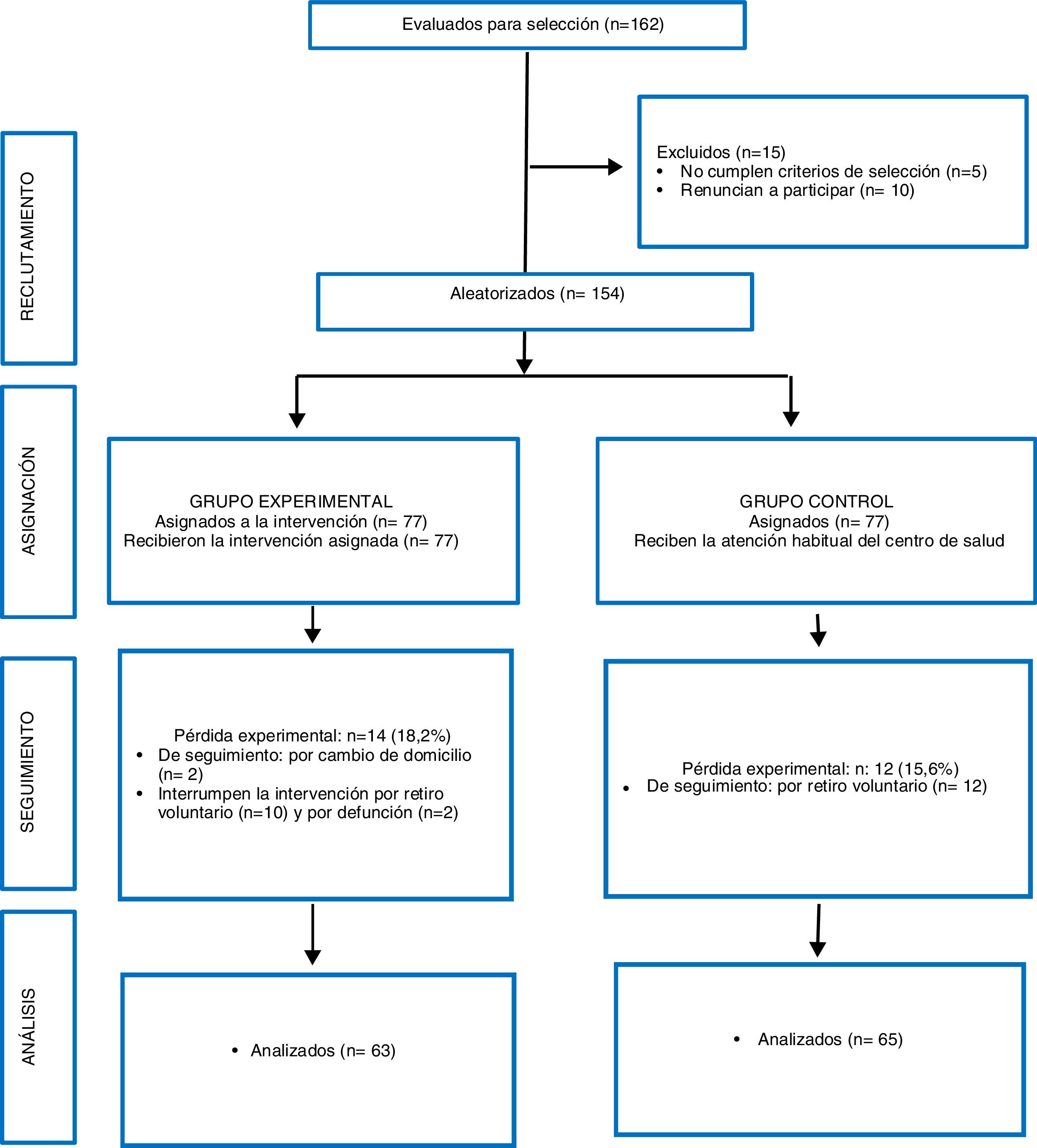
Material y métodosDiseño: ensayo clínico aleatorizado y controlado. Fue aprobado por los comités de ética de la Escuela de Enfermería de la Pontificia Universidad Católica de Chile y del Servicio de Salud Metropolitano Oriente.
Población: el universo fueron 2.010 PM autovalentes inscritas en el Centro de Atención Primaria (CAP) en el año 2012.
Ámbito del estudio: el CAP pertenece al sistema público de salud en la Comuna de Macul en el área urbana de Santiago, que es la que reporta una mayor proporción de PM en Chile.
Se utilizó la variable riesgo de caídas para la estimación del tamaño muestral. Los estudios indican heterogeneidad en los resultados10,13–15, por lo que se estimó una disminución en los factores de riesgo de caídas de tamaño de efecto pequeño (Δ=0,5, DE=1,5). Así, con una potencia de 0,80, un error alfa de 0,05 y un tamaño de efecto pequeño (f=0,12), se estimó un tamaño muestral de 140 personas, distribuidos en grupo intervenido (GI)=70 y grupo control (GC)=70.
Los criterios de inclusión fueron: adultos de 65 años y más, autovalentes en el momento de la selección, ser usuarios del CAP y residir en el territorio asignado al CAP. Los criterios de exclusión fueron: cambio de domicilio previsto en los próximos 6 meses y pérdida de autovalencia en el momento de la selección. Cada grupo quedó conformado por 77 personas, considerando la posibilidad de pérdida durante el transcurso del estudio.
Variables e instrumentos: percepción de riesgo de caída (valoración subjetiva que tiene el participante de sufrir una caída ante determinadas situaciones). Para su medición se utilizó un set de 5 láminas diseñadas para este efecto, basadas en el trabajo de Justiniano et al.16. Cada lámina contiene una imagen de una habitación de una vivienda (estar, dormitorio) en la cual se presentan condiciones de riesgo habituales en dicho contexto. Los participantes observan detenidamente cada lámina y mencionan los riesgos de caídas que identifican. Las imágenes del set fueron validadas por expertos y aplicadas en un piloto con 12 PM. El análisis de la estructura factorial de esta escala fue realizado a través del análisis factorial exploratorio, utilizando el método de extracción WLSMV para variables dicotómicas (detección o no del riesgo), con rotación GIOMIN (software M-plus). Con base en este análisis, la escala distingue 2 dimensiones: a) percepción de riesgo de caídas asociadas a la deambulación (15 ítems, 0,84-0,80 K-R20 en medición basal y final del estudio), y b) percepción de riesgo de caídas asociadas a la presencia de objetos o muebles (11 ítems, 0,54-0,58 K-R20 en medición basal y final del estudio).
- -
Caídas: se consideró caída el evento inesperado en el cual los participantes dan con el cuerpo en el suelo, piso, o nivel más bajo13. A ambos grupos se les solicitó llevar un registro prospectivo de toda caída, en un calendario ad hoc, desde la incorporación al proyecto hasta la medición final.
- -
Manejo de los factores de riesgo de caídas: pauta de cotejo de factores de riesgo de caídas elaborada por el equipo. Esta fue sometida a la opinión de expertos temáticos y probada en un piloto en 12 personas mayores. Contiene un listado de 41 factores de riesgo, 9 intrínsecos (antecedentes de caídas previas, cambios en la visión, la marcha o el equilibrio, uso de medicamentos asociados a caídas y procesos patológicos) y 32 extrínsecos (características del mobiliario, superficie del suelo, iluminación, entorno físico, zapatos, dispositivos de seguridad y mascotas). Cada participante responde las preguntas de la pauta con un sí o un no según si presenta o no el factor.
Selección: de la base de datos de PM de 65 años y más inscritas en el CAP (2.010 PM), autovalentes y que se habían atendido en el 2012, se confeccionó un listado inicial de 500 PM al azar, para invitar a participar vía telefónica, lo que finalizó al completar el tamaño muestral requerido. Las personas que aceptaron, acudieron a una entrevista realizada por los investigadores. Para evaluar la autovalencia se aplicó la Parte A del Examen Funcional del Adulto Mayor, que evalúa el riesgo de pérdida de funcionalidad. Es un instrumento estandarizado que forma parte del Examen Anual de Medicina Preventiva del Adulto Mayor en Chile. Permite clasificar a las PM según el grado de funcionalidad en: autovalente sin riesgo, autovalente con riesgo y en riesgo de dependencia17. Una vez confirmados los criterios de inclusión, las personas que aceptaron participar en el estudio firmaron un consentimiento informado.
- -
Medición basal: Se realizó en el CAP según protocolo. Se aplicó el set de láminas de evaluación de la percepción de riesgo de caídas en el hogar, pauta de cotejo de factores de riesgo de caídas y se entregó el calendario para el registro de caídas. Una vez finalizada la aplicación de todos los instrumentos, se procedió a la asignación al azar al GC o GI. A las personas asignadas al GI se les indicó la fecha de la intervención en el domicilio.
- -
Medición final: se realizó en el domicilio de la persona. Se aplicaron los mismos instrumentos de la medición basal y se retiró el calendario de registro de caídas. En el GI se registró el grado de cumplimiento del plan de manejo de riesgos, indicando los motivos del cumplimiento parcial o el no cumplimiento.
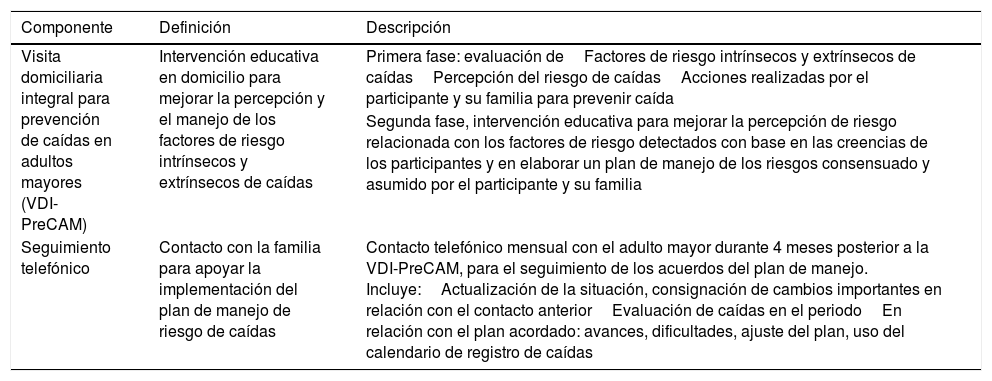
Intervención: duró 5 meses. El GI, además de la atención habitual en el CAP, recibió visita domiciliaria integral para la prevención de caídas en el adulto mayor, plan de manejo de riesgos de caídas y seguimiento telefónico (tabla 1). El GC recibió la atención habitual del CAP y al finalizar el periodo, como medida compensatoria por su participación, una visita domiciliaria.
Componentes de la intervención preventiva multidimensional de riesgo de caídas de personas mayores que viven en la comunidad
| Componente | Definición | Descripción |
|---|---|---|
| Visita domiciliaria integral para prevención de caídas en adultos mayores (VDI-PreCAM) | Intervención educativa en domicilio para mejorar la percepción y el manejo de los factores de riesgo intrínsecos y extrínsecos de caídas | Primera fase: evaluación deFactores de riesgo intrínsecos y extrínsecos de caídasPercepción del riesgo de caídasAcciones realizadas por el participante y su familia para prevenir caída |
| Segunda fase, intervención educativa para mejorar la percepción de riesgo relacionada con los factores de riesgo detectados con base en las creencias de los participantes y en elaborar un plan de manejo de los riesgos consensuado y asumido por el participante y su familia | ||
| Seguimiento telefónico | Contacto con la familia para apoyar la implementación del plan de manejo de riesgo de caídas | Contacto telefónico mensual con el adulto mayor durante 4 meses posterior a la VDI-PreCAM, para el seguimiento de los acuerdos del plan de manejo. Incluye:Actualización de la situación, consignación de cambios importantes en relación con el contacto anteriorEvaluación de caídas en el periodoEn relación con el plan acordado: avances, dificultades, ajuste del plan, uso del calendario de registro de caídas |
Análisis de datos: se describe la muestra utilizando estadística descriptiva, comparando las variables sociodemográficas y del estudio en la medición basal a través de la prueba de Mann-Whitney o la t de Student (variables continuas), y la chi-cuadrado (variables categóricas). La prueba de Mann-Whitney se utilizó para comparar los resultados de la escala de percepción y los factores de riesgo entre grupos (GI vs. GC) en la medición final. La comparación de las PM que sufren caídas se realizó a través de la diferencia de proporciones.
Se elaboró un modelo de regresión logística binaria múltiple para estimar el riesgo relativo de caídas de los sujetos que no participaron del modelo de intervención. Se consideró variable dependiente las caídas (presencia/ausencia). El modelo se controló por variables sociodemográficas que tuvieran relación con las caídas.
Se estimaron las correlaciones (con IC 95% a través de bias-corrected boostrapping) entre la adscripción al grupo (GI vs. GC) y el cambio en las dimensiones de la percepción de riesgo y los factores extrínsecos de riesgo asociados a las caídas (ambos, focos de la intervención), y se estimaron los «puntajes de diferencia» para dar cuenta de la dirección esperada de los resultados. El cambio en la percepción de riesgo fue estimado restando los valores al inicio de la intervención de la medición final (M2−M1), de manera que un mayor puntaje implica un mayor aumento de la percepción de riesgo. En cambio, los puntajes de cambio de los factores de riesgo fueron estimados restando los valores finales de la medición inicial (M1−M2), de manera que un mayor puntaje implica una mayor disminución en los factores de riesgo.
El nivel de significación adoptado fue de α<0,05. Se utilizó el software estadístico SPSS v.15.
ResultadosSe analizaron los resultados de 154 participantes, con una edad promedio de 75 años (DE 5,9; rango 65-93 años). Un 56,1% de los participantes eran mujeres.
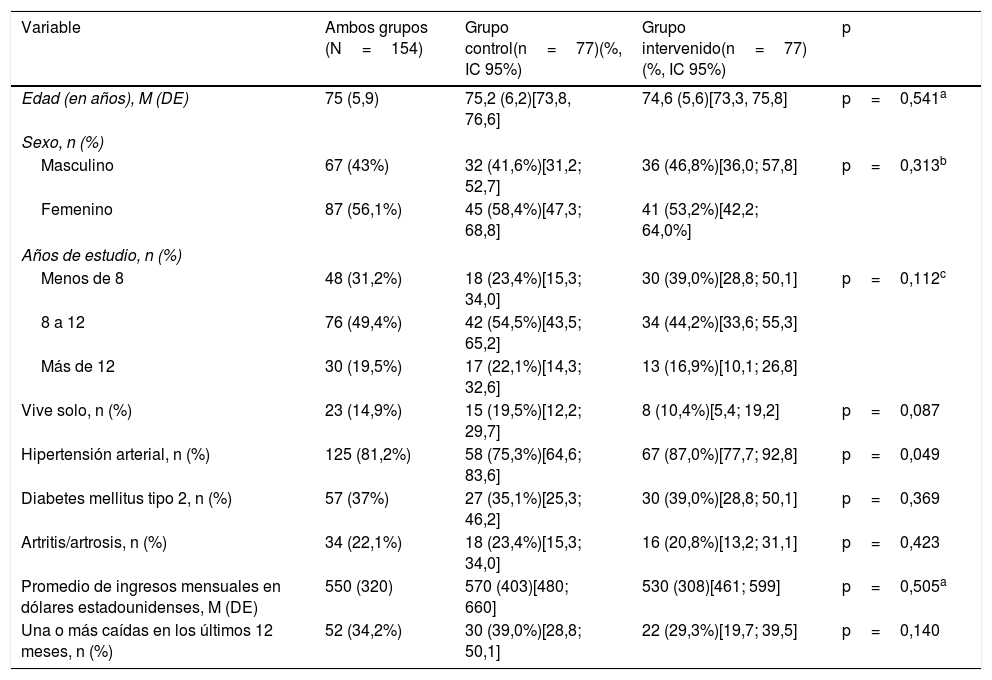
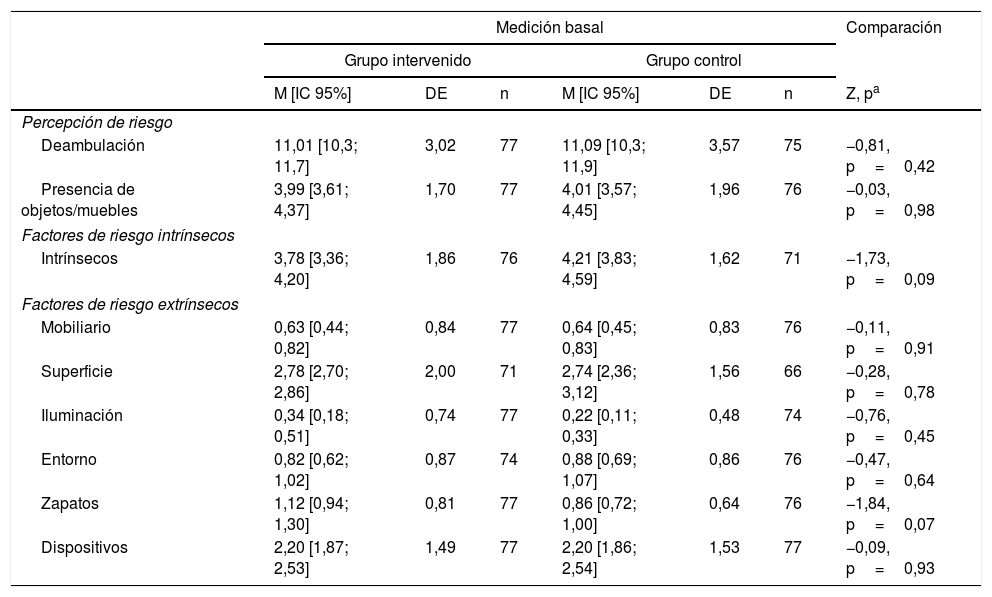
El 31,2% de los participantes cuenta con menos de 8 años de educación, un 14,9% vive solo, el promedio de ingreso familiar mensual fue de 550 dólares estadounidenses y el 34,2% presentaron una o más caídas durante los 12 meses previos al estudio. Las características sociodemográficas y la percepción de riesgo en la medición basal se describen en la tabla 2. No se presentaron diferencias estadísticamente significativas entre el GC y el GI en la mayoría de las variables demográficas y de salud. La prevalencia de hipertensión arterial fue mayor en el GI que en el GC (87 vs. 75,3%; p=0,049). En la medición basal no se presentan diferencias significativas entre los grupos al considerar la percepción y los factores de riesgo detectados por la pauta de cotejo (tabla 3).
Características sociodemográficas y de salud basales de los participantes según el grupo
| Variable | Ambos grupos (N=154) | Grupo control(n=77)(%, IC 95%) | Grupo intervenido(n=77)(%, IC 95%) | p |
|---|---|---|---|---|
| Edad (en años), M (DE) | 75 (5,9) | 75,2 (6,2)[73,8, 76,6] | 74,6 (5,6)[73,3, 75,8] | p=0,541a |
| Sexo, n (%) | ||||
| Masculino | 67 (43%) | 32 (41,6%)[31,2; 52,7] | 36 (46,8%)[36,0; 57,8] | p=0,313b |
| Femenino | 87 (56,1%) | 45 (58,4%)[47,3; 68,8] | 41 (53,2%)[42,2; 64,0%] | |
| Años de estudio, n (%) | ||||
| Menos de 8 | 48 (31,2%) | 18 (23,4%)[15,3; 34,0] | 30 (39,0%)[28,8; 50,1] | p=0,112c |
| 8 a 12 | 76 (49,4%) | 42 (54,5%)[43,5; 65,2] | 34 (44,2%)[33,6; 55,3] | |
| Más de 12 | 30 (19,5%) | 17 (22,1%)[14,3; 32,6] | 13 (16,9%)[10,1; 26,8] | |
| Vive solo, n (%) | 23 (14,9%) | 15 (19,5%)[12,2; 29,7] | 8 (10,4%)[5,4; 19,2] | p=0,087 |
| Hipertensión arterial, n (%) | 125 (81,2%) | 58 (75,3%)[64,6; 83,6] | 67 (87,0%)[77,7; 92,8] | p=0,049 |
| Diabetes mellitus tipo 2, n (%) | 57 (37%) | 27 (35,1%)[25,3; 46,2] | 30 (39,0%)[28,8; 50,1] | p=0,369 |
| Artritis/artrosis, n (%) | 34 (22,1%) | 18 (23,4%)[15,3; 34,0] | 16 (20,8%)[13,2; 31,1] | p=0,423 |
| Promedio de ingresos mensuales en dólares estadounidenses, M (DE) | 550 (320) | 570 (403)[480; 660] | 530 (308)[461; 599] | p=0,505a |
| Una o más caídas en los últimos 12 meses, n (%) | 52 (34,2%) | 30 (39,0%)[28,8; 50,1] | 22 (29,3%)[19,7; 39,5] | p=0,140 |
Percepción y factores de riesgo en la medición basal según grupos
| Medición basal | Comparación | ||||||
|---|---|---|---|---|---|---|---|
| Grupo intervenido | Grupo control | ||||||
| M [IC 95%] | DE | n | M [IC 95%] | DE | n | Z, pa | |
| Percepción de riesgo | |||||||
| Deambulación | 11,01 [10,3; 11,7] | 3,02 | 77 | 11,09 [10,3; 11,9] | 3,57 | 75 | −0,81, p=0,42 |
| Presencia de objetos/muebles | 3,99 [3,61; 4,37] | 1,70 | 77 | 4,01 [3,57; 4,45] | 1,96 | 76 | −0,03, p=0,98 |
| Factores de riesgo intrínsecos | |||||||
| Intrínsecos | 3,78 [3,36; 4,20] | 1,86 | 76 | 4,21 [3,83; 4,59] | 1,62 | 71 | −1,73, p=0,09 |
| Factores de riesgo extrínsecos | |||||||
| Mobiliario | 0,63 [0,44; 0,82] | 0,84 | 77 | 0,64 [0,45; 0,83] | 0,83 | 76 | −0,11, p=0,91 |
| Superficie | 2,78 [2,70; 2,86] | 2,00 | 71 | 2,74 [2,36; 3,12] | 1,56 | 66 | −0,28, p=0,78 |
| Iluminación | 0,34 [0,18; 0,51] | 0,74 | 77 | 0,22 [0,11; 0,33] | 0,48 | 74 | −0,76, p=0,45 |
| Entorno | 0,82 [0,62; 1,02] | 0,87 | 74 | 0,88 [0,69; 1,07] | 0,86 | 76 | −0,47, p=0,64 |
| Zapatos | 1,12 [0,94; 1,30] | 0,81 | 77 | 0,86 [0,72; 1,00] | 0,64 | 76 | −1,84, p=0,07 |
| Dispositivos | 2,20 [1,87; 2,53] | 1,49 | 77 | 2,20 [1,86; 2,54] | 1,53 | 77 | −0,09, p=0,93 |
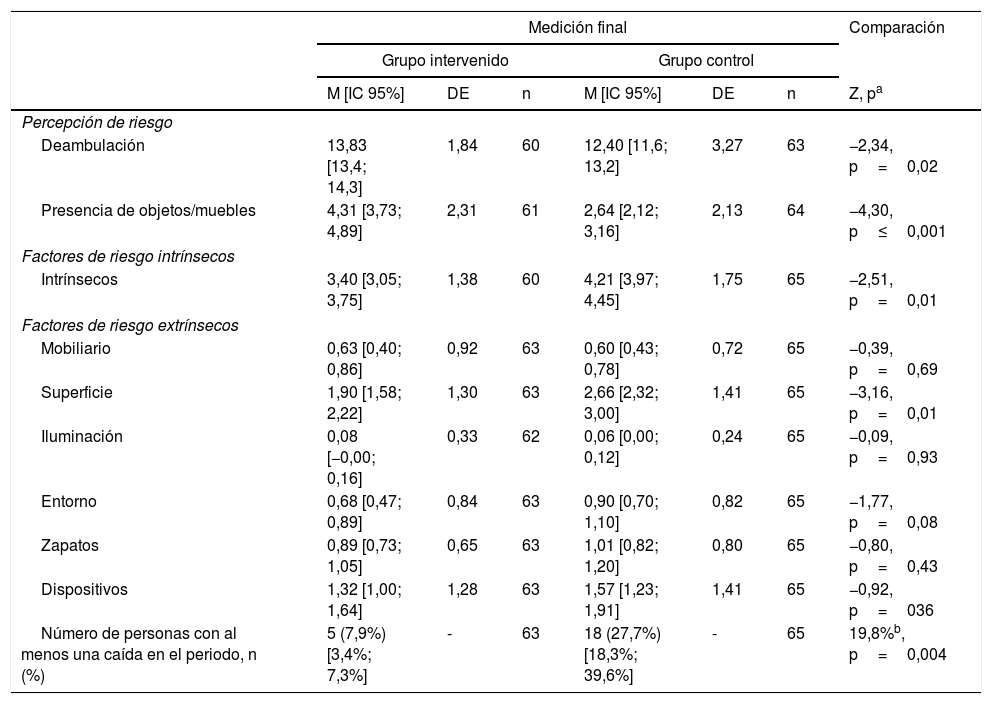
En la medición final hay diferencias significativas entre ambos grupos en la percepción de riesgo de caída asociada a la deambulación (MGI=13,83 vs. MGC=12,40) y a la presencia de objetos o muebles (MGI=4,31 vs. MGC=2,64), siendo la percepción de riesgo en ambas dimensiones más alta en el GI. En relación con la presencia de factores de riesgo de caídas, se presentaron diferencias significativas en el promedio del total de factores de riesgo intrínsecos (MGI=3,40 vs. MGC=4,21) y en los factores de riesgo asociados a superficies (MGI=1,90 vs. MGC=2,66), siendo menores en el GI. No se presentan diferencias en los factores de riesgo asociados a mobiliario, iluminación, entorno, uso de zapatos y dispositivos (tabla 4).
Percepción y factores de riesgo en la medición final según grupos
| Medición final | Comparación | ||||||
|---|---|---|---|---|---|---|---|
| Grupo intervenido | Grupo control | ||||||
| M [IC 95%] | DE | n | M [IC 95%] | DE | n | Z, pa | |
| Percepción de riesgo | |||||||
| Deambulación | 13,83 [13,4; 14,3] | 1,84 | 60 | 12,40 [11,6; 13,2] | 3,27 | 63 | −2,34, p=0,02 |
| Presencia de objetos/muebles | 4,31 [3,73; 4,89] | 2,31 | 61 | 2,64 [2,12; 3,16] | 2,13 | 64 | −4,30, p≤0,001 |
| Factores de riesgo intrínsecos | |||||||
| Intrínsecos | 3,40 [3,05; 3,75] | 1,38 | 60 | 4,21 [3,97; 4,45] | 1,75 | 65 | −2,51, p=0,01 |
| Factores de riesgo extrínsecos | |||||||
| Mobiliario | 0,63 [0,40; 0,86] | 0,92 | 63 | 0,60 [0,43; 0,78] | 0,72 | 65 | −0,39, p=0,69 |
| Superficie | 1,90 [1,58; 2,22] | 1,30 | 63 | 2,66 [2,32; 3,00] | 1,41 | 65 | −3,16, p=0,01 |
| Iluminación | 0,08 [−0,00; 0,16] | 0,33 | 62 | 0,06 [0,00; 0,12] | 0,24 | 65 | −0,09, p=0,93 |
| Entorno | 0,68 [0,47; 0,89] | 0,84 | 63 | 0,90 [0,70; 1,10] | 0,82 | 65 | −1,77, p=0,08 |
| Zapatos | 0,89 [0,73; 1,05] | 0,65 | 63 | 1,01 [0,82; 1,20] | 0,80 | 65 | −0,80, p=0,43 |
| Dispositivos | 1,32 [1,00; 1,64] | 1,28 | 63 | 1,57 [1,23; 1,91] | 1,41 | 65 | −0,92, p=036 |
| Número de personas con al menos una caída en el periodo, n (%) | 5 (7,9%) [3,4%; 7,3%] | - | 63 | 18 (27,7%) [18,3%; 39,6%] | - | 65 | 19,8%b, p=0,004 |
No hubo diferencias significativas entre los participantes que sufren caídas y los que no respecto a la edad (p=0,50), el sexo (p=0,37) y el nivel de instrucción (p=0,18). En relación con la frecuencia de caídas en el GI, 5 participantes (7,9%) sufrieron al menos una caída en el periodo de 5 meses y 18 en el GC (27,7%), siendo estas más frecuentes en el GC (ΔP=19,8%, IC 95% 6,56-32,5; p=0,004). El lugar donde ocurrieron las caídas en el GI fue el domicilio (2), el transporte público (2) y en el entorno inmediato (1). Por su parte, en el GC 10 caídas ocurrieron en la casa, 5 en el entorno y 3 en el transporte público. En el GI las caídas no produjeron lesiones graves, a diferencia del GC, en el cual 2 de los 18 presentaron fractura.
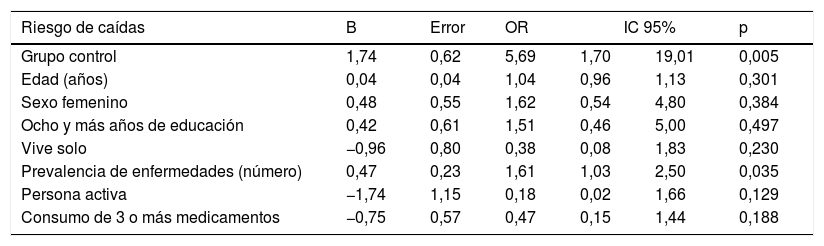
El riesgo relativo de caer de los sujetos que no participaron en el modelo de intervención fue de 5,69 (IC 95% 1,70-19,01; p=0,005). El modelo de regresión logística incorporó la edad, el sexo, el nivel educacional, vivir solo, ser una persona activa, el número de medicamentos y el número de enfermedades como variables de control (tabla 5).
Riesgo de caídas. Regresión logística
| Riesgo de caídas | B | Error | OR | IC 95% | p | |
|---|---|---|---|---|---|---|
| Grupo control | 1,74 | 0,62 | 5,69 | 1,70 | 19,01 | 0,005 |
| Edad (años) | 0,04 | 0,04 | 1,04 | 0,96 | 1,13 | 0,301 |
| Sexo femenino | 0,48 | 0,55 | 1,62 | 0,54 | 4,80 | 0,384 |
| Ocho y más años de educación | 0,42 | 0,61 | 1,51 | 0,46 | 5,00 | 0,497 |
| Vive solo | −0,96 | 0,80 | 0,38 | 0,08 | 1,83 | 0,230 |
| Prevalencia de enfermedades (número) | 0,47 | 0,23 | 1,61 | 1,03 | 2,50 | 0,035 |
| Persona activa | −1,74 | 1,15 | 0,18 | 0,02 | 1,66 | 0,129 |
| Consumo de 3 o más medicamentos | −0,75 | 0,57 | 0,47 | 0,15 | 1,44 | 0,188 |
Variable dependiente 1=presenta una o más caídas en el periodo evaluado vs. 0=no presenta caídas. Modelo no presenta la constante.
Los resultados de las correlaciones parciales (controlando la edad, el sexo, el nivel educacional, la cantidad de enfermedades totales, la presencia de caídas durante los últimos 12 meses y factores de riesgo intrínsecos en el momento de iniciar la intervención) indican que la pertenencia al GI se asocia significativamente con una disminución de los factores de riesgo asociados a las superficies (r=0,25, IC 95% 0,03 a 0,40) y a los zapatos (r=0,2, IC 95% 0,04 a 0,47); a un aumento en la percepción de riesgo de caídas asociadas a la deambulación (r=0,21, IC 95% −0,05 a 0,45) y a la presencia de objetos o muebles (r=0,36, IC 95% 0,11 a 0,54). Las correlaciones entre la pertenencia al GI y el cambio en los factores de riesgo asociados a la iluminación (r=0,01, IC 95% −0,22 a,22), al entorno (r=0,14, IC 95% −0,13 a 0,31) y al uso de dispositivos (r=−0,03, IC 95% −0,29 a 0,14) no fueron estadísticamente significativas.
DiscusiónLa intervención multidimensional redujo la incidencia de caídas en el GI en un 20% respecto del GC. Estos hallazgos son concordantes con los de Goodwin et al., que en su revisión sistemática sobre intervenciones efectivas en caídas observaron que las intervenciones de carácter multidimensional presentan una mayor efectividad18. Cabe destacar que el efecto obtenido fue en un periodo de 5 meses de intervención, aunque en otras intervenciones el periodo fue de un año o más19.
Gillespie et al. reportan que este tipo de intervenciones (multidimensionales) disminuyen la tasa de caídas y señalan que no tienen el mismo efecto sobre el riesgo de las mismas20. En nuestro estudio se observó en el GI una mayor percepción de riesgo relacionada con objetos/muebles y deambulación y en el manejo de los factores de riesgo asociados a las superficies que en el GC, coincidiendo con Kamei et al.21.
Aplicando la perspectiva del Modelo de Creencias en Salud de Rosenstock et al.22, la percepción de riesgo de caídas permitiría a las personas evaluar la amenaza o el riesgo de presentar una caída, siempre que se sientan susceptibles y las consideren graves. Esta noción los dispone a iniciar o mantener conductas preventivas, siempre que la percepción de beneficios sea mayor que la percepción de las barreras. Desde la perspectiva del equipo, la suma de estos factores permitió la variación de la percepción de riesgo y la activación para el manejo de estos.
El eje del programa fue el trabajo en domicilio, considerando la evidencia sobre el efecto positivo de las intervenciones en dicho contexto para el manejo de los riesgos de caídas23, al mismo tiempo que contar con instrumentos que permitan evaluar los riesgos del ambiente que condicionan riesgo de caídas en espacios como las escaleras y los baños24. El contexto domiciliario permite valorar con precisión los factores de riesgo reales y lograr acuerdos realistas para el control de estos, ya que se basan en la realidad familiar cotejada por el profesional.
El seguimiento telefónico fue un elemento sinérgico para promover y facilitar la implementación de los acuerdos sobre el manejo de los factores de riesgo detectados en la visita. Diversos autores han demostrado la eficacia de incorporar esta estrategia para el logro de objetivos terapéuticos en temas tan diversos como el cese del hábito tabáquico25 o el manejo de condiciones crónicas26,27, donde el denominador común es aportar continuidad en la atención de los usuarios a través del contacto remoto. Se confirma que el uso de tecnologías de la comunicación es aceptado por las PM, lo que en nuestro país no ha sido incorporado suficientemente28.
La intervención ayudó a mejorar las condiciones de seguridad del hogar y a abordar los principales factores que contribuyen a la producción de caídas, a través de un enfoque centrado en las necesidades específicas de la persona y su familia21, que favorece el rol activo del usuario29 y sitúa al equipo de salud en su rol de facilitador y de acompañamiento, favoreciendo la toma de decisiones adecuadas para la salud y la implementación de los cambios. Las intervenciones multidimensionales enfocadas en las PM han demostrado tener un impacto considerable en la reducción de caídas, la inversión en salud para su cuidado y la mejora en su calidad de vida13,18,20.
En cuanto a las limitaciones del estudio, existe un potencial sesgo de selección al contar solo con los participantes que aceptaron participar en el estudio, aunque dicho sesgo afectaría a ambos grupos (GI y GC). Otra limitación es la baja potencia estadística para evaluar eventos infrecuentes (caídas); pese a ello, se encuentran diferencias para esa variable en este estudio.
Un posible sesgo es no tener posibilidad de enmascaramiento (doble ciego), aunque se diseñó así por la imposibilidad de aislar la efectividad específica de los diferentes componentes de la intervención.
Aunque el dato sobre caídas es por autorreporte, se buscó minimizar esta limitación solicitando a todos los participantes que llevaran un calendario de caídas.
- •
La autovalencia y la funcionalidad de las personas mayores son potentes predictores de su calidad de vida.
- •
Las caídas en personas mayores son un problema de salud de graves consecuencias para la persona y su familia.
- •
Las caídas en personas mayores son el resultado de la interacción de factores intrínsecos y extrínsecos, la mayoría de ellos potencialmente modificables o manejables.
- •
Una intervención dirigida a población adulta mayor autovalente que ayuda a proteger su funcionalidad.
- •
Una forma novedosa de medir la percepción de riesgo de caídas.
- •
Una estrategia de prevención aplicable en la atención primaria de salud.
El proyecto fue financiado por el Concurso de Integración Docente Asistencial IDA201104.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A las enfermeras y los ayudantes de investigación que colaboraron en la selección, las visitas y el seguimiento de los pacientes, en especial a María Waleska Aliaga por su aporte crucial en la ejecución del proyecto. A Helga, auxiliar paramédico del centro de salud por su aporte en el contacto inicial e invitación de los participantes. Al director y los funcionarios del centro de salud por facilitar la selección de los participantes y la participación de las autoras que trabajan en él. A cada una de las personas mayores participantes y sus familias, que confiaron en el proyecto y abrieron sus domicilios para ejecutar la intervención. Todos los instrumentos utilizados en el estudio están disponibles para ser compartidos, solo deben ser solicitados a través del autor de correspondencia del artículo.