La educación terapéutica en diabetes (ETD) es un proceso interactivo y progresivo que tiene como objetivo facilitar los conocimientos y la habilidad imprescindibles para el autocuidado del paciente mediante el apoyo a la persona y a su familia con el objeto de autogestionar su vida con diabetes y lograr los mejores resultados posibles. La ETD es un proceso interdisciplinar que puede realizarse por diversos profesionales en diferentes momentos de la evolución de la enfermedad. En este documento se analiza el perfil curricular del educador en diabetes a partir de unos requisitos mínimos. Se describe el papel del educador según sea médico, enfermera, farmacéutico, dietista-nutricionista, psicólogo, podólogo, asesor en educación física, trabajador social y paciente experto.
Diabetes education is an interactive and ongoing process that aims to provide the knowledge and skills necessary for self-care of the patient by supporting individuals and their families in order to self-manage their lives with diabetes and achieve the best possible outcomes. Diabetes education is a multidisciplinary process that can be performed by different professionals at different stages of evolution of the disease. This paper analyzes the minimum requirements of the professional profile of the diabetes educator. The role of educator is described as a doctor, nurse, pharmacist, dietitian-nutritionist, psychologist, podiatrist, physical education consultant, social worker and patient expert
La diabetes es una enfermedad crónica en la que el paciente debe participar activamente para conseguir un adecuado control metabólico. La educación terapéutica en diabetes (ETD) es un proceso interactivo y progresivo que tiene como objetivo facilitar los conocimientos y la habilidad imprescindibles para el autocuidado del paciente mediante el apoyo a la persona y a su familia con el objeto de autogestionar su vida con diabetes y lograr los mejores resultados posibles. La atención y la ETD requieren un equipo interdisciplinar constituido por diferentes profesionales que trabajan de forma interdependiente, que interactúan, que intercambian la información de forma sistemática y que planifican conjuntamente unos objetivos comunes.
La educación puede llevarse a cabo por estos profesionales en diferentes momentos de la evolución de la enfermedad. Aunque en España, como en la mayor parte del mundo, el personal de enfermería ha llevado tradicionalmente el peso fundamental de la educación diabetológica1–3, se van incorporando otros profesionales como dietistas4,5, farmacéuticos6–8, podólogos o profesores de educación física, y aparecen nuevas figuras como el trabajador social, el voluntario o el paciente experto como participante en el proceso9,10. De ellos se espera que integren la labor de educador en su práctica profesional y que sean parte activa del equipo interdisciplinar que atenderá al paciente con diabetes.
Situación en el ámbito internacionalDiversos consensos internacionales recomiendan especializar la educación diabetológica mediante un equipo de profesionales con conocimientos garantizados11. En Estados Unidos se desarrollaron sistemas de certificación, como el National Certification Board for Diabetes Educator (NCBDE), para autorizar al profesional a participar en la educación diabetológica y acreditar esa capacidad con el Certified Diabetes Educator (CDE). También existe la enfermera especialista en diabetes, licenciada con grado de máster o con doctorado en enfermería clínica. En los últimos años, con la validación de varias sociedades científicas, se ha creado un nuevo certificado, el Board Certified-Advanced Diabetes Manager (BC-ADM), que permite la acreditación como educador en diabetes a enfermeras y dietistas, después de una formación troncal y una específica. Para lograr el certificado se requiere un trabajo continuado en la especialidad de 2 años o de experiencia en educación de más de 1.000 horas12,13. La acreditación requiere ser renovada cada 5 años para garantizar la actualización en conocimientos y habilidades. En Canadá también existe un certificado oficial, el Canadian Diabetes Educador Certification Board (CDECB)9, universitario, que consta de 3 niveles según el grado de habilidades y renovable cada 5 años14. Estos certificados han permitido a otros especialistas, como farmacéuticos de Estados Unidos y Canadá, acreditarse como educadores en diabetes7.
En Europa la acreditación está más desarrollada hacia el personal de enfermería. Existe un diploma que se puede obtener realizando el European Nurses Diabetes Collaborative University Programme (ENDCUP), impartido por la Foundation of European of Nurses in Diabetes (FEND) y que se incluye dentro del Plan de Bolonia15. En los países escandinavos se requiere una formación universitaria específica para trabajar como educador en diabetes
Situación en EspañaEn España el 94,7% de las comunidades autónomas cuenta con programas de educación diabetológica, muchos de ellos integrados en la Formación Continuada de las Profesiones Sanitarias del Sistema Nacional de Salud, que dispone de un sistema de acreditación específico válido para todo el país. El 89,5% de los equipos de atención primaria y el 68,4% de los servicios de atención especializada tienen establecidas y desarrollan actividades específicas de educación en diabetes16. Sin embargo, tanto los cursos de diabetes acreditados como otros programas educativos presentan una importante variabilidad no solo entre comunidades autónomas, sino entre los servicios de una misma comunidad autónoma. Además, no tienen valor curricular específico para trabajar en la atención de pacientes con diabetes.
Aunque los planes integrales en diabetes de cada comunidad autónoma reconocen la necesidad de la ETD, la mayoría se centra en insistir sobre la necesidad formativa del educador de un modo general. Esto es lógico, dado que no existe el certificado de especialista en educación diabetológica y la mayor parte de educadores provienen del colectivo de enfermería que ha ido, de un modo heterogéneo y con actividades formativas más o menos estructuradas, formándose en la patología, en la metodología educativa y en los aspectos psicosociales de la enfermedad crónica.
Existe un máster en diabetes por la Universidad de Barcelona. También la Federación Española de Asociaciones de Educadores en Diabetes (FEAED) realiza cursos de formación posgrado, pero sería necesaria la unificación de criterios de sociedades científicas, entidades docentes y la propia administración para crear una acreditación específica para la ETD17.
Informar o enseñar con voluntad no es suficiente, y se requiere una formación específica y realizar intervenciones educativas estructuradas5 mediante programas planificados y progresivos que se adapten al nivel y contexto cultural de las personas a las que se dirige6.
Perfil del educador dentro de un equipo interdisciplinarEs evidente que los profesionales de enfermería han asumido, de forma general, la mayor parte de la ETD. Sin embargo, también otros profesionales participan en la educación diabetológica, aunque los datos que se tienen en este sentido son escasos. La participación de los médicos en la ETD es desconocida. Los estudios que recogen la implicación del equipo que participa en la educación demuestra que los médicos son, junto con las enfermeras y en menor medida los dietistas, los profesionales que más participan en la educación (82, 88 y 71,9%, respectivamente, según el estudio de Lee et al.13). Si bien cualquier facultativo que trate a personas con diabetes sabe que dedica un tiempo a la educación, dicho tiempo no está estructurado ni existe un programa concreto para llevar a cabo. Otros educadores son farmacéuticos, podólogos, psicólogos, profesionales de la educación física, trabajadores sociales, pero poco o nada conocemos de su actividad en nuestro país.
Aunque en cualquier equipo debe existir un líder, la interdisciplinaridad requiere un plano de simetría en el poder y respeto entre los miembros del equipo. La enfermera especializada es la figura principal en la ETD, si bien la gran heterogeneidad de su papel en nuestro país ha contribuido a que la coordinación de los programas educativos y la mejora de conocimientos y de habilidades de los profesionales de la ETD se compartan con médicos endocrinólogos o internistas y médicos de familia especialmente sensibilizados que trabajan en diabetes y asumen esa responsabilidad. La atención a los pacientes crónicos es compleja, y actualmente se recomienda pasar del equipo interdisciplinar al equipo transdisciplinar, que se caracteriza por una sucesión de relaciones interdisciplinarias integradas sin fronteras sólidas entre las disciplinas.
La educación en diabetes debe incluir una combinación de conocimientos: cuidados clínicos, terapia nutricional, métodos pedagógicos, estrategias para el aprendizaje y modificaciones de conducta o comportamiento para mejorar el autocontrol18. El presente documento es una recomendación sobre las competencias que deben ser asumidas por el educador en diabetes para conseguir abordar con garantías la educación de nuestros pacientes.
Dificultades en la elaboración del documentoLa extrema dificultad en la elaboración de este documento no es sino fiel reflejo de la falta de homogeneidad en la formación del profesional en ETD, de forma específica en nuestro país. Entre las limitaciones que hemos encontrado se hallan:
- -
Profesionales que deben incluirse en el documento.
- -
Orden de los mismos.
- -
Susceptibilidades entre profesionales por el ámbito competencial.
- -
Función de liderazgo en equipos interdisciplinares.
- -
Diferenciar conocimientos básicos y habilidades de competencias.
- -
Establecer fronteras entre conocimientos generales y conocimientos específicos, teniendo en cuenta la variabilidad de los profesionales.
- -
El currículum único en educador puede no agradar a todos por igual o incluso no agradar en absoluto.
El educador debe poseer conocimientos y habilidades generales para garantizar la educación terapéutica en el marco adecuado. Los contenidos mínimos necesarios para una adecuada educación terapéutica en diabetes se presentan en la tabla 113,18.
Contenidos mínimos necesarios para una adecuada educación terapéutica en diabetes
| 1. Área de conocimientos |
| Conocimientos científicos y técnicos básicos sobre la patología, de acuerdo con criterios específicos que se desarrollarán posteriormente |
| Conocimientos sobre el material para la educación y plan de entrenamiento |
| Conocimientos sobre las modificaciones del estilo de vida: hábitos alimentarios y actividad física |
| Conocimiento sobre la seguridad y eficacia de los medicamentos |
| Conocimiento de las barreras para la educación |
| Aspectos relacionados con el autocontrol: la automonitorización de glucosa capilar, automedida de la presión arterial y del peso, y autoexamen del pie |
| Describir el proceso de enfermedad y las opciones de tratamiento |
| Prevención de complicaciones crónicas o agudas |
| 2. Área de estructura |
| Formar parte de un equipo de atención al paciente con diabetes |
| Disponer de un tipo de programa educativo estructurado: frecuencia, tiempo, intervalos |
| Espacio físico para la educación individual |
| Tiempo destinado a la educación acorde a las necesidades de los pacientes |
| 3. Área de evaluación y costes |
| Evaluación de resultados después de la educación |
| Costes del programa |
| 4. Área de comunicación |
| Desarrollo de estrategias para conocer la esfera psicosocial y el comportamiento del paciente, con el fin de mejorar la comunicación |
| Desarrollo de estrategias personales para promover la salud y los cambios de costumbres |
| Comunicación con otros profesionales que van a participar en la educación y la asistencia del paciente con diabetes |
| Mantener la posición del educador |
A partir de los conocimientos y habilidades, se pueden estructurar una serie de competencias básicas o generales imprescindibles en el currículum del profesional que participa en la EDT19. Se pueden resumir en:
- -
Análisis de los conocimientos, de las habilidades y del comportamiento de las personas con diabetes con objeto de mejorarlos.
- -
Evaluación de la diabetes en el entorno social.
- -
Enseñanza centrada en el paciente con métodos de educación individualizados para cada paciente.
- -
Transmitir el aprendizaje basado en la resolución de problemas y en objetivos.
- -
Comunicación verbal y no verbal. Habilidades para hablar en público.
- -
Capacidad docente para trabajar de forma individual o en grupos.
- -
Habilidades psicológicas y psicosociales.
- -
Transmitir el papel del autocontrol del paciente en su motivación y conocimientos para el autocuidado.
- -
Inteligencia emocional y su papel en la diabetes.
- -
Participación en un equipo multiprofesional y transdisciplinar.
- -
Conocimientos sobre coste-efectividad de la ETD.
- -
Priorizar la calidad de vida.
Los conocimientos específicos se adquieren de forma dinámica y necesitan reflejar la evidencia y las guías de práctica clínica20. La información a transmitir estará adaptada a las necesidades individuales y tendrá en cuenta aspectos como la edad, el tipo de diabetes, experiencias previas, las influencias culturales, comorbilidades, etc.
Algunos de estos conocimientos se incluyen en el currículum internacional para profesionales de la educación en diabetes que publican la IDF y la AADE21,22.
Las competencias que se describen a continuación se han extraído de diferentes contextos, pero no necesariamente son un reflejo fiel de las características de la sanidad española. Las diferencias entre comunidades autónomas, entre áreas o departamentos sanitarios de una misma provincia, o incluso entre hospitales, hace difícil que dichas competencias puedan adaptarse de forma general.
Aunque la ETD es responsabilidad de todos, no se contemplan en este manuscrito la familia, la escuela y las asociaciones de pacientes. También hay que entender que algunas competencias individuales, fuera del equipo interdisciplinar y de la consulta del paciente, pueden ser poco efectivas y pueden generar conflicto.
MédicoEndocrinólogo dedicado a la diabetesSu papel consistirá en:
- -
Garantizar la educación en la atención hospitalaria y/o ambulatoria (especialmente al inicio de la diabetes mellitus tipo 1 o tipo 2).
- -
Participación en la educación terapéutica del paciente teniendo en cuenta la situación particular de cada centro.
- -
Coordinar la labor del equipo educativo, especialmente los programas educativos entre diferentes escalones sanitarios (atención especializada hospitalaria, ambulatoria, atención primaria).
- -
Promocionar la educación de calidad a otros educadores en diabetes.
- -
Discutir los derechos y deberes del paciente y tomar decisiones éticas.
- -
Promocionar las nuevas técnicas para mejorar las habilidades de las enfermeras educadoras.
- -
Evaluación de los resultados de los programas de educación.
- -
Investigación: conocer las novedades publicadas que mejoren la capacidad como educador. Cotejar la información. Participar en estudios como especialista.
El papel del endocrinólogo pediatra que atiende a los niños con diabetes no difiere en general del que lleva a cabo el endocrinólogo de adultos, con la salvedad de que en más del 95% de las situaciones se trata de una diabetes tipo 1. En lo que se refiere a la participación en la educación terapéutica del paciente, lógicamente se debe adaptar a las características del niño y, según su edad, la educación se centra en los padres o tutores. Hay 2 situaciones especiales: el inicio, por la ansiedad que genera el diagnóstico de una enfermedad crónica en la infancia, y la transición a la etapa adulta.
Médico de atención primaria- -
Garantizar la educación terapéutica, especialmente en el momento del diagnóstico de la diabetes tipo 2.
- -
Conocer el programa educativo y participar en su actualización periódica.
- -
Participación con el personal de su centro en la educación terapéutica del paciente teniendo en cuenta la situación particular de cada centro.
- -
Transmitir el tratamiento y los objetivos a conseguir en cada paciente a la enfermera educadora y al resto del equipo, si lo hubiere.
- -
Informar al paciente y a su familia de la historia natural de la diabetes y sus complicaciones.
- -
Hacer partícipe al paciente de la enfermedad (empowerment).
- -
Promocionar el estilo de vida.
- -
Evaluar la eficacia de las intervenciones.
Dado que hemos dicho que en España no existe la acreditación de enfermera especialista en diabetes, podríamos definirla como la enfermera que, después de un período significativo de experiencia en el campo de la diabetes y con una educación de enfermería adicional, tiene autorización para practicar como especialista en el área de educación terapéutica y participar de la práctica clínica, la consulta, la enseñanza y la investigación. Además, la enfermera especializada en diabetes trabaja a tiempo completo en la atención de la diabetes, y su actividad puede realizarse en el hospital o en la comunidad, y puede incluir intervenciones domiciliarias, telefónicas o telemáticas.
Funciones de la enfermera especializada en diabetesLa enfermera especializada en diabetes es la figura principal en los cuidados del paciente con diabetes y, por lo tanto, de la tarea de ETD y el asesoramiento. Participa en los consejos sobre la medicación y el tratamiento de situaciones especiales y debe coordinar la continuidad de la educación y el autocuidado fuera del ámbito propio.
La función fundamental será favorecer la independencia y fomentar la libertad de la persona con diabetes elaborando un programa de ETD estructurado y caracterizado por:
- -
El conocimiento, por parte de los responsables del programa, acerca de lo que quieren las personas.
- -
La identificación de obstáculos para modificar comportamientos.
- -
La combinación de estrategias de educación.
- -
La calidad.
- -
La individualización.
- -
La continuidad.
- -
El programa debe ser abierto y en revisión permanente.
- -
Debe incluir a los familiares de las personas con diabetes dándoles el protagonismo que requieran.
- -
La evaluación periódica del desarrollo del programa y de sus resultados, a través de la evaluación generalmente cualitativa, aunque también puede ser cuantitativa o triangularse y utilizar ambos métodos. Se debe realizar una valoración reglada, en búsqueda de los problemas reales o de riesgo de la persona con diabetes, asegurándonos el cumplimiento de objetivos consensuados por ambas partes.
La ETD es un proceso progresivo que debe realizarse durante un período más o menos prolongado y dependerá de los objetivos marcados para cada paciente.
El programa incluye información sobre qué es la diabetes, complicaciones crónicas y agudas de la diabetes, comorbilidades, factores de riesgo vascular, interpretación de tratamientos (alimentación, ejercicio, fármacos y diferentes esquemas de insulinización), técnicas de inyección de insulina y de automonitorización de glucosa. Además, actualización de la información, incorporación de las nuevas tecnologías como la telemedicina e implementación de la participación en los programas educativos.
La enfermera especializada en diabetes es la figura principal en la tarea de educación terapéutica y el asesoramiento, participa en los consejos sobre la medicación y el tratamiento de situaciones especiales y debe coordinar la continuidad de la educación y el autocuidado fuera del ámbito propio.
Se incluyen entre sus funciones, además:
- -
Asesoramiento23: los pacientes deben implicarse en una enfermedad que es de por vida, y es posible que necesiten ayuda para aceptar los cambios que se producen a lo largo del tiempo. La relación paciente-enfermera puede mantenerse durante un largo período de tiempo, y servir de apoyo a los pacientes forma parte de su función.
- -
Mantenimiento del contacto con diversos profesionales de la salud, como dietistas, médicos de atención primaria, enfermeras, podólogos, etc. Especialmente con enfermeras de atención primaria para enseñar, promover, coordinar y actualizar los programas educativos.
- -
Tratamiento: individualizar el plan de alimentación y la actividad física. Dieta por raciones o en situaciones especiales. Hacer ajustes al régimen del tratamiento de un paciente, en situación basal y de enfermedad. Utilizar la educación grupal si procede para mejorar la adherencia.
- -
Participación en la investigación y el asesoramiento de políticas locales o de sociedades científicas24.
El Grupo de Educación Terapéutica de la Sociedad Española de Diabetes (SED) ha elaborado un plan de necesidades de formación del educador en diabetes. Aunque algunas de las áreas que incluye son generales, se trata de un documento principalmente enfocado a la enfermera especializada en diabetes, por lo que se ha incluido en este apartado. Se divide en (tabla 2):
- 1.
Formación en biomedicina.
- 2.
Formación en el cuidado del paciente y su familia.
- 3.
Formación en educación terapéutica.
- 4.
Formación en gestión y liderazgo.
- 5.
Formación en investigación.
Recomendaciones del Grupo de Educación Terapéutica de la Sociedad Española de Diabetes para la formación del educador en diabetes
| 1. Formación biomédica |
| Conocer las enfermedades endocrinometabólicas como obesidad, diabetes mellitus, dislipemia, hipertensión arterial y otras, sus complicaciones y la forma de prevenirlas |
| Conocimientos básicos de los fármacos utilizados en estas enfermedades |
| Formación básica en nutrición y dietoterapia |
| Conocer cómo afecta al control de la glucosa el tratamiento farmacológico, el ejercicio físico, la alimentación y el estilo de vida |
| Valoración periódica del estado de salud de los pacientes con especial énfasis en los factores de riesgo cardiovascular |
| 2. Formación en el cuidado del paciente y su familia |
| Identificar las necesidades bio-psico-sociales y prioridades de los pacientes |
| Establecer y pactar con el paciente las estrategias para el cuidado |
| Adaptar los cuidados a los cambios producidos durante la enfermedad |
| Habilidades técnicas en el cuidado diario, especialmente en la monitorización de la glucosa e inyección de insulina |
| Identificar las repercusiones psicosociales de la cronicidad, especialmente en el caso de la obesidad y diabetes. Habilidades en el manejo del proceso de adaptación a estas enfermedades y a sus complicaciones |
| 3. Formación en educación terapéutica |
| Aspectos psicopedagógicos y en habilidades de comunicación |
| Conocer las necesidades de educación del individuo. Educación grupal |
| Enseñar conocimientos, habilidades y facilitar los recursos necesarios para el autocuidado |
| Proporcionar soporte para que las personas con estas enfermedades y sus familiares sean capaces de responsabilizarse del autocuidado, reaccionar adecuadamente ante una urgencia y sus resoluciones, e incluirlas en los autocuidados como experiencias positivas |
| Facilitar al paciente y a la familia el soporte y la guía necesarios para conseguir o mantener una buena calidad de vida |
| Conocimientos y habilidades para la educación individual, grupal y a distancia (e-learning) |
| 4. Formación en gestión y liderazgo |
| Liderar, organizar y planificar una unidad de educación terapéutica integrada en un servicio |
| Diseñar, ejecutar y evaluar los programas de educación terapéutica |
| Organizar y trabajar en equipo interdisciplinar y transdisciplinar (con otros profesionales sanitarios y no sanitarios) |
| Coordinar y organizar grupos de trabajo en los distintos niveles asistenciales |
| Capacidad de asesorar y formar a otros profesionales de la salud |
| 5. Formación en investigación y desarrollo |
| Aplicar la evidencia científica a la práctica clínica |
| Estar al día en las nuevas técnicas educativas y recursos tecnológicos |
| Liderar y colaborar en proyectos de investigación |
Algunas enfermeras educadoras, la mayoría especializadas, estructuran el programa educativo sobre la nomenclatura NANDA (diagnósticos más prevalentes), NOC (resultados) y NIC (intervenciones)25.
Enfermera no especializadaLa labor de la enfermera no especializada difiere en algunos puntos de la enfermera a cargo de una consulta de diabetes.
Esta enfermera es una educadora con conocimientos para seguir un conjunto de algoritmos de tratamiento detallados específicos a la diabetes26,27.
En general, su trabajo debe cubrir28:
- -
Promoción de la salud: prevención de la diabetes y otros factores de riesgo cardiovascular. Modificaciones del estilo de vida. Consejo antitabaco.
- -
Capacidades para desarrollar un plan de alimentación saludable. Recomendaciones generales sobre actividad física adecuadas a la edad del paciente, comorbilidades y preferencias. Detectar barreras para los cambios de hábitos.
- -
Dominio de técnicas de comunicación que posibiliten la educación individual o grupal de pacientes con diabetes. Valoración de necesidades/patrones. Conocer la heterogeneidad interindividual para establecer empatía y adecuar la información a cada paciente. Apoyo para afrontamiento y adaptación.
- -
Reducción de riesgos: ayudar a los pacientes con diabetes y a los familiares a tomar conciencia de la cronicidad de la diabetes y favorecer la participación activa en el manejo de la misma.
- -
Resolución de problemas: desarrollar estrategias para que los pacientes puedan actuar para cumplir los objetivos personales con respecto al tratamiento. Educar a los pacientes en su autocuidado. Valoración de los posibles efectos secundarios (hipoglucemias). Consejo sobre las zonas de inyección. Recomendaciones sobre el pie de riesgo.
- -
Enseñanza de habilidades: control de glucemia capilar (autoanálisis) e inyección de insulina. Educación sobre todo el material para administración del plan terapéutico (insulina): agujas, jeringas, lancetas, eliminación de residuos.
- -
Interpretación de resultados del autocontrol: autoanálisis, peso, presión arterial, etc.
- -
Inicio del programa educativo básico según plan terapéutico pactado (alimentación/ADO/insulina). Favorecer la adherencia a dicho tratamiento.
- -
Evaluación de resultados: valoración del cumplimiento y afrontamiento del proceso.
- -
Evaluación de los objetivos pactados (NOC). Programa educativo avanzado durante el primer año tras el diagnóstico. Refuerzos educativos cada 3-6 meses una vez terminado el programa.
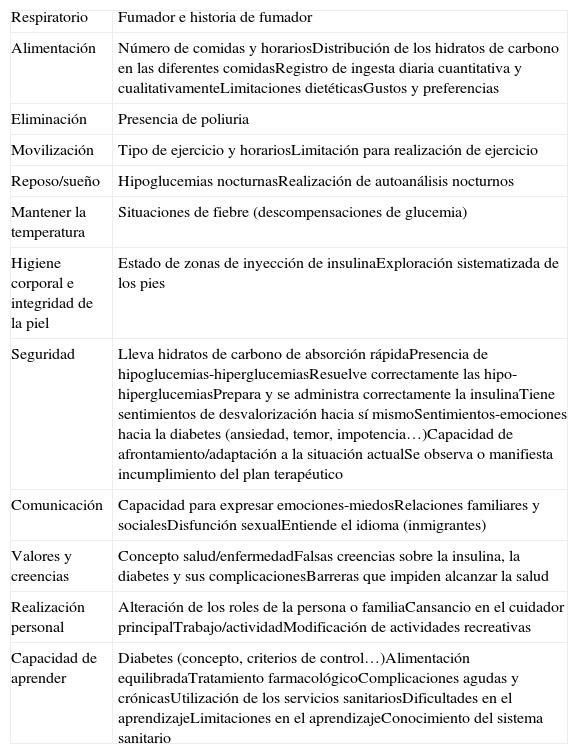
En la tabla 3 se puede observar un ejemplo de análisis de necesidades del paciente utilizado por enfermeras para dirigir los diferentes objetivos de ETD según el perfil del paciente29.
Resumen de un análisis de necesidades del paciente realizado por una enfermera no especializada
| Respiratorio | Fumador e historia de fumador |
| Alimentación | Número de comidas y horariosDistribución de los hidratos de carbono en las diferentes comidasRegistro de ingesta diaria cuantitativa y cualitativamenteLimitaciones dietéticasGustos y preferencias |
| Eliminación | Presencia de poliuria |
| Movilización | Tipo de ejercicio y horariosLimitación para realización de ejercicio |
| Reposo/sueño | Hipoglucemias nocturnasRealización de autoanálisis nocturnos |
| Mantener la temperatura | Situaciones de fiebre (descompensaciones de glucemia) |
| Higiene corporal e integridad de la piel | Estado de zonas de inyección de insulinaExploración sistematizada de los pies |
| Seguridad | Lleva hidratos de carbono de absorción rápidaPresencia de hipoglucemias-hiperglucemiasResuelve correctamente las hipo-hiperglucemiasPrepara y se administra correctamente la insulinaTiene sentimientos de desvalorización hacia sí mismoSentimientos-emociones hacia la diabetes (ansiedad, temor, impotencia…)Capacidad de afrontamiento/adaptación a la situación actualSe observa o manifiesta incumplimiento del plan terapéutico |
| Comunicación | Capacidad para expresar emociones-miedosRelaciones familiares y socialesDisfunción sexualEntiende el idioma (inmigrantes) |
| Valores y creencias | Concepto salud/enfermedadFalsas creencias sobre la insulina, la diabetes y sus complicacionesBarreras que impiden alcanzar la salud |
| Realización personal | Alteración de los roles de la persona o familiaCansancio en el cuidador principalTrabajo/actividadModificación de actividades recreativas |
| Capacidad de aprender | Diabetes (concepto, criterios de control…)Alimentación equilibradaTratamiento farmacológicoComplicaciones agudas y crónicasUtilización de los servicios sanitariosDificultades en el aprendizajeLimitaciones en el aprendizajeConocimiento del sistema sanitario |
Tomada de Lafuente29.
El farmacéutico, como el resto de profesionales, debería estar integrado en equipos interdisciplinarios que diseñen y lleven a cabo proyectos de educación a pacientes crónicos utilizando protocolos consensuados y con un objetivo común30. En la diabetes, la intervención educativa del farmacéutico, tanto a nivel individual como grupal, estructurada, ha demostrado mejorar la situación clínica del paciente con diabetes31–33, el cumplimiento terapéutico8,34, la satisfacción y la calidad de vida35. Las funciones específicas del farmacéutico en el ámbito de la educación para la salud y de la educación de los pacientes (educación diabetológica), siempre relacionadas con la farmacoterapia, serían:
- -
Educación farmacoterapéutica de los pacientes para conseguir que los medicamentos sean necesarios, efectivos y seguros.
- -
Información farmacoterapéutica a los demás profesionales sanitarios.
- -
Promoción de la salud.
- -
Asesoramiento nutricional de los sujetos con diabetes.
- -
Participación en programas educativos. El farmacéutico puede evaluar:
- •
Efectividad: mal control de las cifras de glucemia (por dosificación insuficiente, posología inadecuada, selección del fármaco, fracaso primario o secundario al tratamiento), incumplimiento involuntario o voluntario (falta de adherencia), información errónea sobre la medicación, interacciones, situaciones especiales como embarazo, etc.
- •
Seguridad: reacciones adversas e interacciones, sobredosificación.
- •
Necesidad: paciente no diagnosticado o sin medicación antidiabética (cribado del paciente de riesgo mediante glucemias capilares o HbA1c digital), determinación de otros factores de riesgo, duplicidad de medicamentos con idéntico mecanismo de acción.
- •
Los cambios dietéticos son fundamentales en el paciente con diabetes. La función del dietista en la educación debe incluir36:
- -
Evaluar los hábitos nutricionales, las medidas antropométricas y el estado nutricional con el fin de individualizar las funciones de educación.
- -
Componer los planes de alimentación individualizados
- -
Centrar su labor en los pacientes que tienen requerimientos nutricionales especiales por su edad o por la presencia de enfermedades intercurrentes (cirugía, cáncer, enfermedad renal, etc.).
- -
Dentro de las comorbilidades, se pondrá especial énfasis (por su frecuente asociación con la diabetes tipo 2) en la dislipemia y la obesidad, y en la diabetes tipo 1, a la enfermedad celíaca.
- -
En pacientes insulinizados (especialmente en diabetes mellitus tipo 1): control de raciones de hidratos de carbono (más importante si cabe en pacientes tratados con infusor continuo de insulina). Conocimientos sobre el índice glucémico de los alimentos.
- -
En diabetes gestacional: trabajo en equipo con obstetras, endocrinólogos, médico de atención primaria y enfermeras.
- -
Registro y seguimiento de pacientes.
- -
Manejo de pacientes en diferentes niveles sanitarios: pacientes hospitalizados, consultas ambulatorias, centros de salud, escuelas de cocina o servicios de restauración37.
El psicólogo debe participar en la educación del sujeto con diabetes transmitiendo al paciente y a su familia la realidad que supone padecer una enfermedad crónica, las consecuencias en la esfera psicológica y las posibles soluciones, que pueden ayudar a mejorar el control sobre la enfermedad38.
Los conocimientos específicos incluyen:
- -
Detectar problemas psicosociales del paciente y su entorno, familiares, pareja, amigos, compañeros de trabajo.
- -
Evaluación cognitiva, con el fin de optimizar la información.
- -
Evaluación de la calidad de vida como variable resultado de las diferentes intervenciones.
- -
Trastornos de la conducta alimentaria y de adicción al alcohol, al tabaco y a otras drogas.
- -
Detección de adolescentes de alto riesgo.
- -
Depresión, ansiedad, apatía, ideas de suicidio.
- -
Adherencia al tratamiento.
La labor del podólogo en la educación diabetológica se basa en la prevención y se puede distribuir en los 3 niveles siguientes:
- -
Prevención primaria: promocionar una correcta revisión periódica de los pies de los pacientes con diabetes que no requieren ninguna actuación terapéutica. El consejo podológico se puede realizar ya sea personalmente o mediante campañas preventivas.
- -
Prevención secundaria: cuando existen úlceras o lesiones se darán recomendaciones para las curas por el propio paciente o sus familiares, en caso de que estas puedan llevarse a cabo en el domicilio. Además, en caso de úlceras, recomendar reposo e informar sobre las técnicas de descarga (ortosis digito-metatarsales de silicona o plantillas).
- -
Prevención terciaria: en pacientes que han sufrido amputaciones de dedos. Aconsejar el cuidado del resto de los dedos y evitar la progresión de la enfermedad. Aconsejar sobre una deambulación adecuada.
La actividad física continúa siendo un pilar fundamental en el tratamiento de la diabetes. El ejercicio influye sobre diferentes aspectos de la enfermedad, como las concentraciones de glucosa plasmática, la acción de la insulina y otros factores de riesgo vascular. El asesor en educación física debe conocer los beneficios del ejercicio físico en el manejo de la diabetes, pero también las limitaciones que se pueden presentar en cada paciente. El objetivo es transmitir a la persona con diabetes los conocimientos necesarios para ser independiente y sentirse seguro en la realización de cualquier actividad física. En la tabla 4 se recogen las funciones en educación del asesor de ejercicio físico39.
Funciones en educación del asesor de ejercicio físico
| Identificar el impacto de la hiper e hipoglucemia durante la actividad física |
| Conocer las complicaciones crónicas de la diabetes y las limitaciones que suponen para iniciar o mantener un programa de ejercicio físico |
| Individualizar el programa de ejercicio recomendado en base a las características de la persona con diabetes (edad, uso de fármacos hipoglucemiantes, presencia de complicaciones, etc.) |
| Recomendar el llevar una identificación indicando la condición de diabético |
| Conocer la acción de los fármacos hipoglucemiantes, especialmente la insulina. Evitar el ejercicio en el pico máximo de acción de insulina |
| Ajustar la ingesta de hidratos de carbono o las modificaciones de insulina antes del ejercicio |
| Comprobar los niveles de glucosa antes, después y, si es posible, durante el ejercicio |
| Prevenir contra la deshidratación con un consumo adecuado de fluidos antes, durante y después del ejercicio |
| Recomendar el acceso a hidratos de carbono de acción rápida (tipo tabletas o gel) para utilizar en caso de hipoglucemia |
| Conocer el funcionamiento de sistemas de medición de glucemia y tener disponible este sistema dentro del equipo |
Tomada de Kakleas et al.38
La individualización del programa de ejercicio es prioritaria. Para la población general debe recomendarse ejercicio físico aeróbico y de resistencia supervisado y con soporte escrito. No deben recomendarse ejercicios de riesgo extremo (escalada, submarinismo, etc.). La existencia de retinopatía o de nefropatía pueden limitar la actividad física. Debe identificarse la polineuropatía periférica con el fin de adecuar el calzado y el tipo de ejercicio. La neuropatía autonómica pueda precipitar arritmias, y los pacientes con antecedente de enfermedad coronaria deben evitar esfuerzos intensos o prolongados40.
Papel del trabajador socialEl trabajador social tiene su papel en el proceso educativo del paciente con diabetes basado en el asesoramiento41:
- -
Asesoramiento legal y profesional.
- -
Pensiones contributivas y no contributivas. Prestaciones según la ley integral de minusválidos. Ley de dependencia. Teleasistencia. Centros de mayores (de día, de noche, residenciales, hogares, pisos tutelados…) y centros de personas con discapacidad. Prestaciones sanitarias (ayudas de uso pediátrico, discapacidad, material ortoprotésico…). Renta activa de inserción. Salario mínimo interprofesional. Imserso. Certificado de minusvalía. Tarjeta de transporte subvencionado.
- -
Gestión de ayudas: para personas con discapacidad, para familias numerosas, ayudas a domicilio, ayuda telefónica, etc. Tarjeta de estacionamiento para personas con discapacidad. Trámites de incapacitación legal y de tutela. Adopción y acogimiento familiar. Reducción de jornada o ayudas para padres de niños con diabetes tipo 1 en situaciones especiales. Ayudas de emergencia social, de apoyo educativo, de vivienda, etc. Sobre derivaciones a servicios especializados. Asociacionismo, voluntariado… Violencia de género.
- -
Asesoramiento psicosocial, en colaboración con el psicólogo o completando su labor.
La inclusión del paciente experto parte de la premisa de que es una figura capaz de mejorar la adherencia al tratamiento, para que el individuo lo acepte mejor y sea cumplidor. El paciente experto que participe en el proceso educativo puede facilitar la siguiente información al paciente receptor42:
- -
Empatizar con el paciente.
- -
Estar informado y convencido de que padece la enfermedad.
- -
Saber que la enfermedad y sus consecuencias pueden ser graves para él.
- -
Estar convencido de que el tratamiento será beneficioso para su salud y disminuye sus complicaciones.
- -
Tener la certeza de que los beneficios compensan posibles efectos secundarios, así como las molestias sociales y los costes económicos que ocasionan.
- -
Participar en la educación grupal.
- -
Identificar y ayudar a superar barreras que el paciente no experto percibe.
- -
Potenciar el convencimiento de que las consecuencias de la enfermedad disminuyen o incluso se evitan con un buen control43.
No obstante, los estudios no han demostrado que la participación del paciente experto se acompañe de beneficios. Probablemente esta intervención debe estructurarse convenientemente dentro del programa educativo. Así, formatos como el teléfono, programas más personalizados o intensivos centrados en la mejora del autocuidado y de los conocimientos sobre cambios de hábitos y estilos de vida, podrían obtener mejores resultados44.
En definitiva, el paciente experto puede tener su papel en el apoyo en la educación del paciente con diabetes en las diferentes etapas evolutivas de la enfermedad. Se recomienda que su función se realice en el seno de asociaciones de diabetes, dando por hecho que en ningún caso sustituye al profesional.
ConclusionesEl proceso de la educación terapéutica en diabetes es uno de los pilares para evitar o retrasar las complicaciones de la enfermedad. La falta de una formación homogénea del educador, las diferencias entre comunidades autónomas, las situaciones específicas de cada centro u hospital, el interés por salvaguardar competencias adquiridas, los diferentes roles del profesional que participa, etc., son barreras para establecer un perfil curricular único del educador en diabetes.
El programa educativo debe estar estructurado, y en él se integran numerosos profesionales. Aunque deben garantizarse unos conocimientos básicos de todo profesional que participe en la ETD, en el equipo interdisciplinar cada profesional lleva a cabo su propio papel, con unas características específicas. Para abordar la adecuada educación del paciente con diabetes se deberían garantizar las competencias de los profesionales que participan en el proceso, tal y como se ha comentado en este trabajo.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.
J.C. Ferrer-García, J.A. Fornos Pérez, E. Menéndez Torre, C. Ortega Millán, I. Rica Echevarría, J.J. Alemán Sánchez, F. Álvarez Guisasola, S. Artola Menéndez, J. Escalada San Martín, F. Escobar Jiménez, R. García-Mayor, S. Gaztambide Sáenz, J. Lafita Tejedor, M.L. López Fernández, J. L. Martín Manzano, J. Martínez Martín, J.J. Mediavilla Bravo, E. Montanya Mías, T. Tartón García.
El listado de autores se detalla en el anexo 1.
Correo electrónico: ferrer_juagar@gva.es (J.C. Ferrer García)