La obesidad es una enfermedad crónica que afecta aproximadamente al 25% de la población española, ocasionando una elevada morbimortalidad y costes sanitarios asociados.
ObjetivoEvaluar la efectividad de un programa de intervención sobre los estilos de vida en pacientes obesos atendidos en régimen de hospital de día (HD).
MétodosEstudio de intervención prospectivo no controlado realizado en pacientes obesos atendidos en el HD de Endocrinología y Nutrición del Hospital Puerto Real, e incluidos en un programa de modificación de estilos de vida hasta alcanzar una pérdida de peso mínima ≥5%.
ResultadosSe estudiaron 262 pacientes de 44,6±16,0 años (71% mujeres) con un peso, índice de masa corporal y perímetro de cintura inicial de 110,4±21,1kg, 41,6±6,6kg/m2 y 120,5±13,2cm, respectivamente. Los pacientes que continuaron el seguimiento perdieron una media de 4,8±4,8kg (n=165) y 7,0±6,2kg (n=48) a los 3 y 6 meses respectivamente, alcanzando el objetivo de pérdida de peso ≥5% el 51,5% de los pacientes (n=135). No se observaron diferencias significativas en la pérdida de peso en ninguna de las variables clínicas o de modalidad de seguimiento analizadas. El 43,5% de los pacientes abandonó voluntariamente el seguimiento sin cumplir el objetivo propuesto.
ConclusiónLa intervención sobre los estilos de vida en pacientes obesos atendidos en HD permite lograr pérdidas moderadas de peso a medio plazo, alcanzando una pérdida de peso ≥5% aproximadamente la mitad de los pacientes.
Obesity is a chronic disease that affects approximately 25% of the Spanish population, causing high morbidity and associated healthcare costs.
ObjectiveTo evaluate the effectiveness of an intervention program on lifestyles in obese patients treated in a day hospital scheme.
MethodsA prospective non- controlled intervention study was conducted on obese patients treated in the Endocrinology and Nutrition day hospital, Puerto Real University Hospital, and included in program of lifestyle modification to achieve a weight loss of ≥ 5% minimum.
ResultsWe studied 262 patients with a mean age of 44.6±16.0 years (71% women) with an initial weight, body mass index and waist circumference of 110.4±21.1kg, 41.6±6.6Kg/m2 and 120.5±13.2cm, respectively. Patients who continued in the study lost an average of 4.8±4.8kg (n=165) and 7.0±6.2kg (n=48) at three and six months, respectively, with 51.5% (n=135) patients reaching the weight loss goal of ≥ 5%. There were no statistically differences in weight loss between any clinical or follow-up variables analysed. 43.5% of patients voluntarily left the study without reaching the weight loss goal.
ConclusionThe intervention on lifestyles in obese patients treated in a day hospital achieves moderate weight loss in the medium term, with half of patients achieving a weight loss ≥5%.
En las últimas décadas la prevalencia de obesidad ha experimentado un aumento importante a nivel mundial, incrementándose de forma paralela la morbimortalidad de los pacientes y los costes económicos asociados que deben soportar los servicios de salud1–4. En este sentido, en los EE. UU. se estima que la obesidad ocasiona un gasto sanitario anual de 110 billones de dólares2, mientras que en España en 2002 se estimaba un coste de 2.500 millones de euros anuales (casi el 7% del gasto sanitario)3, cifra posiblemente desfasada debido al incremento notable que la prevalencia de la obesidad ha experimentado en los últimos años4.
Para reducir el impacto personal y sociosanitario de la obesidad es imprescindible desarrollar estrategias terapéuticas orientadas a modificar los hábitos de vida de estos pacientes, reducir el exceso de peso y mejorar la comorbilidad asociada. En los pacientes con obesidad los objetivos de pérdida de peso no deben centrarse en alcanzar el peso ideal, sino en conseguir pequeñas pérdidas de peso (entre un 5-10% del peso inicial), pero mantenidas a largo plazo5. Actualmente son escasas las opciones terapéuticas que alcancen estos objetivos y que presenten, además, un coste relativamente bajo, siendo posiblemente la estrategia más eficaz aquella que incluya programas de modificación de la conducta, de los hábitos dietéticos y de la actividad física6–8. A pesar de ello, a la mayoría de los pacientes les resulta muy difícil mantener dichos cambios conductuales a largo plazo, por lo que es muy habitual la reganancia posterior del peso9,10.
A pesar de la elevada prevalencia de la obesidad en la población general, y por ende en las consultas de los centros sanitarios, son relativamente escasos los estudios publicados en nuestro país que han evaluado la efectividad de programas de modificación de hábitos de vida en pacientes con obesidad, siendo anecdóticos aquellos que han comunicado resultados de seguimiento en régimen de hospital de día11–16. Por este motivo, el objetivo del presente estudio ha sido evaluar la efectividad de un programa de intervención sobre los estilos de vida en pacientes obesos atendidos en régimen de hospital de día por un grupo de endocrinólogos y de profesionales de enfermería.
Material y métodosSe ha diseñado un estudio de intervención prospectivo no controlado, en pacientes obesos atendidos por la Unidad de Gestión Clínica (UGC) de Endocrinología y Nutrición del Hospital Universitario Puerto Real (Cádiz) entre mayo de 2010 y diciembre de 2011.
Se consideraron candidatos a participar en el estudio aquellos pacientes mayores de 14 años con obesidad (índice de masa corporal [IMC]≥30kg/m2) remitidos a la UGC de Endocrinología y Nutrición durante el período del estudio y que voluntariamente aceptaron participar en nuestro programa de intervención sobre los estilos de vida. Se excluyeron los pacientes menores de 14 años, con IMC inferior a 30kg/m2, aquellos derivados a cirugía bariátrica o que utilizaban tratamiento farmacológico para la obesidad (orlistat o análogos del GLP-1) y todos los pacientes que rechazaron realizar un seguimiento presencial o telefónico en nuestro hospital de día (HD). El protocolo de este estudio fue realizado en concordancia con la Declaración de Helsinki, aceptando todos los pacientes participar en el estudio.
El programa de intervención sobre los estilos de vida de pacientes con obesidad de nuestra Unidad incluyó un plan de alimentación y de actividad física individualizado prescrito por un endocrinólogo y desarrollado, el mismo día, por una enfermera educadora en el HD. Para minimizar la variabilidad en nuestra UGC se prescribieron dietas entre 1.000 y 1.500kcal/día en mujeres y entre 1.200 y 1.800kcal/día en hombres, en función de la edad y del nivel de actividad física. Todas las dietas fueron diseñadas por nuestra Unidad, aportando un promedio de la energía en forma de proteínas del 15-20%, de hidratos de carbono del 55-65% y de grasas totales del 25-30%. La prescripción de actividad física también se realizó de forma individualizada indicándose, como mínimo, que el paciente debía caminar de forma continuada al menos durante 30min al día.
A todos los pacientes se les ofrecía un seguimiento presencial en HD cada 15 días, el cual podía prorrogarse hasta 30 días si el paciente lo estimaba oportuno. En caso de imposibilidad o dificultad de desplazamiento al hospital se ofrecía la posibilidad de seguimiento telefónico. En ambas modalidades de seguimiento se evaluó la adherencia a la dieta y la actividad física prescrita, controlándose la evolución del perímetro de cintura (PC) y del peso (siempre en la misma báscula), quedando reflejados estos datos tanto en la tarjeta individualizada del paciente como en la base de datos del estudio. En todos los pacientes se planteó un objetivo mínimo de pérdida del 5% del peso inicial en un plazo entre 3 y 6 meses. Aquellos pacientes que alcanzaron el objetivo de peso pactado fueron dados de alta con la recomendación de continuar el tratamiento prescrito bajo seguimiento por atención primaria. Los pacientes que no acudieron voluntariamente al seguimiento en HD no fueron citados de nuevo.
Adicionalmente, la mayoría de los pacientes fueron evaluados por un endocrinólogo a los 3 meses de iniciado el estudio, con el objetivo de valorar la pérdida de peso alcanzada y la presencia y nivel de los principales factores de riesgo vascular asociados a la obesidad (diabetes, dislipidemia, hipertensión arterial e hiperuricemia), estableciéndose todas aquellas modificaciones terapéuticas que se consideraron necesarias. Tan solo los pacientes con factores de riesgo vascular no controlados de forma adecuada, o que no alcanzaron los objetivos de pérdida de peso pactados, continuaron el seguimiento endocrinológico más allá de los 3 meses.
Estudio estadísticoTodos los datos del presente estudio fueron codificados, introducidos y analizados mediante el programa estadístico SPSS versión 12.0 para Windows. El análisis descriptivo de las variables cualitativas se realizó mediante el cálculo de las frecuencias y de los porcentajes, y para las variables cuantitativas se determinaron la media, la desviación típica, la mediana y el rango. Tras la comprobación del supuesto de normalidad en la muestra mediante la prueba de Shapiro Wilk, se realizaron las siguientes pruebas: para comparar las variables cuantitativas se utilizó el test de Student, mientras que para comparar las variables cualitativas se empleó el test de Chi cuadrado y, cuando estaba indicado, el test exacto de Fisher. Se utilizó el test de Student para datos apareados para comparar los pesos y perímetros de cintura de cada visita con respecto a la visita anterior. Todos los valores de significación se refieren al test de 2 colas, considerando la asociación estadísticamente significativa si p era<0,05.
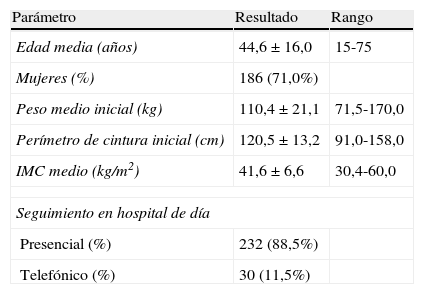
ResultadosEntre mayo de 2010 y diciembre de 2011 se incluyeron en el programa de modificación de estilos de vida para la obesidad un total de 262 pacientes obesos de 44,6±16,1 años de edad (rango de 15 a 75 años), siendo el 71% de las pacientes mujeres. Los pacientes incluidos en el estudio presentaban un peso, IMC y PC inicial de 110,4±21,1 kg, 41,6±6,6kg/m2 y 120,5±13,2cm, respectivamente (tabla 1). El 88,5% de los pacientes (n=232) realizaron un seguimiento exclusivamente presencial, mientras que 30 pacientes optaron por un seguimiento telefónico.
Características basales de la población incluida en el estudio (n=262)
| Parámetro | Resultado | Rango |
| Edad media (años) | 44,6±16,0 | 15-75 |
| Mujeres (%) | 186 (71,0%) | |
| Peso medio inicial (kg) | 110,4±21,1 | 71,5-170,0 |
| Perímetro de cintura inicial (cm) | 120,5±13,2 | 91,0-158,0 |
| IMC medio (kg/m2) | 41,6±6,6 | 30,4-60,0 |
| Seguimiento en hospital de día | ||
| Presencial (%) | 232 (88,5%) | |
| Telefónico (%) | 30 (11,5%) | |
Los resultados de la edad, peso, IMC y perímetro de cintura se expresan como media±desviación estándar.
IMC: índice de masa corporal; %: porcentaje.
Como puede observarse en la tabla 2, los pacientes que continuaron seguimiento en HD presentaron una pérdida de peso media de -4,8±4,8kg y -7,0±6,2 kg a los 3 y 6 meses (p<0,001 con respecto al inicial) y de PC de -6,1±6,2cm y -5,8±7,0 a los 3 y 6 meses (p<0,001 con respecto al inicial). Tras 3 meses de seguimiento el 42,5% de los pacientes alcanzó el objetivo de pérdida de peso ≥5%, incrementándose posteriormente este porcentaje hasta 51,5% tras 6 meses de seguimiento. Un total de 114 pacientes (43,5%) abandonaron voluntariamente el seguimiento sin alcanzar el objetivo de pérdida de peso, produciéndose la mayoría de los abandonos entre los 3 últimos meses de seguimiento.
Evolución del seguimiento, pérdida ponderal y perímetro de cintura
| Mes 1 | Mes 2 | Mes 3 | Mes 4 | Mes 5 | Mes 6 | |
| Pacientes | ||||||
| Acuden a control de peso (%) | 262 (100) | 220 (84,0) | 165 (63,0) | 121 (46,2) | 82 (31,1) | 48 (18,3) |
| Alta tras cumplir objetivosa (%) | 42 (16,0) | 88 (33,6) | 112 (42,7) | 127 (48,5) | 133 (50,8) | 135 (51,5) |
| Acuden y no cumplen objetivosa (%) | 220 (84,0) | 141 (53,8) | 84 (32,1) | 45 (17,2) | 23 (8,8) | 13 (5,0) |
| Abandono voluntario (%) | 0 (100) | 33 (12,6) | 66 (25,2) | 90 (34,3) | 106 (40,4) | 114 (43,5) |
| Pérdida de peso (kg) | −3,0±3,2 | −4,2±3,5 | −4,8±4,8 | −6,1±4,6 | −6,6±5,0 | −7,0±6,2 |
| «p» con respecto a la visita anterior | <0,001 | 0,01 | 0,001 | <0,001 | 0,001 | 0,029 |
| % de pérdida de peso | −2,7±2,8 | −3,8±3,2 | −4,5±4,3 | −5,9±4,0 | −6,2±4,3 | −6,3±5,0 |
| Pérdida de PC (cm) | −3,2±4,5 | −4,9±5,5 | −6,1±6,2 | −7,3±7,4 | −6,1±6,5 | −5,8±7,0 |
En nuestro estudio no se encontraron diferencias estadísticamente significativas en la pérdida de peso o de PC entre los pacientes incorporados al seguimiento presencial o telefónico (-7,0±6,5kg versus 6,7±3,4kg a los 6 meses; p=0,401), alcanzando el objetivo de pérdida de peso el 50,4% y el 60,0% de los pacientes, respectivamente. Finalmente, tampoco se observaron diferencias significativas en alcanzar el objetivo de pérdida de peso ≥5% entre sexos, grupos de edad o grados de obesidad analizados (tabla 3).
Cumplimiento del objetivo de perdida de peso ≥5% por grupos de pacientes
| Pacientes (%) | Alcanzan el objetivo (%) | p | |
| Sexo | |||
| Varones | 76 (29,0) | 36 (47,4) | 0,137 |
| Mujeres | 186 (71,0) | 99 (53,2) | |
| Grupo de edad | |||
| 15-40 años | 113 (43,2) | 56 (49,6) | 0,502 |
| 41-60 años | 96 (36,6) | 55 (57,3) | |
| Más de 60 años | 53 (20,2) | 24 (45,3) | |
| Grado de obesidad | |||
| IMC 30-34,9kg/m2 | 37 (14,1) | 19 (51,4) | 0,679 |
| IMC 35-39,9kg/m2 | 84 (32,1) | 50 (59,5) | |
| IMC 40-49,9kg/m2 | 105 (40,1) | 53 (50,5) | |
| IMC≥50kg/m2 | 36 (13,7) | 12 (33,3) | |
| Tipo de seguimiento | |||
| Presencial | 232 (88,5) | 117 (50,4) | 0,561 |
| Telefónico | 30 (11,5) | 18 (60,0) | |
Los resultados del presente estudio confirman que la intervención sobre los estilos de vida en pacientes con obesidad ocasiona una moderada pérdida de peso a medio plazo en aquellos pacientes que cumplimentan adecuadamente el tratamiento y el seguimiento, siendo la efectividad de nuestro programa similar a la comunicada por otros autores nacionales13–18. En este sentido, el 51,5% de los pacientes incluidos en nuestro programa de modificación de estilos de vida con seguimiento en HD llega a alcanzar una pérdida de peso ≥5%, siendo este resultado discretamente superior a los comunicados en otros estudios donde este porcentaje oscila entre el 37,9 y el 45%16,19,20. Sin embargo, la amplia heterogeneidad de los distintos estudios publicados que evalúan la pérdida de peso de pacientes con obesidad, tanto en las características de los pacientes evaluados como en las distintas modalidades de tratamiento y seguimientos llevados a cabo, impide extraer conclusiones de superioridad de unos programas de intervención frente a otros. No obstante, nuestro estudio demuestra que la implementación de un programa de modificación de estilos de vida en pacientes con obesidad realizado en régimen de HD puede ser una alternativa efectiva en muchos pacientes. Además, el seguimiento en HD permite una mayor frecuencia de visitas, mayor flexibilidad en los horarios y días en los cuales el paciente puede acudir a revisión y una mayor implicación en el seguimiento de las modificaciones en el estilo de vida por parte personal de enfermería, siendo este seguimiento complementario al que se realiza en las revisiones de consultas por el personal facultativo.
En nuestro estudio hemos detectado un elevado porcentaje de abandonos en el seguimiento, alcanzando el 25% a los 3 meses y el 43,5% a los 6 meses. Este hecho posiblemente sea motivado por las características geográficas de nuestro hospital, ya que atiende un área de más de 2.000km2 de extensión y más del 50% de la población atendida reside a más de 20km del hospital. Esta dispersión geográfica nos ha llevado a desarrollar la alternativa del seguimiento telefónico en pacientes con obesidad (con la misma periodicidad que el presencial), obteniéndose en ambos casos similares resultados respecto a la pérdida de peso. En este sentido, nuestros resultados concuerdan con los comunicados en otros estudios de intervención al respecto de la similar eficacia del seguimiento telemático respecto al presencial en pacientes con obesidad19–21, y parece confirmar que la telemedicina aplicada a la obesidad es una herramienta útil para proporcionar información, para implementar actividades de educación sanitaria y para monitorizar el logro de objetivos en pacientes con problemas nutricionales22,23. Además, la intervención telemática en el tratamiento y seguimiento de pacientes con obesidad parece tener un buen balance coste-beneficio24–26.
Nuestro estudio no está exento de limitaciones, fundamentalmente derivadas del diseño al tratarse de un estudio no aleatorizado, sin grupo control y realizado en pacientes especialmente motivados para perder peso. No obstante, nuestro trabajo no ha sido diseñado para comparar la modalidad de seguimiento en HD frente a otras propuestas, sino que persigue demostrar su efectividad enmarcada en un modelo de práctica clínica ampliamente extendido en nuestro medio, como es el del HD médico27. Tampoco ha sido aleatorizado en su seguimiento con el objetivo de permitir al paciente decidir al respecto del seguimiento de su enfermedad, evitando desplazamientos innecesarios y facilitando una mayor adherencia del paciente al tratamiento prescrito. En segundo lugar, los resultados obtenidos en nuestro estudio se limitan a un seguimiento máximo de 6 meses, período en el cual los programas de intervención en pacientes con obesidad obtienen mejores resultados, siendo habitual en la mayoría de ellos que los beneficios de la pérdida ponderal se vayan diluyendo a lo largo del tiempo28, por lo que desconocemos la efectividad de nuestra intervención a largo plazo. Por último, en nuestro estudio el 43,5% de los pacientes (n=114) abandonan voluntariamente el seguimiento sin alcanzar los objetivos pactados, siendo este dato muy superior al comunicado en otros estudios con seguimientos entre 6 y 24 meses, en los cuales se comunica una pérdida de pacientes que oscila entre el 12 y el 35%19–21,23,29,30. Es posible que el mayor abandono en el seguimiento en nuestro estudio pueda explicarse por la alta dispersión de nuestra población de referencia, por las malas comunicaciones públicas y por la elevada prevalencia de población de ámbito rural, circunstancias que podrían condicionar una disminución del compromiso para mantenerse en el programa. No obstante, tampoco podemos descartar otras hipótesis (como la escasa satisfacción de los pacientes con nuestro programa de pérdida de peso) al no haberse llevado a cabo una estrategia de identificación de los motivos del abandono del seguimiento.
En conclusión, la implantación de un programa de intervención sobre los estilos de vida en pacientes obesos atendidos en régimen de HD permite lograr pérdidas moderadas de peso a medio plazo, alcanzando el objetivo de pérdida de peso ≥5% el 51,5% de los pacientes, resultado similar al comunicado por otros autores nacionales utilizando otras modalidades de seguimiento. En nuestra población, el seguimiento telefónico parece al menos tan efectivo como el presencial, permitiendo reducir el número de visitas y desplazamientos al hospital. Es necesario desarrollar estrategias que permitan incrementar el número de pacientes que alcanzan los objetivos pactados de pérdida de peso, así como implementar medidas que incrementen la motivación, la adherencia al tratamiento y el seguimiento con el objetivo de lograr una pérdida de peso efectiva y prolongada en el tiempo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.