El aislamiento preventivo del paciente con microorganismos multirresistentes se considera una medida eficaz para evitar situaciones de brote epidémico en el ámbito hospitalario. El objetivo es evaluar el cumplimiento por parte de profesionales sanitarios y familiares de las precauciones de aislamiento de contacto en pacientes colonizados/infectados con microorganismos multirresistentes.
Material y métodosEstudio observacional desde octubre de 2014 a marzo de 2015. Se diseñó una lista de verificación de monitorización con variables de estructura (dotación material), conocimiento de la situación y cumplimiento de las precauciones por pacientes, familias y profesionales. Se realizó análisis univariante y bivariante. Se utilizaron las pruebas no paramétricas U de Mann-Whitney y KruskalWallis.
ResultadosSe realizaron 467 monitorizaciones. El carro se encontraba correctamente ubicado en 453 ocasiones (97%). El tensiómetro individual estaba presente en 421 observaciones (90%), mientras que el fonendoscopio y el termómetro no superaban el 44% (43,9% de 205 y 16,5% de 77, respectivamente). El contenedor de residuos y el producto de base alcohólica se observaron bien ubicados en 461 (98,7%) de los casos. El jabón antiséptico para higiene del paciente se registró correctamente colocado en 348 ocasiones (74%). El 84,9% (305) de los pacientes y el 91,4% (234) de los familiares conocían la situación. El cumplimiento en los profesionales de colocación/retirada de bata desechable y guantes se situó próximo al 50% para la entrada a la habitación (49,5% de 56 y 53,0% de 60, respectivamente) y fue del 40% (28) para la salida. La higiene de manos se registró como realizada en 30 ocasiones (26,5%) a la entrada y 25 (35,2%) a la salida.
ConclusionesExiste un importante margen de mejora en el cumplimiento de las precauciones de aislamiento. El incumplimiento actual no puede ser imputado al déficit de materiales, sino a conductas individuales. Urge implementar y evaluar programas de intervención basados en modelos psicosociales, capaces de modificar la actitud y las conductas relacionadas con las precauciones de aislamiento de contacto por microorganismos multirresistentes.
Preventive isolation of patients with multidrug-resistant microorganisms is considered an effective measure to prevent outbreaks in hospitals. The objective of this study is to assess compliance by healthcare workers and family of contact isolation precautions in colonised/infected patients with multidrug-resistant microorganisms.
MethodsAn observational study was conducted from October 2014 to March 2015. A checklist with a structure was designed (equipment trolley), including knowledge of the situation and compliance by the patients, families, and healthcare workers. Univariate and bivariate analyses were performed. Non-parametric tests Mann-Whitney and Kruskal-Wallis were used.
ResultsOut of the 467 observations made, the equipment trolley was correctly situated in 97% (453) of cases, the sphygmomanometer in 90% (421), the stethoscope 43.9% (205), and thermometer 16.5% (77). A dustbin and the alcoholic solution were observed in over 98.7% (461) of cases. The antiseptic soap for patient hygiene was observed to be correctly placed in 348 (74%) of occasions. The situation was known by 84.9% (305) of patients and 91.4% (234) of families. As regards compliance by professionals with the placement/removal of disposable gowns and gloves was about 50% for entering the room (49.5%, 56 gown and 53.09%, 60 gloves), and 40% (28) for leaving the room by professionals. Hand hygiene compliance was 26.5% (30) for entering and 35.2% (25) when leaving.
ConclusionsThere is significant room for improvement in the compliance with isolation precautions. Non-compliance to isolation procedures is not due to a deficit of materials, but to individual behaviours. It is important to implement and evaluate programs based on psychosocial intervention models that can change attitudes and behaviours related to contact isolation precautions for multidrug-resistant microorganisms.
Las infecciones relacionadas con la asistencia sanitaria (IRAS) constituyen un importante problema de seguridad de pacientes en los hospitales de todo el mundo1–3. Se calcula que en EE. UU. alrededor de 2 millones de personas experimentan anualmente una infección de estas características4. Según el European Centre for Disease Prevention and Control, el 5,7% de los pacientes ingresados en hospitales de Europa presentaron una IRAS entre 2011 y 20125.
En España, las IRAS son el segundo efecto adverso hospitalario más frecuente, después de los fallos relacionados con la administración de medicación6. Según el Estudio de Prevalencia de Infección Nosocomial en España –EPINE–, entre 1990 y 2014 la prevalencia de IRAS osciló entre 5,6 y 8,5%, siendo los microorganismos más frecuentemente implicados Escherichia coli, Pseudomonas aeruginosa, Staphylococcus aureus y Klebsiella pneumoniae7. Muchos de estos microorganismos pueden llegar a ser multirresistentes (MMR), lo que supone un mayor reto para su control en el ámbito hospitalario3,8, especialmente por el incremento que producen en la mortalidad y en los costes. Por ejemplo, las tasas de mortalidad atribuible a enterobacterias productoras de carbapenemasas o por Acinetobacter baumannii multirresistente pueden superar el 40% en algunos casos9,10. En general, los efectos adversos, independientemente del tipo que sean, ocasionan un enorme gasto sanitario como consecuencia de los ingresos hospitalarios directamente relacionados, los días de estancia, las pruebas complementarias y los tratamientos6. Pero los costes de las IRAS por MMR son todavía más cuantiosos. Según las estimaciones de Stone et al.11, el incremento del coste de la atención de cada paciente que adquiere una infección por Staphylococcus aureus resistente a meticilina (SARM) es de 35.367 dólares americanos, por ejemplo.
En la actualidad, el aislamiento preventivo de los pacientes con MMR se considera una de las medidas más eficaces para el control del patógeno en el hospital, y su cumplimiento minimiza la transmisión cruzada entre pacientes y evita situaciones de epidemia o brotes12. Sin embargo, algunos autores han demostrado limitaciones por parte de los profesionales a la hora de cumplir dichas precauciones13. Además, se ha demostrado que la incidencia de IRAS por SARM está relacionada con la calidad de los cuidados14. Específicamente, una mejora relevante en la práctica de higiene de manos por parte de los profesionales reduce significativamente la incidencia de IRAS15,16.
Por tanto, el objetivo del presente trabajo fue evaluar el cumplimiento por parte de los profesionales sanitarios y los familiares de las precauciones de aislamiento de contacto en pacientes colonizados/infectados con MMR.
Material y métodosDiseño del estudioSe realizó un estudio observacional del cumplimiento de las precauciones de aislamiento de contacto durante un período de 6 meses comprendido entre octubre de 2014 y marzo de 2015.
Ámbito y población de estudioEl estudio se llevó a cabo en un hospital de tercer nivel dotado con 1.039 camas y estructurado en Área de Hospitalización, Área Quirúrgica, Área de Consultas Externas, Hospitales de Día y Unidades de Cuidados Intensivos. El porcentaje de ocupación registrado en este centro es superior al 80% a lo largo de todo el año. Se eligieron 7 servicios o áreas de gestión clínica teniendo en cuenta la prevalencia de pacientes en aislamiento de contacto por MMR en los últimos 5 años. Estos fueron: 1) Área de Gestión Clínica del Corazón (Cardiología-Cirugía Cardiaca); 2) Servicio de Angiología y Cirugía Vascular; 3) Servicio de Cirugía General; 4) Servicio de Traumatología; 5) Servicio de Lesionados Medulares (Rehabilitación); 6) Servicio de Otorrinolaringología-Servicio de Cirugía Maxilofacial, y 7) Área de Gestión Clínica de Neurociencias (Neurología-Neurocirugía). En este estudio se incluyeron todos los pacientes en aislamiento de contacto por MMR tales como SARM, enterobacterias productoras de carbapenemasas o Acinetobacter baumannii multirresistente y que fue indicado por el Servicio de Medicina Preventiva y Salud Pública ingresados en el período de estudio, así como los profesionales que los atendieron, es decir, facultativos especialistas de área, médicos internos residentes, diplomados y graduados en enfermería, auxiliares de enfermería y celadores. Igualmente, se incluyeron los familiares y/o acompañantes de los pacientes aislados por MMR.
Los pacientes que no se encontraban presentes o registraban un bajo nivel de conciencia en el momento de la evaluación del aislamiento fueron excluidos de la monitorización.
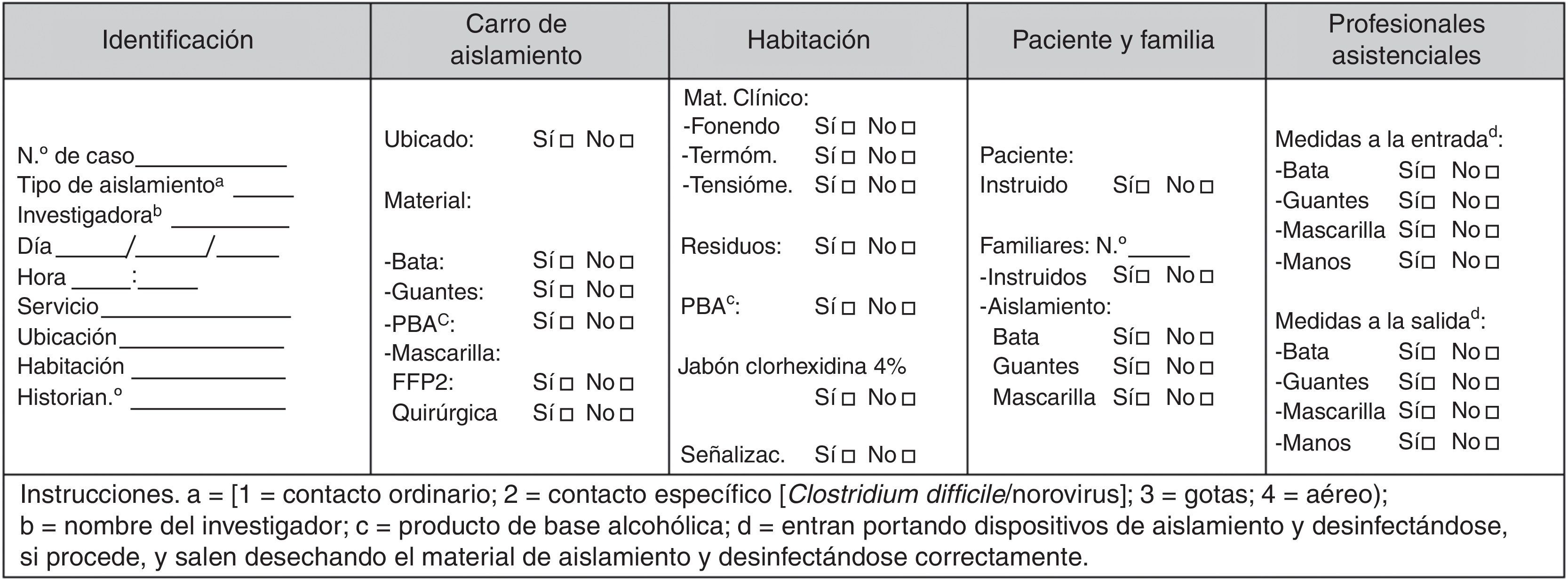
Monitorización del cumplimiento de las precauciones de aislamiento de contactoSe realizó una vigilancia activa y prospectiva del cumplimiento de las precauciones de aislamiento en los servicios o áreas de gestión clínica seleccionadas. Se diseñó una lista de verificación de monitorización (fig. 1) con variables que recogían información sobre estructura y dotación material del aislamiento, conocimiento de la situación por parte del paciente y sus familiares, y cumplimiento de las medidas de aislamiento por parte de estos últimos y el personal sanitario. La monitorización fue realizada por una enfermera independiente de esos servicios o áreas previamente entrenada para esta tarea. La frecuencia con que se realizaba la monitorización fue de 2-3 veces por semana y de esta manera la evaluación se realizaba, como máximo, a las 24h de la indicación del aislamiento. Una vez finalizada cada jornada de monitorización la responsable informaba al Servicio de Medicina Preventiva sobre las incidencias identificadas y desde aquí se contactaba con el supervisor correspondiente para la corrección de los aspectos señalados.
Solamente los/as supervisores/as de enfermería conocían la actividad de monitorización e identificaban a la enfermera responsable de la misma; el resto de los profesionales desconocían el motivo de la visita de dicha enfermera. Para la realización de la observación de los profesionales, en una primera fase la responsable se colocaba en una zona donde podía apreciar si estos realizaban higiene de manos y si se colocaban correctamente los dispositivos, así como si estaban presentes a la salida y si realizaba higiene de manos tras la retirada. En una segunda fase, la observadora entraba en la habitación (cumpliendo siempre las medidas de aislamiento prescrito) para evaluar el resto de las variables, incluyendo las relativas a los pacientes y sus familiares. Se consideraba que los pacientes y los familiares estaban instruidos cuando hacían referencia a algún aspecto relacionado con la infección y/o colonización por MMR, conocían el motivo por el que el paciente precisaba estar en situación de aislamiento y/o por el que los familiares y los profesionales debían colocarse los dispositivos de aislamiento.
Para calificar la calidad del aislamiento se adjudicó un punto por cada característica de aislamiento cumplida. Así, si el «carro», entendido como el dispositivo diseñado específicamente para portar los materiales destinados al aislamiento, estaba ubicado y contenía todos los materiales prescritos obtenía un máximo de 4 puntos; si la habitación cumplía todos los requisitos obtenía hasta 7 puntos; si el paciente y los familiares habían podido ser evaluados y cumplían todas las características obtenían un máximo de 4 puntos; si los profesionales que asistían a los pacientes habían podido ser evaluados y cumplían los requisitos obtenían hasta 6 puntos. De este modo, el rango de la calificación final oscilaba entre 0 y 21 puntos, siendo mayor la calidad del aislamiento cuanto mayor fuera el sumatorio de cada variable.
Análisis estadísticoLos datos incluidos en el análisis fueron los recogidos entre noviembre de 2014 y marzo de 2015. Los correspondientes al mes de octubre fueron desestimados, ya que formaron parte del pilotaje y ajuste de la herramienta inicial de observación.
Se realizó estadística descriptiva expresando las frecuencias absolutas y relativas de las variables investigadas incluidas en la plantilla de monitorización. Se describieron las medidas de centralización y dispersión de estas variables cuantitativas, con sus intervalos de confianza al 95%. Se realizó un análisis bivariante entre las puntuaciones correspondientes a la calidad del aislamiento, el turno y el servicio o área de gestión clínica. Dado que las variables cuantitativas analizadas no seguían una distribución normal según la prueba de Kolmogorov-Smirnov y Shapiro-Wilk (p<0,001 en los 4 criterios de evaluación y en la evaluación total), en el análisis bivariante se compararon las medianas mediante las pruebas no paramétricas U de Mann-Whitney si la covariable era dicotómica y Kruskal-Wallis si era politómica. Se utilizó el programa SPSS® v.21 (IBM Corp.) y solo se consideró estadísticamente significativo un valor de p<0,05.
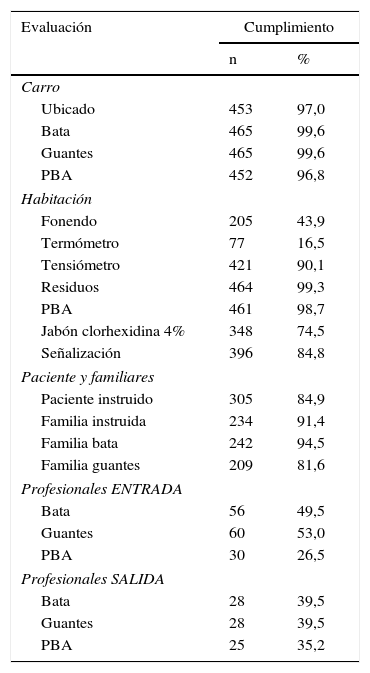
ResultadosSe realizaron un total de 467 monitorizaciones, de las cuales el 50,5% (236) correspondieron al turno de mañana y el 49,5% (231) al turno de tarde. El Área de Gestión Clínica de Neurociencias, el Servicio de Lesionados Medulares, el Servicio de Cirugía General y el Servicio de Angiología y Cirugía Vascular acumularon el mayor número de observaciones, con porcentajes de 29,5% (138), 25% (117), 14,2% (66) y 13,3% (62), respectivamente. En la tabla 1 se observan los resultados globales de la monitorización descritos a continuación.
Resultados globales de la monitorización
| Evaluación | Cumplimiento | |
|---|---|---|
| n | % | |
| Carro | ||
| Ubicado | 453 | 97,0 |
| Bata | 465 | 99,6 |
| Guantes | 465 | 99,6 |
| PBA | 452 | 96,8 |
| Habitación | ||
| Fonendo | 205 | 43,9 |
| Termómetro | 77 | 16,5 |
| Tensiómetro | 421 | 90,1 |
| Residuos | 464 | 99,3 |
| PBA | 461 | 98,7 |
| Jabón clorhexidina 4% | 348 | 74,5 |
| Señalización | 396 | 84,8 |
| Paciente y familiares | ||
| Paciente instruido | 305 | 84,9 |
| Familia instruida | 234 | 91,4 |
| Familia bata | 242 | 94,5 |
| Familia guantes | 209 | 81,6 |
| Profesionales ENTRADA | ||
| Bata | 56 | 49,5 |
| Guantes | 60 | 53,0 |
| PBA | 30 | 26,5 |
| Profesionales SALIDA | ||
| Bata | 28 | 39,5 |
| Guantes | 28 | 39,5 |
| PBA | 25 | 35,2 |
PBA: producto de base alcohólica; ENTRADA: colocación del material a la entrada en la habitación; SALIDA: retirada del material antes de salir de la habitación.
El carro se encontraba correctamente ubicado en el 97% (453) de las ocasiones, la bata desechable y los guantes en el 99,6% (465) y el dispositivo del producto de base alcohólica para la higiene de manos en el 96,8% (452).
Habitación: señalización y material de uso clínico individualLa señalización fue correcta en el 84,8% (396) de los casos. En cuanto al material clínico de uso individual, en el 90,1% (421) de las ocasiones se encontraba presente el tensiómetro, en el 43,9% (205) el fonendoscopio y en el 16,5% (77) el termómetro. En el 98,7% (464) de las observaciones la ubicación, el color y la bolsa del contenedor de residuos eran adecuados. El jabón antiséptico para la higiene corporal del paciente se observó en el 74,5% (348) de las veces. Por último, en el 98,7% (461) de las observaciones la habitación disponía de producto de base alcohólica en el punto de atención al paciente.
PacientesEl paciente no pudo ser evaluado en el 23% de las ocasiones debido a la situación de bajo nivel de conciencia o ausencia de esta en el momento de la monitorización por estar en el quirófano o realizando pruebas complementarias. En el 77% restante, el 15% (54) de los pacientes evaluados no había sido informado por parte del personal sanitario responsable.
Familia y/o acompañantesEl 45% de los pacientes no estaba acompañado en el momento de la observación. En cuanto al nivel de instrucción o conocimiento de la situación de aislamiento, el 91,4% (234) de los evaluados eran conscientes de la situación epidemiológica, pero el 5,4% (14) y el 18,3% (47) de ellos no portaban bata ni guantes, respectivamente.
ProfesionalesLos profesionales fueron observados mientras accedían a la habitación en 113 (24,2%) ocasiones del total, ya que durante la monitorización no siempre tuvo lugar la realización de técnicas o evaluaciones enfermeras/médicas en el paciente. Las salidas de la habitación se observaron en 71 ocasiones (15,2%) debido a la prolongación de las intervenciones dentro de la habitación en algunos casos.
- ∘
Cumplimiento de las precauciones de aislamiento a la entrada en la habitación: el 49,5% (56) de los profesionales evaluados accedía a la habitación con la bata desechable, el 53% (60) se colocaba guantes y el 26,5% (30) realizaba higiene de manos antes de la colocación de los mismos.
- ∘
Cumplimiento de las precauciones de aislamiento a la salida de la habitación: en este caso, el cumplimiento fue del 39,5% (28) en la correcta retirada de la bata y guantes, y del 35,2% (25) en la realización de higiene de manos posterior.
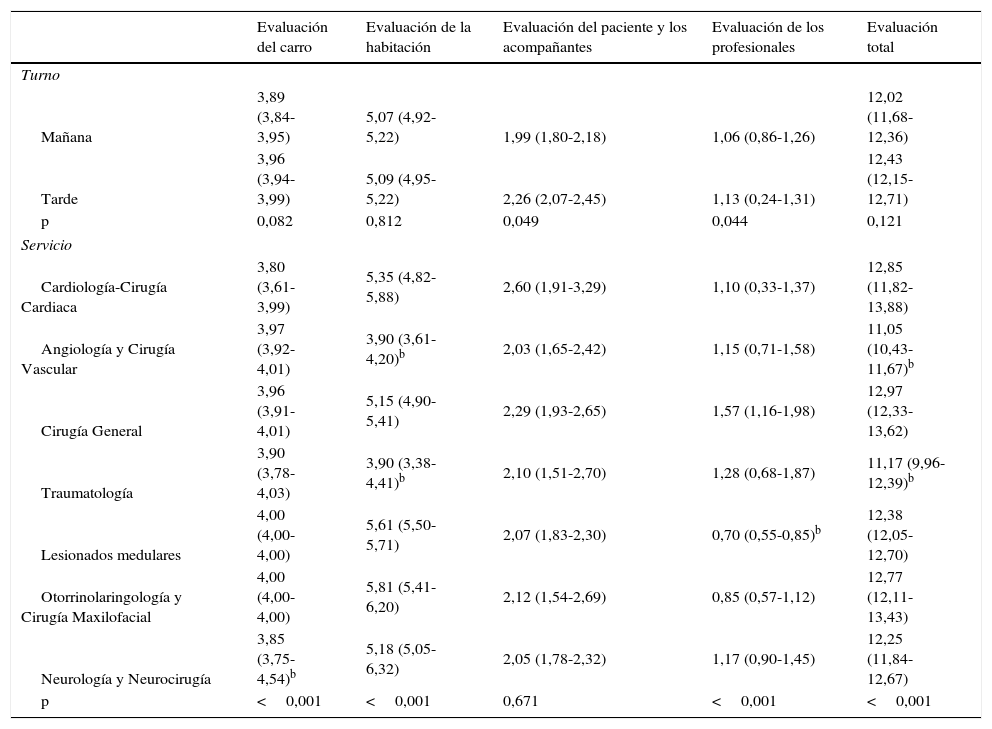
En cuanto a las puntuaciones máximas alcanzadas según el elemento observado, destacan el carro, por ser el valor medio más elevado (3,92 de un máximo de 4 puntos), y el cumplimiento de los profesionales sanitarios, por registrar el valor más bajo (1,09 de 7 puntos máximos). La puntuación global fue de 12,12 para un máximo de 22 puntos. En conjunto, la puntuación global fue de 12,12 para un máximo de 21 puntos y más de la mitad de las observaciones no llegaron a los 11,5 puntos. La tabla 2 muestra la asociación entre las puntuaciones totales de la monitorización, el turno de trabajo y el servicio o área de gestión clínica. Se han obtenido diferencias estadísticamente significativas entre las puntuaciones del paciente y los familiares, así como entre los profesionales según el turno de trabajo (p=0,049; p=0,044), siendo los valores medios mayores en el turno de tarde en ambos casos. Igualmente, se encontraron diferencias en todos los campos de observación entre los servicios o áreas de gestión clínica evaluados, a excepción de los pacientes y sus familiares.
Media (IC 95%) de las puntuaciones de las condiciones de aislamiento por cada criterio y totala
| Evaluación del carro | Evaluación de la habitación | Evaluación del paciente y los acompañantes | Evaluación de los profesionales | Evaluación total | |
|---|---|---|---|---|---|
| Turno | |||||
| Mañana | 3,89 (3,84-3,95) | 5,07 (4,92-5,22) | 1,99 (1,80-2,18) | 1,06 (0,86-1,26) | 12,02 (11,68-12,36) |
| Tarde | 3,96 (3,94-3,99) | 5,09 (4,95-5,22) | 2,26 (2,07-2,45) | 1,13 (0,24-1,31) | 12,43 (12,15-12,71) |
| p | 0,082 | 0,812 | 0,049 | 0,044 | 0,121 |
| Servicio | |||||
| Cardiología-Cirugía Cardiaca | 3,80 (3,61-3,99) | 5,35 (4,82-5,88) | 2,60 (1,91-3,29) | 1,10 (0,33-1,37) | 12,85 (11,82-13,88) |
| Angiología y Cirugía Vascular | 3,97 (3,92-4,01) | 3,90 (3,61-4,20)b | 2,03 (1,65-2,42) | 1,15 (0,71-1,58) | 11,05 (10,43-11,67)b |
| Cirugía General | 3,96 (3,91-4,01) | 5,15 (4,90-5,41) | 2,29 (1,93-2,65) | 1,57 (1,16-1,98) | 12,97 (12,33-13,62) |
| Traumatología | 3,90 (3,78-4,03) | 3,90 (3,38-4,41)b | 2,10 (1,51-2,70) | 1,28 (0,68-1,87) | 11,17 (9,96-12,39)b |
| Lesionados medulares | 4,00 (4,00-4,00) | 5,61 (5,50-5,71) | 2,07 (1,83-2,30) | 0,70 (0,55-0,85)b | 12,38 (12,05-12,70) |
| Otorrinolaringología y Cirugía Maxilofacial | 4,00 (4,00-4,00) | 5,81 (5,41-6,20) | 2,12 (1,54-2,69) | 0,85 (0,57-1,12) | 12,77 (12,11-13,43) |
| Neurología y Neurocirugía | 3,85 (3,75-4,54)b | 5,18 (5,05-6,32) | 2,05 (1,78-2,32) | 1,17 (0,90-1,45) | 12,25 (11,84-12,67) |
| p | <0,001 | <0,001 | 0,671 | <0,001 | <0,001 |
Las IRAS siguen siendo una de las complicaciones más comunes en el medio sanitario. Se ha demostrado que, en Europa, la incidencia de infección hospitalaria por SARM se correlaciona con los índices de calidad de los cuidados14. Esta se puede medir observando las conductas de los pacientes, sus familiares y el personal que los atiende17. Es habitual evaluar las conductas de aislamiento e informar después a los actores del proceso como estrategia para mejorar las prácticas de profesionales y pacientes13,18; sin embargo, en la mayoría de los estudios, las personas encargadas de la recogida de datos se identifican y acompañan al profesional a la habitación para realizar la observación in situ, lo que puede modificar sustancialmente sus conductas. Además, hay evidencia de que la efectividad de estas medidas varía con el tiempo y tiende a la disminución17.
De los criterios de calidad utilizados en este estudio, el carro y su contenido es el que obtiene puntuaciones más favorables. En este sentido, si las conductas no han sido las adecuadas en los profesionales evaluados no se debe a la falta de recursos materiales para el acceso a la habitación, al contrario de lo que se ha visto en la investigación cualitativa realizada en Toronto, donde el acceso limitado al material era una frecuente fuente de frustración19. En cuanto al material clínico de uso individual, el fonendo faltaba en una de cada 2 ocasiones y el termómetro en más del 80%. No hemos encontrado datos semejantes en otros estudios con los que poder comparar estos resultados, lo que nos hace pensar en la posibilidad de que la toma de esta constante vital no se realiza de forma sistemática en nuestro contexto o que no hay material suficiente para el suministro individualizado.
Aunque una mayoría de los pacientes eran conscientes de su situación, hubo casi un 18% de estos y un 9% de los familiares que lo ignoraban. El uso de la bata por parte de los familiares fue mayoritario (alrededor del 95%) y muy superior a lo que apuntan otros autores (65%)20; sin embargo, con respecto a los guantes, 2 de cada 10 no los utilizaban.
En lo que concierne a los profesionales evaluados, en conjunto, el incumplimiento a la entrada en la habitación fue llamativamente alto (hasta un 73% en higiene de manos), siendo mayor a la salida para la bata y los guantes (60,5% para ambas). Como ya se adelantaba, la norma más vulnerada fue la higiene de manos, a pesar de que se sabe que es una conducta altamente eficaz en la prevención de las IRAS21,22. Sin embargo, esta medida preventiva, aparentemente sencilla, en la práctica es una conducta muy compleja asociada a múltiples factores psicosociales23. Uno de ellos es la actitud del profesional y sus creencias. Así, por ejemplo, un estudio entre 65 enfermeros, facultativos, médicos internos residentes y estudiantes de medicina mostró que enfermeros y estudiantes estaban convencidos de la importancia de la higiene de manos para prevenir la transmisión cruzada, pero los facultativos pensaban que no existía evidencia científica suficiente, aunque la valoraban como medida de autoprotección24.
Desafortunadamente, existen bastantes estudios que muestran una baja adherencia a la higiene de manos. Dhar et al., en un estudio de cohortes realizado en 11 hospitales con más de 1.000 observaciones, encontraron que el porcentaje de profesionales que cumplía todas las normas no llegaba al 30% y que más del 60% transgredía la higiene de manos. Sin embargo, el 74% usó bata y el 80% de forma adecuada25. También, 3 de cada 4 de los más de 1.000 profesionales de un hospital de 900 camas observados en el estudio de Manian y Ponzillo utilizaron correctamente la bata, y ser mujer multiplicó por 2,3 la probabilidad de uso correcto20.
De los 4 componentes de nuestra evaluación (carro, habitación, paciente-familiares y profesionales) han sido las conductas humanas las que han obtenido peor resultado, en tanto que los recursos materiales alcanzaron altas puntuaciones. Podemos afirmar que los recursos para el aislamiento están casi universalmente disponibles en el hospital, pero se encuentran infrautilizados.
Se encontraron diferencias estadísticamente significativas entre la evaluación de pacientes y familiares, así como en el cumplimiento por parte de los profesionales según el turno de trabajo. Esto podría explicarse, aunque no justificarse, por diferencias en la carga de trabajo en función del turno, ya que existe evidencia de que el exceso de trabajo, el estrés laboral y un elevado número de pacientes aislados se asocian significativamente con la baja adherencia a las normas y guías preventivas25–27. Todos estos factores extrínsecos no han sido controlados en la presente investigación, lo que puede considerarse una limitación. Igualmente, se observaron diferencias para todas las variables de estudio (a excepción de la evaluación de pacientes y familiares) según el servicio o área de gestión clínica.
Además de lo anterior, no se puede generalizar la calificación de los pacientes, los familiares y los profesionales no observados, ni descartar cierta infravaloración de la calidad total al no haber incluido en el análisis lo que no pudo ser observado. Igualmente, ha de considerarse el efecto Hawthorne en los participantes al sentirse observados.
En conclusión, la falta de cumplimiento del aislamiento no puede ser imputada al déficit de materiales, sino a las conductas individuales. Los pacientes y los familiares tienen una adherencia mayor a las normas que los profesionales. La higiene de manos es la conducta que registra un mayor incumplimiento por parte de los sanitarios. Urge implementar y evaluar programas de intervención basados en modelos psicosociales, capaces de modificar la actitud, la influencia social, la autoeficacia del personal sanitario y, en última instancia, las conductas vinculadas al cumplimiento de las precauciones de aislamiento de contacto por MMR.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.