Identificar los estándares de calidad en la cirugía oncológica es un reto complejo necesario para poder mejorar los resultados quirúrgicos. A diferencia de lo que ocurre en otros tumores, no existen unos estándares de calidad bien definidos en el cáncer de páncreas. El objetivo es identificar los indicadores de calidad en la cirugía pancreática oncológica en España, así como sus límites de variabilidad.
MétodosLos indicadores de calidad se han seleccionado a partir de las guías de práctica clínica, conferencias de consenso, revisiones y publicaciones de ámbito nacional sobre cirugía pancreática oncológica entre los años 2000-2016. Los márgenes de variabilidad para cada indicador se obtienen mediante estadística de control de procesos y gráficas de representación, teniendo en cuenta el tamaño de las series. Los límites de variabilidad se establecen a partir de la media y los intervalos de confianza al 95 y al 99,8%.
ResultadosSe han determinado los siguientes indicadores con sus medias y límites de calidad aceptables: tasa de resecabilidad 71% (>58%), morbilidad 58% (<73%), mortalidad 4% (<10%), tasa de fístula biliar 6% (<14%), tasa de fístula pancreática 18% (<29%), hemorragia 11% (<21%), tasa de reintervención 11% (<20%) y estancia media (<21 días).
ConclusionesEl número de series publicadas es muy escaso y presentan limitaciones metodológicas importantes. Entre los indicadores seleccionados, los límites de calidad de morbimortalidad han resultado más elevados que los obtenidos en los estándares internacionales. Es necesario que los cirujanos pancreáticos españoles adopten unos criterios homogéneos consensuados de los indicadores y su definición que permitan comparar sus resultados.
To establish quality standards in oncologic surgery is a complex but necessary challenge to improve surgical outcomes. Unlike other tumors, there are no well-defined quality standards in pancreatic cancer. The aim of this study is to identify quality indicators in pancreatic oncologic surgery in Spain as well as their acceptable limits of variability.
MethodsQuality indicators were selected based on clinical practice guidelines, consensus conferences, reviews and national publications on oncologic pancreatic surgery between the years 2000 and 2016. Variability margins for each indicator have been determined by statistical process control techniques and graphically represented with the 99.8 and 95% confidence intervals above and below the weighted average according to sample size.
ResultsThe following indicators have been determined with their weighted average and acceptable quality limits: resectability rate 71% (>58%), morbidity 58% (<73%), mortality 4% (<10%), biliary leak 6% (<14%), pancreatic fistula rate 18% (<29%), hemorrhage 11% (<21%), reoperation rate 11% (<20%) and mean hospital stay (<21 days).
ConclusionsTo date, few related series have been published, and they present important methodological limitations. Among the selected indicators, the morbidity and mortality quality limits have come out higher than those obtained in international standards. It is necessary for Spanish pancreatic surgeons to adopt homogeneous criteria regarding indicators and their definitions to allow for the comparison of their results.
El cáncer de páncreas constituye la cuarta causa de muerte por cáncer en España, siendo la resección quirúrgica el único tratamiento que logra aumentar la supervivencia1,2. Se trata siempre de un reto para el cirujano debido a la dificultad técnica del procedimiento, y a pesar de que la mortalidad se ha reducido en los últimos años, todavía es muy elevada la tasa de complicaciones posquirúrgicas3.
Dada la complejidad de la cirugía pancreática, se hace necesario establecer unos estándares que le permitan al cirujano valorar la calidad del tratamiento prestado y considerar qué aspectos deben mejorar, así como comparar sus resultados con los de otros grupos y unidades especializadas.
Existe un gran debate sobre qué mediciones deben utilizarse para reflejar la calidad quirúrgica, ya que disponemos de indicadores de estructura (volumen de casos, disponibilidad de unidades de cuidados intensivos o de radiología intervencionista), procedimiento (profilaxis antibiótica perioperatoria) y resultados (morbilidad, mortalidad, tasa de fístula pancreática)4.
Un estándar define el rango en el que resulta aceptable el nivel de calidad que se alcanza en un determinado proceso, estableciendo el mínimo permisible para un indicador. Ello implica cotejar los resultados en el manejo de una determinada enfermedad mediante indicadores medibles, válidos y relevantes5. A diferencia de lo que ocurre en otro tipo de enfermedades como el cáncer de mama o colorrectal, donde se han establecido unos estándares de calidad, en la cirugía oncológica pancreática no existen unos estándares bien definidos a nivel nacional, sino únicamente un trabajo con unas recomendaciones basadas en criterios subjetivos6. Aunque sí se han realizado aproximaciones basadas en criterios objetivos a nivel internacional7, los estándares de calidad están influidos por múltiples factores y pueden no coincidir los obtenidos en un país con los criterios establecidos en otros países o con los basados en resultados de la literatura internacional.
Por lo tanto, la definición de unos estándares de calidad y sus márgenes de variabilidad a nivel nacional son necesarios para poder establecer qué puede considerarse aceptable o inaceptable en el manejo de esta enfermedad8. En consecuencia, el objetivo de nuestra investigación es identificar los indicadores de calidad en la cirugía pancreática oncológica en España, así como sus límites de variabilidad de acuerdo con una metodología estandarizada.
Material y métodosEstrategia de investigación, selección de los indicadores de calidad y de los trabajosEl proceso de investigación se ha realizado en 2 partes. Primero había que identificar qué indicadores de calidad tienen relevancia clínica en la cirugía oncológica pancreática. Para ello, se ha realizado una búsqueda sistemática en guías de práctica clínica9–15, conferencias de consenso16–19 y trabajos de revisión sobre la calidad de la cirugía oncológica pancreática y el desarrollo de indicadores5,20–25 entre 2000 y 2016 en MEDLINE/PubMed, Embase y Cochrane Library. En segundo lugar se ha procedido a la búsqueda sistemática de los trabajos de investigación clínica sobre cirugía pancreática oncológica publicadas en el ámbito español entre enero del 2000 y diciembre de 2016, que incluyeran un mínimo de 20 pacientes intervenidos.
Para ser seleccionado un indicador debía tener las características siguientes: relevancia clínica, de forma que tenga impacto en el pronóstico o en la evolución postoperatoria; estar claramente mencionado en los estudios identificados en la segunda parte de la investigación o que sus valores puedan ser calculados con facilidad a partir de los datos aportados, y que aparezca con una frecuencia suficiente para poder ser evaluado.
Análisis estadístico y determinación de los estándaresLos estándares para cada indicador de calidad se determinaron mediante técnicas estadísticas basadas en el control estadístico de procesos26–28. Se han realizado gráficos de control para las variables cuantitativas (X-charts) y gráficos de control para atributos para las cualitativas (P-charts), representándose los estudios de acuerdo con el número de casos incluidos en cada serie de menor a mayor volumen de pacientes. En las gráficas, la línea horizontal principal corresponde al resultado promedio de todas las unidades comparadas, ponderado matemáticamente por el volumen de casos que cada una aporta al análisis; los límites de variabilidad se representan mediante líneas que se corresponden con los intervalos de confianza al 99,8% (±3 errores estándar) y al 95% (±2 errores estándar), respectivamente. Cualquier resultado fuera de estos límites se desvía significativamente de la media ponderada (p<0,002 y p<0,005, respectivamente) y es considerado fuera de control de acuerdo con la terminología del control estadístico de procesos. En nuestro estudio, los límites de calidad aceptables para cada indicador fueron definidos dentro del intervalo del 99,8%. Por tanto, si un resultado se encuentra dentro de dichos límites, se considera que está dentro de los estándares de calidad. Los intervalos de confianza al 95 y al 99,8% son límites que marcan zonas de alarma (99,8%) y precaución (95%), en las cuales, si un resultado está por encima o por debajo de las mismas, deberá interpretarse dependiendo del parámetro que estemos midiendo. Así, por ejemplo, en el caso de la tasa de fístula pancreática, si un resultado está por debajo del límite de variabilidad, puede considerarse un resultado excelente; en cambio, en el caso de la tasa de resecabilidad, si el resultado está por debajo de la zona de alarma, es un mal resultado.
ResultadosIndicadores de calidad y trabajos seleccionadosLos indicadores de calidad seleccionados para la cirugía pancreática oncológica fueron la tasa de resecabilidad, la morbilidad, la mortalidad, la tasa de fístula pancreática, la tasa de fístula biliar, la hemorragia, la tasa de reintervención y la estancia media.
Se han identificado un total de 20 series29–48, de las cuales se han excluido 529-31,33,34 por no incluir un mínimo de 20 pacientes. Los resultados de las 15 series seleccionadas se muestran en la tabla 1.
Series españolas de cirugía pancreática oncológica (2000-2016)
| Autor y referencia | Año | Pacientes, n | Resecabilidad | Morbilidad | Mortalidad | Fístula biliar | Fístula pancreática (definición) | Tasa fístula pancreática | Hemorragia | Reintervención | Estancia |
|---|---|---|---|---|---|---|---|---|---|---|---|
| García-Plata et al.32 | 2005 | 58 | 49,80 | 13,70 | 8,60 | Amilasa en drenaje | 22,40 | 5,17 | 20,60 | - | |
| Balsells-Valls et al.35 | 2006 | 97 | 41,99 | 74,55 | 14,35 | - | No define | 22,50 | 26,70 | 6,40 | 26 |
| Jover et al.36 | 2006 | 80 | 46,70 | 6,60 | 6,60 | Amilasa×3 | 20,00 | 7,50 | 7,50 | 21 | |
| Fernández-Cruz et al.37 | 2008 | 108 | 33,00 | 0,00 | 1,00 | ISGPF | 12,00 | 2,00 | 1,85 | 14 | |
| Figueras et al.38 | 2008 | 56 | 72,00 | 5,40 | 4,50 | ISGPF | 12,50 | 7,00 | 27,50 | 22 | |
| Sabater et al.39 | 2009 | 124 | 77,50 | 38,70 | 4,00 | 5,50 | Amilasa×3 | 6,25 | 6,45 | 3,80 | 17 |
| Montiel et al.40 | 2010 | 82 | 55,65 | 5,75 | 9,50 | Amilasa×3 | 11,40 | 8,40 | 10,45 | 10 | |
| Busquets et al.41 | 2010 | 204 | 45,00 | 7,00 | 5,00 | ISGPF | 10,00 | 11,76 | 13,00 | 20 | |
| Figueras et al.42 | 2013 | 123 | 64,20 | 5,00 | 6,00 | ISGPF | 24,50 | 16,00 | 14 | ||
| Dominguez-Comesaña et al.43 | 2013 | 117 | 48,71 | 5,13 | 7,89 | Amilasa×3 | 9,90 | 11,10 | 14,53 | - | |
| Herrera-Cabezón et al.44 | 2015 | 480 | 58,05 | 1,05 | - | ISGPF | 22,50 | - | 10,15 | 17 | |
| Rubio-Manzanares Dorado et al.45 | 2015 | 151 | 83,40 | 100,00 | 0,66 | - | No define | - | - | 10,50 | 18 |
| Landi et al.46 | 2015 | 78 | 58,97 | 5,00 | 10,25 | ISGPF | 11,50 | 12,82 | 8,97 | 19 | |
| Sánchez Cabús et al.47 | 2015 | 129 | 77,50 | 4,70 | 7,80 | ISGPF | 34,80 | 14,70 | 12,40 | 24 | |
| Morales Soriano et al.48 | 2015 | 85 | 42,30 | 2,40 | 3,50 | ISGPF | 16,45 | - | 11,50 | 16 |
Todos los indicadores se presentan como porcentajes, excepto la estancia, que se muestra en días.
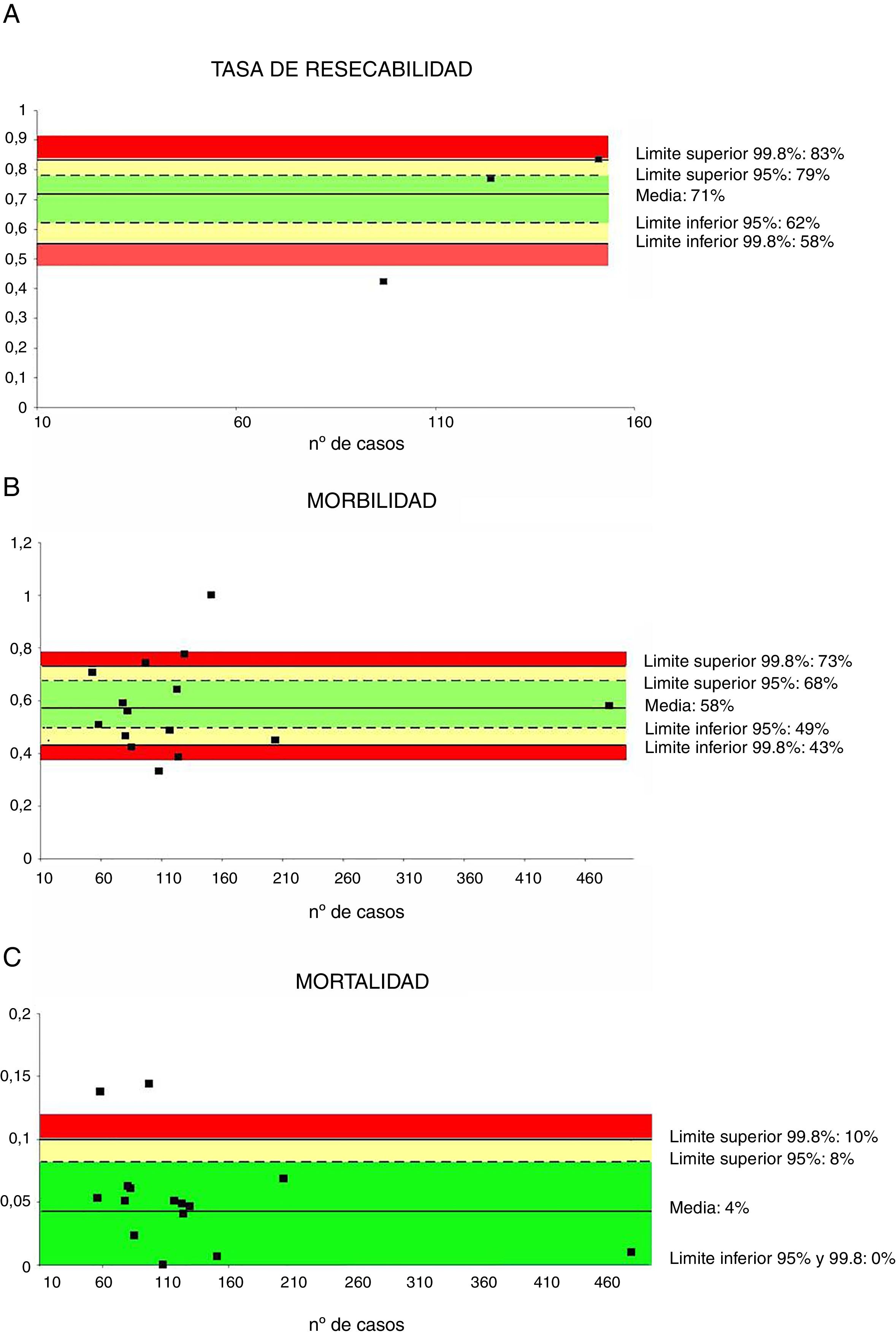
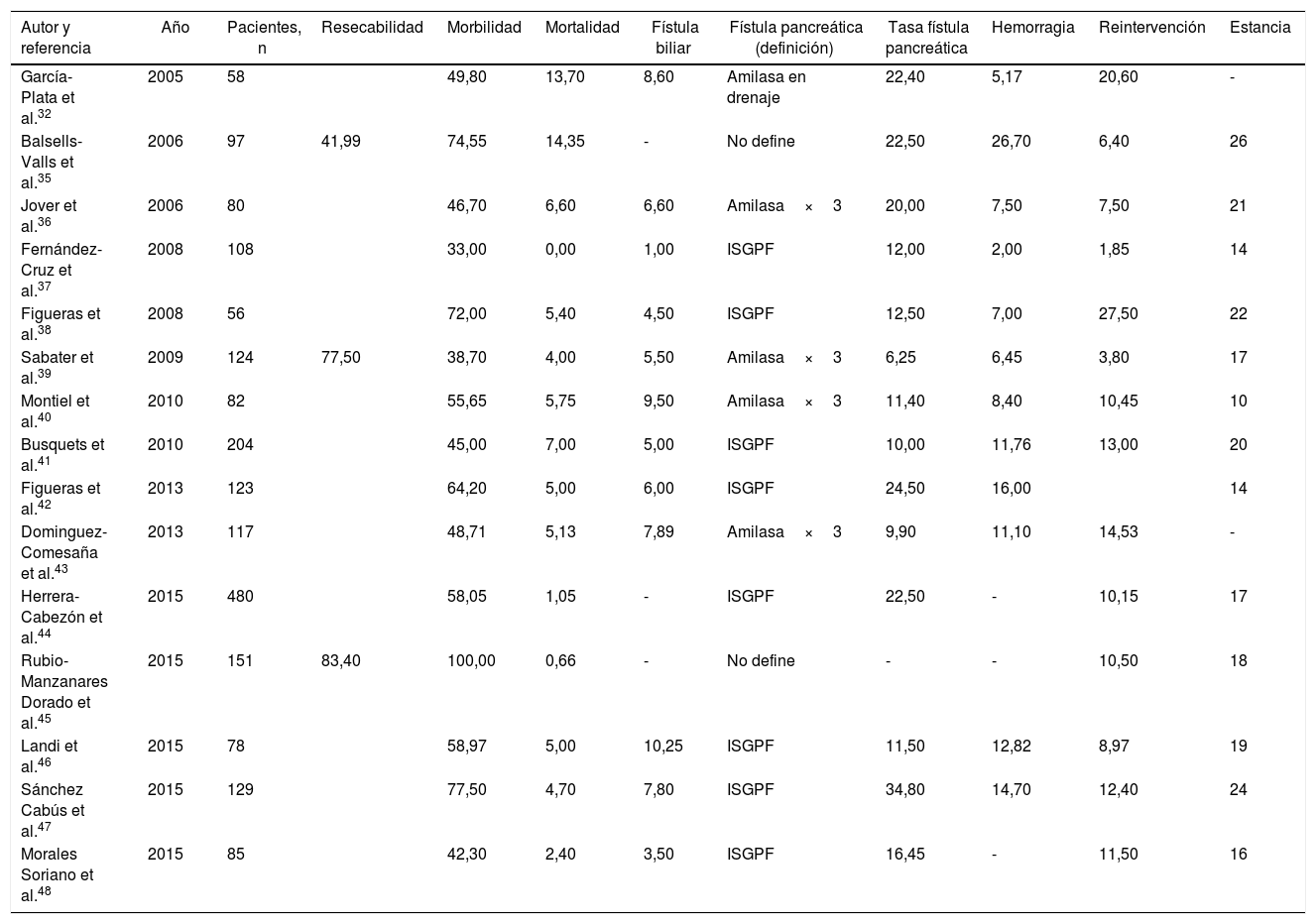
Solo 3 series35,39,45, con un total de 372 pacientes, revisan la tasa de resecabilidad. La media ponderada fue del 71% y el límite de calidad aceptable fue>58% (fig. 1A).
Tasas de resecabilidad (1A), morbilidad (1B) y mortalidad (1C). Cada punto representa un estudio incluido en la tabla 1.
Color verde: dentro de los límites estándares con variabilidad debida al azar; color amarillo: zona de alerta pero todavía dentro del intervalo de confianza al 95%; color rojo: sobrepasa el límite del 99,8% y los resultados no se pueden atribuir al azar del proceso analizado.
Quince series35–48, con un total de 1.972 pacientes, incluyeron datos sobre morbilidad. La media ponderada de este indicador fue del 58% y el límite de calidad aceptable fue<73% (fig. 1B).
MortalidadLa mortalidad fue evaluada en un total de 15 series35–48, sumando un total de 1.972 pacientes. En estas series, la media ponderada de mortalidad fue del 4%, con un límite de calidad aceptable<10% (fig. 1C).
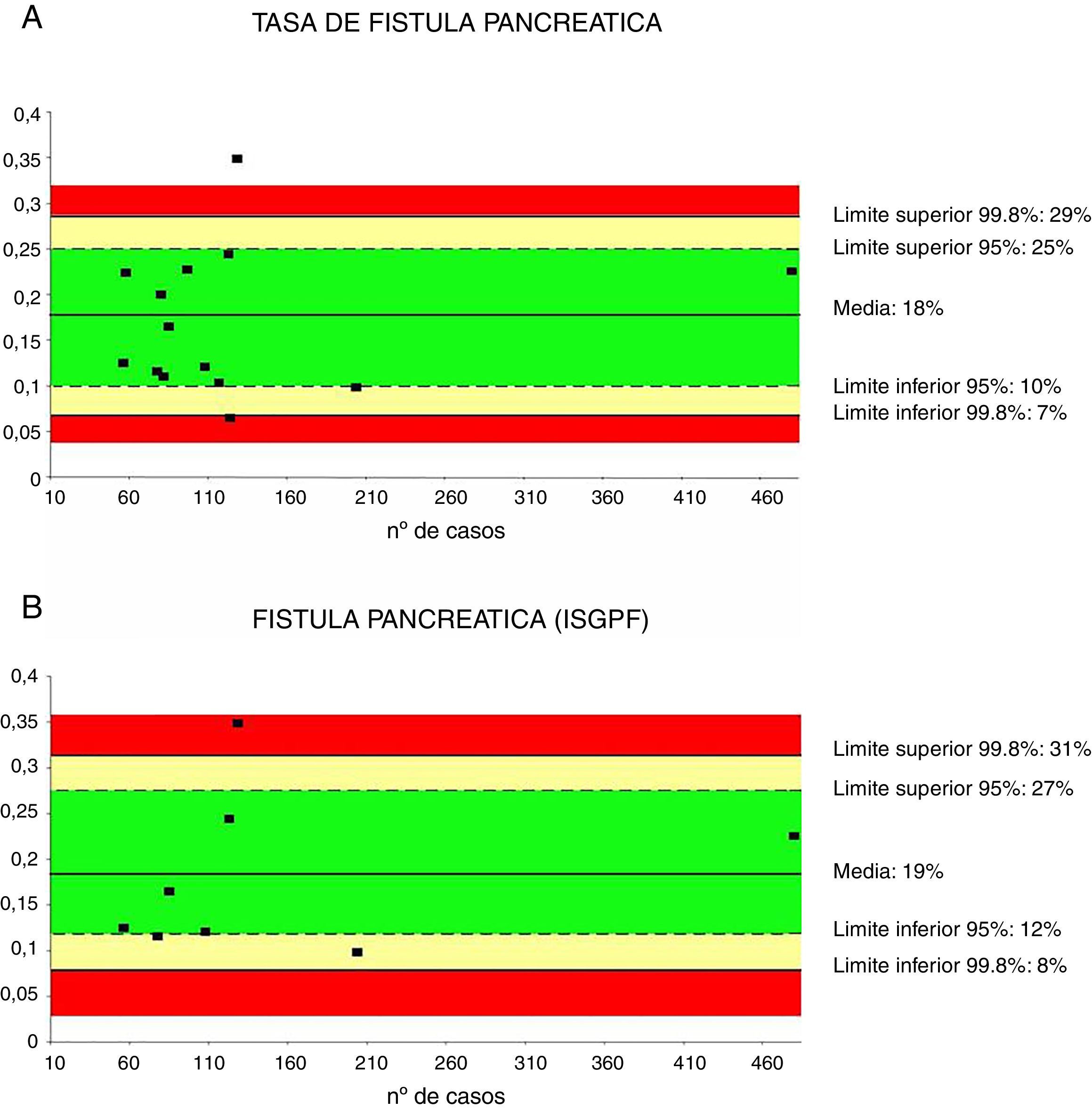
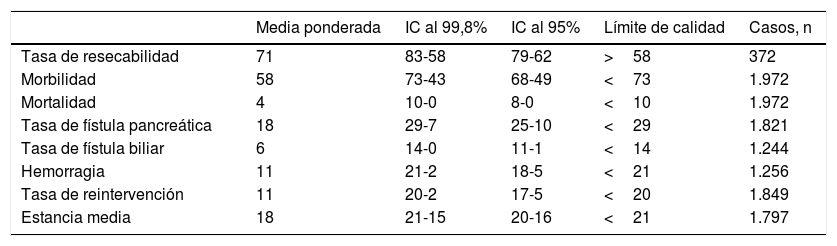
Tasa de fístula pancreáticaLa tasa de fístula pancreática fue investigada en 14 series32,35–44,46–48 para un total de 1.821 pacientes. La media ponderada fue del 18%, con un límite de calidad aceptable<29%. Es importante reseñar que existe una gran variabilidad dependiendo de la definición de fístula utilizada. Así, a lo largo de los 14 estudios que hacen referencia a la tasa de fístula pancreática existen varias definiciones diferentes, con una variación de las tasas aportadas de entre el 6,25 y el 34,8%.
Cuando se calcula la tasa de fístula pancreática en las series que han seguido los criterios de ISGPF37,38,41,42,44,46–48 la media ponderada pasa a ser del 19%, mientras que el límite de calidad aceptable pasa a<31% (fig. 2).
Tasa de fístula pancreática (2A) y de fístula pancreática con criterios ISGPF (2B). Cada punto representa un estudio incluido en la tabla 1.
Color verde: dentro de los límites estándares con variabilidad debida al azar; color amarillo: zona de alerta pero todavía dentro del intervalo de confianza al 95%; color rojo: sobrepasa el límite del 99,8% y los resultados no se pueden atribuir al azar del proceso analizado.
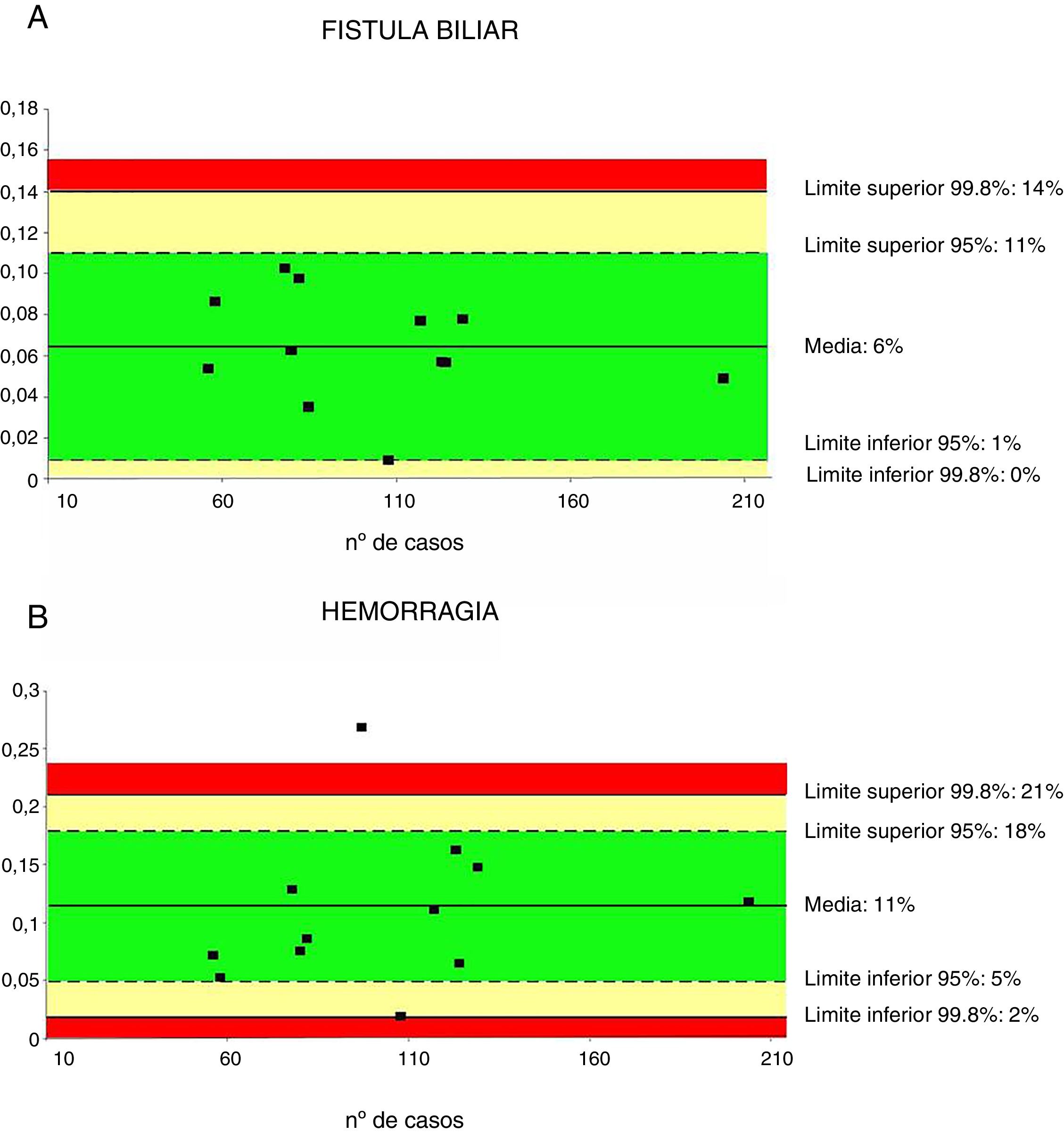
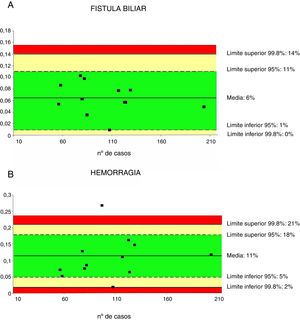
Un total de 12 series32,36–43,46,48 que incluían 1.244 pacientes fueron evaluadas para determinar la tasa de fístula biliar. La media ponderada fue del 6%, con un límite de calidad aceptable<14% (fig. 3A).
Tasas de fístula biliar (3A) y de hemorragia (3B). Cada punto representa un estudio incluido en la tabla 1.
Color verde: dentro de los límites estándares con variabilidad debida al azar; color amarillo: zona de alerta pero todavía dentro del intervalo de confianza al 95%; color rojo: sobrepasa el límite del 99,8% y los resultados no se pueden atribuir al azar del proceso analizado.
La hemorragia de cualquier origen (gastrointestinal, intraabdominal) se ha evaluado a partir de 12 series32,35–43,46,47, sumando un total de 1.256 pacientes. La media ponderada de hemorragia fue del 11%, con un límite de calidad aceptable<21% (fig. 3B).
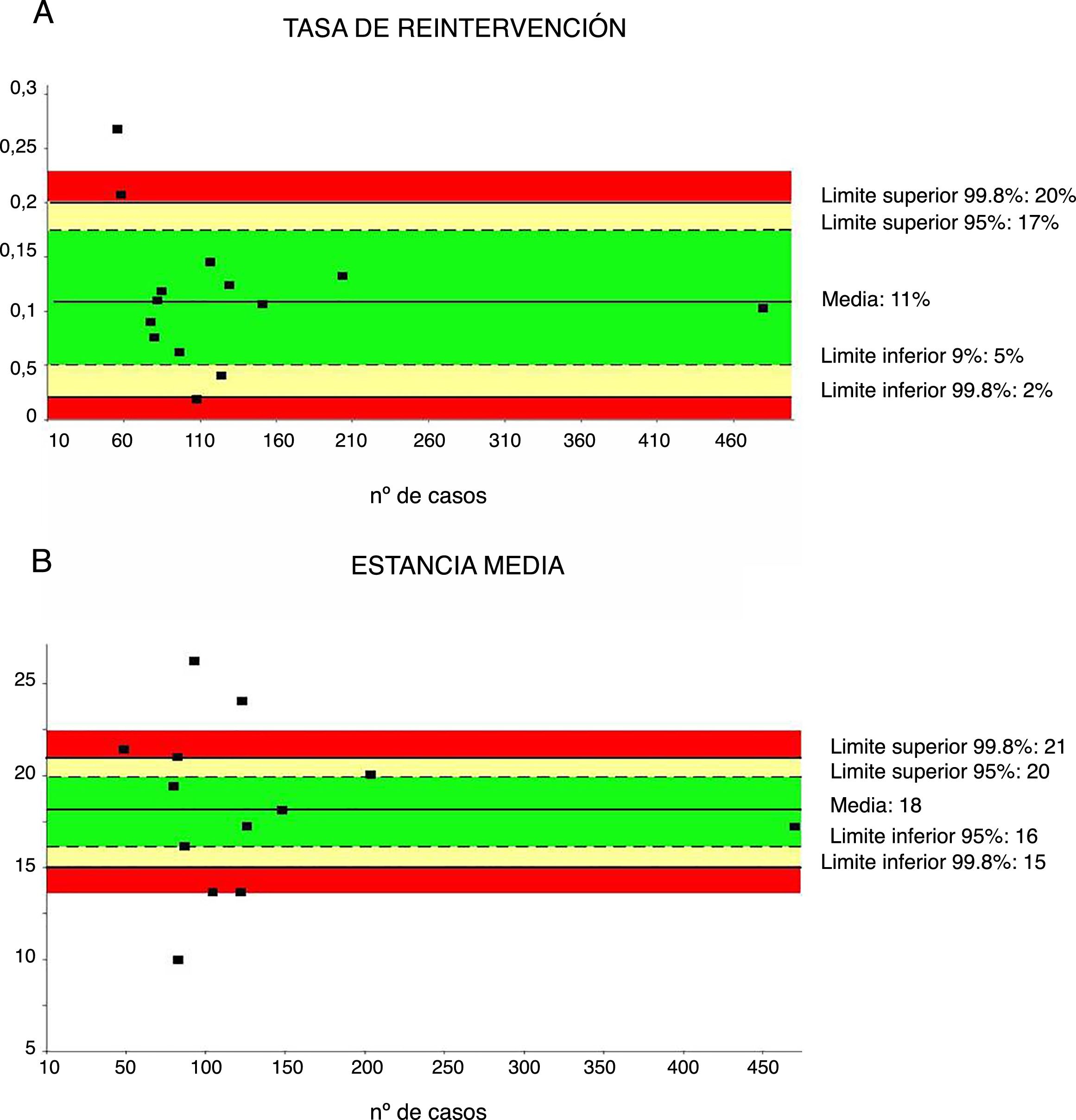
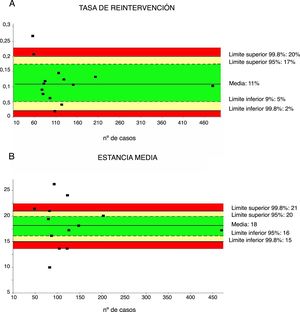
Tasa de reintervenciónLa tasa de reintervención se ha investigado a partir de 18 series32,35–41,43–48, con un total de 1.849 pacientes. La media de reintervenciones fue del 11%, con un límite de calidad aceptable<20% (fig. 4A).
Tasa de reintervenciones (4A) y estancia media (4B). Cada punto representa un estudio incluido en la tabla 1.
Color verde: dentro de los límites estándares con variabilidad debida al azar; color amarillo: zona de alerta pero todavía dentro del intervalo de confianza al 95%; color rojo: sobrepasa el límite del 99,8% y los resultados no se pueden atribuir al azar del proceso analizado.
La estancia media se ha calculado a partir de 13 series35–42,44–48 con un total de 1.797 pacientes. La estancia media fue de 18 días, con un límite de calidad aceptable<21 días (fig. 4B).
La descripción resumida de cada indicador con la media ponderada y sus límites de variabilidad se muestra en la tabla 2.
Descripción resumida de los resultados de los indicadores de calidad
| Media ponderada | IC al 99,8% | IC al 95% | Límite de calidad | Casos, n | |
|---|---|---|---|---|---|
| Tasa de resecabilidad | 71 | 83-58 | 79-62 | >58 | 372 |
| Morbilidad | 58 | 73-43 | 68-49 | <73 | 1.972 |
| Mortalidad | 4 | 10-0 | 8-0 | <10 | 1.972 |
| Tasa de fístula pancreática | 18 | 29-7 | 25-10 | <29 | 1.821 |
| Tasa de fístula biliar | 6 | 14-0 | 11-1 | <14 | 1.244 |
| Hemorragia | 11 | 21-2 | 18-5 | <21 | 1.256 |
| Tasa de reintervención | 11 | 20-2 | 17-5 | <20 | 1.849 |
| Estancia media | 18 | 21-15 | 20-16 | <21 | 1.797 |
Todos los indicadores se presentan como porcentajes, excepto la estancia media, que se muestra en días.
La resección oncológica pancreática es una intervención de gran complejidad técnica y con una elevada incidencia de complicaciones postoperatorias, por lo que la identificación de estándares de calidad constituye un elemento de gran importancia para disminuir la variabilidad en la práctica quirúrgica, mejorar los resultados y obtener una máxima optimización de los recursos disponibles4,8.
La investigación de los estándares de calidad es un reto difícil y de ámbito multidisciplinar que incluye no solo indicadores de estructura y resultados, sino también de proceso4,5. Estos indicadores permiten al cirujano valorar los resultados del tratamiento realizado, además de posibilitar la comparación de los mismos con otros grupos o unidades especializadas.
Hasta ahora los escasos antecedentes de propuesta de estándares en cirugía hepatobiliar en nuestro sistema sanitario se focalizaban en la morbimortalidad perioperatoria y el volumen de casos. Es el caso del trabajo publicado por Figueras et al.6 en 2002, en el que establecen unos estándares de mortalidad y morbilidad (<10% y <50%, respectivamente) para tumores periampulares por debajo de los cuales no recomiendan realizar estas intervenciones, así como un número mínimo de procedimientos anuales que se deben practicar en un centro (24 duodenopancreatectomías anuales). Recientemente, Herrera-Cabezón et al.44 han realizado una revisión de su serie de 480 resecciones pancreáticas comparándolas con estándares internacionales7, con unos excelentes resultados en cuanto a cumplimiento de los criterios de calidad.
En el presente trabajo se ha tratado de identificar cuáles son los estándares de calidad y sus límites de variabilidad aceptables en cirugía oncológica pancreática en España sobre la base de las publicaciones realizadas en nuestro país. Comparadas con los datos de la literatura internacional7, hemos encontrado una tasa de resecabilidad similar, pero los límites de calidad aceptables para los indicadores de la morbilidad y la mortalidad resultan más altos en las series españolas: <73 vs. <55% y <10 vs. <5%, respectivamente.
Los problemas más importantes que se plantean a la hora de realizar un trabajo con esta metodología es que depende de la información que los diferentes investigadores han considerado relevante publicar y que está disponible en las series. Así, hay información que se considera muy importante desde el punto de vista de la calidad, como son el volumen anual de casos, la tasa de resección R0, la supervivencia global o la supervivencia libre de enfermedad que, al no estar disponible en un mínimo número de artículos, no se puede analizar. En este sentido, el presente trabajo contrasta con el realizado sobre los estándares internacionales, donde tal información sí estaba disponible7. Otra dificultad que hay que destacar es la falta de definiciones que los diferentes autores consideran para valorar y presentar sus resultados. A pesar de que existen ya consensos sobre las definiciones de la mayoría de las complicaciones49–51, estas no se han utilizado en las series españolas publicadas, salvo la tasa de fístula pancreática, que considera los criterios ISGPF en 8 de las 15 series. Ello conlleva que la incidencia de las complicaciones muestre gran disparidad, dependiendo de la definición aplicada en cada estudio. A pesar de tales limitaciones este trabajo representa un primer intento de obtener unos indicadores y su variabilidad aceptable en la cirugía pancreática oncológica en nuestro medio.
Por otra parte, un elemento adicional que nuestra investigación pone de manifiesto es el escaso número de series de cirugía pancreática publicadas en España durante los últimos 16 años, muchas de ellas con un escaso número de pacientes, y que únicamente desde 2008 se han publicado series con más de 100 pacientes.
En conclusión, se han definido una serie de indicadores en cirugía oncológica pancreática en España, así como sus límites de calidad, de acuerdo con una metodología estandarizada. Nuestra investigación muestra el escaso número de series publicadas y que presentan limitaciones metodológicas importantes, destacando la heterogeneidad y la falta de definición de los parámetros utilizados. Es necesario que los diferentes investigadores adopten unos criterios homogéneos en cuanto a la definición de los indicadores relevantes, que permitan comparar sus resultados y valorar qué aspectos deben mejorarse en beneficio de los pacientes que van a someterse a una resección oncológica pancreática. A pesar de tales limitaciones este trabajo ofrece, con la información disponible en la actualidad, la posibilidad de tener un referente con el cual poder compararse los diferentes grupos nacionales.
AutoríaTodos los autores han participado en la realización del trabajo de investigación y en la revisión del manuscrito: LS y JES han realizado el diseño del estudio; LS, IM, JMGC han identificado los artículos a incluir y han seleccionado los indicadores; LS, IM y JES han realizado los análisis estadísticos; LS, IM y JMGC han realizado la primera versión del manuscrito y EMF, MGA, DD y JO han realizado la revisión crítica y aprobación final del manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
La información contenida en el manuscrito ha sido presentada en forma de comunicación oral en el XXXI Congreso Nacional de Cirugía de la AEC en noviembre de 2016 en Madrid.