Analizar los contactos con el sistema sanitario de una muestra de hombres seropositivos que tienen relaciones sexuales con otros hombres (HSH) sucedidos con anterioridad a su diagnóstico de infección por VIH e identificar posibles oportunidades perdidas (OP) de haber adelantado su diagnóstico.
MétodosEntre 2012-2013 se realizó una encuesta online a HSH infectados por el VIH que fueron seleccionados, fundamentalmente, en páginas de contacto gays. Se analizaron los diagnosticados de infección por VIH en el periodo 2010-2013. Se consideró OP a los episodios previos al diagnóstico en los que se contactó con el sistema sanitario por alguna condición indicadora de infección por VIH y no se propuso la prueba. Se compararon las proporciones de OP según el tipo de condición indicadora, el servicio consultado y el conocimiento del profesional de que el paciente atendido era HSH.
ResultadosEn total, 639 participantes (66% de 966) refirieron 1.145 episodios con alguna condición indicadora, identificándose la mayoría en atención primaria (n=527; 46%). También es en este servicio donde se observó la mayor proporción de OP (63%). Aunque las ITS fue la condición indicadora con mayor número de OP (n=124), el mayor porcentaje de OP se observó en las consultas por diarreas sin causa clara (69,8%). El porcentaje de OP cuando el médico conocía que el paciente era HSH se elevó al 40% frente al 70% cuando lo desconocía.
ConclusiónLa mayoría de los HSH positivos para el VIH acudió a los servicios sanitarios antes de su diagnóstico por condiciones indicadoras de infección por VIH. Atención primaria fue el servicio más visitado y también donde se estarían perdiendo más oportunidades para indicar la prueba de VIH, incluso sabiendo que el paciente es HSH.
Contact with the healthcare system by a sample of seropositive men who have sex with men (MSM) prior to their HIV diagnosis are analysed, and missed opportunities (MO) for an earlier HIV diagnosis are identified.
MethodologyBetween 2012-2013, an online survey was conducted among HIV-positive MSM, mainly recruited from gay websites. Those who were diagnosed with HIV between 2010-2013 were analysed. MO were defined as episodes prior to the HIV diagnosis in which the healthcare system was contacted due to an indicator condition of HIV infection and the test was not suggested. The proportion of missed opportunities were compared according to the type of indicator condition, the department consulted and the healthcare professional's knowledge that the patient was MSM.
ResultsOverall, 639 participants (66% of 966) reported 1,145 episodes with some indicator condition, the majority of these being identified in primary care (n=527; 46%). The highest percentage of MOs is also observed in primary care (63%). Although the indicator condition with the highest number of MOs was STIs (n=124), the highest percentage of MOs was observed in consultations due to diarrhoea with no known cause (69.8%). The percentage of MOs when the doctor knew that the patient was MSM was 40 vs. 70% when the doctor did not know.
ConclusionThe majority of HIV-positive MSM analysed in this study went to healthcare services for HIV-infection indicator conditions prior to their HIV diagnosis. Primary care was the most-frequently-visited department and is also where the most opportunities were missed to perform an HIV test, even when it was known that the patient was a MSM.
En España, la transmisión del VIH entre hombres que tienen relaciones sexuales con hombres (HSH) representa el 53,6% de los nuevos diagnósticos1, siendo la vía más frecuente de transmisión. A pesar de ser el grupo que más se realiza la prueba2,3, el 38,4% de los HSH diagnosticados con VIH en 2015 presentaron un diagnóstico tardío, es decir, tuvieron un recuento de CD4inferior a 350 células/μl en el momento del diagnóstico de VIH. Asimismo, en países con epidemia similar a la española se estima que entre el 204 y el 44%5 de los HSH se encuentran sin diagnosticar.
La falta de diagnóstico y el diagnóstico tardío del VIH están asociados con una mayor morbimortalidad, un aumento en el gasto sanitario y un riesgo incrementado de transmisión del VIH6,7. Así, la reducción de la fracción de la epidemia sin diagnosticar y, como consecuencia, del diagnóstico tardío es una de las prioridades en la lucha frente al VIH. Para conseguirlo, la recomendación dirigida a los HSH es que se realice la prueba de VIH al menos una vez al año8,9. Por tanto, toda oportunidad perdida para la realización de la prueba de VIH podría estar contribuyendo de forma inaceptable a la propagación y persistencia de la infección.
Para mejorar la cobertura y reducir el tiempo hasta el diagnóstico, muchos países europeos, incluida España7, han puesto en marcha varias estrategias8,9. Una de ellas es la realización de la prueba basada en condiciones indicadoras, que se fundamenta en las recomendaciones emitidas por la plataforma HIV in Europe (HiE) en el 201210. En esta iniciativa se propone la realización sistemática de la prueba de VIH en los pacientes que son valorados por una serie de condiciones indicadoras que tienen una prevalencia de infección por VIH estimada o esperable de más de un 0,1%8,11,12 y que, por lo tanto, hacen costo-efectivo el cribado de VIH13–15.
Algunos estudios han mostrado que se están produciendo oportunidades perdidas en el sistema sanitario para adelantar el diagnóstico del VIH16,17. En España existen pocos estudios al respecto. Un estudio con base poblacional realizado en Cataluña describió que la prueba de VIH no se está realizando en casi el 80% de los diagnósticos relacionados con condiciones indicadoras6. No obstante, este estudio se centra en un solo contexto sanitario (atención primaria) y no ofrece datos desagregados para el grupo de HSH. Otro estudio, realizado en el ámbito hospitalario, presenta un porcentaje de oportunidades perdidas muy inferior (14,5%), aunque tampoco podemos extraer cifras de oportunidades perdidas para el grupo de HSH7.
Si bien la mayoría de los nuevos diagnósticos son HSH1, apenas se ha estudiado la relación entre el conocimiento por parte del profesional sanitario de que el paciente atendido es un HSH y una apropiada aplicación de las recomendaciones de prevención del VIH18.
Así, este estudio se plantea ofrecer una panorámica que nos permita comprender en qué tipo de servicio sanitario y en qué condiciones se están produciendo las oportunidades perdidas en una muestra relevante de HSH diagnosticados de infección por el VIH en España. Para ello, se estima el porcentaje de contactos con el sistema sanitario relacionados con condiciones indicadoras de infección por el VIH en los que el profesional sanitario no propuso la realización de la prueba. Se analizan las diferencias en función del tipo de condición indicadora, del servicio consultado y de si el profesional encargado de ofertar la prueba de VIH conocía que su paciente era HSH.
MetodologíaProceso y participantes en el estudioEntre septiembre de 2012 y abril de 2013 se realizó un estudio transversal online dirigido a seleccionar HSH infectados por el VIH. Para ello, se identificaron las principales páginas web comerciales de contacto gay en España, de asociaciones de defensa del colectivo de lesbianas, gays, transexuales y bisexuales (LGTB) o de lucha contra el VIH y otros portales de información específica dirigida a este colectivo o en relación con la infección por el VIH. La captación de participantes se realizó mediante banners insertados en las páginas web y mediante el envío de correos electrónicos a listas de distribución de las páginas colaboradoras. En las páginas comerciales se tuvo que abonar la tarifa establecida por cada una de ellas en concepto de difusión del estudio. La participación en el estudio no fue remunerada.
Cuando una persona pinchaba en el banner o en el enlace incluido en los correos electrónicos, accedía a una pantalla de presentación del estudio que contenía el consentimiento informado para participar voluntariamente, asegurando el anonimato y la confidencialidad de la información.
Los sujetos incluidos en este análisis fueron hombres≥18 años, residentes en España, que refirieron tener relaciones sexuales con otros hombres y haber sido diagnosticados de infección por el VIH en España en el periodo 2010-2013. El estudio fue aprobado por el Comité de Ética del Instituto de Salud Carlos III (CEI PI 70_2015).
Instrumento de recogida de informaciónEl cuestionario incluyó varios bloques en los que se preguntaba acerca de las características sociodemográficas, las conductas sexuales y aspectos relacionados con el momento del diagnóstico de VIH.
Para valorar las oportunidades perdidas antes del diagnóstico de VIH, se preguntó a los participantes si acudieron al médico por alguna de las siguientes condiciones indicadoras de infección por VIH:
- •
Infección de transmisión sexual (ITS).
- •
Tuberculosis.
- •
Candidiasis.
- •
Herpes zóster.
- •
Ganglios inflamados y dolorosos en diferentes partes del cuerpo.
- •
Pérdida de peso mayor del 10%.
- •
Diarreas muy repetidas o durante más de un mes sin una causa clara.
- •
Fiebre durante más de un mes sin una causa clara.
Estas condiciones indicadoras se incluyeron a partir de las recomendaciones para el diagnóstico temprano de VIH presentes tanto a nivel español como europeo8-10,19 y teniendo en cuenta para su elaboración y redacción que se trataba de un cuestionario autoadministrado con una extensión limitada y que la mayoría de los participantes no estaba familiarizado con la terminología médica.
A los que referían haber sido valorados por alguna de estas condiciones se les preguntó para cada condición valorada: 1) el servicio en el que se produjo el diagnóstico; 2) si el médico le había propuesto realizarse la prueba de VIH, y 3) si el médico sabía que era HSH.
A los participantes que no tenían prueba previa a la del diagnóstico o a aquellos que sí la tenían, pero referían un periodo mayor de 5 años entre la del diagnóstico y la anterior, se les pidió que únicamente tuvieran en cuenta los contactos con el sistema sanitario ocurridos en los 5 años anteriores al diagnóstico; al resto se les pidió que consideraran el periodo entre la última prueba negativa y la prueba del diagnóstico.
Se consideró «oportunidad perdida» los episodios en los que se consultó por alguna de las condiciones indicadoras de infección por el VIH detalladas anteriormente en los que el médico no propuso realizarse la prueba.
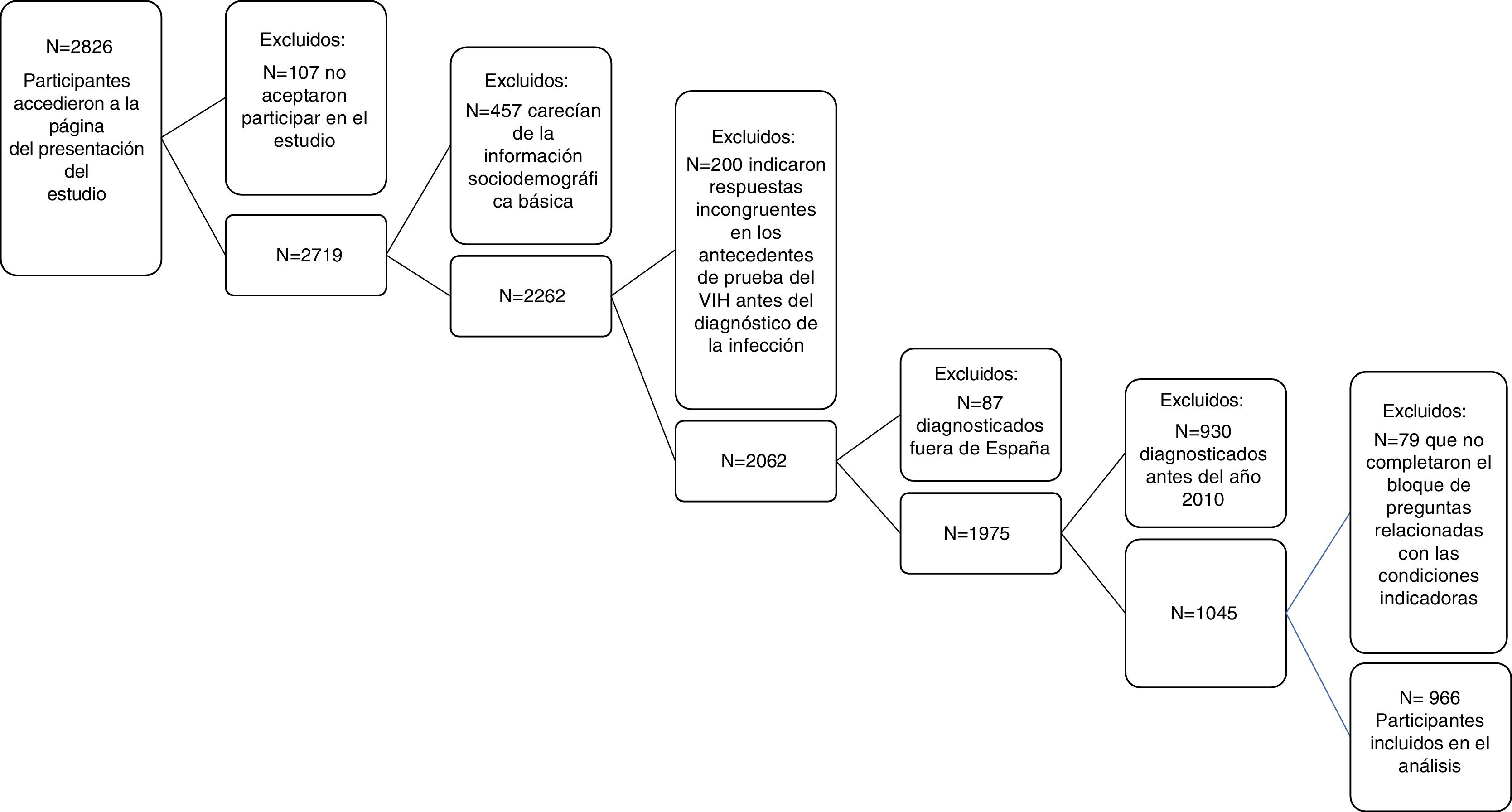
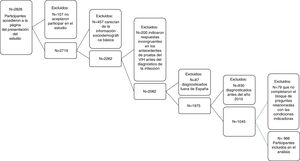
Análisis de los datosDel total de 2.826 participantes con serología positiva para VIH que accedieron a la primera pantalla de presentación del estudio, el 96,2% aceptó participar (n=2.719). De ellos, se excluyeron 3 cuestionarios porque refirieron ser mujeres, uno porque nunca había tenido relaciones sexuales y 453 porque eran registros prácticamente vacíos de información, es decir, participantes en los que faltaba información básica para el análisis, entendiéndose como tal: edad, lugar de nacimiento, sexo, tipo de relaciones sexuales a lo largo de la vida, historial de prueba de VIH, tiempo transcurrido desde la última prueba del VIH. De los 2.262 cuestionarios restantes, se eliminaron 200 porque tenían información incongruente en relación con la existencia de pruebas de VIH previas a la del diagnóstico. De los 2.062 HSH, se seleccionaron para el presente análisis aquellos que además habían sido diagnosticados en España (n=1.975) durante el periodo 2010-2013 (n=1.045) y los que habían respondido a todas las preguntas con relación a si habían consultado por alguna condición indicadora de infección por VIH y sus cuestiones asociadas (n=966) (fig. 1).
Se realizó un análisis en 2 niveles; en primer lugar, se describieron las principales características sociodemográficas, conductuales y aspectos relacionados con el diagnóstico de VIH de estos participantes y se calculó el porcentaje de participantes diagnosticados o que consultaron por una de las condiciones indicadoras de infección por VIH, y su correspondiente intervalo de confianza al 95% (IC 95%).
Como los participantes podían señalar más de una condición indicadora, posteriormente se realizó un análisis de los episodios. Se analizó la distribución de los episodios en función del tipo de servicio sanitario consultado y del tipo de condición indicadora. Posteriormente, se calculó la proporción de oportunidades perdidas para cada condición y tipo de servicio sanitario. Por último, se calculó el porcentaje de episodios en que los profesionales sanitarios conocían que el paciente era HSH, estimándose las oportunidades perdidas en función de esta variable. Las diferencias de proporciones se analizaron mediante el test de χ2 de comparación de proporciones.
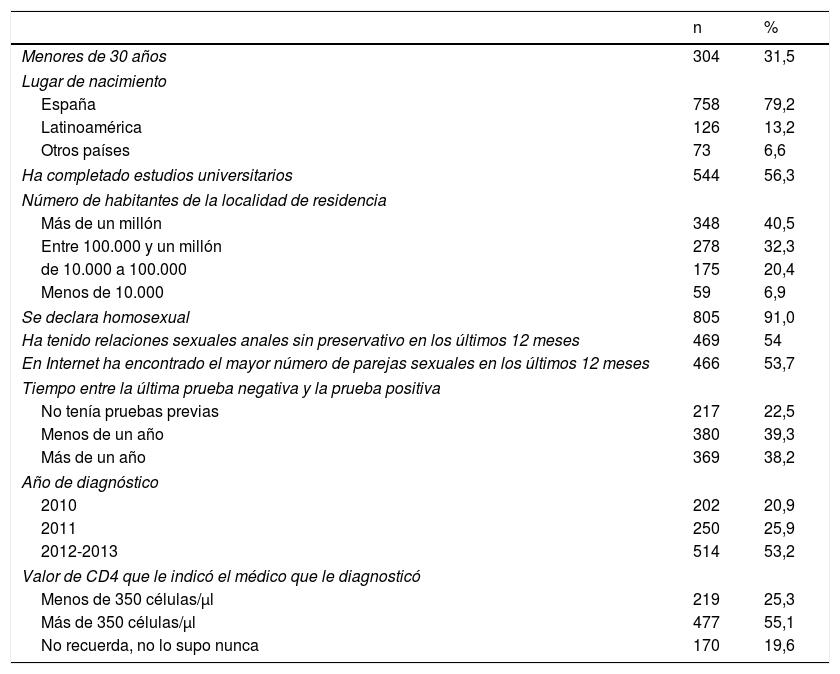
ResultadosDe los 966 participantes, el 81,1% fueron captados en páginas de contacto gays, el 31,5% eran menores de 30 años, el 79% eran españoles y el 56,3% referían tener estudios universitarios. Un 40,5% vivía en alguna ciudad de más de un millón de habitantes frente a un 7% que vivía en alguna ciudad con menos de 10.000 habitantes. Un 91% se declaraba homosexual.
Respecto a las conductas sexuales en los últimos 12 meses, el 54% refería haber mantenido relaciones sexuales anales sin preservativo y el 54% indicaba que había encontrado el mayor número de parejas sexuales en Internet.
En relación con las preguntas referidas al momento del diagnóstico, un 22,5% supo que estaba infectado con la primera prueba del VIH que se hizo, y para el 39,3% había transcurrido menos de un año desde la última prueba negativa a la del diagnóstico. El 53% fue diagnosticado entre 2012 y 2013 y uno de cada 4 (25,3%) refirió que tenía una cifra de CD4 inferior a 350 células/mm3 (tabla 1).
Características sociodemográficas, conductuales y relacionadas con el diagnóstico de los encuestados (N=966)
| n | % | |
|---|---|---|
| Menores de 30 años | 304 | 31,5 |
| Lugar de nacimiento | ||
| España | 758 | 79,2 |
| Latinoamérica | 126 | 13,2 |
| Otros países | 73 | 6,6 |
| Ha completado estudios universitarios | 544 | 56,3 |
| Número de habitantes de la localidad de residencia | ||
| Más de un millón | 348 | 40,5 |
| Entre 100.000 y un millón | 278 | 32,3 |
| de 10.000 a 100.000 | 175 | 20,4 |
| Menos de 10.000 | 59 | 6,9 |
| Se declara homosexual | 805 | 91,0 |
| Ha tenido relaciones sexuales anales sin preservativo en los últimos 12 meses | 469 | 54 |
| En Internet ha encontrado el mayor número de parejas sexuales en los últimos 12 meses | 466 | 53,7 |
| Tiempo entre la última prueba negativa y la prueba positiva | ||
| No tenía pruebas previas | 217 | 22,5 |
| Menos de un año | 380 | 39,3 |
| Más de un año | 369 | 38,2 |
| Año de diagnóstico | ||
| 2010 | 202 | 20,9 |
| 2011 | 250 | 25,9 |
| 2012-2013 | 514 | 53,2 |
| Valor de CD4 que le indicó el médico que le diagnosticó | ||
| Menos de 350 células/μl | 219 | 25,3 |
| Más de 350 células/μl | 477 | 55,1 |
| No recuerda, no lo supo nunca | 170 | 19,6 |
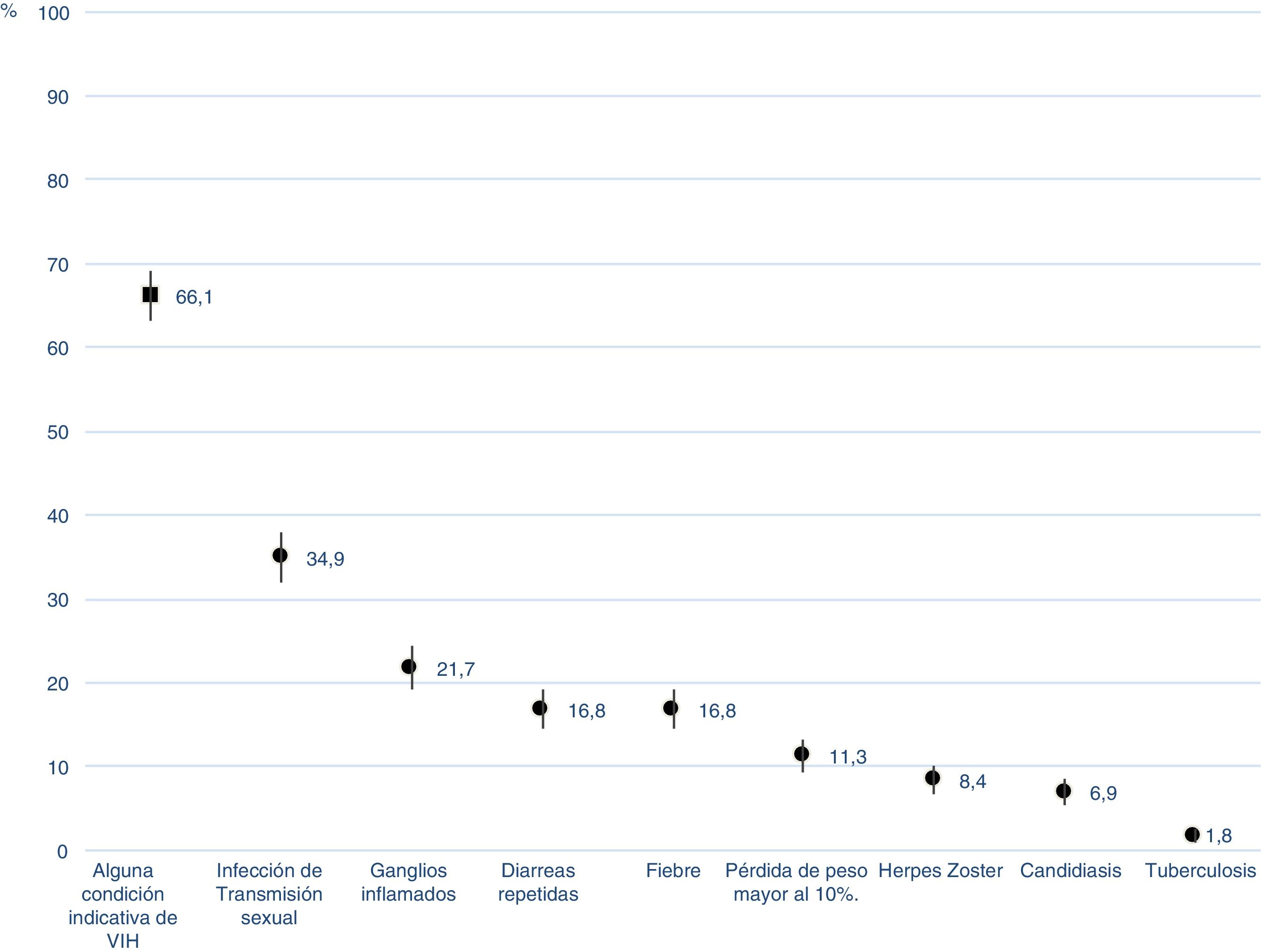
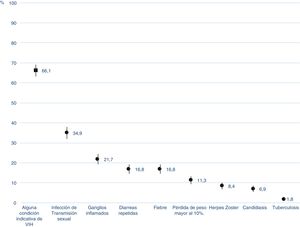
El 66% de las personas analizadas (IC 95% 63,0-69,1) refirió que, antes de conocer que estaba infectado por el VIH, consultó por síntomas o fue diagnosticado de alguna de las condiciones indicadoras de infección por el VIH.
Entre las condiciones indicadoras, destacan los diagnósticos de ITS, con un 34,9% (IC 95% 31,9-37,9), seguida de la presencia de ganglios inflamados y dolorosos en diferentes partes del cuerpo (21,7%; IC 95% 19,1-24,3), las diarreas repetidas o crónicas (16,8%; IC 95% 14,4-19,1), la fiebre de origen desconocido (16,8%; IC 95% 14,4-19,1), el herpes zóster (8,4%; IC 95% 6,6-10,1), la candidiasis (6,9%; IC 95% 5,3-8,5) y la tuberculosis (1,8%; IC 95% 0,9-2,6) (fig. 2).
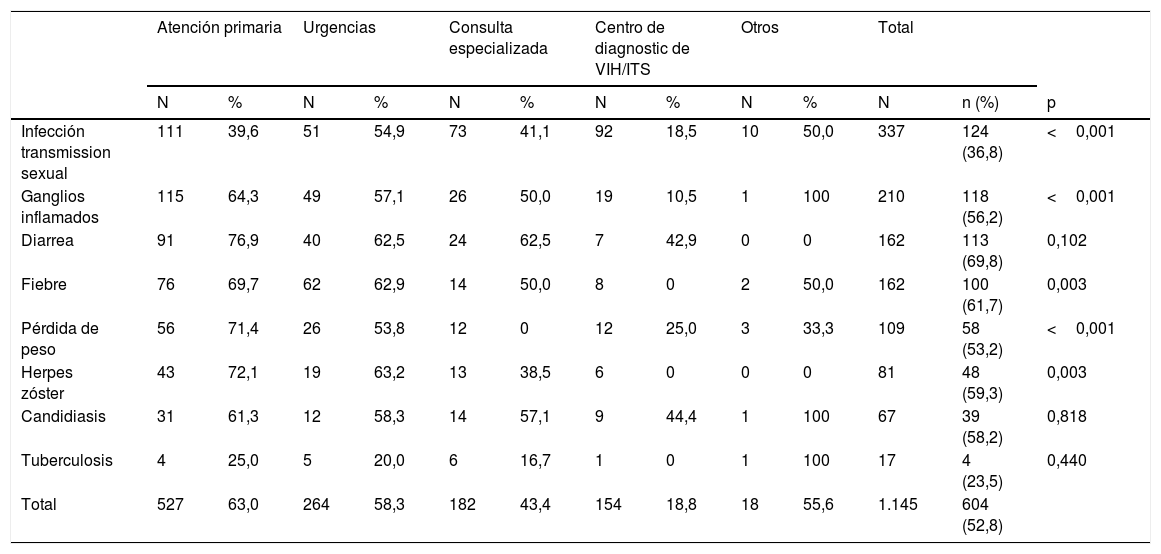
El 50,7% (n=324) de los participantes refirió un solo episodio, el 28,6% (n=183) señaló 2 condiciones, el 13,6% (n=87) indicó hasta 3 y el 7,0% (n=45) más de 3. Por ello, entre los 639 participantes que especificaron alguna de las condiciones, se contabilizaron un total de 1.145 episodios. Como podemos ver en la tabla 2, de los 1.145 episodios, en 604 (52,8%) se produjo una oportunidad perdida al no haberse ofertado y realizado la prueba del VIH por parte del profesional sanitario que le atendió. Las 3 condiciones que generaron un mayor número de oportunidades perdidas fueron las ITS (n=124), los ganglios inflamados (n=118) y la diarrea de más de 30 días(n=113). No obstante, proporcionalmente al número de episodios, son la diarrea, con un 69,8% (n=113), la fiebre, con un 61,7% (n=100), y el herpes zóster, con un 59,3% (n=48), las condiciones que tienen un mayor porcentaje de oportunidades perdidas.
Porcentaje de oportunidades perdidas para la realización de la prueba de VIH según el tipo de servicio sanitario consultado
| Atención primaria | Urgencias | Consulta especializada | Centro de diagnostic de VIH/ITS | Otros | Total | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | N | % | N | % | N | n (%) | p | |
| Infección transmission sexual | 111 | 39,6 | 51 | 54,9 | 73 | 41,1 | 92 | 18,5 | 10 | 50,0 | 337 | 124 (36,8) | <0,001 |
| Ganglios inflamados | 115 | 64,3 | 49 | 57,1 | 26 | 50,0 | 19 | 10,5 | 1 | 100 | 210 | 118 (56,2) | <0,001 |
| Diarrea | 91 | 76,9 | 40 | 62,5 | 24 | 62,5 | 7 | 42,9 | 0 | 0 | 162 | 113 (69,8) | 0,102 |
| Fiebre | 76 | 69,7 | 62 | 62,9 | 14 | 50,0 | 8 | 0 | 2 | 50,0 | 162 | 100 (61,7) | 0,003 |
| Pérdida de peso | 56 | 71,4 | 26 | 53,8 | 12 | 0 | 12 | 25,0 | 3 | 33,3 | 109 | 58 (53,2) | <0,001 |
| Herpes zóster | 43 | 72,1 | 19 | 63,2 | 13 | 38,5 | 6 | 0 | 0 | 0 | 81 | 48 (59,3) | 0,003 |
| Candidiasis | 31 | 61,3 | 12 | 58,3 | 14 | 57,1 | 9 | 44,4 | 1 | 100 | 67 | 39 (58,2) | 0,818 |
| Tuberculosis | 4 | 25,0 | 5 | 20,0 | 6 | 16,7 | 1 | 0 | 1 | 100 | 17 | 4 (23,5) | 0,440 |
| Total | 527 | 63,0 | 264 | 58,3 | 182 | 43,4 | 154 | 18,8 | 18 | 55,6 | 1.145 | 604 (52,8) | |
N: número de episodios de condiciones indicativas de infección por VIH; n: número de oportunidades perdidas para la realización de la prueba de VIH.
En esta misma tabla podemos ver que atención primaria y urgencias fueron los servicios que más condiciones indicadoras de infección por VIH valoraron, representando un 46,0% (n=527) y un 23,1% (n=264) del total de episodios con alguna condición indicadora de infección por VIH. Es precisamente en atención primaria y en urgencias donde se pierden más oportunidades para la realización de la prueba de VIH (63 y 58,3%, respectivamente), seguido por atención especializada (43,4%) y por los centros de diagnóstico de VIH/ITS (18,8%). Este mismo orden se repite para la mayoría de las condiciones indicadoras de infección por VIH preguntadas, excepto para ITS, donde es la urgencia el servicio donde más oportunidades para la realización de la prueba de VIH se pierden, seguido de atención primaria y especializada, casi al mismo nivel. Esta diferencia entre los servicios es estadísticamente significativa (p<0,05) para la mayoría de las condiciones indicadoras de VIH, con excepción de la diarrea, la candidiasis y la tuberculosis.
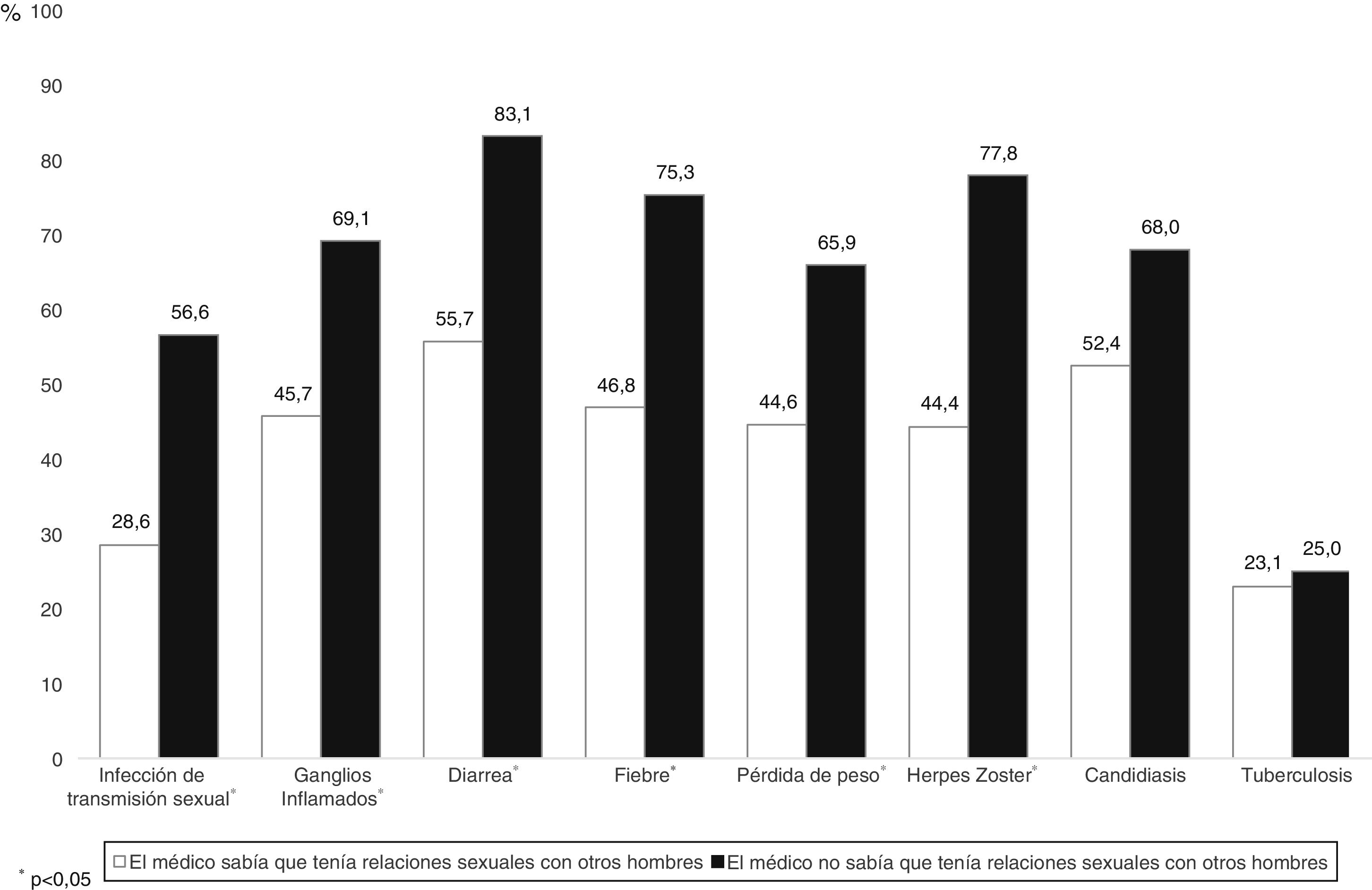
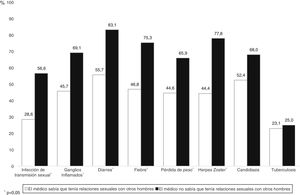
Del total de los episodios con alguna condición indicativa de infección por el VIH, en 675 (58,9%) el médico sabía que el paciente era HSH y en un 40% de estas ocasiones no le recomendó hacerse la prueba del VIH. En aquellos episodios en los que el médico desconocía que el paciente mantenía relaciones homosexuales, la proporción de oportunidades perdidas fue del 70% (p<0,05). Como se observa en la figura 3, este patrón se repite en todas las condiciones indicadoras, con excepción de la candidiasis (p=0,21) y de la tuberculosis (p=0,94).
DiscusiónLa mayoría de los HSH positivos para el VIH analizados en este estudio contactó con el sistema sanitario antes de su diagnóstico por alguna condición indicadora de infección por el VIH. No obstante, se produjeron un gran número de oportunidades potencialmente perdidas para adelantar el diagnóstico, ya que en más de la mitad de los contactos el médico no les propuso la prueba de VIH. Los servicios generales, como atención primaria y urgencias, son los contextos en donde estos contactos se están dando con mayor frecuencia y también son los que tienen la mayor proporción de oportunidades perdidas.
Si bien la realización de la prueba basada en condiciones indicadoras ha sido evaluada con anterioridad tanto en España6 como a nivel internacional20–22, este es el primer estudio que analiza hasta qué punto se están produciendo oportunidades perdidas en los HSH, la población más afectada por el VIH y que representa casi la mitad de los nuevos diagnósticos detectados anualmente en España1. Asimismo, el disponer de una muestra de tamaño suficiente nos ha permitido identificar las condiciones indicadoras y los servicios sanitarios en donde se está produciendo el mayor número de oportunidades perdidas, paso fundamental para orientar la futura elaboración de políticas diagnósticas.
Los datos aquí presentados demuestran que la mayoría de los HSH seropositivos entran en contacto con el sistema sanitario con una sintomatología indicadora de VIH antes de su diagnóstico. Dicho resultado es similar al presentado en el único estudio que analizó los contactos con el sistema sanitario en el mismo marco temporal de referencia que el nuestro (5 años antes del diagnóstico de VIH)23. Sin embargo, la comparabilidad es compleja al tratarse de una población no enteramente compuesta por HSH y porque analizaba únicamente contactos ocurridos con atención primaria. Otros estudios que también han analizado este aspecto21,23 han encontrado unos niveles de contacto con el sistema sanitario muy inferiores debido, en parte, a que su marco temporal de referencia es también menor.
La mayoría de los contactos referidos por los HSH analizados en este trabajo se produjeron con servicios sanitarios no específicos de VIH. Este hecho es fundamental porque es precisamente en estos contextos donde mayor es la proporción de oportunidades perdidas y apunta claramente a que existe un enorme potencial para adelantar el diagnóstico en una parte importante de los HSH que acuden de forma recurrente a este tipo de servicios. Si bien el mayor porcentaje de oportunidades perdidas en servicios no específicos ha sido descrito con anterioridad7,21, esta es la primera vez que se dan estimaciones en una población enteramente compuesta por HSH. A excepción de la tuberculosis, las oportunidades perdidas son menores siempre que el médico sabía que su paciente era HSH, si bien es cierto que en el caso de la candidiasis las diferencias no son significativas. El hecho de que en la tuberculosis el porcentaje de oportunidades perdidas sea similar (y también el más bajo de entre todas las condiciones analizadas) es probablemente debido a que la asociación entre tuberculosis y VIH está fuertemente interiorizada en los profesionales sanitarios y va más allá de los grupos de riesgo. No obstante, llama la atención que el porcentaje de oportunidades perdidas continúe siendo tan elevado incluso cuando el profesional sanitario conocía que el paciente tenía sexo con otros hombres, lo que podría apuntar a la existencia de barreras que dificultan la discusión de temas relacionados con la sexualidad de pacientes HSH18,24,25. Esta barrera, junto con otras como el desconocimiento de las recomendaciones diagnósticas, la falta de tiempo o la falta de seguridad a la hora de tratar temas relacionados con el VIH, son barreras que impactan especialmente en los servicios sanitarios generales, en donde el VIH no es una condición muy prevalente6,16,24. Precisamente, uno de los principales argumentos para implantar y generalizar la realización de la prueba por condiciones indicadoras es que permite eliminar muchas de estas barreras y facilitar la oferta de la prueba por parte de los profesionales de entornos sanitarios de forma normalizada, eficiente y ética10.
Por condición indicadora, observamos como el mayor porcentaje de oportunidades perdidas lo encontramos en la diarrea o la fiebre inespecífica de más de un mes de duración. Ambas sintomatologías presentan un porcentaje de oportunidades perdidas por encima del 60%. Otros síntomas, como los ganglios inflamados o la pérdida de peso de más del 10%, presentan un porcentaje por encima del 50%. Las múltiples causas que subyacen a estos síntomas pueden explicar en parte estos porcentajes tan elevados. No obstante, conviene señalar que estos síntomas pueden estar indicando la presencia de una infección aguda, cuya detección es fundamental para el control de la epidemia, especialmente en colectivos con gran número de parejas sexuales26. Algunas experiencias, como la introducción de alertas informáticas en pantalla cuando el médico diagnostica e introduce el código de alguna de las condiciones indicadoras, han mostrado resultados prometedores, llegando a triplicar la proporción de pacientes con alguna condición indicadora a los que se solicitó una serología del VIH27. Esta estrategia podría considerarse especialmente útil cuando el paciente acude con sintomatología inespecífica que no es fácil asociar con la presencia de VIH si además se trabaja en contextos de baja prevalencia, como atención primaria o urgencias27,28.
Si bien la ITS se trata de la condición analizada que presentó en términos relativos un menor porcentaje de oportunidades perdidas, lo cierto es que en términos absolutos es la que mayor número de oportunidades perdidas concentra. Esto es especialmente alarmante, ya que la relación entre ITS y VIH es conocida desde hace muchos años. En primer lugar, comparten vía de transmisión, y en segundo lugar, algunas ITS ulcerativas aumentan exponencialmente la probabilidad de transmitir el VIH29,30. Ya se ha descrito que, de todas las condiciones indicadoras acordadas por los expertos, las ITS son las que presentan la mayor prevalencia de VIH, a mucha distancia del resto20. La indicación de realizar la prueba del VIH tras el diagnóstico de una ITS fue, de hecho, la primera recomendación emitida hace ya 30 años (1987)31. Sin embargo, como también han descrito otros autores6,32, todavía la proporción de médicos que parecen no seguir dicha recomendación tiene un amplio margen de mejora.
Una fortaleza importante en nuestro estudio es el hecho de que nuestros encuestados (966) representan aproximadamente el 15% de la población diana, ya que se estima que entre 2010 y mediados de 2013 se diagnosticaron 6.2731 nuevos casos de VIH en HSH. Por otro lado, el uso de la encuesta online permite hacer llegar esta a cualquier persona en cualquier momento del día y lugar, y al ser autorreferida brinda intimidad y anonimato al encuestado. No obstante, aunque el uso de Internet está ya muy extendido en España, necesariamente excluye a aquellos HSH sin acceso a este o aquellos que no utilicen las webs utilizadas en la selección de la muestra.
Existen también varias limitaciones. En primer lugar, es posible que exista un sesgo de memoria que pueda afectar a la precisión de las estimaciones. Algunos participantes pudieron tener dificultades a la hora de recordar con detalle consultas ocurridas en los 5 años previos al diagnóstico o no recordar con claridad si se les propuso o no la prueba de VIH. Por otra parte, algunas consultas por condiciones indicativas pudieron dar lugar a interconsultas posteriores, desconociéndose si la prueba e incluso el diagnóstico del VIH se realizó en el trascurso de dichas derivaciones. Tampoco se puede descartar que, en ocasiones, se incluyera la prueba del VIH en analíticas de sangre rutinarias sin que el paciente tuviera constancia de ello. Sin embargo, creemos que estas situaciones fueron anecdóticas. Finalmente, se debe tener en cuenta que la mayoría de los participantes refirieron haber sido diagnosticados antes o durante el 2014, año de publicación de la guía española que recomienda ofertar la prueba del VIH si existe indicación o sospecha clínica de infección8, por lo que nuestro estudio no permite evaluar el grado de cumplimiento. Ahora bien, 2 años antes ya se habían difundido entre diferentes sociedades científicas las recomendaciones consensuadas a nivel europeo10 y traducidas al castellano33.
Lo que sí permite nuestro estudio es valorar el enorme potencial que tendría implementar la realización de la prueba del VIH guiada por condiciones indicadoras, mejorando la detección precoz del VIH en el ámbito sanitario. Demuestra también la urgente necesidad de buscar fórmulas que permitan eliminar algunas de las barreras existentes entre los profesionales sanitarios para fomentar la prueba y de que las recomendaciones existentes sean aplicadas con rigor. Finalmente, se debería priorizar el fomento de la prueba en servicios sanitarios generales como atención primaria y urgencias, donde se está valorando el mayor número de CI de infección por VIH y, a su vez, donde se está perdiendo el mayor número de oportunidades para la realización de dicha prueba.
FinanciaciónEl estudio fue financiado por el Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSSI EC11-279) y The Consumers, Health, Agriculture and Food Executive Agency (2013 11 01).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.