El objetivo de este trabajo es presentar el funcionamiento y los resultados del Registro de Artroplastias de Cataluña (RACat).
Material y métodoEl RACat surgió por iniciativa de la Sociedad Catalana de Cirugía Ortopédica y Traumatología, el Servicio Catalán de la Salud (SCS) y la Agencia de Información, Evaluación y Calidad en Salud. Los hospitales financiados públicamente envían mediante Internet (portal de aplicaciones, SCS) información sobre las artroplastias de rodilla y cadera: identificación del paciente, hospital, articulación (cadera/rodilla), tipo (primaria/recambio), lateralidad, fecha de cirugía y prótesis (fabricante y número de referencia). La calidad de los datos se analiza periódicamente. El riesgo de recambio se estima mediante el método de Kaplan-Meier.
ResultadosEn total 52 hospitales de 62 envían datos al RACat que dispone de información sobre 36.951 artroplastias de rodilla y 26.477 de cadera. La calidad de los datos mejoró entre 2005 y 2010, superando la cobertura el 70%, la información sobre lateralidad el 97% y la identificación de prótesis el 80%. El riesgo de recambio a los 3 años fue del 3,3% (IC 95%:3,1-3,6) para rodilla, del 2,9% (IC 95%:2,5-3,3) para las totales de cadera, y del 2,5% (IC 95%:2,0-3,1) para las parciales.
DiscusiónEl riesgo de recambio es superior al observado en otros registros, aunque es necesario tener en cuenta la calidad de la información disponible y su mejora en el tiempo.
ConclusionesLa información disponible en el RACat permitirá establecer un estándar de referencia que permita a los hospitales evaluar sus resultados.
The aim is to present the functioning and results of the Catalan Arthroplasty Registry (RACat).
Material and methodThe RACat arose by the initiative of the Catalan Society of Orthopaedic Surgery and Traumatology, the Catalan Health Service (CHS) and the Catalan Agency for Health Information Assessment and Quality. Publicly funded hospitals sent information through the Internet (CHS Applications website) on knee and hip arthroplasties: patient identification, hospital, joint (hip/knee), type (primary/revision), side of operation, date of surgery and prosthesis (manufacturer's name and reference number). The quality of the data is analysed regularly. We estimate the risk of replacement by the Kaplan-Meier method.
ResultsA total of 52 hospitals out of 62 send data to RACat, and information on 36,951 knee and 26,477 hip arthroplasties is available. Data quality improved between 2005 and 2010. In 2010 coverage exceeded 70%, with side of operation 97%, and prostheses identification of 80%. The risk of replacement at three years was 3.3% (95% CI:3.1-3.6) for knee, 2.9% (95% CI:2.5-3.3) for total hip, and 2.5% (95% CI:2.0-3.1) for partial hip.
DiscussionRisk of replacement is higher than that observed in other registers, although data quality and its improvement over time should be taken into account.
ConclusionsThe information available in the RACat will help to establish a standard that will enable hospitals to compare results.
En España, el Ministerio de Sanidad publicó en el Boletín Oficial del Estado del 26 de diciembre de 2003 una orden ministerial (ORDEN SCO/3603/2003 de 18 de diciembre) por la que se creaban los Registros Nacionales de Implantes que incluían los de prótesis de cadera y de rodilla en el que se planteaba recoger la información contenida en la tarjeta del implante: identificación del paciente, el centro donde se realiza la intervención, la empresa que comercializa la prótesis y la descripción de los componentes de la prótesis implantada. A pesar de ello, en el Sistema Nacional de Salud no existe un registro de implantes y es la iniciativa de las sociedades científicas de las diferentes comunidades autónomas (como es el caso de Andalucía, Canarias, Madrid o el País Vasco) lo que estimula a la creación de registros de artroplastias con el apoyo de sus respectivas administraciones sanitarias, aunque con diferentes grados de éxito1,2.
Los registros de artroplastias han surgido como un método para obtener de forma sistemática información sobre la efectividad y la seguridad de las prótesis tras su comercialización3,4. Este tipo de registros permiten además un enfoque naturalista donde los resultados de las prótesis son evaluados en condiciones normales de uso, implantadas por cirujanos ortopédicos con diferentes grados de experiencia y en una gran variedad de tipos de hospitales3,5. En este sentido, los registros han permitido identificar problemas con dispositivos, como es el caso reciente de los implantes con par de fricción metal-metal6, problemas que ya habían sido apuntados por el registro noruego a partir del análisis de las prótesis de superficie7.
El registro de artroplastias de rodilla de Suecia, creado en los años 70, fue el primero y desde entonces diferentes países han implementado el suyo aunque existen diferencias en cuanto a su funcionamiento y al tipo de información recogida8. Esto hace necesario un consenso en los aspectos metodológicos y también en la identificación de prótesis para garantizar que los resultados sean comparables9,10. Existen diferentes iniciativas que buscan consensuar estos aspectos: International Society of Arthroplasties Resgistries (www.isarhome.org), International Consortium of Orthpaedic Registries3, European Arthroplasty Register (www.ear.efort.org) y Nordic Arthroplasty Register Association11.
A partir de las experiencias existentes en otros países, en Cataluña, en el año 2005, la Sociedad Catalana de Cirugía Ortopédica y Traumatología (SCCOT), el Servicio Catalán de la Salud (SCS) y la Agencia de Información, Evaluación y Calidad en Salud (AIAQS) firmaron un convenio de colaboración con el fin de desarrollar e implementar un registro de artroplastias. El objetivo de este trabajo es presentar su funcionamiento, la calidad de los datos y las características de la prótesis y sus resultados en términos de supervivencia para el período 2005-2010.
Material y métodoEn 2005 se encargó a la AIAQS desarrollar e implementar el Registro de Artroplastias de Cataluña (RACat). Su estructura fue definida por consenso entre la SCCOT, el SCS y la AIAQS, y se estableció un Comité de Dirección que supervisa la ejecución del proyecto formando parte del mismo el director/presidente de cada institución, un Comité Asesor, que supervisa y evalúa el proceso de desarrollo del proyecto y el análisis de la información, y un Consejo Plenario en el que los colaboradores del registro en cada centro participante están representados. Al inicio del proyecto se decidió que solo iban a ser incluidas, al menos de momento, las prótesis de rodilla y de cadera y que la participación de cada hospital sería de carácter voluntario. Los hospitales comenzaron a enviar información a finales de 2005.
Recogida de la información y gestión de los datosCon el fin de asegurar la viabilidad del proyecto se diseñó un sistema de recogida de información que evitase una sobrecarga de trabajo para los cirujanos. Para ello se revisó la información disponible en cada centro respecto a las prótesis implantadas observándose que el mínimo de información necesario para el funcionamiento de un registro de artroplastias9 estaba ya disponible en formato electrónico. Esta información es enviada al RACat de forma periódica, tanto en el caso de las artroplastias primarias como en las de recambio de prótesis y consiste en: número de tarjeta sanitaria del paciente, articulación intervenida (rodilla o cadera), tipo de artroplastia (primaria o de recambio), lado de la operación (derecha o izquierda), fecha de la cirugía y datos de la prótesis (nombre de fabricante y número de referencia, esta información también se envía en el caso del cemento en implantes cementados). Estos datos registrados en los sistemas de información de los hospitales participantes sobre las prótesis implantadas, son enviados periódicamente en un formato predeterminado por sus servicios de informática al RACat, según el Servicio de Traumatología y Cirugía Ortopédica y la dirección del hospital, mediante el portal de aplicaciones del SCS en Internet. La calidad de los datos es revisada 2 veces al año, y los errores detectados en la información enviada son comunicados al colaborador del registro en cada centro que se encarga de solucionarlos.
El número de tarjeta sanitaria (único para cada persona que vive en Cataluña) permite vincular los datos enviados por el hospital con la información del Registro Central de Asegurados del SCS del que se obtiene información sobre la edad, el sexo y el estado vital del paciente. Por otro lado, el número de tarjeta sanitaria permite vincular los datos con los del Conjunto Mínimo de Datos al Alta Hospitalaria obteniendo de esta forma información sobre el diagnóstico principal (considerado el motivo de la cirugía) y las comorbilidades del paciente. La información sobre las características de las prótesis se obtiene vinculando los datos de la prótesis enviados por el centro (fabricante y número de referencia) con el catálogo de prótesis elaborado a partir de la información suministrada por todos los fabricantes que comercializan las prótesis en Cataluña. Este catálogo incluye datos sobre el tipo de componente, la marca y algunas características estructurales (el par de fricción y si es cementada). La información sobre el cemento también está incluida en el catálogo.
Gestión del registro y recursos invertidosEl RACat se coordina desde la AIAQS, empresa pública del Departamento de Salud adscrita al SCS. Con el fin de limitar el consumo de recursos durante la implementación del RACat, se revisaron los recursos disponibles y se decidió integrar la base de datos del RACat en el sistema de información del SCS, que es responsable de su mantenimiento, mientras que la AIAQS es responsable de la recopilación de los datos y de su gestión y análisis. En el registro hay implicados 4 profesionales de la AIAQS uno a tiempo completo (gestor del proyecto) y 3 a tiempo parcial (2 epidemiólogos y un estadístico). El procesamiento de los datos llevado a cabo en cada centro no cuenta con un presupuesto específico. La base de datos del RACat forma parte del registro de afecciones específicas y seguimiento de actividades sanitarias del Departamento de Salud, lo que permite cumplir con los requerimientos legales para el tratamiento de bases de datos que contienen información de carácter personal.
AnálisisEl RACat estructura el análisis de la información en 3 áreas: calidad de la información, características de los pacientes y proceso asistencial de las prótesis implantadas y riesgo de recambio de las prótesis.
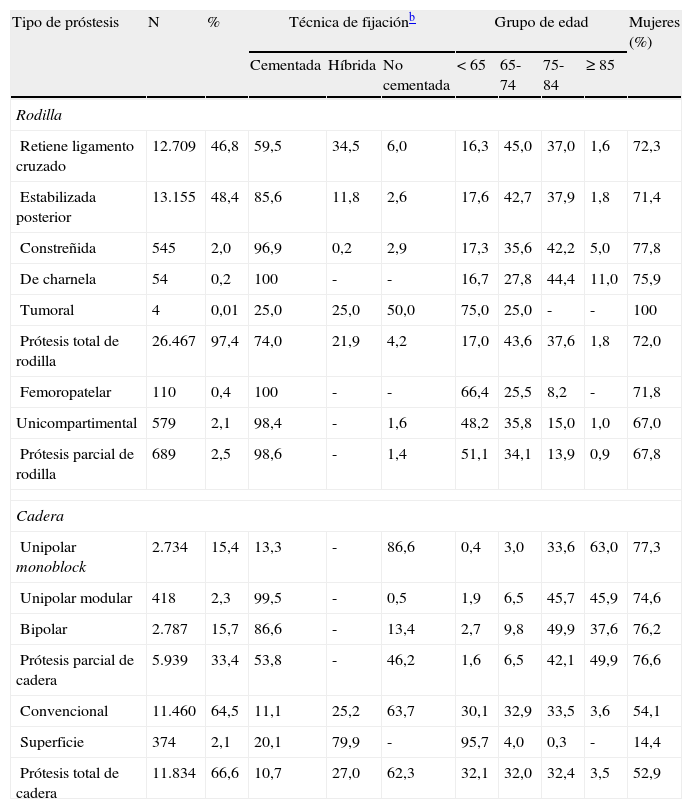
Se elaboraron una serie de indicadores que permiten hacer el seguimiento de la calidad de la información, y que incluyen: la cobertura, el porcentaje de casos enviados con la lateralidad informada, y el porcentaje de prótesis clasificadas en alguno de los tipos de prótesis (tabla 1). La cobertura se calcula a partir del porcentaje de casos enviados al registro sobre el total de artroplastias de cadera y rodilla llevadas a cabo en Cataluña según la información disponible al Conjunto Mínimo Básico de Datos al Alta Hospitalaria (CMBDAH). El CMBDAH es considerado el patrón de referencia, dado que todos los centros hospitalarios están obligados a enviar la información requerida por el CMBDAH de cada alta. En lo que respecta a la calidad de la información de las prótesis, un implante no puede ser clasificado si no se ha enviado información sobre un componente principal de la prótesis o si un número de referencia no ha podido ser identificado, por lo que el porcentaje de prótesis no clasificadas permite monitorizar la calidad de la información enviada.
Características de las artroplastias de rodilla y caderaa
| Tipo de próstesis | N | % | Técnica de fijaciónb | Grupo de edad | Mujeres (%) | |||||
| Cementada | Híbrida | No cementada | <65 | 65-74 | 75-84 | ≥85 | ||||
| Rodilla | ||||||||||
| Retiene ligamento cruzado | 12.709 | 46,8 | 59,5 | 34,5 | 6,0 | 16,3 | 45,0 | 37,0 | 1,6 | 72,3 |
| Estabilizada posterior | 13.155 | 48,4 | 85,6 | 11,8 | 2,6 | 17,6 | 42,7 | 37,9 | 1,8 | 71,4 |
| Constreñida | 545 | 2,0 | 96,9 | 0,2 | 2,9 | 17,3 | 35,6 | 42,2 | 5,0 | 77,8 |
| De charnela | 54 | 0,2 | 100 | - | - | 16,7 | 27,8 | 44,4 | 11,0 | 75,9 |
| Tumoral | 4 | 0,01 | 25,0 | 25,0 | 50,0 | 75,0 | 25,0 | - | - | 100 |
| Prótesis total de rodilla | 26.467 | 97,4 | 74,0 | 21,9 | 4,2 | 17,0 | 43,6 | 37,6 | 1,8 | 72,0 |
| Femoropatelar | 110 | 0,4 | 100 | - | - | 66,4 | 25,5 | 8,2 | - | 71,8 |
| Unicompartimental | 579 | 2,1 | 98,4 | - | 1,6 | 48,2 | 35,8 | 15,0 | 1,0 | 67,0 |
| Prótesis parcial de rodilla | 689 | 2,5 | 98,6 | - | 1,4 | 51,1 | 34,1 | 13,9 | 0,9 | 67,8 |
| Cadera | ||||||||||
| Unipolar monoblock | 2.734 | 15,4 | 13,3 | - | 86,6 | 0,4 | 3,0 | 33,6 | 63,0 | 77,3 |
| Unipolar modular | 418 | 2,3 | 99,5 | - | 0,5 | 1,9 | 6,5 | 45,7 | 45,9 | 74,6 |
| Bipolar | 2.787 | 15,7 | 86,6 | - | 13,4 | 2,7 | 9,8 | 49,9 | 37,6 | 76,2 |
| Prótesis parcial de cadera | 5.939 | 33,4 | 53,8 | - | 46,2 | 1,6 | 6,5 | 42,1 | 49,9 | 76,6 |
| Convencional | 11.460 | 64,5 | 11,1 | 25,2 | 63,7 | 30,1 | 32,9 | 33,5 | 3,6 | 54,1 |
| Superficie | 374 | 2,1 | 20,1 | 79,9 | - | 95,7 | 4,0 | 0,3 | - | 14,4 |
| Prótesis total de cadera | 11.834 | 66,6 | 10,7 | 27,0 | 62,3 | 32,1 | 32,0 | 32,4 | 3,5 | 52,9 |
En el caso de los pacientes se lleva a cabo un análisis descriptivo de sus características y las del ingreso (edad, sexo, comorbilidades según la clasificación de Elixhauser et al.12), motivo de la cirugía y duración de la estancia. En el caso de las prótesis, se describe la distribución de los diferentes tipos de prótesis, la frecuencia de utilización de las diferentes técnicas de fijación y el par de fricción en el caso de las prótesis de cadera.
La supervivencia de las prótesis es el tiempo entre la artroplastia primaria y el primer recambio. El recambio de una artroplastia primaria se identifica a partir de la información disponible sobre la articulación, la lateralidad y la fecha de la cirugía. El componente recambiado se determina a partir de los componentes informados por el hospital en la cirugía de recambio. En el caso de la supervivencia se calcula la carga de recambio que representa el porcentaje de artroplastias de recambio en un período determinado respecto al total de artroplastias llevadas a cabo en ese mismo período que indica una posible acumulación de artroplastias de recambio relacionado con posibles problemas en la supervivencia de las prótesis. El riesgo de recambio se calcula a partir del método de Kaplan-Meier de forma global y según las características del implante. El análisis de posibles factores de riesgo de recambio se lleva a cabo a partir de modelos de remisión de Cox ajustando por edad y sexo. Se consideran valores de p<0,05 como diferencias estadísticamente significativas.
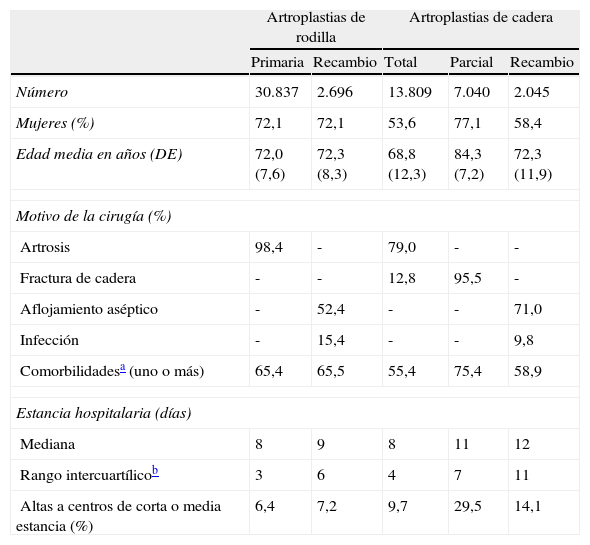
ResultadosActualmente, 52 hospitales de la red hospitalaria de utilización pública de los 62 que realizan artroplastias de rodilla y cadera están enviando información al RACat, que representan entre el 80-85% de la actividad realizada en Cataluña. Para el período 2005-2010, el RACat tiene información sobre 36.951 artroplastias de rodilla, con una carga de recambio del 9,0%, y 26.477 artroplastias de cadera (carga de recambio del 10,2%). En lo que respecta a la calidad de la información (cobertura, lateralidad informada y prótesis identificada), esta ha mejorado entre 2005 y 2010. En el caso de la cobertura se pasó del 24,4 al 78,3% en las artroplastias de rodilla y del 21,0 al 71,6% en las de cadera. La lateralidad también mejoró tanto en las artroplastias de rodilla como de cadera pasando del 62,3 al 97,8% y del 60,0 al 99,4% respectivamente. El porcentaje de prótesis identificadas también se incrementó y pasó del 41,8 al 88,1% en las artroplastias de rodilla y del 41,3 al 80,7% en las de cadera. Las características de los pacientes se presentan en la tabla 2.
Características de los pacientes y episodios asistenciales
| Artroplastias de rodilla | Artroplastias de cadera | ||||
| Primaria | Recambio | Total | Parcial | Recambio | |
| Número | 30.837 | 2.696 | 13.809 | 7.040 | 2.045 |
| Mujeres (%) | 72,1 | 72,1 | 53,6 | 77,1 | 58,4 |
| Edad media en años (DE) | 72,0 (7,6) | 72,3 (8,3) | 68,8 (12,3) | 84,3 (7,2) | 72,3 (11,9) |
| Motivo de la cirugía (%) | |||||
| Artrosis | 98,4 | - | 79,0 | - | - |
| Fractura de cadera | - | - | 12,8 | 95,5 | - |
| Aflojamiento aséptico | - | 52,4 | - | - | 71,0 |
| Infección | - | 15,4 | - | - | 9,8 |
| Comorbilidadesa (uno o más) | 65,4 | 65,5 | 55,4 | 75,4 | 58,9 |
| Estancia hospitalaria (días) | |||||
| Mediana | 8 | 9 | 8 | 11 | 12 |
| Rango intercuartílicob | 3 | 6 | 4 | 7 | 11 |
| Altas a centros de corta o media estancia (%) | 6,4 | 7,2 | 9,7 | 29,5 | 14,1 |
DE: desviación estándar.
Los tipos de prótesis estabilizada posterior y total convencional fueron los más frecuentes para la rodilla y la cadera respectivamente, en el período estudiado, siendo los implantes cementados los más comunes. En las artroplastias primarias, la edad y el sexo de los pacientes intervenidos se distribuyeron según lo que sería esperable por la epidemiología de la artrosis, más frecuentes en mujeres y aplicando técnicas más conservadoras en las edades más jóvenes, a excepción de las prótesis de superficie que se implantaron principalmente en varones jóvenes (tabla 1). El par de fricción empleado en las prótesis de cadera fue principalmente metal-polietileno (73,6%) seguido por cerámica-polietileno (12,5%), metal-metal (7,3%) y cerámica-cerámica (6,6%). El recambio de la patela se realizó en el 38,3% del total de las artroplastias primarias de rodilla.
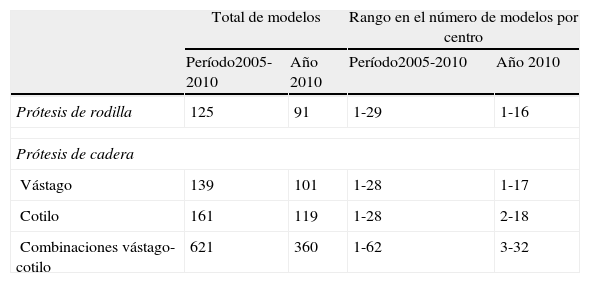
Al analizar el número de diferentes modelos de prótesis utilizados (nombre comercial o marca), se observó un volumen importante considerando los modelos cementados y sin cementar por separado. En 2010, se implantaron 91 modelos diferentes de prótesis de rodilla y en el caso de las prótesis de cadera, se emplearon 101 modelos de vástago y 119 de cotilos (tabla 3). Con respecto a los modelos más frecuentes implantados, a lo largo del período de estudio se observan escasas variaciones entre los 5 modelos más frecuentes de prótesis de rodilla y una mayor variabilidad en las artroplastias primarias de cadera (tablas 4 y 5).
Número y rango de diferentes modelos de prótesis empleados en las artroplastias primarias global y por centro
| Total de modelos | Rango en el número de modelos por centro | |||
| Período2005-2010 | Año 2010 | Período2005-2010 | Año 2010 | |
| Prótesis de rodilla | 125 | 91 | 1-29 | 1-16 |
| Prótesis de cadera | ||||
| Vástago | 139 | 101 | 1-28 | 1-17 |
| Cotilo | 161 | 119 | 1-28 | 2-18 |
| Combinaciones vástago-cotilo | 621 | 360 | 1-62 | 3-32 |
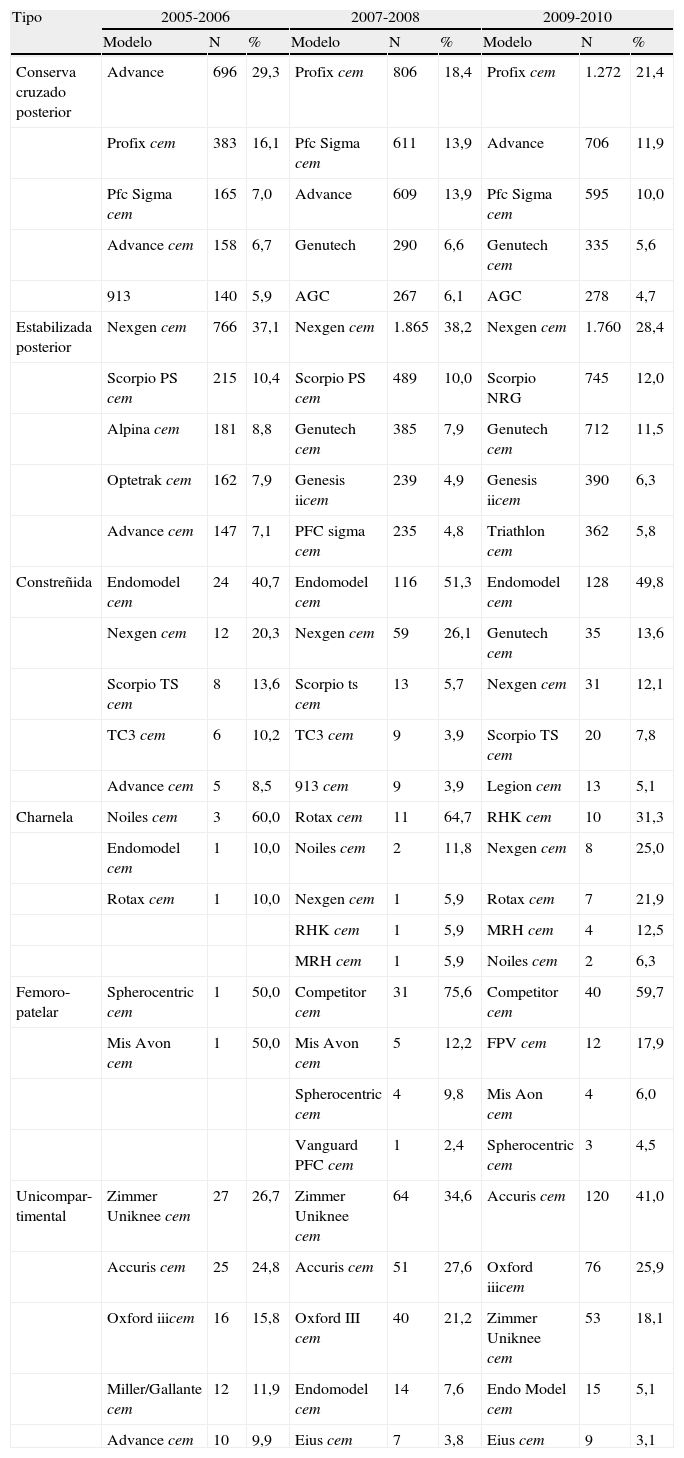
Las 5 prótesis más frecuentes en las artroplastias primarias de rodilla según el período y el tipo
| Tipo | 2005-2006 | 2007-2008 | 2009-2010 | ||||||
| Modelo | N | % | Modelo | N | % | Modelo | N | % | |
| Conserva cruzado posterior | Advance | 696 | 29,3 | Profix cem | 806 | 18,4 | Profix cem | 1.272 | 21,4 |
| Profix cem | 383 | 16,1 | Pfc Sigma cem | 611 | 13,9 | Advance | 706 | 11,9 | |
| Pfc Sigma cem | 165 | 7,0 | Advance | 609 | 13,9 | Pfc Sigma cem | 595 | 10,0 | |
| Advance cem | 158 | 6,7 | Genutech | 290 | 6,6 | Genutech cem | 335 | 5,6 | |
| 913 | 140 | 5,9 | AGC | 267 | 6,1 | AGC | 278 | 4,7 | |
| Estabilizada posterior | Nexgen cem | 766 | 37,1 | Nexgen cem | 1.865 | 38,2 | Nexgen cem | 1.760 | 28,4 |
| Scorpio PS cem | 215 | 10,4 | Scorpio PS cem | 489 | 10,0 | Scorpio NRG | 745 | 12,0 | |
| Alpina cem | 181 | 8,8 | Genutech cem | 385 | 7,9 | Genutech cem | 712 | 11,5 | |
| Optetrak cem | 162 | 7,9 | Genesis iicem | 239 | 4,9 | Genesis iicem | 390 | 6,3 | |
| Advance cem | 147 | 7,1 | PFC sigma cem | 235 | 4,8 | Triathlon cem | 362 | 5,8 | |
| Constreñida | Endomodel cem | 24 | 40,7 | Endomodel cem | 116 | 51,3 | Endomodel cem | 128 | 49,8 |
| Nexgen cem | 12 | 20,3 | Nexgen cem | 59 | 26,1 | Genutech cem | 35 | 13,6 | |
| Scorpio TS cem | 8 | 13,6 | Scorpio ts cem | 13 | 5,7 | Nexgen cem | 31 | 12,1 | |
| TC3 cem | 6 | 10,2 | TC3 cem | 9 | 3,9 | Scorpio TS cem | 20 | 7,8 | |
| Advance cem | 5 | 8,5 | 913 cem | 9 | 3,9 | Legion cem | 13 | 5,1 | |
| Charnela | Noiles cem | 3 | 60,0 | Rotax cem | 11 | 64,7 | RHK cem | 10 | 31,3 |
| Endomodel cem | 1 | 10,0 | Noiles cem | 2 | 11,8 | Nexgen cem | 8 | 25,0 | |
| Rotax cem | 1 | 10,0 | Nexgen cem | 1 | 5,9 | Rotax cem | 7 | 21,9 | |
| RHK cem | 1 | 5,9 | MRH cem | 4 | 12,5 | ||||
| MRH cem | 1 | 5,9 | Noiles cem | 2 | 6,3 | ||||
| Femoro-patelar | Spherocentric cem | 1 | 50,0 | Competitor cem | 31 | 75,6 | Competitor cem | 40 | 59,7 |
| Mis Avon cem | 1 | 50,0 | Mis Avon cem | 5 | 12,2 | FPV cem | 12 | 17,9 | |
| Spherocentric cem | 4 | 9,8 | Mis Aon cem | 4 | 6,0 | ||||
| Vanguard PFC cem | 1 | 2,4 | Spherocentric cem | 3 | 4,5 | ||||
| Unicompar-timental | Zimmer Uniknee cem | 27 | 26,7 | Zimmer Uniknee cem | 64 | 34,6 | Accuris cem | 120 | 41,0 |
| Accuris cem | 25 | 24,8 | Accuris cem | 51 | 27,6 | Oxford iiicem | 76 | 25,9 | |
| Oxford iiicem | 16 | 15,8 | Oxford III cem | 40 | 21,2 | Zimmer Uniknee cem | 53 | 18,1 | |
| Miller/Gallante cem | 12 | 11,9 | Endomodel cem | 14 | 7,6 | Endo Model cem | 15 | 5,1 | |
| Advance cem | 10 | 9,9 | Eius cem | 7 | 3,8 | Eius cem | 9 | 3,1 | |
cem: indica componente cementado.
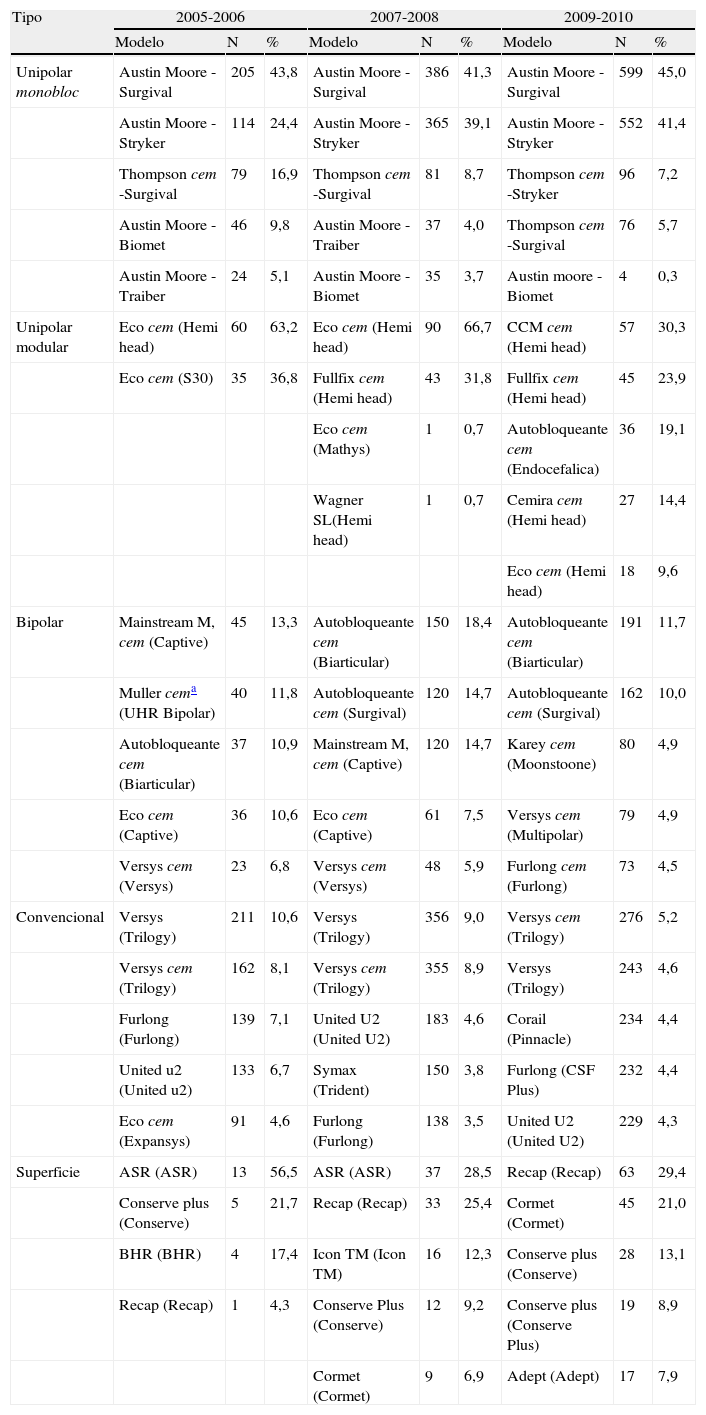
Las 5 combinaciones de vástago y cotilo más frecuentes en las artroplastias primarias de cadera según el período y el tipo
| Tipo | 2005-2006 | 2007-2008 | 2009-2010 | ||||||
| Modelo | N | % | Modelo | N | % | Modelo | N | % | |
| Unipolar monobloc | Austin Moore -Surgival | 205 | 43,8 | Austin Moore -Surgival | 386 | 41,3 | Austin Moore -Surgival | 599 | 45,0 |
| Austin Moore -Stryker | 114 | 24,4 | Austin Moore -Stryker | 365 | 39,1 | Austin Moore -Stryker | 552 | 41,4 | |
| Thompson cem -Surgival | 79 | 16,9 | Thompson cem -Surgival | 81 | 8,7 | Thompson cem -Stryker | 96 | 7,2 | |
| Austin Moore -Biomet | 46 | 9,8 | Austin Moore -Traiber | 37 | 4,0 | Thompson cem -Surgival | 76 | 5,7 | |
| Austin Moore -Traiber | 24 | 5,1 | Austin Moore -Biomet | 35 | 3,7 | Austin moore -Biomet | 4 | 0,3 | |
| Unipolar modular | Eco cem (Hemi head) | 60 | 63,2 | Eco cem (Hemi head) | 90 | 66,7 | CCM cem (Hemi head) | 57 | 30,3 |
| Eco cem (S30) | 35 | 36,8 | Fullfix cem (Hemi head) | 43 | 31,8 | Fullfix cem (Hemi head) | 45 | 23,9 | |
| Eco cem (Mathys) | 1 | 0,7 | Autobloqueante cem (Endocefalica) | 36 | 19,1 | ||||
| Wagner SL(Hemi head) | 1 | 0,7 | Cemira cem (Hemi head) | 27 | 14,4 | ||||
| Eco cem (Hemi head) | 18 | 9,6 | |||||||
| Bipolar | Mainstream M, cem (Captive) | 45 | 13,3 | Autobloqueante cem (Biarticular) | 150 | 18,4 | Autobloqueante cem (Biarticular) | 191 | 11,7 |
| Muller cema (UHR Bipolar) | 40 | 11,8 | Autobloqueante cem (Surgival) | 120 | 14,7 | Autobloqueante cem (Surgival) | 162 | 10,0 | |
| Autobloqueante cem (Biarticular) | 37 | 10,9 | Mainstream M, cem (Captive) | 120 | 14,7 | Karey cem (Moonstoone) | 80 | 4,9 | |
| Eco cem (Captive) | 36 | 10,6 | Eco cem (Captive) | 61 | 7,5 | Versys cem (Multipolar) | 79 | 4,9 | |
| Versys cem (Versys) | 23 | 6,8 | Versys cem (Versys) | 48 | 5,9 | Furlong cem (Furlong) | 73 | 4,5 | |
| Convencional | Versys (Trilogy) | 211 | 10,6 | Versys (Trilogy) | 356 | 9,0 | Versys cem (Trilogy) | 276 | 5,2 |
| Versys cem (Trilogy) | 162 | 8,1 | Versys cem (Trilogy) | 355 | 8,9 | Versys (Trilogy) | 243 | 4,6 | |
| Furlong (Furlong) | 139 | 7,1 | United U2 (United U2) | 183 | 4,6 | Corail (Pinnacle) | 234 | 4,4 | |
| United u2 (United u2) | 133 | 6,7 | Symax (Trident) | 150 | 3,8 | Furlong (CSF Plus) | 232 | 4,4 | |
| Eco cem (Expansys) | 91 | 4,6 | Furlong (Furlong) | 138 | 3,5 | United U2 (United U2) | 229 | 4,3 | |
| Superficie | ASR (ASR) | 13 | 56,5 | ASR (ASR) | 37 | 28,5 | Recap (Recap) | 63 | 29,4 |
| Conserve plus (Conserve) | 5 | 21,7 | Recap (Recap) | 33 | 25,4 | Cormet (Cormet) | 45 | 21,0 | |
| BHR (BHR) | 4 | 17,4 | Icon TM (Icon TM) | 16 | 12,3 | Conserve plus (Conserve) | 28 | 13,1 | |
| Recap (Recap) | 1 | 4,3 | Conserve Plus (Conserve) | 12 | 9,2 | Conserve plus (Conserve Plus) | 19 | 8,9 | |
| Cormet (Cormet) | 9 | 6,9 | Adept (Adept) | 17 | 7,9 | ||||
Se presentan el vástago y la cabeza o cotilo, según el tipo de prótesis entre paréntesis.
cem: indica componente cementado.
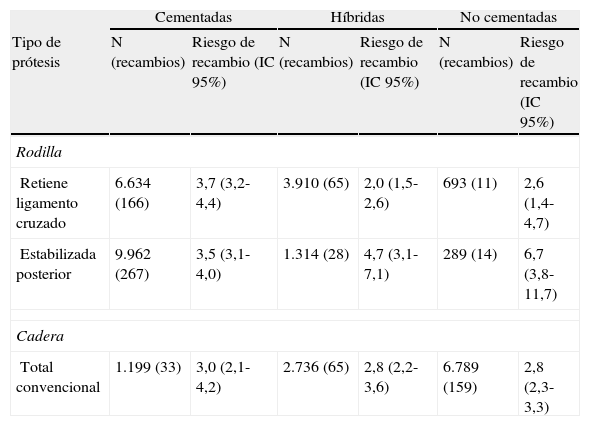
En el análisis de la supervivencia de las prótesis se incluyó información sobre 29.890 artroplastias de rodilla de un total de 36.951 y sobre 16.841 artroplastias de cadera de las 26.477 disponibles. La exclusión de estos registros estuvo relacionada con la calidad de los datos (ausencia de lateralidad, cirugía de recambio sin información sobre la artroplastia primaria o la prótesis no pudo ser identificada). La mediana de seguimiento de las artroplastias de rodilla fue de 2,4 años (el 25% de los pacientes tenían más de 3,9 años de seguimiento y un 25% menos de 1,1) y 2,0 años para las artroplastias de cadera (el 25% de los pacientes tenían más de 3,4 años de seguimiento y el 25% menos de 0,9 años). El riesgo acumulado de recambio de prótesis de rodilla fue del 1,1% (IC 95%:1,0-1,3) al año y del 3,3% (IC 95%:3,1-3,6) a los 3 años. En el caso de las prótesis totales de cadera el riesgo de recambio fue del 1,9% (IC 95%:1,7-2,2) al año y del 2,9% (IC 95%:2,5-3,3) a los 3 años, mientras que para las prótesis parciales fue del 1,6% (IC 95%:1,3-2,0) y del 2,5% (IC 95%:2,0-3,1) a uno y 3 años respectivamente. En la tabla 6 se presente el riesgo de recambio de los tipos de prótesis más frecuentes.
Riesgo de recambio a los 3 años de los tipos de prótesis más frecuentes según la técnica de fijación
| Cementadas | Híbridas | No cementadas | ||||
| Tipo de prótesis | N (recambios) | Riesgo de recambio (IC 95%) | N (recambios) | Riesgo de recambio (IC 95%) | N (recambios) | Riesgo de recambio (IC 95%) |
| Rodilla | ||||||
| Retiene ligamento cruzado | 6.634 (166) | 3,7 (3,2-4,4) | 3.910 (65) | 2,0 (1,5-2,6) | 693 (11) | 2,6 (1,4-4,7) |
| Estabilizada posterior | 9.962 (267) | 3,5 (3,1-4,0) | 1.314 (28) | 4,7 (3,1-7,1) | 289 (14) | 6,7 (3,8-11,7) |
| Cadera | ||||||
| Total convencional | 1.199 (33) | 3,0 (2,1-4,2) | 2.736 (65) | 2,8 (2,2-3,6) | 6.789 (159) | 2,8 (2,3-3,3) |
IC 95%: intervalo de confianza del 95%.
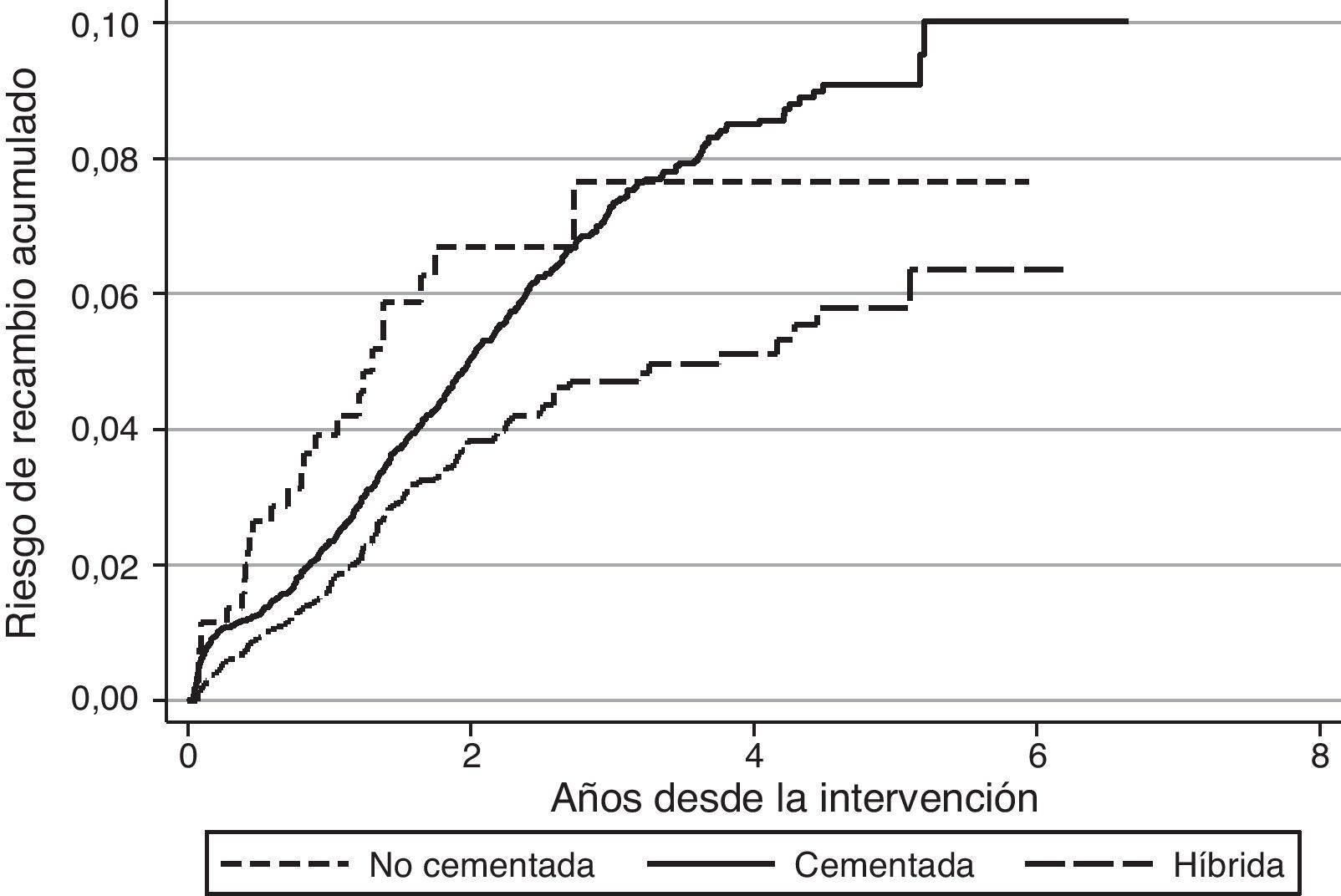
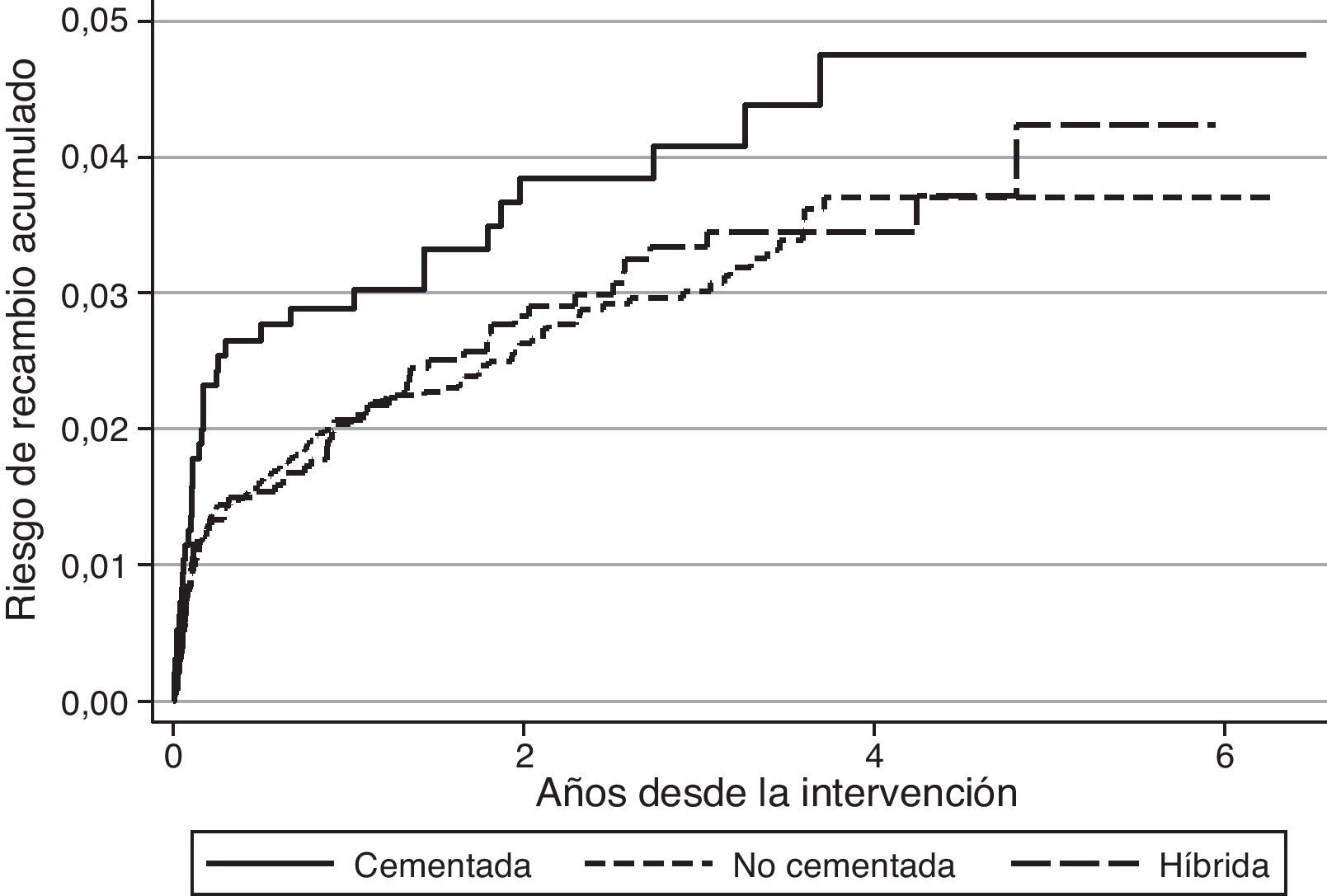
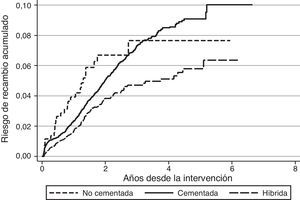
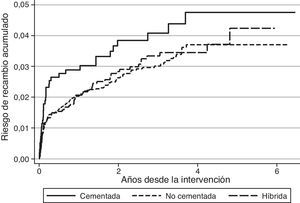
Con respecto al riesgo de recambio ajustado por edad y sexo según la técnica de fijación, en el caso de las artroplastias primarias de rodilla no se observaron diferencias entre las prótesis cementadas y no cementadas (hazard ratio [HR]:1,2; IC 95%:0,8-1,8), mientras que fue mayor para las prótesis cementadas en comparación con las híbridas (HR:0,7; IC 95%:0,5-0,8) (fig. 1). En las prótesis de cadera no se observaron diferencias en el riesgo de recambio entre los implantes no cementados y cementados (HR:0,7; IC 95%:0,5-1,1) o entre los cementados en comparación con los híbridos (HR:0,8; IC 95%:0,5-1,2) (fig. 2). El par de fricción en las prótesis de cadera no se asoció con un mayor riesgo de recambio variando el riesgo acumulado entre el 1,2% (IC 95%:0,6-2,4) para metal-metal y el 2,0% (IC 95%:1,7-2-3) para metal-polietileno al año, y el 2,4% (IC 95%:1,5-3,7) para cerámica-polietileno y el 2,9% (IC 95%:2,5-3,3) para metal-polietileno a los 3 años.
DiscusiónEl RACat permite analizar la práctica clínica al proporcionar información sobre los modelos de prótesis empleados y sus características, así como los resultados a corto, medio y largo plazo. Al analizar los datos disponibles en el registro se ha observado que el riesgo de recambio a los 3 años en el RACat (rodilla:3,3% [IC 95%:3,1-3,6]; cadera:2,9% [IC 95%:2,5-3,3]) es superior al publicado por el registro de Inglaterra y Gales (rodilla:2,68% [IC 95%:2,61-2,74]; cadera:2,32% a los 3 años [IC 95%:2,25-2,38]), y es previsible que a los 7 años de seguimiento sea también superior al del registro noruego (5,2% [IC 95%:4,8-5,6]) o al del registro de la aseguradora estadounidense Kaiser Permanente (3,7% [IC 95%:3,4-4,0])13. De hecho, actualmente la carga de recambio en artroplastias de rodilla en el RACat (9,0%) es superior a la de los registros italiano (6,4%), de Inglaterra y Gales (6,0%) y sueco (5,2%)14–16.
El hecho de que las tasas de recambio sean superiores en el RACat con respecto a otros registros, podría estar relacionado con el estilo de práctica. En Noruega, el 94,7% de las artroplastias totales de rodilla se realizaron sin el recambio de la patela, mientras que en el registro de Kaiser Permanente se recambió en el 98,3% con una utilización parecida de implantes no cementados, observándose una mayor supervivencia en Kaiser Permanente13. En el caso de otros países europeos, la patela se recambió en el 76% de los casos en Dinamarca y solo en el 11 y 14% de los de Noruega y Suecia respectivamente11, y en Inglaterra y Gales en el 32%14. En artroplastias de rodilla, la fijación no cementada o híbrida también fue más frecuente en Dinamarca (22%), que en Noruega (14%) y Suecia (2%), que fue el país con menor riesgo de recambio11. En Inglaterra y Gales, los implantes no cementados o híbridos representaron el 15% del total14.
En el RACat, el recambio de la patela está dentro del rango de otros países (38,3%), aunque quizá no sea un factor relevante para la supervivencia de la prótesis17. Sin embargo, los implantes no cementados o híbridos son más frecuentes (26%) lo que podría haber influido sobre el riesgo de recambio dado que la supervivencia suele ser inferior en los implantes no cementados con respecto a los cementados18, aunque estas diferencias no fueron observadas en el RACat. Otro aspecto que puede estar influyendo sobre los resultados es el elevado número de modelos de prótesis empleados, dado que el registro sueco de cadera atribuyó la mejora de sus resultados, entre otros aspectos, a la limitación en el número de diferentes prótesis empleadas19, aunque sería necesario confirmar esta hipótesis en futuros estudios. A pesar de estos resultados las diferencias observadas se han de interpretar con cautela dado que se trata de comparaciones crudas, por lo que aspectos relacionados con las características de los pacientes en cada registro o la información recogida y su interpretación no se tienen en cuenta11.
La calidad de los datos en el RACat ha mejorado a lo largo del período de estudio, aunque la cobertura no es tan elevada como en otros registros y la falta de información sobre lateralidad y datos que permitan identificar la prótesis obliga a excluir casos del análisis de supervivencia, lo que podría afectar a las estimaciones realizadas aunque la tendencia a mejorar la calidad de la información limitará su impacto en el futuro. En el caso de la cobertura Australia alcanzó el 93% de cobertura en el año 201020, Inglaterra y Gales el 99,1% ese mismo año14, y los registros de Suecia (cadera y rodilla) superaron también el 95% de cobertura15,21, mientras que la cobertura del RACat fue del 78,3% en rodilla y del 71,6% en cadera en 2010, lo que podría limitar la representatividad de sus resultados. Sin embargo, debe tenerse en cuenta que solo los hospitales de la red de utilización pública en Cataluña están participando en el proyecto, por el momento, y que representan el 80-85% de la actividad quirúrgica. Por otro lado, el tiempo de seguimiento disponible puede representar actualmente una limitación para evaluar los resultados de las prótesis, lo que podría explicar en parte la ausencia de diferencias en el riesgo de recambio en el par de fricción metal-metal, para el que se esperaba un mayor riesgo de recambio6. Otros factores que podrían haber influido en este resultado son el reducido número de prótesis de superficie implantadas y las diferencias sobre la selección de las prótesis. En Cataluña, 2 de los 3 modelos de superficie con menos supervivencia6, Bionik® (Orthodynamics, Lübeck, Alemania) e Icon® (International Orthopaedics, Geisingen, Alemania), no se utilizan y el tercero, DePuy ASR Articular Surface Replacement® (ASR), ha sido implantado en solo 50 pacientes. En el caso del tamaño de la cabeza femoral no puede ser analizado tal y como se plantea en estos trabajos publicados, dado que actualmente no se dispone de información sobre el mismo.
El importante volumen de intervenciones de artroplastias de cadera y rodilla que se llevan a cabo en el Sistema Nacional de Salud22 y el impacto que este tipo de procedimientos supone para el sistema sanitario, hacen necesaria la creación de un registro de artroplastias. Conocer los resultados en el conjunto del Sistema Nacional de Salud podría contribuir a la mejora de la calidad asistencial ofreciendo información para la toma de decisiones tanto de clínicos, gestores hospitalarios como planificadores sanitarios. En este sentido, se ha de resaltar que en España existe una ausencia relevante sobre los resultados de las artroplastias de rodilla y cadera. En una revisión exhaustiva de la literatura de artículos publicados por investigadores españoles sobre artroplastias de cadera y rodilla de diseño longitudinal, con un mínimo de 6 meses de seguimiento y con un tamaño de muestra superior a 30 pacientes, se recuperaron 36 trabajos para el período 1996-20061, lo que podría dar lugar a que prótesis con resultados peores a los esperados pasasen desapercibidas. Por otro lado, la evaluación continua permite detectar problemas no solo a nivel de la prótesis sino del hospital o del propio profesional que lleva a cabo la intervención como es el caso del registro de Inglaterra y Gales14.
Aprovechar las experiencias existentes en el Sistema Nacional de Salud podría facilitar el consenso sobre la estructura y funcionamiento de un registro de implantes común que debería de incluir el mínimo de información necesaria según la Sociedad Internacional de Registros de Artroplastias9. El registro de artroplastias podría suponer la herramienta que permitiese establecer un sistema de evaluación y mejora continuas de la calidad asistencial mediante un método común23, convirtiéndose en un instrumento que proporcionase la información necesaria para establecer estándares de calidad. Obtener resultados por debajo de un estándar de referencia no representaría un problema, sino que otorgaría una oportunidad de mejora.
Nivel de evidenciaNivel de evidencia i.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen la colaboración de las empresas, por la información aportada al catálogo de prótesis del RACat.
Empresas fabricantes: aap Implantate AG; Active Implants Corporation; Adler Ortho; Amplitude; Arthrosurface; Aston Medical; B. Braun Surgical, SA; Bioimpianti; Biomet; Biomed; Biotechni; CGDB SRL; Conformis, Inc; ConMed Corporation; Corin Medical; Cousin Biotech; De Soutter Medical; Dedienne Sante; Downs Surgical; Earthy Medical Iternational; ESKA Implants AG; European Medical Contract M.; F.I.I. FH Orthopedics; Finsbury Orthopaedics; Global Medical Implants, SL; Groupe Lépine; Hit Medica; I Ceram (Sa Mil); Implants Industrie; Io, J.R.I.; Johnson & Johnson, SA; Lafitt; Lima Implantes, SL; Mathys; Medin, SA; Merete; New2DM; OHST Medizintechnik AG; Omni Life Science, INC; Orthodynamic Orthopedics; OTHESIO Implants; Permedica; PETER BREHM GMBH; PSB Exactech; Sanortho; Scanos Medical España; Science et Médecine; Serf, SA; Small Bone Innovations, Inc; Smith & Nephew, SA; Socinser 21, SA; Somepic Technologie; Stanmore Implants; Stryker Ibérica; Surgical Medibérica; Surgival CO, SA; Symbios; Tantum; Tecres; Teknimed; Tornier España, SL; Traiber España, SA; Transysteme, SA; United Orthopedic Corporation; Waldemar Link España, SA; Wright Medical Technology; Zimmer, SA.
Empresas distribuidoras: 3M España, SA; A&T Soluciones Médicas, SL; A2C; Acuña y Fombona, SA; Alomedic, SL; Bio-implants Medical, SL; Bosch Ortopèdics, SL; Catimp; Distrauma, SL; Euroimplant Medical; Eurotrauma, SL; Grifols; Hospitak, SL; Hospitrauma, SL; HR Fungibles, SL; Intermedic; Karey Ortho, SA; Kinetics Plus, SL; Lifante; M. Kor; Material Médico, SL; MBA; Medcomtech; Medical Service; Meditram Orthopaedic, SL; Orbimed, SA; Palex Medical, SA; Polymedic 2000, SA; Prim Suministros; Prognomed, SA; Scanos Medical España; Stemcup Medical Products AG; Subministraments Medics Lleida, SL; Sucesores de Pedro Molina, SA; Técnicas Médicas MAB, SA; Tramedic, SA; Transplant Services Foundation; Vortrom, SRL; Wescott Medical.
Comité de Dirección. Subdirector CatSalut: Dr. Francesc Brosa; Presidente Sociedad Catalana de Cirugía Ortopédica y Traumatología (SCCOT), Jefe de Cirugía Ortopédica y Traumatología (COT), Hospital de Bellvitge: Dr. Federico Portabella; Director de Evaluación, Agència d’Informació, Avaluació i Qualitat en Salut (AIAQS): Dr. Joan Escarrabill.
Comité Asesor. Presidente del Comité Asesor, Jefe de COT, Hospital Vall d’Hebron, Plan Director de Enfermedades Reumáticas y del Aparato Locomotor: Dr. Joan Nardi; Jefe de COT, Hospital de Mataró: Dr. Jaume Auleda; Director clínico de COT, Hospital Vall d’Hebron: Dr. Enric Cáceres; Jefe de COT, Hospital Joan xxiii de Tarragona: Dr. Josep Giné; Jefe de COT, Hospital de Blanes: Dr. Ramon Oller; Jefe de COT, Hospital Sta. María de Lleida: Dr. Francesc Pallisó; Jefe de COT, Hospital Clínic de Barcelona: Dr. Santiago Suso; Servicio de COT, Hospital de Granollers: Dr. Alejandro Yunta; Gerencia de Compra y Evaluación de Servicios Asistenciales-CatSalut: Dr. Josep M. Argimon; Coordinadora Listas de Espera de la División de Registros de Demanda y Actividad-CatSalut: Dra. Sílvia Cutillas; Jefe de División de Gestión de los Registros de Demanda y Actividad-CatSalut: Dra. Montse Bustins; Jefe División de Compra de Servicios Asistenciales y Asignación Poblacional - CatSalut: Dra. Carme Casas; Gerente Consorci Sanitari de Barcelona: Dr. Jaume Estany; Subdirectora Área de Calidad de la Atención Sanitaria-AIAQS: Mireia Espallargues; Investigadores de la AIAQS: Vicky Serra-Sutton, Cristian Tebé, Alejandro Allepuz; gestora del proyecto-AIAQS: Olga Martínez.
Hospitales participantes. Centre Hospitalari-ALTHAIA, Clínica Girona, Clínica Plató, Fundació Privada, Clínica de Ponent, Corporació Sanitària Parc Taulí, F.G.S. Hospital de la Santa Creu i Sant Pau, Fundació Privada Hospital de Mollet, Fundació Sanitària d’Igualada F.P., Fundació Sant Hospital de la Seu Urgell, H. Sant Joan Despí-Moisès Broggi, H. Universitari Vall d’Hebron, Hospital Clínic i Provincial de Barcelona, Hospital Comarcal Móra d’Ebre, Hospital Comarcal d’Amposta, Hospital Comarcal de Blanes, Hospital Comarcal de l’Alt Penedès, Hospital Comarcal del Pallars, Hospital Dos de Maig-CSI, Hospital General L’Hospitalet-CSI, Hospital General de Granollers, Hospital General de Vic, Hospital Municipal de Badalona, Hospital Mútua de Terrassa, Hospital Provincial Santa Caterina, Hospital Residència Sant Camil, Hospital Sant Bernabé, Hospital Sant Jaume d’Olot, Hospital Sant Joan de Déu de Martorell, Hospital Sant Rafael, Hospital Santa María, Hospital Universitari Arnau de Vilanova, Hospital Universitari Germans Trias i Pujol, Hospital Universitari Sagrat Cor, Hospital Universitari Sant Joan de Reus, Hospital Universitari de Bellvitge, Hospital Universitari de Girona Dr. Josep Trueta, Hospital Universitari de Tarragona Joan xxiii, Hospital de Campdevànol, Hospital de Figueres, Hospital de Mataró, Hospital de Palamós, Hospital de Puigcerdà, Hospital de Sant Boi-Parc Sanitari St Joan de Déu, Hospital de Sant Celoni Fundació Privada, Hospital de Sant Jaume Calella, Hospital de Sant Joan de Déu d’Esplugues Llobregat, Hospital de Sant Pau i Santa Tecla, Hospital de Terrassa, Hospital de Tortosa Verge de la Cinta, Hospital de Viladecans, Hospital de l’Esperit Sant, Hospital del Vendrell, IMAS y Pius Hospital de Valls.
Los nombres de los componentes del grupo del Registro de Artroplastias de Cataluña (RACat) y hospitales participantes están relacionados en el anexo 1.