Las infecciones mixtas de origen fúngico, aunque poco valoradas, puede que sean más habituales de lo referido en la literatura médica. Dichas infecciones tienen, en general, un peor pronóstico para el paciente.
ObjetivosPresentar un caso clínico inusual en un paciente de 61 años, diabético descompensado, que en 2001 debutó con zigomicosis rinoorbitosinusal. Se trató con amplia resección quirúrgica y anfotericina B liposomal, mejorando su cuadro clínico. Años después presentó un cuadro de similares características, realizándose otra vez el diagnóstico de zigomicosis rinoorbitocerebral.
MétodosEn ambas ocasiones se realizó un estudio histopatológico de las lesiones de senos, y se colorearon con tinción de hematoxilina y eosina, Giemsa, ácido periódico de Schiff y plata metenamina modificada de Grocott, además de cultivos específicos para hongos.
ResultadosEn la última recidiva los estudios histopatológicos mostraron una infección mixta de bacterias, actinomicetos y hongos con cuatro morfologías diferentes. A pesar del rápido diagnóstico, el paciente falleció por diseminación fúngica al sistema nervioso central.
ConclusionesLa infección múltiple por hongos es muy infrecuente, pero dado el gran aumento del número de pacientes con alteraciones inmunitarias puede acontecer con mayor frecuencia. Alertamos de esta posibilidad y, si se detecta, debe ser valorada como una micosis más agresiva y de peor pronóstico.
Mixed fungal infections although undervalued, are more common than mentioned in the scientific literature. These infections have a poor prognosis for the patient.
ObjectivesWe present an unusual case of a 61-year-old diabetic male who had a rhino-orbito-sinusal zygomycosis in 2001. After surgical debridement of the infected parts, along with antifungal therapy with liposomal amphotericin B, the patient started improving. Several years later the patient was hospitalized due to a similar problem and was diagnosed of rhino-orbito-cerebral zygomycosis.
MethodsIn both episodes, a histopathological examination and cultures were performed on the sinus lesions. Tissue sections were stained with haematoxylin and eosin, Giemsa, periodic acid-Schiff (PAS) and Grocott's methenamine silver, and cultures specific for fungi were performed.
ResultsThe histopathology studies revealed the presence of bacteria, actinomyces and a mixed infection by at least four different fungi, all of them well differentiated by their morphology. Despite the rapid diagnosis the patient died due to spreading to the central nervous system.
ConclusionsMixed infections by fungi are rare, but due to the high incidence of immunodeficiencies they could occur more often than reported. We would like to alert on the possibility of acquired mixed infection by fungi which have shown to be high aggressive and have a worse prognostic in patients with underlying diseases.
Para el establecimiento de una infección fúngica profunda el microorganismo debe rebasar la barrera epitelial y asentarse en el tercer sistema, también llamado matriz extracelular1,2. Una vez ubicados en esta estructura activan los mecanismos de defensa y ponen en acción la respuesta orgánica y, dependiendo de la virulencia del hongo y el estado inmunitario del huésped, producen o bien una lesión localizada o bien lesiones sistémicas. Las infecciones fúngicas suelen estar causadas por un solo agente, pero cada vez con mayor frecuencia se están observando infecciones mixtas que suelen ser más agresivas para el huésped. En la literatura médica se describen fungemias mixtas por diferentes especies de Candida, sobre todo por Candida albicans y Candida glabrata7,23,25, y también, de manera menos frecuente, por la coexistencia de hongos levaduriformes, como Cryptococcus e Histoplasma21, o por mohos y levaduras, como Candida y Aspergillus, entre otros4,5,11,15. Si es poco habitual hallar una doble micosis, es de suma rareza observar una infección múltiple en la misma área anatómica por diversas especies de hongos y además con una sobreinfección bacteriana.
Presentamos el caso de un varón diabético diagnosticado de zigomicosis rinosinusal al que se le practicó una resección quirúrgica y fue tratado con anfotericina B liposómica, obteniéndose una mejoría de su cuadro clínico. Seis años más tarde debutó con un cuadro clínico similar, con un estado general muy deteriorado que llevó a un desenlace fatal. Se realizó una biopsia del seno maxilar y en el estudio histopatológico se observó la coexistencia de cuatro morfologías bien diferenciables de hongos patógenos, además de bacterias que incluían actinomicetos. La evolución fue empeorando con una clara afectación neurológica, por lo que se diagnosticó zigomicosis rinoorbitocerebral. Desafortunadamente, no se pudieron realizar ni cultivo ni un estudio de autopsia de confirmación que permitieran obtener la identidad de los patógenos implicados.
Caso clínicoVarón de 61 años residente en Erechim, RS, Brasil, con diabetes mellitus de tipo ii descompensada que en el inicio de su enfermedad refería dolor ocular, sensación de ocupación de los senos y secreción nasal. En la exploración se observó una tumefacción facial y un discreto exoftalmos. Realizada una TAC, se observó la ocupación de ambos senos maxilares con extensión a zonas próximas de la lesión ocupante de espacio. En diciembre de 2001 fue sometido a una biopsia de los senos paranasales para un cultivo y un estudio histopatológico ante la sospecha de zigomicosis. El estudio del material mostró pequeños fragmentos de tejido con amplias zonas hemáticas, que en conjunto medían 2×1cm. Se observó mediante microscopia óptica un epitelio de la mucosa nasal parcialmente conservado y amplias zonas de necrosis con edema, hemorragia y congestión vascular. En diversas zonas se observó una clara angioinvasión sin infiltración nerviosa, además de un exudado de leucocitos polinucleares y la presencia de hifas grandes, de pared fina, de forma acintada, irregulares y festoneadas con ramificaciones entre 60–90° y sin septos, localizadas en el material necrótico. También se remitió material en fresco para su cultivo, en el que no creció el agente causal.
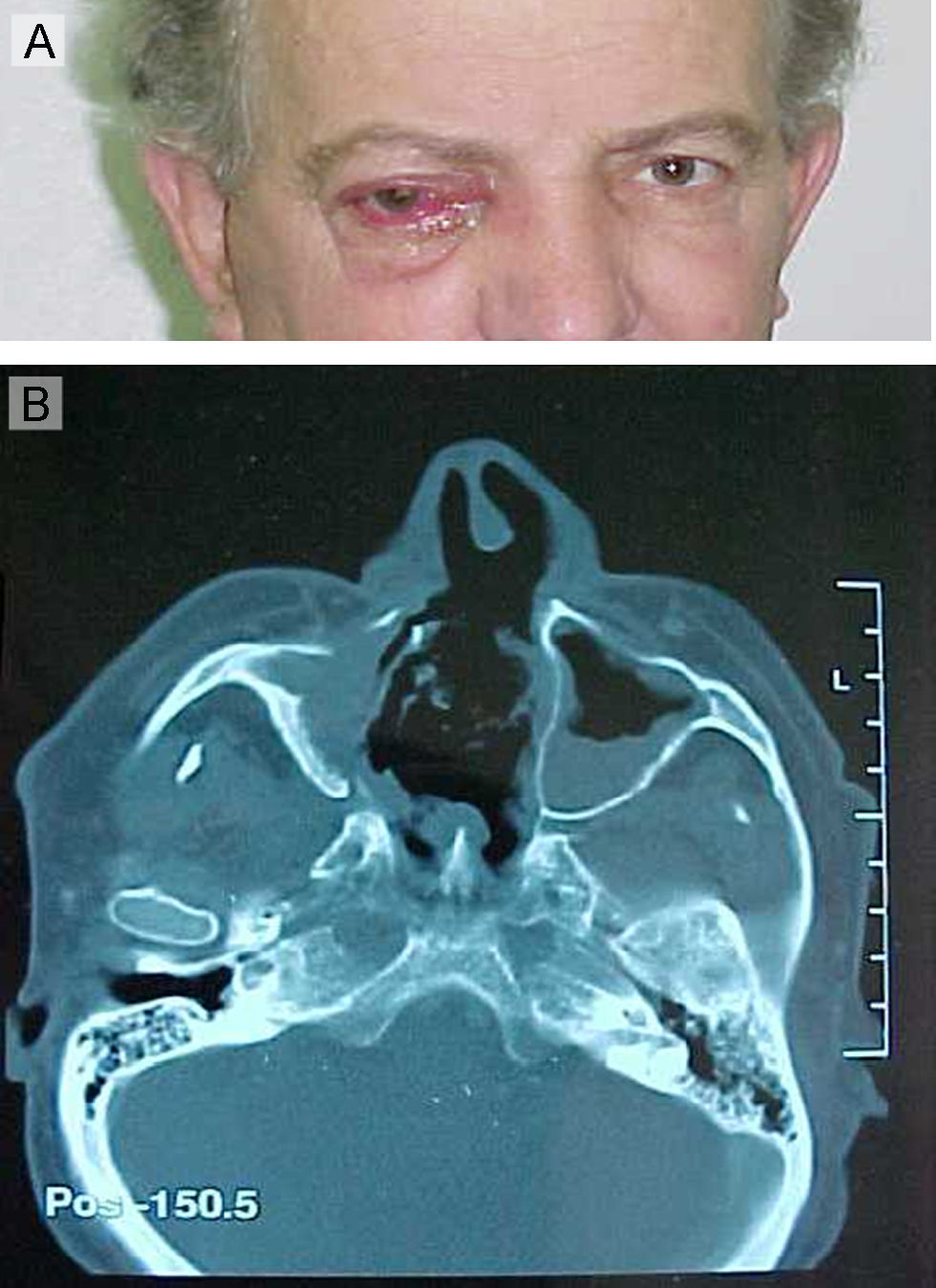
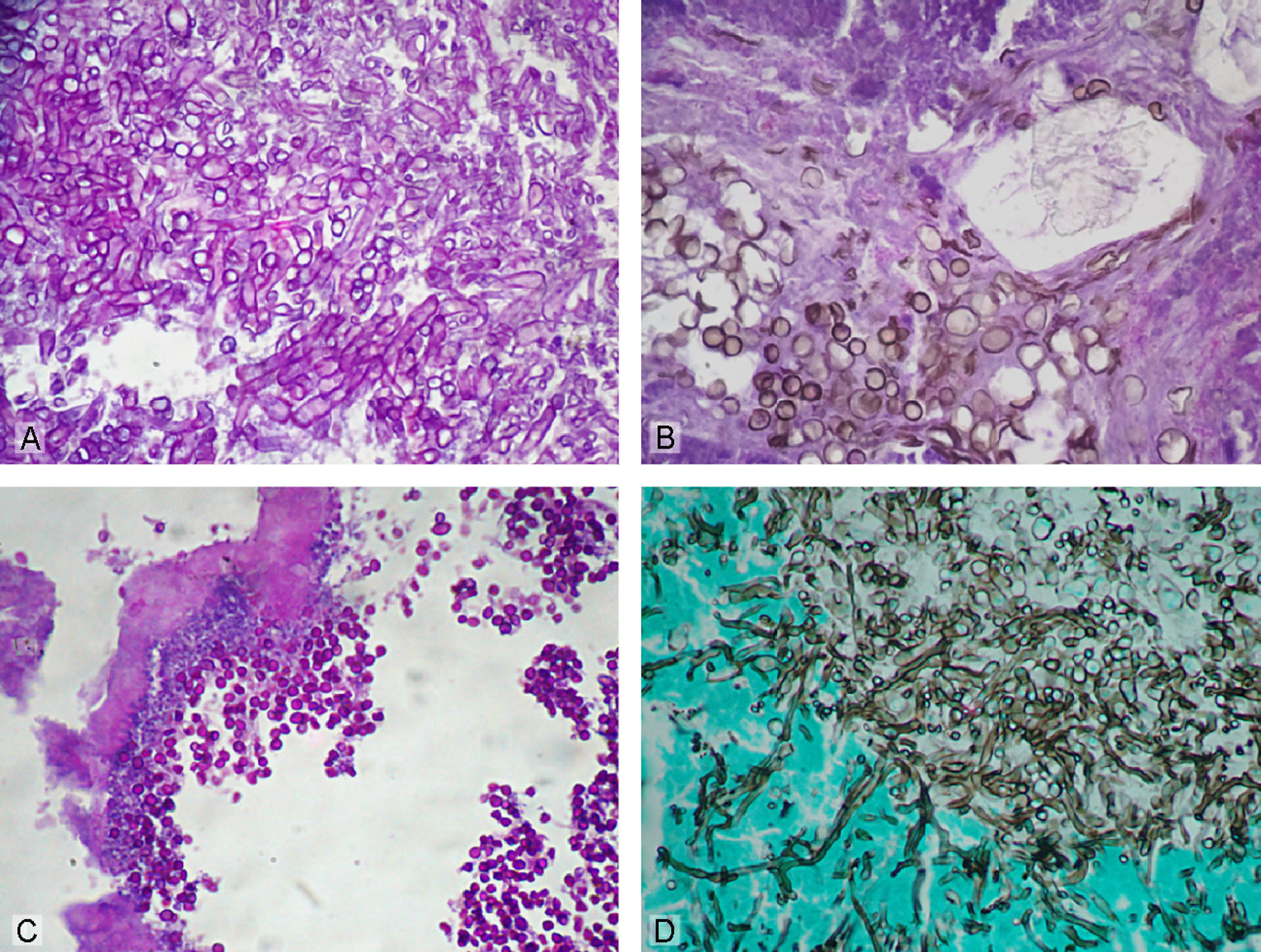
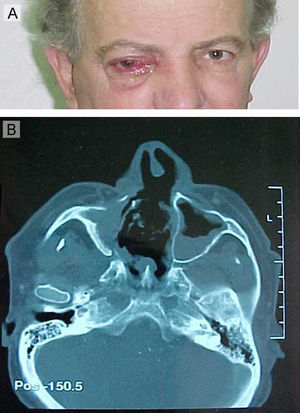
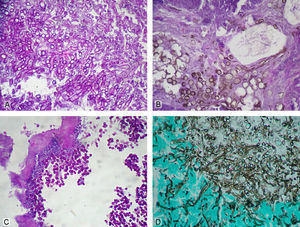
Confirmado el diagnóstico anatomopatológico de zigomicosis rinoorbitariasinusal se instauró un tratamiento con anfotericina B liposómica y se programó la intervención quirúrgica. En enero de 2002 se realizó un legrado-exéresis de los senos maxilares, con ampliación a los senos frontales, los huesos etmoides y el vómer, y las fosas nasales. El estudio histopatológico mostró similares cambios histológicos con presencia de hifas de características morfológicas típicas de los mucorales. Estas hifas se observaban también en las secciones del tejido óseo adjunto a las partes blandas perinasales. Se realizaron en dos ocasiones cultivos específicos en los que tampoco creció el agente causal. Tras la intervención quirúrgica se continuó con el tratamiento antifúngico con anfotericina B liposomal, que produjo una gran mejoría clínica. Se controló su cuadro diabético, dándose de alta con seguimiento mediante controles periódicos cada vez más espaciados, según el protocolo establecido, que incluía analíticas, cultivos y exploraciones de imagen, sin que se observara recidiva. En octubre de 2007 el paciente volvió a consultar por un cuadro similar al anterior (fig. 1A). Las exploraciones, los estudios de imagen (fig. 1B) y el estudio histopatológico mostraron una recidiva de su proceso infeccioso, hallando en las secciones histopatológicas una infección mixta de bacterias (incluyendo actinomicetos) y hongos. La observación minuciosa y detallada de las morfologías fúngicas puso de manifiesto la coexistencia de cuatro especies bien diferenciables. Una correspondía a un hongo mucoral por la presencia de hifas de tamaño grande, algo tortuosas, de pared fina y sin tabicaciones, mostrando ramificaciones en ángulos de 60–90° (fig. 2A). Otra forma correspondía a un hongo dematiáceo compatible con una feohifomicosis por la presencia de formas mixtas filamentosas y conidiales pigmentadas (fig. 2B). Un tercer tipo estaba constituido por estructuras levaduriformes pequeñas no pigmentadas, sugestivas de Candida spp. (fig. 2C). La cuarta morfología estaba formada por estructuras compatibles con hifomicetales de paredes gruesas, con tabicaciones y ramificaciones de las hifas en ángulos de 45° compatibles con Aspergillus spp. (fig. 2D). Además, se observaban abundantes microcolonias de bacterias y acúmulos de formas filamentosas finas muy sugestivas de actinomicetos. El paciente fue tratado con anfotericina B liposómica, no obteniendo una mejoría de su cuadro clínico y falleciendo en enero de 2008 con una grave afectación neurológica. Lamentablemente no se pudo realizar la autopsia.
Estudio histopatológico en el que se observan diferentes morfologías fúngicas responsables de la infección múltiple. A) Hifas gruesas sin tabicaciones correspondientes a un hongo mucoral (ácido periódico de Schiff, ×400). B) Formas mixtas filamentosas y conidiales pigmentadas compatibles con feohifomicosis (HE, ×400). C) Formas levaduriformes sugestivas de Candida (ácido periódico de Schiff, ×400). D) Micelio septado con ramificaciones de 45° indicativo de Aspergillus (GMS, ×400).
Habitualmente las micosis invasoras están causadas por un único agente patógeno, pero no es infrecuente hallar en la misma lesión o en el mismo paciente la coexistencia de más de una especie de hongo patógeno, sobre todo en pacientes muy inmunodeficientes.
La infección mixta por hongos se conoce desde hace tiempo y se considera que las candidemias se suelen presentar de forma mixta, producida por dos especies de Candida en un porcentaje que oscila entre el 2 y el 10%7,13,26. Partiendo de la premisa de que las candidemias son la cuarta infección sanguínea, podemos deducir que no son tan excepcionales las formas mixtas. Como ejemplo tenemos el trabajo de Jensen et al16 que describieron la presencia de 15 fungemias mixtas en 530 episodios de fungemia (2,8%). Estos hallazgos están reforzados por la revisión de Boktour et al7 sobre candidemias en pacientes con cáncer que en un período de 8 años observaron 33 pacientes en los que se aislaba más de una especie de Candida en los cultivos. Estos hallazgos se pueden extrapolar a la práctica clínica ya que no es infrecuente observar en las extensiones citológicas la coexistencia de diferentes morfologías de hongos o bien de un crecimiento de dos o más especies en los cultivos.
En la literatura médica revisada hemos hallado varias referencias acerca de la infección mixta por hongos con muy variados ejemplos: en unas, coexistiendo hongos de formas levaduriformes de tamaños y formas muy diferentes y fácilmente diferenciables por su morfología, como son Cryptococcus e Histoplasma21, Candida y Penicillium26; en otras, la coexistencia de levaduras e hifas, como Pneumocystis jiroveci y Aspergillus17, Candida y Aspergillus4,11, Candida y mucorales15, Cryptococcus y mucorales14, o Aspergillus y Cryptococcus18 y finalmente, se ha descrito la coexistencia de hongos filamentosos similares y solamente diferenciables por los cultivos o mediante pruebas de biología molecular, como dos especies de Fusarium12 o de Aspergillus22, de Aspergillus y Acremonium10, o bien formas mixtas con caracteres morfológicos diferenciables como Alternaria y Curvularia20, y casos con morfologías fácilmente diferenciables, como entre Aspergillus y mucorales6,24, Fusarium y zigomicetos19. Hemos observado estas últimas presentaciones de formas mixtas de Aspergillus y mucorales en el mismo órgano y paciente en diversas ocasiones y así lo hemos comunicado en nuestros foros de diagnóstico y discusión (datos sin publicar). También es relativamente frecuente la observación de formas de levadura y filamentosas, muy sugestivas por su morfología de infección mixta por Candida y Aspergillus. Estos hallazgos son corroborados por la mayoría de los micólogos y patólogos en su práctica diaria en la que cada vez más se ven estas formas mixtas de infección.
Lo más infrecuente es la presentación de un caso, como el descrito en esta contribución, de infección fúngica múltiple con una sobreinfección por diferentes bacterias, incluyendo actinomicetos. La sobreinfección de bacterias y hongos o de otros patógenos está sobradamente aceptada y publicada en la mayor parte de los textos de Microbiología, Micología y Patología3,8,9. Sin embargo, la infección fúngica múltiple por hongos compatibles con Aspergillus, junto con un dematiáceo, levaduras compatibles con Candida y mucorales, con la asociación a diferentes bacterias, incluyendo actinomicetos, es un hallazgo poco usual que no está documentado en la literatura médica. Lamentablemente no se pudo realizar un cultivo de muestras clínicas o la autopsia del paciente y únicamente pudo estudiarse el material de biopsia donde no es difícil reconocer las diferentes morfologías descritas (ver figuras). Indudablemente los cultivos son imprescindibles, pero en la mayoría de las ocasiones el hallazgo de una infección múltiple potencial podría desecharse y suponer que en el cultivo se han aislado microorganismos contaminantes, si el patólogo no observa la lesión producida por las diferentes morfologías fúngicas y bacterianas en el material a estudio. La presencia de una infección mixta y las infecciones múltiples podrían ser una de las explicaciones posibles de la mala evolución y pronóstico de determinadas infecciones rebeldes a los tratamientos antifúngicos y antibacterianos. Es necesario confirmar su existencia mediante estudios de biopsia ya que su hallazgo puede hacer cambiar la aproximación terapéutica y, sobre todo, el pronóstico del paciente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen al Prof. Josep Guarro y al Prof. Guillermo Quindós la revisión del manuscrito, así como sus consejos y las sugerencias que han hecho más armonioso este texto.