Paciente de 49 años de edad, de sexo masculino, nacido en Avellaneda (sur del Gran Buenos Aires). Vive en la ciudad de Buenos Aires, en casa urbana con sanitarios completos.
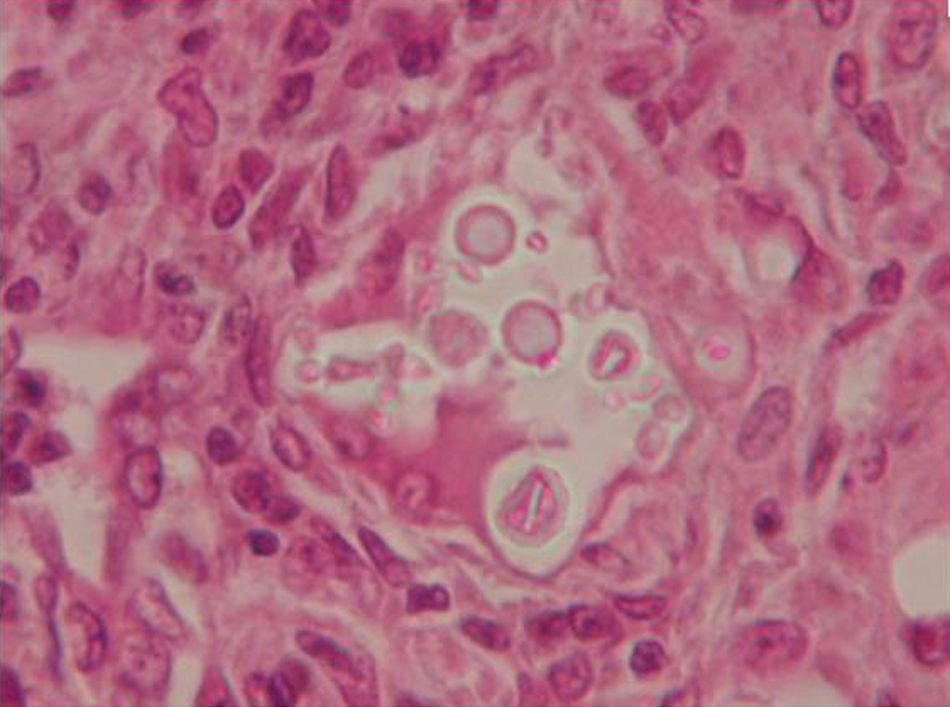
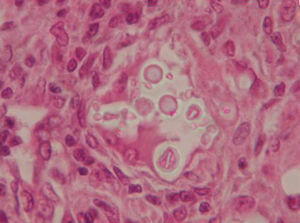
Acudió a consulta del Hospital de Infecciosas Francisco Javier Muñiz por un cuadro clínico de 3 meses de evolución consistente en astenia, adinamia, tos con expectoración escasa pero mucopurulenta y disnea a pequeños esfuerzos. Había sido hospitalizado anteriormente y recibió tratamiento con cotrimoxazol y claritromicina, sin que notara mejoría. Siguió sus controles en esa institución de salud y le efectuaron una punción biopsia pulmonar con aguja fina, cuyo estudio histopatológico permitió llegar al diagnóstico de la afección (fig. 1). Refirió que desde que comenzó su enfermedad actual había perdido 15kg de peso.
Era fumador de 30 cigarrillos diarios, bebía vino solo en la cena y no tenía antecedentes de otras enfermedades previas ni de intervenciones quirúrgicas. Trabajaba en una carpintería, donde se almacenaban gran cantidad de madera.
Examen físicoPaciente en regular estado general, afebril, temperatura axilar 36,8°C, frecuencia cardíaca 64/min, presión arterial 150-90mmHg y frecuencia respiratoria 24/min (ligera disnea de reposo). Estatura, 1,82m; peso, 74kg.
Tenía la dentadura en mal estado de conservación, con varias caries. Se comprobó hipoventilación pulmonar bilateral. El resto del examen físico no acusó hallazgos patológicos.
Radiografía de tóraxInfiltrados pulmonares difusos, densos, bilaterales, con predominio en campos medios e inferiores.
Exámenes complementarios de laboratorioEritrosedimentación 77mm en la primera hora, hematíes 4,2×106/μl, hematocrito 38,5%, hemoglobina 13,6g/dl, leucocitos 15.600/μl, neutrófilos 68%, eosinófilos 1%, basófilos 0%, linfocitos 23%, monocitos 8%, plaquetas 650.000/μl, glucemia 119mg/dl, uremia 22mg/dl, creatininemia 0,70mg/dl, LDH 342 U/ml, colesterolemia 196mg/dl (HDL 60mg/dl), triglicéridos 84mg/dl, bilirrubina total 0,85mg/dl, bilirrubina directa 0,38mg/dl, TGO 13U/ml, TGP 14U/ml, fosfatasa alcalina 211U/ml. Examen de orina: pH6, densidad 1,015, sin hallazgos patológicos.
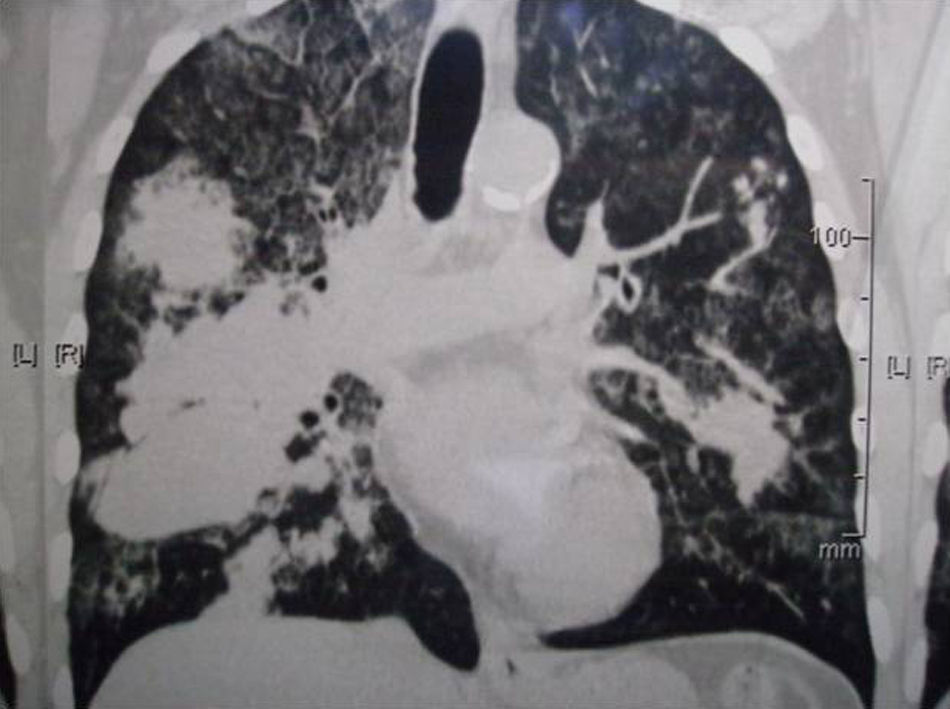
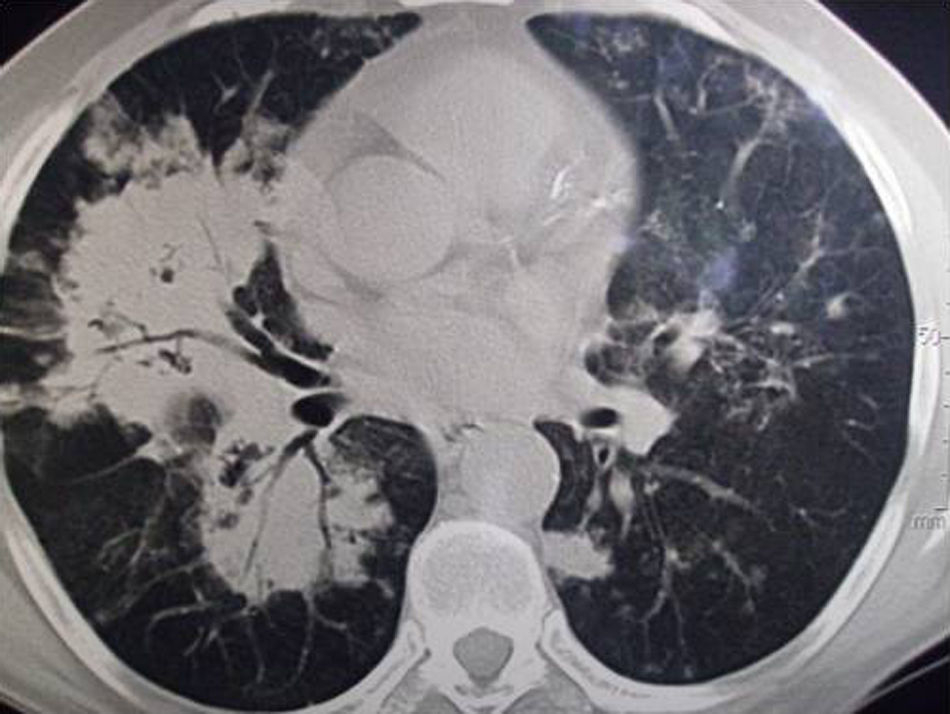
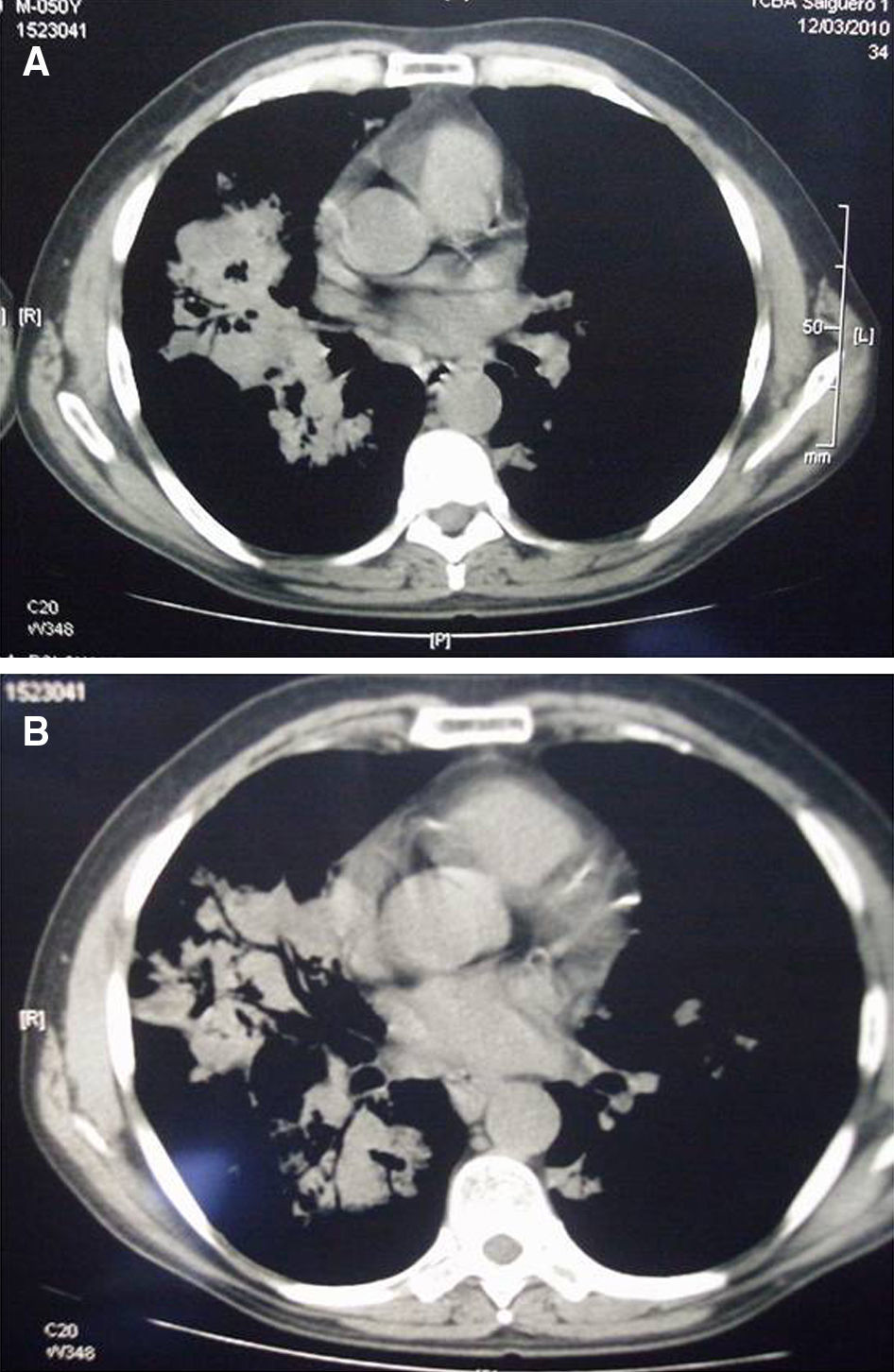
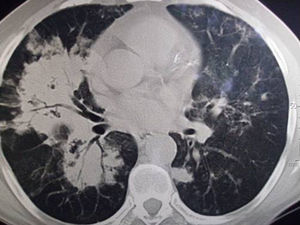
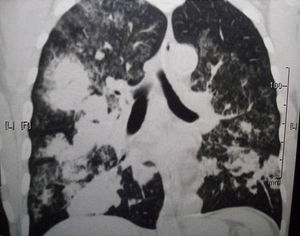
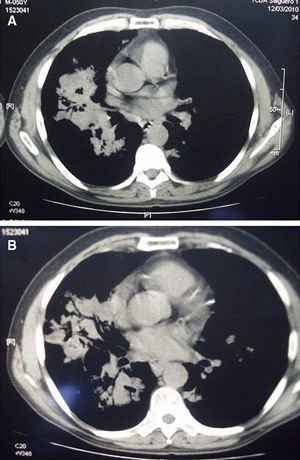
Tomografía axial computarizadaSe apreció una extensa área de condensación pulmonar parenquimatosa con broncograma aéreo e imágenes con aspecto de vidrio esmerilado, de distribución bilateral, difusa en el pulmón derecho y algo menor en el izquierdo. En el pulmón derecho se observaron pequeñas imágenes cavitarias y otras nodulares, así como adenopatías mediastinales (figs. 2-4).
Debido a los hallazgos del estudio histopatológico previo se le efectuaron los siguientes exámenes y determinaciones: serología para VIH 1 y 2, fibroendoscopia y lavado broncoalveolar, recuento de subpoblaciones linfocitarias, proteinograma electroforético y, pese a la ausencia de manifestaciones neurológicas en el examen físico, se le practicó una punción lumbar para estudio del líquido cefalorraquídeo (LCR).
La serología para VIH 1 y 2 resultó no reactiva.
El recuento de linfocitos CD4+ fue de 1.706/μl (40%), y el de CD8+, de 1.664/μl (39%).
Las proteínas totales fueron 6,9g/dl, albúmina 3,5g/dl, globulinas totales 2,4g/dl, α1-globulina 0,2g/dl, α2-globulina 1g/dl, β-globulina 0,8g/dl, γ-globulina 1,4g/dl.
El examen del LCR presentó un líquido ligeramente turbio, incoloro, con 60 células/μl (90% linfocitos), proteínas 0,78g/l y glucosa 41mg/dl. El examen del sedimento con tinta china presentó un hallazgo positivo.
El examen microscópico y los cultivos del lavado broncoalveolar confirmaron el diagnóstico de la biopsia previa.
Se practicaron otros estudios adicionales y se indicó tratamiento por vía intravenosa, que después de 2meses fue cambiado por tratamiento administrado por vía oral. El paciente continuó con controles en consulta externa.
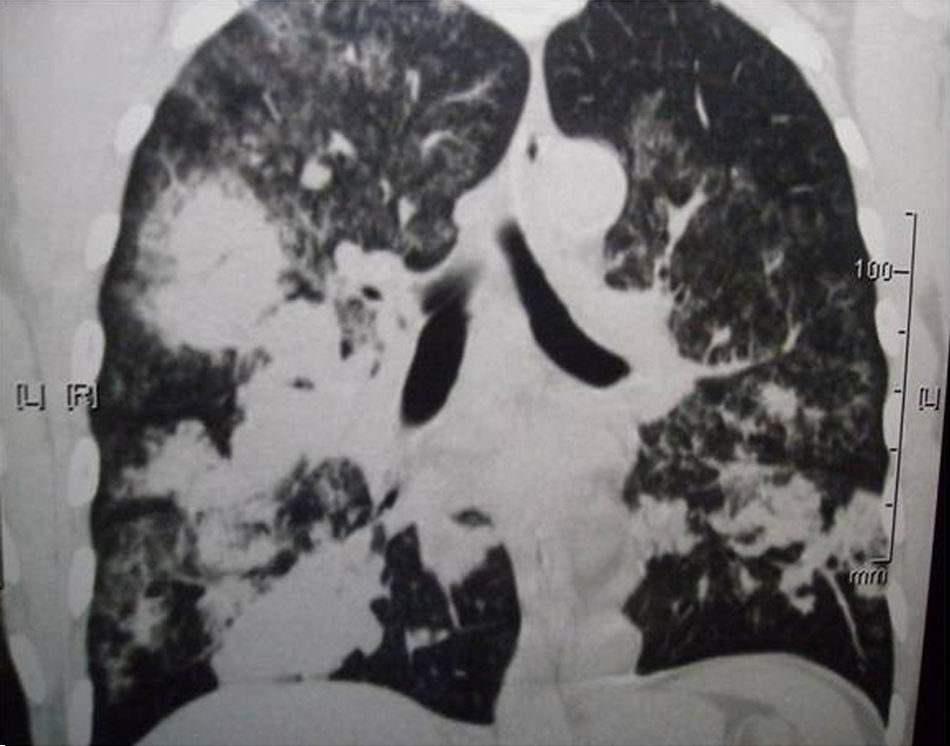
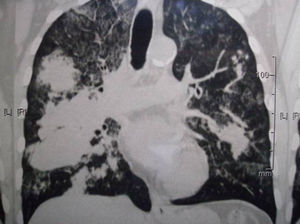
La evolución fue buena pero muy lenta, y un año después del alta aún presentaba lesiones pulmonares densas pero menos extensas, había aumentado 10kg de peso y su estado de salud general había mejorado (fig. 5).
Preguntas- 1)
¿Qué enfermedad presenta este enfermo? Fundamente su diagnóstico y diga qué tinciones pediría para asegurar su diagnóstico. Describa qué observa en la microfotografía (fig. 1).
- 2)
¿Cuál fue el motivo de efectuar una punción lumbar en un paciente sin manifestaciones neurológicas?
- 3)
Señale la posible especie del agente causal, teniendo en cuenta que el enfermo es inmunocompetente.
- 4)
¿Qué se habrá encontrado en el examen del sedimento del LCR montado en tinta china?
- 5)
¿Cuáles son los estudios complementarios que usted pediría y no están consignados aquí?
- 6)
Indique qué tratamiento daría a este enfermo según su diagnóstico.
- 1)
Este paciente presenta una micosis pulmonar, probablemente una criptococosis. La microfotografía muestra una preparación teñida con hematoxilina-eosina en la que se observa un granuloma epitelioide compacto, con células gigantes, en cuyo interior se ven células esféricas de 10 a 15μm de diámetro, con brotes de menor tamaño y un halo claro alrededor de ellas. Este halo podría corresponder a la cápsula. Sin embargo, para poder asegurarlo deberían realizarse tinciones especiales con mucicarmín de Mayer o el Alcian blue. Otros posibles diagnósticos son la paracoccidioidomicosis y la blastomicosis. El enfermo no vivió en zonas endémicas de estas dos micosis sistémicas. Sin embargo, la zona afectada por la paracoccidioidomicosis no es tan distante. Para excluir o aseverar este diagnóstico serían útiles las tinciones antes mencionadas y los estudios serológicos, como las pruebas de inmunodifusión en gel de agar y contrainmunoelectroforesis con paracoccidioidina y la detección de antígeno capsular de Cryptococcus neoformans mediante la prueba de aglutinación de partículas de látex sensibilizadas con antisuero de conejo contra el antígeno capsular de C. neoformans.
- 2)
En todo paciente diagnosticado de criptococosis o sospechoso de padecerla debe efectuarse una punción lumbar para excluir la meningoencefalitis por C. neoformans. Esto se basa en la alta frecuencia de ataque al SNC en las criptococosis diseminadas y a que la ausencia de signos meníngeos es común en estos casos. Los polisacáridos capsulares son un mecanismo de C. neoformans para evadir las defensas del huésped y, al mismo tiempo, producen un efecto antiinflamatorio. Como puede comprobarse en este caso, la pleocitosis es moderada y la elevación del nivel de proteínas es escasa.
- 3)
Es posible que el agente etiológico sea Cryptococcus gattii. Este microorganismo puede producir micosis progresivas y diseminadas en huéspedes sin inmunodeficiencias. La infección por C. gattii se considera una micosis sistémica endémica. Las áreas tropicales son las que presentan el mayor número de casos, pero la micosis por C. gattii puede aparecer ya sea en forma esporádica o en brotes como el de Vancouver, en zonas templadas e incluso frías. En Argentina ya se han observado casos clínicos humanos autóctonos debidos a este agente causal.
- 4)
En el estudio microscópico del sedimento del LCR se encontraron levaduras esféricas capsuladas. Los cultivos fueron positivos para hongos del género Cryptococcus.
- 5)
Dentro de los estudios de imágenes sería importante contar con una ecografía abdominal. En este paciente la ecografía abdominal, llevada a cabo cuando ya había recibido tratamiento, mostró un aumento del tamaño de ambos riñones, incremento de la ecogenicidad de la cortical de los riñones y dilatación del cáliz renal derecho. Se deberían llevar a cabo un estudio funcional respiratorio (espirometría) y examen cardiológico, debido al importante compromiso pulmonar. La espirometría mostró una capacidad vital forzada del 70% y un flujo espiratorio forzado del 65% (reducción mediana de los valores). El electrocardiograma presentó ritmo sinusal con trazado normal. Las pruebas serológicas para las posibles micosis son muy importantes. La inmunodifusión en gel de agar y la contrainmunoelectroforesis en agarosa con paracoccidioidina dieron resultados negativos. Por el contrario, las pruebas de aglutinación del látex para buscar antígeno capsular de C. neoformans dieron resultados positivos en suero y LCR, con títulos de 1/16.384 y 1/16, respectivamente. También se procesaron dos muestras de sangre para hemocultivos por la técnica de lisis-centrifugación, en los que no hubo desarrollo de microorganismos.
Los cultivos que se aislaron de las secreciones bronquiales y del LCR fueron estudiados para la identificación de especies de Cryptococcus.
La siembra del microorganismo aislado en agar-semillas de girasol dio lugar a colonias pardas (fenoloxidasa positiva). El aislamiento fue ureasa positivo en medio de Christensen; en medios de auxanograma de carbono y de nitrógeno no asimiló la lactosa ni el nitrato de potasio, y creció a 37°C. En el medio de canavanina, glicina y azul de bromotimol (CGB) viró el medio al color azul, y en el medio de Salkin (glicina, cicloheximida y rojo de fenol) viró al rojo. Asimiló la prolina y el triptófano como única fuente de nitrógeno. Fue identificado como C. gattii.
- 6)
La base del tratamiento en la criptococosis diseminada es la administración de anfotericina B por vía intravenosa, en dosis crecientes hasta 0,7mg/kg/día, y el fluconazol por vía intravenosa u oral en dosis de 400 a 500mg/día. Cabe destacar que en la República Argentina, así como en muchos otros países de América Latina, la 5-fluorocitosina no está disponible.
Este enfermo recibió anfotericina B desoxicolato hasta completar una dosis total de 700mg. Debido a la nefrotoxicidad, este fármaco fue sustituido por anfotericina B en dispersión coloidal, en dosis de 3mg/kg/día, hasta completar 3.200mg en total. Después recibió fluconazol por vía oral a razón de 400mg cada 12h durante 6 meses.
La evolución fue buena, aumentó de peso, desapareció la tos, mejoró la disnea y se redujeron las lesiones pulmonares, según se observó en la tomografía computarizada (fig. 5).