Existem poucos dados nacionais a respeito dos resultados da intervenção coronária percutânea (ICP) primária, e os registros são uma ótima ferramenta para a avaliação do perfil dos pacientes e dos desfechos pós‐procedimento. O objetivo deste estudo foi descrever o perfil dos pacientes com ICP primária em um hospital geral terciário, bem como avaliar os desfechos cardiovasculares hospitalares e em 30 dias.
MétodosForam incluídos todos os pacientes submetidos à ICP primária entre 2012 a 2015. Trata‐se de um registro prospectivo, no qual os desfechos clínicos analisados foram a ocorrência de morte, infarto ou acidente vascular cerebral, e eventos cardiovasculares e cerebrovasculares maiores (ECCAM).
ResultadosForam incluídos 323 pacientes, com idade 60 ± 12 anos, sendo 66,7% do sexo masculino, 28,5% diabéticos. Na admissão, 13,5% dos pacientes apresentavam‐se em Killip III/IV. O tempo dor‐porta foi de 4,4 ± 2,5 horas e o tempo porta‐balão foi 68,0 ± 34,0 minutos. A mortalidade hospitalar foi de 9,9%, e 18,3% dos pacientes apresentaram ECCAM em 30 dias.
ConclusõesOs pacientes submetidos à ICP primária apresentaram taxas elevadas de ECCAM, que podem ser atribuídas à apresentação clínica mais grave e a um longo tempo de isquemia. Um atendimento mais rápido destes pacientes, variável modificável, demanda uma atenção imediata do sistema de saúde.
There are few national data on the results of primary percutaneous coronary intervention (PCI), and registries are a great tool for assessing patient profiles and post‐procedure outcomes. The aim of this study was to describe the profile of patients with primary PCI in a general tertiary hospital, as well as to evaluate in‐hospital and 30‐day cardiovascular outcomes.
MethodsThe study included all patients submitted to primary PCI between 2012 and 2015. This was a prospective registry, in which the analyzed clinical outcomes were the occurrence of death, infarction, or stroke, and major cardiovascular and cerebrovascular events (MACCE).
ResultsThe study included 323 patients, aged 60 ± 12 years, of whom 66.7% were males, 28.5% diabetics. At admission, 13.5% of the patients were classified as Killip class III/IV. The pain‐to‐door time was 4.4 ± 2.5hours and the door‐to‐balloon time was 68.0 ± 34.0minutes. Hospital mortality was 9.9%, and 18.3% of the patients presented MACCE in 30 days.
ConclusionsPatients submitted to primary PCI had high rates of MACCE, which can be attributed to the more severe clinical presentation and to a long time of ischemia. The faster treatment of these patients, a modifiable variable, demands immediate attention from the health system.
A cardiopatia isquêmica é uma das principais causas de mortalidade em nossa população, atingindo taxas de 8,8% no Brasil, já tendo ultrapassado as doenças cerebrovasculares em alguns Estados.1 Das manifestações clínicas da doença, o infarto agudo do miocárdio (IAM) é a que apresenta maior mortalidade, apesar do avanço terapêutico nas últimas décadas, com o intuito de reduzir seu impacto. No Rio Grande do Sul, no ano de 2015, foram registradas 9.185 internações hospitalares por IAM, sendo 2.297 somente em Porto Alegre.2
Sabe‐se que o tratamento efetivo do IAM, por meio da terapia de reperfusão precoce, é o componente mais importante do arsenal terapêutico, sendo crucial para seu desfecho clínico, com redução do tamanho do infarto, preservação da função ventricular e redução de morbimortalidade.3 A intervenção coronária percutânea (ICP) primária é atualmente o tratamento de escolha do IAM com supradesnivelamento de ST (IAMCST) e, quando comparada à trombólise, mostrou ser superior tanto na redução de mortalidade, quanto na recorrência do IAM.4,5
Existem poucos dados sobre os resultados da ICP primária em pacientes atendidos pelo Sistema Único de Saúde (SUS) que, por um financiamento restrito, acabam não utilizando tratamentos de ponta e provavelmente apresentam resultados muito diferentes dos vistos em ensaios clínicos realizados em países desenvolvidos. Além disto, a falta de planejamento e logística faz com que os pacientes cheguem aos centros terciários de atendimento de referência muito tardiamente, aumentando sua morbimortalidade.
O objetivo deste estudo foi descrever o perfil clínico, angiográfico e do procedimento de pacientes submetidos à ICP primária atendidos em hospital geral terciário, assim como avaliar os desfechos cardiovasculares hospitalares e em 30 dias.
MétodosDesenho do estudo e seleção de pacientesTrata‐se de um registro prospectivo, em que foram incluídos todos os pacientes tratados com ICP primária em uma unidade de cardiologia intervencionista de um hospital terciário entre os anos de 2012 a 2015.
O projeto foi aprovado pelo Comitê de Ética institucional, e os pacientes assinaram o Termo de Consentimento Livre e Esclarecido. Os dados foram registrados prospectivamente em formulários apropriados, armazenados em planilhas eletrônicas e posteriormente coletados do banco de dados.
Aspectos periprocedimentoOs pacientes foram pré‐tratados com ácido acetilsalicílico (AAS) 300mg, dose de ataque de 600mg de clopidogrel e heparina não fracionada por via endovenosa na dose de 70 a 100 UI/kg. O uso de inibidores da glicoproteína IIb/IIIa, a realização de trombectomia aspirativa e as estratégias de intervenção percutânea (pré‐dilatação, implante de stent direto e pós‐dilatação) ocorreram de acordo com a opção do operador. O uso dos anticoagulantes foi cessado após término do procedimento (exceto em casos com indicação absoluta), e a dupla terapia antiplaquetária, incluindo AAS 100mg ao dia e clopidogrel 75mg ao dia, foi recomendada por 12 meses após o evento.
Desfechos do estudoOs desfechos clínicos analisados foram ocorrência de morte, acidente vascular cerebral (AVC), reinfarto ou necessidade de revascularização de urgência, isolados ou combinados. Também foi registrada a ocorrência de trombose de stent, nefropatia induzida por contraste (aumento relativo da creatinina basal ≥ 25% e/ou ≥ 0,5mg/dL 48 a 72 horas após o cateterismo),6 insuficiência cardíaca classe III ou IV (conforme classificação da New York Heart Association − NYHA) e angina classe III ou IV (de acordo com os critérios da Canadian Cardiovascular Society − CCS). O seguimento clínico foi realizado por meio de consulta ambulatorial ou contato telefônico.
Análise angiográficaA angiografia coronária foi realizada utilizando o equipamento Axiom Artis (Siemens Healthcare GmbH, Erlagen, Alemanha). As análises angiográficas foram feitas por cardiologistas intervencionistas experientes, por estimativa visual, em pelo menos duas projeções ortogonais. Foi determinado o fluxo Thrombolysis in Myocardial Infarction (TIMI) inicial e final, e foi avaliada a complexidade anatômica pelo escore angiográfico SYNTAX. Para o cálculo do escore SYNTAX, cada lesão coronariana com obstrução luminal > 50% em vasos ≥ 1,5mm foi pontuada e, ao final, foram somadas todas as lesões, de acordo com as recomendações especificadas.
Análise estatísticaAs variáveis contínuas foram descritas como média e desvio padrão. As variáveis categóricas foram apresentadas como números absolutos e porcentuais, e comparadas por meio do teste qui quadrado ou exato de Fisher, quando apropriado.
Para realizar a análise multivariada, investigou‐se, inicialmente, o efeito isolado de cada variável por modelos de regressão logística simples (análise univariada). Em seguida, as variáveis com p < 0,10 na análise univariada foram avaliadas simultaneamente em um modelo de regressão logística múltipla (análise multivariada). Para as variáveis independentes qualitativas, considerou‐se como categoria de referência aquela com menor frequência de complicações. Os resultados foram expressos em risco relativo (RR) e respectivos intervalos de confiança de 95% (IC 95%).
Todos os dados foram analisados pelo programa Statistical Package for the Social Science (SPSS), versão 17.0.
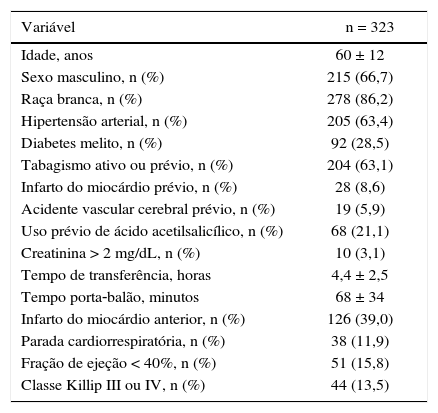
ResultadosForam incluídos 323 pacientes submetidos à ICP primária, realizadas no Hospital de Clínicas de Porto Alegre de janeiro de 2012 a dezembro de 2015. A média de idade foi de 60 ± 12 anos, sendo 66,7% do sexo masculino e 28,5% diabéticos (tabela 1).
Características clínicas
| Variável | n = 323 |
|---|---|
| Idade, anos | 60 ± 12 |
| Sexo masculino, n (%) | 215 (66,7) |
| Raça branca, n (%) | 278 (86,2) |
| Hipertensão arterial, n (%) | 205 (63,4) |
| Diabetes melito, n (%) | 92 (28,5) |
| Tabagismo ativo ou prévio, n (%) | 204 (63,1) |
| Infarto do miocárdio prévio, n (%) | 28 (8,6) |
| Acidente vascular cerebral prévio, n (%) | 19 (5,9) |
| Uso prévio de ácido acetilsalicílico, n (%) | 68 (21,1) |
| Creatinina > 2 mg/dL, n (%) | 10 (3,1) |
| Tempo de transferência, horas | 4,4 ± 2,5 |
| Tempo porta‐balão, minutos | 68 ± 34 |
| Infarto do miocárdio anterior, n (%) | 126 (39,0) |
| Parada cardiorrespiratória, n (%) | 38 (11,9) |
| Fração de ejeção < 40%, n (%) | 51 (15,8) |
| Classe Killip III ou IV, n (%) | 44 (13,5) |
Os pacientes apresentaram tempo de transferência de 4,4 ± 2,5 horas e tempo porta‐balão de 68 ± 34 minutos. A mediana do tempo de isquemia foi de 5,1 [3,7‐6,9] horas. Os pacientes foram encaminhados de outras unidades de saúde em 74% das vezes, sendo 29,3% transferidos pelo Serviço de Atendimento Móvel de Urgência (SAMU).
Na admissão, 11,6% dos pacientes apresentavam‐se em Killip IV, 11,1% necessitaram de marca‐passo provisório periprocedimento e 4,1% utilizaram balão intra‐aórtico. Parada cardiorrespiratória antes ou após o procedimento ocorreu em 11,9% dos pacientes.
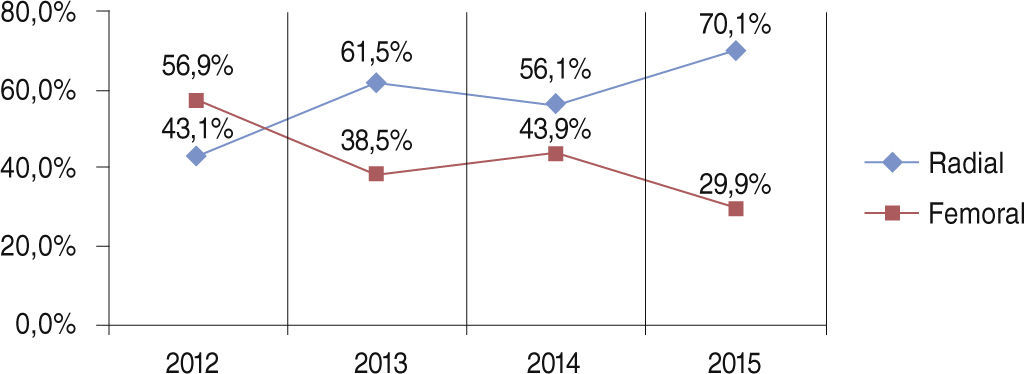
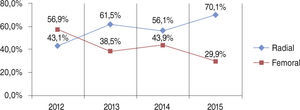
O acesso radial foi utilizado em 60,1% dos casos, com utilização crescente ao longo do período (43,1%, em 2012, e 70,1%, em 2015) (fig. 1).
Em torno de 57% dos casos, o infarto era de localização inferior e, em 40,5% deles, a coronária direita era a artéria culpada. Mais da metade (55,1%) dos pacientes apresentou mais de um vaso com doença arterial coronária, dos quais 10,9% foram tratados no mesmo procedimento (ad‐hoc) e 31,3% foram tratados na mesma internação.
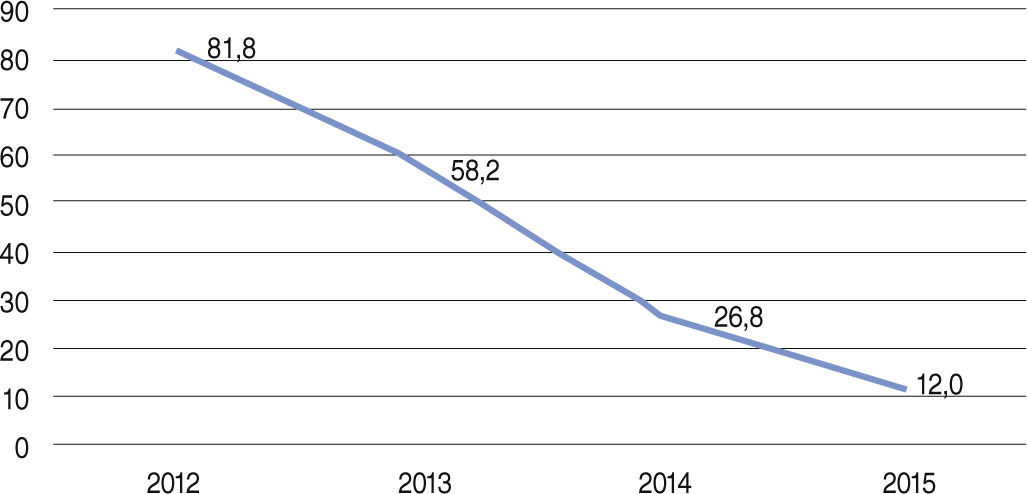
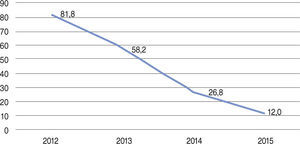
O número médio de stents implantados foi de 1,29 ± 0,75. A trombectomia aspirativa foi utilizada em 38,2% dos pacientes no período, com taxas progressivamente menores ao longo dos anos (81,8%, em 2012, e 12%, em 2015) (fig. 2). O fluxo TIMI 3 foi obtido em 87,0% dos casos, e TIMI 2 ou 3 em 95,9% das vezes (tabela 2).
Características angiográficas e do procedimento
| Variável | n = 323 |
|---|---|
| Vaso culpado, n (%) | |
| Descendente anterior | 135 (41,7) |
| Coronária direita | 131 (40,5) |
| Circunflexa | 47 (14,5) |
| Tronco de coronária esquerda | 7 (2,1) |
| Ponte de safena | 3 (0,9) |
| Doença triarterial, n (%) | 75 (23,2) |
| Escore SYNTAX > 23, n (%) | 67 (20,7) |
| Diâmetro médio das lesões, mm | 2,9 ± 0,53 |
| Comprimento médio das lesões, mm | 27,5 ± 15 |
| Fluxo pré‐tratamento, n (%) | |
| TIMI 0 ou 1 | 248 (76,7) |
| TIMI 2 ou 3 | 75 (23,3) |
| Aspiração de trombo, n (%) | 123 (38,1) |
| Stent farmacológico, n (%) | 12 (3,8) |
| TIMI 3 pós‐procedimento, n (%) | 281 (87,0) |
| Volume de contraste, mL | 204 ± 93 |
| Radiação, mGy | 2,6 ± 1,3 |
| Uso de abciximabe, n (%) | 149 (46,1) |
| No‐reflow, n (%) | 24 (7,4) |
| Embolização distal, n (%) | 8 (2,5) |
| Reoclusão, n (%) | 4 (1,2) |
| Complicações vasculares, n (%) | 7 (2,2) |
| Nefropatia induzida pelo contraste, n (%) | 36 (11,1) |
| Uso de marca‐passo, n (%) | 36 (11,1) |
| Uso de balão intra‐aórtico, n (%) | 13 (4,1) |
TIMI: Thrombolysis in Myocardial Infarction.
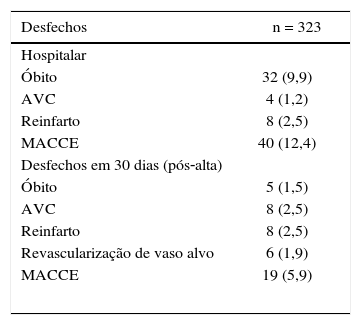
A taxa de mortalidade hospitalar foi de 9,9%. Ao analisarmos somente os pacientes que não apresentaram parada cardiorrespiratória e que chegaram ao hospital em Killip I e II, a mortalidade hospitalar foi reduzida para 4,3%, comparada à mortalidade de 52,8% dos pacientes que tiveram parada cardiorrespiratória e/ou chegam em Killip III ou IV (p < 0,01). Durante a internação, 2,5% dos pacientes apresentaram reinfarto e 2,5% deles apresentaram AVC.
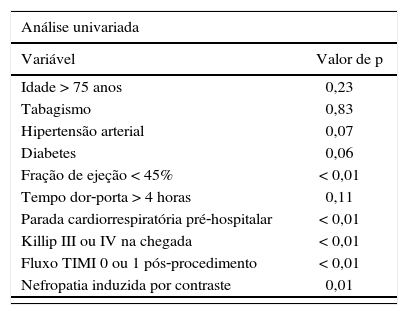
No acompanhamento de 30 dias, 8,6% dos pacientes tiveram recorrência de angina, e 7,8% deles necessitaram reinternação hospitalar por insuficiência cardíaca descompensada. Desfechos cardiovasculares combinados ocorreram em 18,3% dos pacientes (tabela 3). Foram preditores de desfechos cardiovasculares combinados neste registro as variáveis: fração de ejeção do ventrículo esquerdo < 45% (p < 0,01), Killip III ou IV na admissão (p < 0,01), assim como a ocorrência de parada cardiorrespiratória (p < 0,01), fluxo TIMI 0 ou 1 após a ICP (p < 0,01) e nefropatia induzida por contraste (p = 0,01). Destes, somente o fluxo coronariano reduzido após o procedimento (fluxos TIMI 0 ou 1) foi preditor independente de risco após análise multivariada (RR 4,91; IC95%: 1,40‐17,2; p = 0,01) (tabela 4).
Desfechos clínicos hospitalares e em 30 dias
| Desfechos | n = 323 |
|---|---|
| Hospitalar | |
| Óbito | 32 (9,9) |
| AVC | 4 (1,2) |
| Reinfarto | 8 (2,5) |
| MACCE | 40 (12,4) |
| Desfechos em 30 dias (pós‐alta) | |
| Óbito | 5 (1,5) |
| AVC | 8 (2,5) |
| Reinfarto | 8 (2,5) |
| Revascularização de vaso alvo | 6 (1,9) |
| MACCE | 19 (5,9) |
AVC: acidente vascular cerebral; MACCE: eventos cardiovasculares e cerebrovasculares maiores.
Preditores de desfechos cardiovasculares combinados em 30 dias
| Análise univariada | |
|---|---|
| Variável | Valor de p |
| Idade > 75 anos | 0,23 |
| Tabagismo | 0,83 |
| Hipertensão arterial | 0,07 |
| Diabetes | 0,06 |
| Fração de ejeção < 45% | < 0,01 |
| Tempo dor‐porta > 4 horas | 0,11 |
| Parada cardiorrespiratória pré‐hospitalar | < 0,01 |
| Killip III ou IV na chegada | < 0,01 |
| Fluxo TIMI 0 ou 1 pós‐procedimento | < 0,01 |
| Nefropatia induzida por contraste | 0,01 |
| Análise multivariada | |||
|---|---|---|---|
| Variável | RR | IC 95% | Valor de p |
| Fluxo TIMI 0 ou 1 pós‐procedimento | 4,91 | 1,40‐17,2 | 0,01 |
| Fração de ejeção < 45% | 1,56 | 0,82‐2,96 | 0,16 |
| Killip III ou IV na chegada | 2,33 | 0,91‐5,91 | 0,07 |
| Parada cardiorrespiratória pré‐hospitalar | 1,90 | 0,87‐3,04 | 0,87 |
| Nefropatia induzida por contraste | 1,91 | 0,76‐4,78 | 0,16 |
TIMI: Thrombolysis in Myocardial Infarction; RR: razão de risco; IC 95%: intervalo de confiança de 95%.
Grande parte dos dados a respeito da ICP primária origina‐se de ensaios clínicos randomizados com controle estrito dos pacientes. A extrapolação destes dados para o mundo real pode não ser representativa, especialmente em um sistema de saúde com recursos limitados como o SUS.7,8
Em nosso registro, encontramos pacientes com um risco basal muito alto, quadro clínico na admissão de maior gravidade e com maior morbimortalidade (11,5% dos pacientes em Killip IV), além de grande número de pacientes com doença multiarterial, fazendo com que fossem encontradas altas taxas de desfechos cardiovasculares combinados. Comparando nossos dados com um registro francês de pacientes com IAMCST,9 por exemplo, os pacientes do presente estudo eram mais hipertensos (63% vs. 47%), tinham mais diabetes (18% vs. 28%), houve maior proporção de tabagismo (52% vs. 43%) e maior história pregressa de AVC (6% vs. 3%). Apesar da taxa de sucesso angiográfico após a realização do procedimento (definida como fluxo TIMI 2 ou 3) ter sido de 95,9%, valor semelhante ao encontrado em grandes registros de IAM,8–11 nossa morbimortalidade foi maior, provavelmente devido ao perfil de risco aumentado de nossos pacientes. Quando analisamos somente os pacientes que não tiveram parada cardiorrespiratória e que chegaram ao hospital em Killip I e II, a mortalidade hospitalar caiu para 4,3%, semelhante aos registros supracitados. Apesar da apresentação clínica em Killip III ou IV na chegada não ter sido preditor independente de desfechos cardiovasculares combinados, observamos tendência estatística e é provável que esta variável se tornasse significativa com o aumento da amostra. Um dado preocupante visto no presente estudo (e que pode estar relacionado à maior gravidade e ao pior prognóstico do paciente) foi o longo período entre o início dos sintomas e a reperfusão coronariana. É sabido que o tempo de isquemia miocárdica está relacionado à viabilidade miocárdica após a reperfusão e aos desfechos clínicos subsequentes.3 Um estudo recente corroborou estes dados mostrando aumento de mortalidade em longo prazo, principalmente em pacientes com IAM anterior e tempo de isquemia acima de 114 minutos.12 O tempo médio de isquemia no nosso registro foi de 5,5 horas, aproximadamente 2 horas a mais que em registros de países desenvolvidos.8–11 Além de ter uma rede de tratamento de IAM mal organizada em relação aos encaminhamentos e hospitais de referência, as unidades de saúde não dispõem de fibrinolíticos, o que poderia adiantar a reperfusão coronariana e reduzir os desfechos adversos. Além disto, a trombólise pré‐hospitalar é conhecidamente benéfica, melhorando desfechos e custo‐efetividade.13 Caluza et al.14 mostraram redução de mortalidade em pacientes com IAM atendidos em uma rede de tratamento municipal contando com interpretação de eletrocardiograma por telemedicina e trombólise pré‐hospitalar. Apesar da incidência de IAM na região metropolitana de Porto Alegre ter se mantido estável nos últimos anos,1 o aumento do número de casos no último ano de análise (50% maior em 2015, em relação a 2014) se deve provavelmente a falhas do sistema de saúde, com défice de financiamento e consequente fechamento/restrição de outras emergências cardiológicas nesta cidade.
Notamos também, nesta análise, a mudança de práticas institucionais, de acordo com as novidades apresentadas na literatura. Durante o período do estudo, houve um importante aumento no uso de acesso radial para a realização das ICP. Em 2012 foi publicado o estudo RIFLE,13 que mostrou redução de mortalidade com a via de acesso radial em pacientes com IAMCST. A taxa de acesso radial dos casos envolvidos no nosso estudo em 2012 era de 41,9% e elevou‐se para 61,5% no ano seguinte, ficando atualmente em torno de 70%. Outro dado importante da análise é a redução significativa na realização de trombectomia aspirativa. As taxas, que eram de 83% em 2012, caíram de forma significativa em 2014 após a publicação do estudo TASTE,15 que sugeria uma não efetividade do dispositivo como adjuvante à ICP primária. Em 2014, foi publicado o estudo TOTAL,16 que mostrou aumento das taxas de AVC sem reduzir outros desfechos com a trombectomia de rotina. Atualmente, o procedimento ainda é realizado em 12% dos pacientes, pois, conforme orientado por diretrizes de IAM,17,18 a utilização do método ainda pode ser realizado em casos selecionados (alta carga trombótica e fluxo coronariano lentificado).
Limitações do estudoEste estudo possui limitações que são inerentes aos estudos observacionais. Alguns dados foram obtidos retrospectivamente e outros por meio ligações telefônicas, o que pode determinar informações menos fidedignas. Além disto, há limitações pelo fato de a amostra ser relativamente pequena e haver tempo curto de seguimento. No entanto, este estudo é um registro de pacientes consecutivos e não selecionados provenientes de um hospital terciário de referência no tratamento de síndromes coronarianas agudas, portanto os dados mostrados são altamente aplicáveis na prática clínica diária.
ConclusõesNo presente estudo, pacientes submetidos à intervenção coronária percutânea primária apresentaram taxas elevadas de desfechos cardiovasculares adversos, que podem ser atribuídas à apresentação clínica mais grave na admissão e ao atraso no início da terapia de reperfusão. Desta forma, o atendimento mais rápido e adequado de pacientes, por ser uma variável modificável, demanda atenção imediata do sistema de saúde.
Fonte de financiamentoFundo de Incentivo à Pesquisa e Eventos do Hospital de Clínicas de Porto Alegre.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.
A revisão por pares é de responsabilidade da Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista.