CONCEPTO
El término acromegalia deriva del griego acros (extremo) y megas (grande), y es la expresión clínica de la secreción crónica excesiva de hormona del crecimiento (GH)1. Se caracteriza por cambios somáticos progresivos y manifestaciones clínicas sistémicas. Los pacientes presentan rasgos faciales toscos, exagerado crecimiento de manos y pies e hipertrofia de tejidos blandos. También es frecuente que aquejen hiperhidrosis, osteoartritis, síndrome del túnel carpiano bilateral, astenia, alteraciones visuales, síndrome de la apnea del sueño y anomalías reproductivas.
EPIDEMIOLOGÍA
La acromegalia es una enfermedad poco frecuente, con una incidencia anual de 3-4 casos por millón de habitantes (cpm) y con una prevalencia global estimada entre 38 y 69 cpm, según las distintas series2-7, y hasta de 120 cpm en un reciente estudio realizado en Finlandia8.
En 1997, la Sociedad Española de Endocrinología y Nutrición impulsó la creación del Registro Español de Acromegalia (REA). Gracias a la colaboración de numerosos endocrinólogos de distintos centros de España, en la actualidad se dispone de una base de datos de 1.219 pacientes9. Como en cualquier registro, no es posible conocer cuántos casos no han sido comunicados, por lo que los datos disponibles, en cualquier caso, son una cifra mínima aproximada de la realidad.
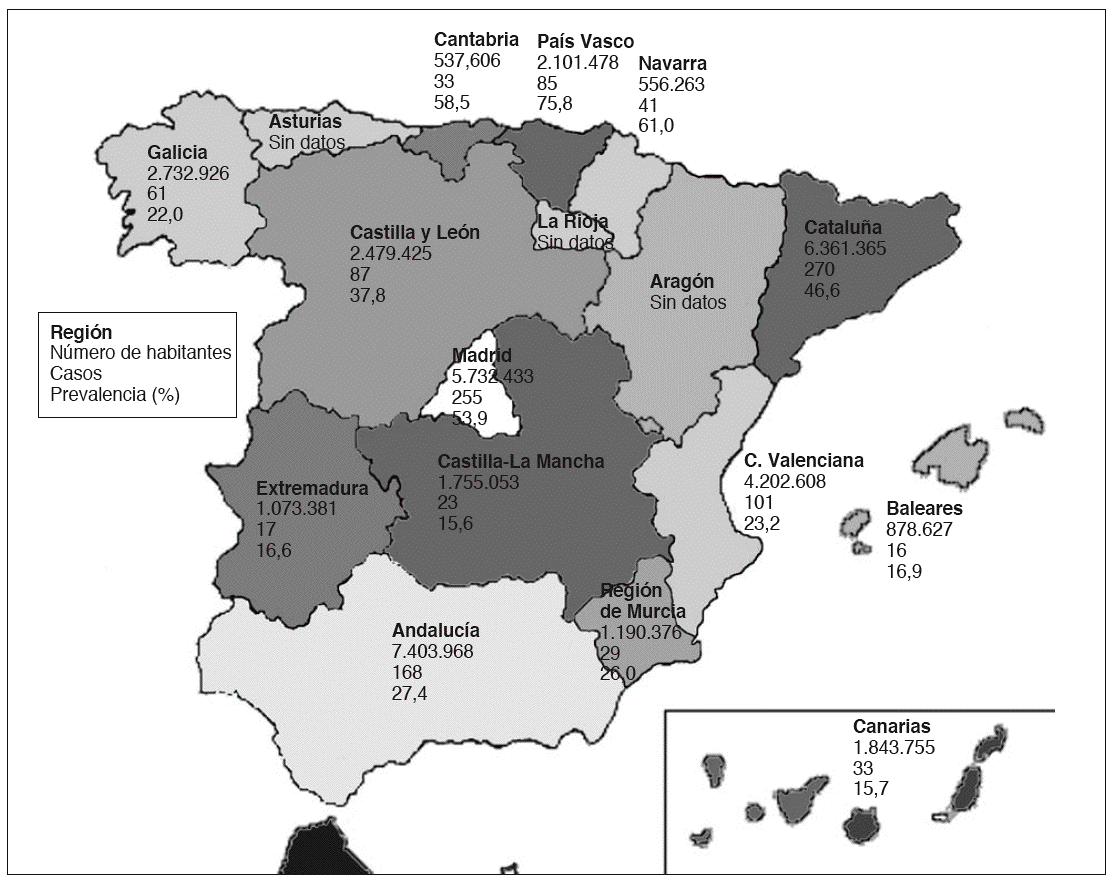
La prevalencia en España es de 36 cpm, aunque con variaciones entre las distintas comunidades autónomas (fig. 1). Estas diferencias regionales probablemente se deban al distinto grado de comunicación de los casos y la existencia de hospitales de referencia que atienden a pacientes precedentes de otras zonas geográficas para su diagnóstico, tratamiento y seguimiento, más que a diferencias regionales reales. Un ejemplo de ello es la aparente mayor prevalencia en comunidades como el País Vasco, Navarra, Madrid, Cataluña y Cantabria (entre 46 y 75 cpm), donde confluyen la presencia de centros de referencia y un mayor registro de pacientes por parte de los endocrinólogos9.
Fig. 1. Prevalencia de la acromegalia en España.
La edad media en el diagnóstico en el REA es de 45 años, similar a la de series previas de otros países (41 y 48 años)3,8,10,11. Se observa una mayor prevalencia en mujeres (60,8%), como se había descrito previamente en el País Vasco (n = 74; 65% mujeres)4 y en un reciente estudio procedente de la región inglesa de West Midlands (n = 419; 57,5% mujeres)11. Estos datos contrastan con los publicados por Beauregard et al10, que encuentran un predominio de varones (58%).
La causa más común de acromegalia es el tumor hipofisario, que fue registrado en un 98% de los pacientes (macroadenoma en el 70,4% y microadenoma en el 26%; en < 1% no se indicó el tamaño del tumor). En el 0,7% de los casos, la etiología fue la secreción ectópica de hormona liberadora de GH (GH-RH) y en el 1,3% no se indicó la causa.
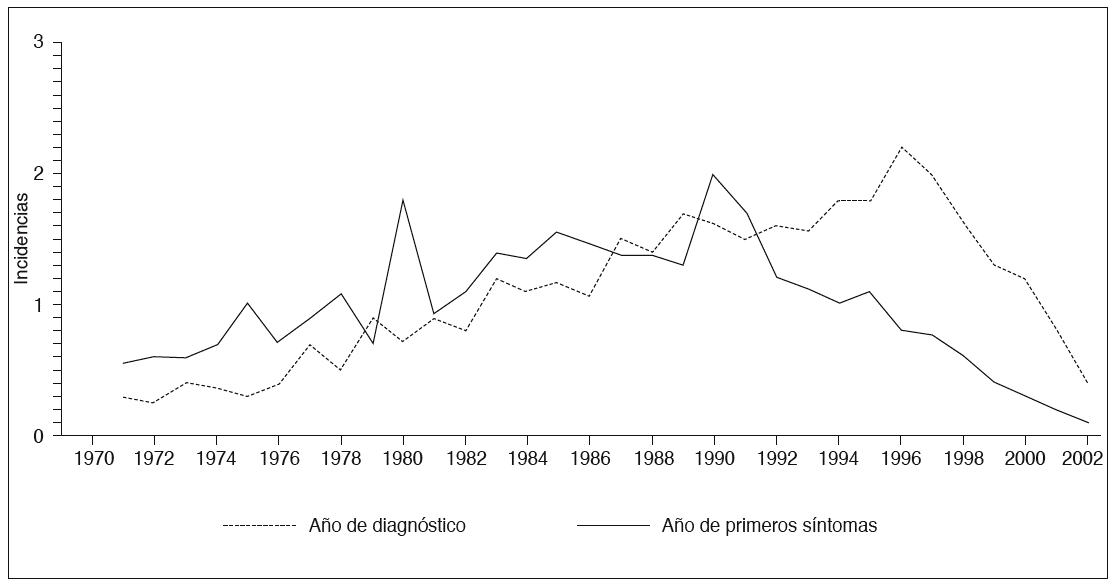
Con respecto a la presentación clínica, se observó acromegalia en el 97,3% de los pacientes y gigantismo en 2,2% (en el 0,5% no fue especificada). Retrospectivamente, el paciente refería una demora de unos 5 años en el diagnóstico tras los primeros síntomas (fig. 2).
Fig. 2. Incidencia de acromegalia desde 1970. El Registro Español de Acromegalia se inició en 1997 y coincide con la mayor incidencia (1,8); los primeros síntomas fueron referidos por los pacientes tras haberse presentado unos 5 años antes del diagnóstico (línea continua).
Tras el diagnóstico, en el 81% de los pacientes se realizó al menos una vez una intervención quirúrgica; la vía transesfenoidal fue la más utilizada. Solamente una minoría (1,5%) requirió una tercera y hasta una cuarta intervención (0,4%), cuya vía de acceso más frecuente fue la vía transcraneal. Se utilizó radioterapia en el 45% de los pacientes (convencional en el 92,7%, estereotáxica fraccionada en el 5% y radiocirugía en el 1,7%); en el 0,6% no se precisó la técnica utilizada.
Se empleó tratamiento farmacológico en el 65% de los casos: los análogos de la somatostatina (68,3%) y los agonistas dopaminérgicos (31,4%) se utilizaron especialmente en los pacientes tratados antes de 1990. Después de esta fecha, la elección del tratamiento farmacológico aumentó de un 25 a un 75%. Desde 1994, la disponibilidad de lanreótida y, posteriormente, de octreótida-LAR en España explica este incremento y, tal vez, el descenso en el uso de la radioterapia.
Criterios de curación
Actualmente, y por consenso, se consideran como criterios de curación en la acromegalia: las concentraciones séricas normales de IGF-I (de acuerdo con la edad y el sexo) y los valores de GH < 1 µg/l durante el test de sobrecarga oral de glucosa (SOG)12.
Sin embargo, en 1997, cuando se desarrolló la base de datos de REA, se acordaron los siguientes criterios de curación: GH tras SOG ¾ 2 ng/ml (µg/l) e IGF-I normal, de acuerdo con la edad y el sexo. No obstante, si el paciente presentaba uno solo de estos datos (por pérdida del otro) o una valor basal de GH < 2 ng/ml, también era incluido en el grupo de curados.
Sólo un 40,3% de los pacientes intervenidos quirúrgicamente presentó criterios de curación. Aunque es una proporción menor que la descrita en las series procedentes de centros neuroquirúrgicos experimentados10,13-19, probablemente sea más cercana a la que se obtiene la práctica clínica, debido quizá a que los centros con una menor experiencia raras veces publican sus resultados20-22. Así, se comprobaron grandes diferencias entre los distintos hospitales, de manera que en 3 centros de referencia en los que se atendió al 21,2% del total de pacientes, los índices de curación fueron del 57,8-65,4%, con una disminución de hasta un 0% en otros. Esto lleva a considerar la conveniencia de concentrar el tratamiento quirúrgico de estos pacientes en los centros con mayor probabilidad de cura, por motivos tanto deontológicos como de economía de la salud.
En cuanto a los pacientes que recibieron radioterapia, el 28,2% fue considerado como curado.
MORBIMORTALIDAD
La acromegalia activa comporta un aumento de la morbimortalidad en relación con la de la población general1,23,24.
La prevalencia de la hipertensión arterial (HTA) en la acromegalia es elevada y se considera uno de los factores pronósticos de mortalidad. Está presente en aproximadamente el 35% de los pacientes, pero varía entre un 18 y un 60%25 como resultado de los distintos criterios usados para definir la HTA, así como de la falta de ajuste a la edad, al sexo y a la etnicidad. Su prevalencia es mayor en pacientes con una enfermedad más activa que en los acromegálicos controlados y que en la población normal5. En el REA se detectó HTA en el 39,1% de los casos.
La diabetes mellitus es también más prevalente en los pacientes con acromegalia que en la población general. Oscila entre el 19 y el 56% en las diferentes series31,32. En el registro español, el 30% de los ingresados es diabético, una prevalencia mayor que la descrita en Nueva Zelanda (20%)5 y menor que la de Canadá (40%)10.
El síndrome de la apnea obstructiva del sueño afecta al 67-75% de los pacientes acromegálicos estudiados prospectivamente26, aunque en España sólo se comunicó en un 13%. Esta aparente menor prevalencia refleja, quizá, la escasa conciencia de muchos médicos acerca de este problema al no indagar sobre él ni explorar de manera específica a sus pacientes.
El aumento del riesgo de cáncer en estos pacientes ha sido ampliamente debatido27-29. Aunque no parece que el exceso de GH comporte una mayor prevalencia de neoplasias, la presencia de ambos procesos en un individuo implica un aumento de la mortalidad global y por cáncer. Si las concentraciones de GH postratamiento alcanzan una cifra ¾ 2,5 µg/l, esta mortalidad elevada desaparece23,28.
La presencia de pólipos colónicos, lesiones potencialmente premalignas, está aumentada en la población acromegálica27. En series prospectivas en las que se realizó una pancolonoscopia a los pacientes, la prevalencia fue del 9-40%27,28. En España fue del 9,5% y, sin duda, refleja el hecho de que sólo la mitad de los pacientes incluidos en el REA fue explorada mediante colonoscopia.
El cáncer colorrectal se presenta en el 1% de los pacientes. En España, su prevalencia fue similar (1,2%), al igual que para el cáncer de mama (3,1%) y el cáncer de pulmón (0,4%)1,29 (tabla 1).
Los pacientes que recibieron tratamiento con análogos de la somatostatina presentaron con más frecuencia diabetes mellitus (42%), colelitiasis (15,5%), síndrome de la apnea obstructiva del sueño (16,3%) y pólipos colónicos (13,9%). Más que un efecto de estos fármacos, probablemente se deba a la mayor actividad de la enfermedad, que obliga a iniciar tratamiento médico.
En varios estudios epidemiológicos retrospectivos se ha demostrado que la mortalidad en los pacientes con acromegalia es 2-3 veces mayor que en la población control de igual edad y sexo7,10,11,15,23,29.
La edad media de muerte en España fue de 60 años, similar a la de Nueva Zelanda (61 años)5 pero mayor que la de Canadá (41 años)10.
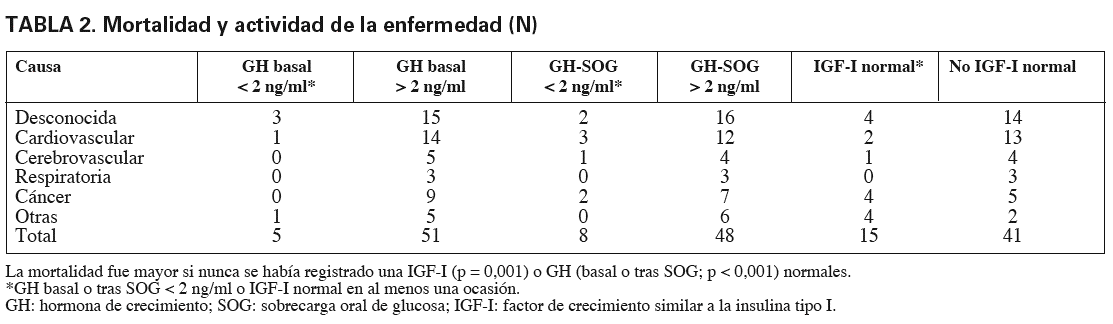
Diversos análisis muestran que aproximadamente el 60% de los pacientes acromegálicos muere por enfermedad cardiovascular, un 25% por enfermedad respiratoria y un 15% por otras enfermedades1,4,15,23,24. Las causas de fallecimiento de los pacientes acromegálicos españoles fueron similares a las comunicadas en un estudio retrospectivo realizado en el Reino Unido1, donde se constató que la principal causa era cardiovascular, con un 36,6% (similar a la del registro español, del 39,4%), seguida por el cáncer con un 22,7%, también comparable al 23,7% de nuestro registro (tabla 2).
En conclusión, gracias a la creación del REA, hoy día disponemos de datos que nos aproximan a la realidad de la acromegalia en España. La importancia del diagnóstico temprano, el tratamiento oportuno en centros especializados con altos índices de curación, la disponibilidad de nuevos tratamientos farmacológicos, el conocimiento de la comorbilidad que produce y su repercusión en la calidad de vida de estos pacientes, junto con el conocimiento de la mortalidad que comporta a edades tempranas, obliga a plantear el abordaje diagnóstico y terapéutico de la acromegalia de una manera más agresiva y basada en evidencias propias. El mayor reto actual es conseguir completar el registro con los pacientes diagnosticados cuyos médicos responsables todavía no los ha registrado en el REA, así como actualizar los datos de los pacientes ya registrados, con el fin de ampliar los datos sobre morbimortalidad a largo plazo.