Revisión de los lactantes menores de 3 meses con tuberculosis durante el periodo 1978-2014. Se diagnosticaron 8 casos (1,4% de las tuberculosis pediátricas): 3 tuberculosis congénitas, 3 sugestivas (biopsia endometrial no realizada) y 2 posnatales. La prueba de tuberculina fue negativa en 2 casos. La rentabilidad diagnóstica del cultivo (7/7, 100%) o PCR (3/3, 100%) de aspirado gástrico fue superior a la de la baciloscopia (5/8, 62%) y el test IGRA (1/3, 33%). Tres pacientes presentaron diseminación miliar y uno falleció. En conclusión, la tuberculosis en este grupo de edad es infrecuente, grave y de difícil diagnóstico. En ausencia de contactos posnatales conocidos, se recomienda descartar tuberculosis genital materna mediante biopsia endometrial.
A review was conducted on infants less than 3 months of age diagnosed with tuberculosis between 1978 and 2014. Eight patients were diagnosed (1.4% of paediatric tuberculosis cases): 3 confirmed congenital tuberculosis, 3 suspected (endometrial biopsy was not performed), and 2 postnatal tuberculosis. Tuberculin skin test was negative in two patients. Diagnostic performance of culture (7/7, 100%) and PCR (3/3, 100%) of gastric aspirates was higher than that of acid-fast bacilli smears (5/8, 62%) and IGRA test (1/3, 33%). Three patients developed miliary disease, and one died. In conclusion, tuberculosis in this age group is rare, severe, and difficult to diagnose. In cases lacking known postnatal contacts, maternal genital tuberculosis should be ruled out by endometrial biopsy.
En el lactante menor de 3 meses, la tuberculosis (TB) puede ser el resultado de una infección intrauterina o en el canal del parto (TB congénita) o de una transmisión aérea desde la madre u otro adulto bacilífero (TB posnatal). Las manifestaciones clínicas y el protocolo de actuación son similares en ambos casos1.
El diagnóstico es complejo, ya que la clínica suele ser inespecífica y atípica, son frecuentes los falsos negativos en la prueba de tuberculina (PT) y la sensibilidad de los test de liberación de interferón gamma (IGRA) es menor que en niños mayores2. El tratamiento es el mismo que en el lactante mayor de 3 meses, pero existen muy escasos datos farmacológicos que validen su seguridad o eficacia por debajo de esta edad3. El riesgo de formas clínicas graves o diseminadas es muy alto, lo que se traduce en una elevada morbimortalidad4.
A pesar de su gravedad, existen muy pocas series en la literatura sobre TB en recién nacidos y lactantes pequeños. El objetivo de nuestro estudio fue describir las características clínicas, métodos de diagnóstico, tratamiento y evolución de los pacientes menores de 3 meses diagnosticados de TB en nuestro centro.
Pacientes y métodosSe revisaron las historias clínicas de los lactantes menores de 3 meses diagnosticados de TB en el Hospital Universitario La Paz entre el 1 de enero de 1978 y el 31 de diciembre de 2014. Se recogieron datos clínicos, epidemiológicos, radiológicos, microbiológicos y sobre la evolución y tratamiento.
Se diagnosticó de enfermedad tuberculosa a aquellos lactantes que presentaron datos clínicos, radiológicos o epidemiológicos sugestivos de TB y cultivo o reacción en cadena de la polimerasa (PCR) positivos para Mycobacterium tuberculosis (MBTB) en el paciente o en el caso índice (técnica GeneXpert MTB/RIF®).
Se consideró PT positiva a la induración ≥5mm a las 48-72 horas de la administración intradérmica de 2 unidades/0,1ml de tuberculina RT-23 (Statens Serum Institute, Copenhague, Dinamarca)2. Se realizó IGRA en los pacientes diagnosticados posteriormente al año 2008, utilizando en todos los casos el test QuantiFERON®-TB Gold In-Tube (Cellestis Limited, Carnegie, Victoria, Australia) según las recomendaciones de los CDC5,6.
Se definió TB congénita según los criterios de Cantwell7: lesiones de TB confirmadas y al menos uno de los siguientes: síntomas en la primera semana de vida, complejo primario o granulomas caseificantes hepáticos, infección de la placenta o del tracto genital materno o exclusión de transmisión postnatal mediante un exhaustivo estudio de contactos.
Para la recogida y análisis de los datos se utilizó el programa Excel (Microsoft, Redmond, EE. UU.).
ResultadosDurante el periodo de estudio se diagnosticaron 555 casos de TB en menores de 14 años. De ellos, 8 fueron lactantes menores de 3 meses, representando el 1,4% de los casos pediátricos de TB.
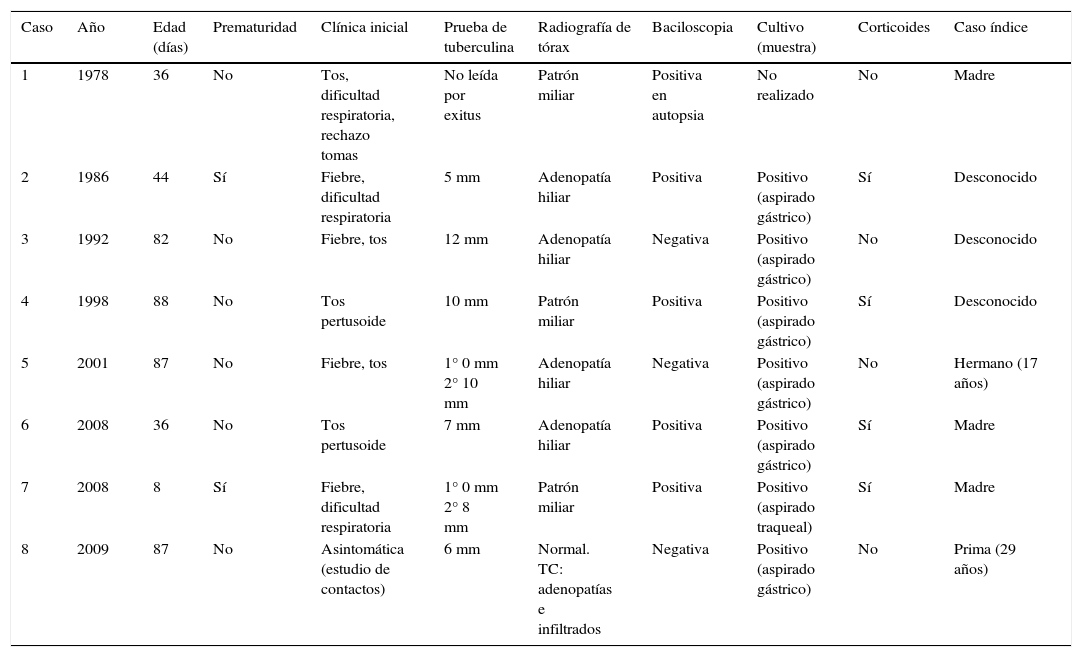
Las principales características de los pacientes se recogen en la tabla 1. La mediana de edad en el momento del diagnóstico fue de 63 días (rango intercuartílico 36-87 días). Cinco eran hijos de inmigrantes marroquíes y 3 eran hijos de españoles. Solo un paciente estaba asintomático y se diagnosticó durante la realización de un estudio de contactos. En el resto de casos no se conocían antecedentes epidemiológicos de TB en el momento del debut clínico. En ninguno se sospechó TB como diagnóstico inicial (3 infecciones respiratorias de vías bajas, 3 sepsis, una tos ferina). El tiempo desde el inicio de la sintomatología hasta el diagnóstico en estos casos osciló entre 2-6 semanas.
Características de los lactantes menores de 3 meses con tuberculosis
| Caso | Año | Edad (días) | Prematuridad | Clínica inicial | Prueba de tuberculina | Radiografía de tórax | Baciloscopia | Cultivo (muestra) | Corticoides | Caso índice |
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 1978 | 36 | No | Tos, dificultad respiratoria, rechazo tomas | No leída por exitus | Patrón miliar | Positiva en autopsia | No realizado | No | Madre |
| 2 | 1986 | 44 | Sí | Fiebre, dificultad respiratoria | 5 mm | Adenopatía hiliar | Positiva | Positivo (aspirado gástrico) | Sí | Desconocido |
| 3 | 1992 | 82 | No | Fiebre, tos | 12 mm | Adenopatía hiliar | Negativa | Positivo (aspirado gástrico) | No | Desconocido |
| 4 | 1998 | 88 | No | Tos pertusoide | 10 mm | Patrón miliar | Positiva | Positivo (aspirado gástrico) | Sí | Desconocido |
| 5 | 2001 | 87 | No | Fiebre, tos | 1° 0 mm 2° 10 mm | Adenopatía hiliar | Negativa | Positivo (aspirado gástrico) | No | Hermano (17 años) |
| 6 | 2008 | 36 | No | Tos pertusoide | 7 mm | Adenopatía hiliar | Positiva | Positivo (aspirado gástrico) | Sí | Madre |
| 7 | 2008 | 8 | Sí | Fiebre, dificultad respiratoria | 1° 0 mm 2° 8 mm | Patrón miliar | Positiva | Positivo (aspirado traqueal) | Sí | Madre |
| 8 | 2009 | 87 | No | Asintomática (estudio de contactos) | 6 mm | Normal. TC: adenopatías e infiltrados | Negativa | Positivo (aspirado gástrico) | No | Prima (29 años) |
Dos lactantes presentaron PT negativa inicial, pero el resultado fue positivo al repetirla 8 semanas después. Se realizó QuantiFERON®-TB Gold In-Tube en 3 casos, con un resultado positivo y 2 indeterminados por defecto de activación linfocitaria en el control positivo o mitógeno. En 3 casos se realizó PCR de MBTB en jugo gástrico o aspirado bronquial, siendo positiva en todos ellos. Se realizó estudio de resistencias en 6 pacientes, sin aislarse ninguna cepa resistente. El caso 1 falleció por insuficiencia respiratoria refractaria al tratamiento en las primeras 24 horas del ingreso y el diagnóstico fue confirmado en la necropsia. En los otros 7 pacientes, la duración mediana del ingreso fue de 33 días (rango intercuartílico 17-132 días). Todos ellos recibieron tratamiento estándar con buena tolerancia: isoniazida, rifampicina, pirazinamida y un aminoglucósido (estreptomicina o amikacina) durante 2 meses, seguido de isoniazida y rifampicina durante 7 meses en los casos con afectación exclusivamente pulmonar y 10 meses en los 2 pacientes con diseminación miliar. Ningún paciente presentó toxicidad farmacológica. Todos evolucionaron favorablemente, sin presentar ninguna participación meníngea ni secuelas.
Respecto al momento de adquisición de la enfermedad, en 2 pacientes (casos 5 y 8) se confirmó transmisión posnatal a partir de un adulto bacilífero conviviente. Otros 3 lactantes (casos 1, 6 y 7) cumplían criterios de TB congénita. En el caso 1 se aisló MBTB en muestras pulmonares y hepáticas obtenidas en la necropsia. Tras el fallecimiento del paciente, su madre desarrolló una TB diseminada con afectación meníngea. En los pacientes 6 y 7 se demostró en el estudio de contactos TB genital materna por biopsia endometrial (endometritis granulomatosa y PCR positiva para MBTB). Los casos 2, 3 y 4 fueron muy sugestivos de TB congénita al no identificarse caso índice bacilífero en el estudio de contactos. Las 3 madres presentaban PT positiva con radiografía de tórax normal, y una de ellas tenía antecedentes de abortos de repetición. Sin embargo, no pudo demostrarse TB genital materna al no realizarse biopsia endometrial ni estudio anatomopatológico de la placenta.
DiscusiónLa TB es poco frecuente en el lactante menor de 3 meses, pero potencialmente muy grave. Este curso agresivo se ha relacionado con la inmadurez del sistema inmune, la baja sospecha clínica inicial y el retraso en el diagnóstico1,4. Se estima que sin tratamiento entre el 10 y el 20% de los lactantes con TB desarrollan meningitis o diseminación miliar8. En la TB neonatal no tratada el desarrollo de formas graves es aún más frecuente y la mortalidad se aproxima al 100%, especialmente en las formas congénitas9. La sospecha diagnóstica es especialmente importante cuando no existen antecedentes epidemiológicos conocidos. Los síntomas de la TB neonatal son inespecíficos, y la fiebre puede no estar presente1. Por tanto, debemos considerar la TB en el diagnóstico diferencial de los lactantes menores de 3 meses con sepsis o neumonía con cultivos bacterianos negativos y mala evolución clínica o en aquellos con tos pertusoide prolongada sin linfocitosis, especialmente si sus madres proceden de áreas de alta endemia de TB.
Las alteraciones radiológicas son muy frecuentes en este grupo de edad, apareciendo principalmente adenopatías y patrón miliar, aunque se han descrito también formas intersticiales, nodulares e incluso cavitadas10,11. Ningún paciente presentó meningitis, aunque siempre debe descartarse ya que está descrita en el 11- 22% de los niños9,10.
Respecto a las técnicas diagnósticas, la PT fue positiva al diagnóstico en 5 de 7 pacientes (71%), aunque la literatura refleja porcentajes de reactividad inferiores al 20%9,10. Probablemente el retraso diagnóstico en nuestros pacientes puede haber contribuido a esta elevada tasa de positividad. Los 2 pacientes que presentaron PT inicial negativa la positivizaron posteriormente, lo que pone de manifiesto su valor diagnóstico y la necesidad de repetirla en caso de sospecha clínica. En cuanto a los IGRA, se realizaron en 3 casos pero solo en uno contribuyeron al diagnóstico. En la literatura existen pocos datos sobre la rentabilidad de estas técnicas en lactantes pequeños, pero parecen tener menor sensibilidad y mayor tasa de resultados indeterminados que en niños mayores12,13. Por el contrario, el rendimiento de los estudios microbiológicos es alto14.
En nuestra serie encontramos 3 TB congénitas confirmadas, 3 sospechosas y solo 2 TB posnatales, a pesar de que la TB adquirida tras el nacimiento se considera más frecuente11. En ningún lactante con TB congénita se había diagnosticado la enfermedad materna durante el embarazo. Esta situación puede ocurrir si la madre desarrolla los síntomas en el puerperio o padece TB genital, debido a la inespecificidad o ausencia de síntomas generales. Por tanto, en neonatos con TB cuyas madres presenten PT positiva con radiografía de tórax normal y el resto del estudio familiar sea negativo, se recomienda la realización de biopsia endometrial7,11. Esto es especialmente importante en hijos de inmigrantes procedentes de países de alta endemia tuberculosa concebidos mediante fecundación in vitro, ya que la TB genital es una causa frecuente de esterilidad tubárica15.
FinanciaciónNo se ha recibido financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.