El género Curvularia incluye hongos filamentosos dematiáceos cada vez más reconocidos como patógenos en pacientes inmunocomprometidos. Las entidades clínicas más comunes con las que se asocia este hongo son la sinusitis alérgica, la infección cutánea y la queratitis. En este trabajo se describe el primer caso descrito en España de infección cutánea por Curvularia pallescens y su tratamiento.
Caso clínicoUn varón de 68 años con antecedente de trasplante pulmonar acudió al servicio de dermatología por presentar una lesión cutánea en la rodilla de 6 meses de evolución. Se realizó una biopsia cutánea para estudio. La histopatología mostró una intensa reacción inflamatoria inespecífica en la dermis y mediante la tinción de Grocott y ácido peryódico de Schiff se observaron abundantes hifas septadas y esporas en la dermis. El cultivo de la muestra reveló un hongo filamentoso cuyo examen microscópico permitió identificar el género como Curvularia. Mediante espectrometría de masas MALDI-TOF e identificación molecular, el hongo finalmente se identificó como Curvularia pallescens. Se realizó resección quirúrgica de la lesión y el paciente recibió tratamiento con posaconazol, con resolución clínica de la lesión.
ConclusionesEl género Curvularia debe ser considerado un agente causal de micosis subcutáneas en pacientes inmunodeprimidos. Este caso clínico constituye el primero descrito en España producido por esta especie, el cual presentó buena respuesta clínica tras resección quirúrgica y tratamiento con posaconazol.
Curvularia is a filamentous dematiaceous fungus increasingly recognized as a pathogen in immunocompromised patients. The most common clinical entities associated with this fungus are allergic sinusitis, cutaneous infection and keratitis. In this article, a report on the first clinical case of Curvularia pallescens cutaneous infection in Spain and its treatment is described.
Case reportA 68 year-old man with a history of lung transplantation presented to Dermatology Unit due to a skin lesion in the knee that had been evolving for 6 months. A skin biopsy was performed for its study. In the histopathological study, an intense and non-specific inflammatory reaction in the dermis was observed, and with Grocott stain and periodic acid Schiff abundant septate hyphae and spores were found in the dermis. The culture of the sample revealed a filamentous fungus whose microscopic examination allowed to identify the genus as Curvularia. Using MALDI-TOF mass spectrometry and molecular identification, the fungus was finally identified as Curvularia pallescens. The patient underwent surgical resection of the lesion and was treated with posaconazole, evolving favorably.
ConclusionsThe species of Curvularia should be considered causal agents of fungal skin infections in immunosuppressed patients. This clinical case, which showed good clinical response after surgical resection and treatment with posaconazole, is the first described in Spain due to this species.
El género Curvularia incluye hongos filamentosos dematiáceos o de pigmentación oscura que causan infecciones denominadas feohifomicosis. Son hongos presentes en el medio ambiente que se encuentran en el suelo, la madera y los restos vegetales en descomposición4. Raramente son causa de infecciones en el ser humano, sin embargo, debido a las crecientes poblaciones de pacientes inmunocomprometidos, incluidos los receptores de trasplante de órganos sólidos, estos hongos son cada vez más reconocidos como patógenos del ser humano24. Curvularia lunata ha sido la especie clínica más frecuentemente reportada, pero se han publicado casos clínicos de otras especies como Curvularia americana, Curvularia brachyspora, Curvularia chlamydospora, Curvularia clavata, Curvularia hominis, Curvularia inaequalis, Curvularia muehlenbeckiae, Curvularia pallescens, Curvularia pseudolunata, Curvularia senegalensis y Curvularia verruculosa7,17,19,22. Las presentaciones clínicas más frecuentes de esta micosis son la sinusitis alérgica, la infección subcutánea y la queratitis21. También se han descrito onicomicosis, peritonitis en pacientes en diálisis, endocarditis, neumonía, infecciones del sistema nervioso central e infecciones diseminadas2. Presentamos el primer caso descrito en España de infección cutánea, y su tratamiento por C. pallescens en un paciente inmunodeprimido.
Caso clínicoUn varón español de 68 años, receptor de trasplante pulmonar 2 años antes, acudió al servicio de dermatología por una lesión violácea en la rodilla de 6 meses de evolución. Desde el trasplante recibía como tratamiento inmunosupresor micofenolato, tacrolimus y prednisona oral. No recordaba antecedentes de traumatismo sobre la zona de la lesión ni contacto con el suelo o materia vegetal. Se hallaba en buen estado general, afebril y sin signos ni síntomas respiratorios. En el examen clínico presentaba una placa eritemato-violácea de 3×2cm en la rodilla derecha, levemente infiltrada, con úlceras crateriformes sobre una superficie friable y aspecto verrucoso. Por encima de esta lesión principal se apreciaban también dos pápulas violáceas (fig. 1A). No tenía adenopatías palpables, lesiones en mucosas ni uñas. Se realizó una biopsia cutánea de la lesión para estudio histopatológico y cultivo de micobacterias y hongos.
En el estudio histopatológico se observó una intensa reacción inflamatoria inespecífica en la dermis (fig. 2A). La tinción de Grocott (fig. 2B) y el ácido peryódico de Schiff (fig. 2C) reveló la presencia de abundantes hifas septadas y esporas en la dermis. Se sembró la muestra de la biopsia en agar sangre, agar chocolate, agar Sabouraud-cloranfenicol y caldo de tioglicolato. A los 7 días de incubación se obtuvo el crecimiento de un hongo filamentoso de una coloración de marrón a marrón oscuro con un reverso negro en agar Sabouraud-cloranfenicol (fig. 3A). También había crecido en agar sangre, agar chocolate y caldo de tioglicolato.
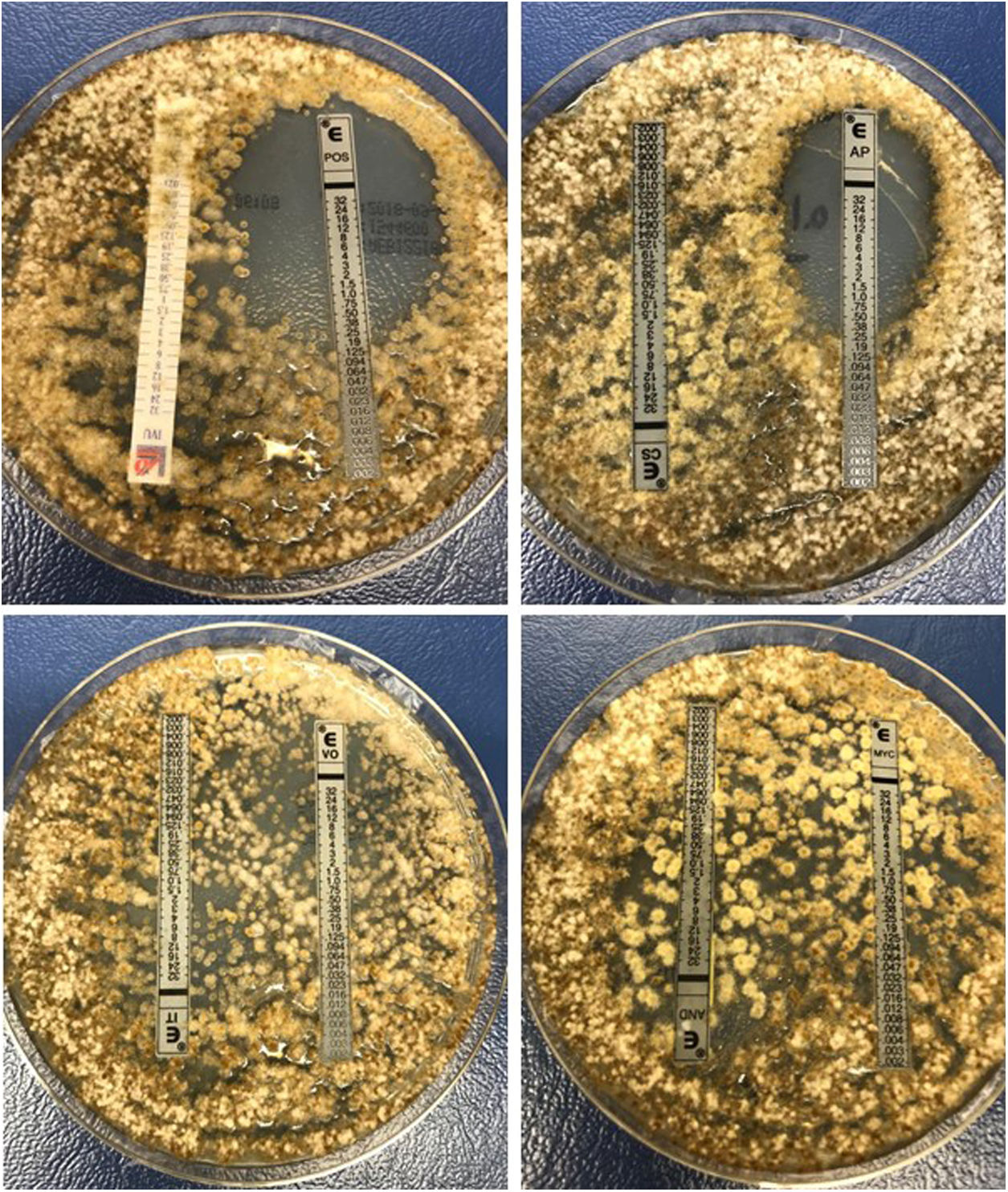
Mediante la tinción de azul de lactofenol del aislamiento se observó en el examen microscópico la presencia de hifas septadas de color pardo con conidióforos erectos, rectos a flexuosos, septados, a menudo geniculados (fig. 3B). Los conidios eran elipsoidales, a menudo curvados o de forma semilunar, redondeados en los extremos o, a veces, estrechos ligeramente hacia la base, de color marrón pálido a marrón oscuro, con 3-5 septos, y pared conidial lisa a verrucosa. Este examen microscópico permitió la identificación presuntiva del hongo como Curvularia. Mediante espectrometría de masas MALDI-TOF el hongo fue identificado por su perfil proteico como C. pallescens, con un score de 1.877. Finalmente se realizó una identificación molecular en el Parque Científico de Madrid mediante la secuenciación de la región ITS, que confirmó la identificación de C. pallescens. Se realizó la determinación de la sensibilidad a los antifúngicos mediante el método E-test® (bioMérieux, Marcy-l’Étoile, Francia) en medio agar RPMI (bioMérieux) y mediante el método de microdilución en caldo siguiendo la metodología del Clinical and Laboratory Standards Institute (CLSI)18.
Hay muy pocos datos disponibles y todavía no existe un método estándar para las pruebas de sensibilidad in vitro del género Curvularia, y tampoco se han establecido actualmente puntos de corte epidemiológicos (ECVs) para los hongos dematiáceos, por lo que hemos considerado en función de la literatura científica existente26 que una CMI≤1μg/ml sería considerada un indicador de sensibilidad potencial para los diferentes antifúngicos. Según este criterio, el aislamiento de C. pallescens mostró resistencia a fluconazol (CMI≥32μg/ml), itraconazol (CMI≥32μg/ml), voriconazol (CMI≥32μg/ml), isavuconazol (CMI≥32μg/ml), anidulafungina (CMI≥32μg/ml), caspofungina (CMI≥32μg/ml) y micafungina (CMI≥32μg/ml), y sensibilidad a posaconazol (CMI: 0,25μg/ml) y anfotericina B (CMI: 0,25μg/ml) (fig. 4).
Al revisar al paciente un mes después la lesión había cambiado de aspecto; era una placa violácea más oscura, sangrante, formada por múltiples y pequeños nódulos rojo-vinosos (fig. 1B). Se realizó una tomografía axial computarizada de tórax, cultivo de esputo y hemocultivos que descartaron afectación pulmonar y sistémica.
Con el diagnóstico de micosis cutánea por Curvularia pallescens en un paciente inmunodeprimido, se realizó resección quirúrgica de la lesión y tratamiento con posaconazol, 100 mg cada 8 h durante 9 meses, con resolución de la lesión (fig. 1C).
DiscusiónLas especies del género Curvularia colonizan el suelo y la vegetación e infectan al ser humano a través de inoculación traumática en la piel o en los ojos2. Las infecciones por este género se describen cada vez con más frecuencia y ha aumentado el número de especies involucradas y de formas clínicas con las que se manifiestan21. Dentro del espectro clínico de las enfermedades producidas por Curvularia se encuentran las infecciones cutáneas, sobre todo en pacientes inmunodeprimidos como los pacientes receptores de trasplante de órganos sólidos, pacientes VIH/sida, o pacientes con diagnóstico de enfermedades reumatológicas o dermatológicas graves que reciben tratamiento crónico con corticosteroides y/o inmunosupresores11,16.
Las especies patógenas comúnmente reportadas de Curvularia son C. lunata, C. geniculata y C. pallescens. Aunque la especie más frecuentemente aislada es C. lunata, se han descripto otras nuevas especies de importancia clínica: C. chlamydospora, C. hominis, C. brachyspora, C. clavata, C. inequalis, C. muehlenbeckiae, C. senegalensis y C. verruculosa7,14. El género Curvularia se ha asociado con diversas entidades clínicas como queratitis, endoftalmitis, sinusitis, infecciones cutáneas y onicomicosis, así como enfermedad diseminada en pacientes inmunodeprimidos2,21. En nuestro conocimiento, este es, en España, el cuarto caso notificado de infección por Curvularia y el primero de micosis subcutánea causado por C. pallescens. Los casos ya descritos se tratan de dos queratitis12,20 y una sinusitis alérgica crónica por Curvularia8. En la revisión de la literatura mundial hemos encontrado otros cinco casos de infecciones por C. pallescens: tres infecciones subcutáneas1,3, una infección en un paciente en diálisis peritoneal6 y, por último, una infección diseminada9,15.
Las lesiones por C. pallescens pueden ser únicas o múltiples, aunque lo más frecuente es encontrar lesiones únicas que forman placas eritemato-violáceas infiltrativas, verrucosas o ulceradas con tendencia al sangrado4,5. Se producen a cualquier edad y tienen predilección por las extremidades, a menudo tras inoculación traumática21,23,25. El diagnóstico de la infección cutánea por Curvularia se basa en la sospecha clínica, el estudio histopatológico y el cultivo micológico. Para la correcta y definitiva identificación de las cepas aisladas en el cultivo es necesaria la realización de técnicas moleculares de secuenciación.
El tratamiento de la infección cutánea por Curvularia en pacientes inmunodeprimidos no está estandarizado, ya que son muy escasos los datos de sensibilidad antifúngica de este género. La mayoría de los aislamientos clínicos son resistentes a fluconazol y 5-fluorocitosina, y muestran un perfil de sensibilidad variable a anfotericina B, itraconazol, posaconazol, voriconazol, caspofungina, micafungina y anidulafungina14. Los datos existentes apoyan que la anfotericina B y el posaconazol son los antifúngicos que presentan menores valores CMI in vitro frente a las diferentes especies de Curvularia. En la actualidad se recomienda la combinación de un azol oral durante meses y la exéresis, ya que es frecuente el fracaso terapéutico si solo se utilizan antifúngicos10,13. Nuestro aislamiento mostró resistencia in vitro a itraconazol, voriconazol, isavuconazol y todas las candinas. Anfotericina B y posaconazol fueron los únicos antifúngicos activos in vitro, lo cual coincide con la literatura existente. Con estos datos se optó por la exéresis quirúrgica y el tratamiento con posaconazol durante 9 meses, y se monitorizaron los posibles efectos adversos del tratamiento y la evolución de la lesión.
Es importante conocer estas micosis emergentes para poder sospecharlas clínicamente y llegar a un diagnóstico correcto. El aislamiento en el cultivo de un hongo ambiental como Curvularia debe confirmarse mediante la observación de hifas pigmentadas en el estudio micológico directo e histopatológico para darle valor al diagnóstico. En definitiva, describimos el primer caso en nuestro país de una infección cutánea por C. pallescens, que fue tratada con éxito con resección quirúrgica y posaconazol oral.