La anisocoria o asimetría pupilar es una entidad que puede suponer un reto diagnóstico en los Servicios de Urgencias o en consultas de Neurología u Oftalmología debido a su amplio diagnóstico diferencial. Ante un paciente con anisocoria descartaremos la exposición a tóxicos, cirugía o el empleo de colirios con acción anticolinérgica. Será fundamental diferenciar cuál es la pupila alterada, valorar su reactividad a la luz y examinar otros signos como ptosis u oftalmoparesia. La valoración oftalmológica permitirá detectar alteraciones en la agudeza visual o aumento de la presión intraocular de la cámara anterior. La midriasis benigna episódica (MUBE) es una de las causas que debemos tener presentes y su diagnóstico es de exclusión1–4. MUBE consiste en episodios de midriasis unilateral con respuesta conservada o disminuida a la luz, asociando o no cefalea ipsilateral. Es un fenómeno autolimitado y no asociado a otra disfunción neurológica5. Describimos el caso de una paciente de 19 años que acudió a Urgencias por midriasis unilateral derecha y cefalea ipsilateral. La paciente tenía antecedente de migraña episódica de baja frecuencia sin aura (cefalea hemicraneal pulsátil izquierda con fotofobia, fonofobia y náuseas). Entre sus antecedentes destacaba el tratamiento con anticonceptivos orales, hábito tabáquico y antecedentes familiares de migraña. Consultaba por cefalea de inicio agudo periorbitaria derecha opresiva de intensidad moderada, asociando sensación disestésica en territorio trigeminal ipsilateral, visión borrosa, fotofobia y náuseas de 12h de evolución. El motivo de acudir a Urgencias era la visión borrosa y la persistencia de cefalea pese a analgesia convencional. En la exploración se objetivaban mioquimias en el párpado derecho, midriasis unilateral arreactiva a luz sin oftalmoparesia ni diplopía. Debido a la instauración brusca del cuadro, así como a una midriasis arreactiva se solicita TAC cerebral y angio-TAC, siendo el resultado de los mismos normal. La analítica de sangre incluyendo autoinmunidad y el estudio del LCR fueron normales, descartando también xantocromía. La RM cerebral y la angio-RM fueron anodinas. La paciente fue tratada con analgesia intravenosa y antieméticos. Durante el ingreso se descartó también la presencia de patología oftalmológica, incluyendo test de pilocarpina. La evolución de la paciente fue favorable, remitiendo la cefalea y la anisocoria de forma progresiva con una duración de los síntomas de 96h. En el momento del alta la paciente estaba asintomática. La evolución de la paciente se muestra en la figura 1. La mayor parte de los casos descritos en la literatura son pacientes jóvenes, con predominio femenino y antecedentes personales y/o familiares de migraña1–3. En la tabla 1 se resumen las principales características de los casos revisados. Aunque la mayoría presentan de forma concomitante un ataque de migraña, existen casos sin cefalea asociada1. La paciente presentaba visión borrosa y fotofobia, que son síntomas frecuentemente reportados1–3. Dado que el diagnóstico diferencial incluye neuritis óptica desmielinizante, neuritis óptica isquémica, arteritis de células gigantes, ictus isquémico, hemorragia, infecciones, traumatismos, disección de arteria carótida interna o aneurismas de la arteria carótida intracraneal o arteria comunicante posterior1–3, parece adecuado realizar pruebas complementarias incluyendo analítica, RM cerebral y estudio vascular mediante angio-TC o angio-RM1. Se han descrito casos de ataque agudo de glaucoma de ángulo estrecho con clínica similar a MUBE, por lo que su exclusión será imprescindible, especialmente en caso de iniciar tratamiento preventivo con amitriptilina, topiramato o zonisamida dado que podría precipitar los ataques de glaucoma6. En relación con su origen, ya en 1998 se proponía su relación con el sistema nervioso autónomo, debatiendo si la alteración pupilar era debida a una hiperactividad del sistema nervioso simpático, que dilata la pupila, o a una hipofunción del sistema nervioso parasimpático, que la contrae7,8. Se han descrito variantes de migraña como la migraña oftalmopléjica (MO)9–12. La versión tres de la International Classification of Headache Disease de 2018 (ICHD-III) la reclasifica como una neuropatía oftalmopléjica dolorosa recurrente (NODR)13. Consiste en episodios reiterados de parálisis de uno, dos o tres nervios oculomotores (habitualmente el tercer nervio craneal) con cefalea ipsilateral14,15. Una de sus características diferenciales es la presencia de realce con contraste o hiperintensidad en secuencias T2 y FLAIR de la RM cerebral en la salida proximal del tercer nervio craneal a nivel del troncoencéfalo, que nuestra paciente no presentaba. En este sentido MUBE ha sido propuesta como una variante de MO o NODR11,15 con una afectación selectiva de las fibras parasimpáticas del tercer nervio craneal, proponiendo una disfunción ciliar ganglionar como mecanismo subyacente y dando lugar al término de migraña ciliar gangliopléjica11.
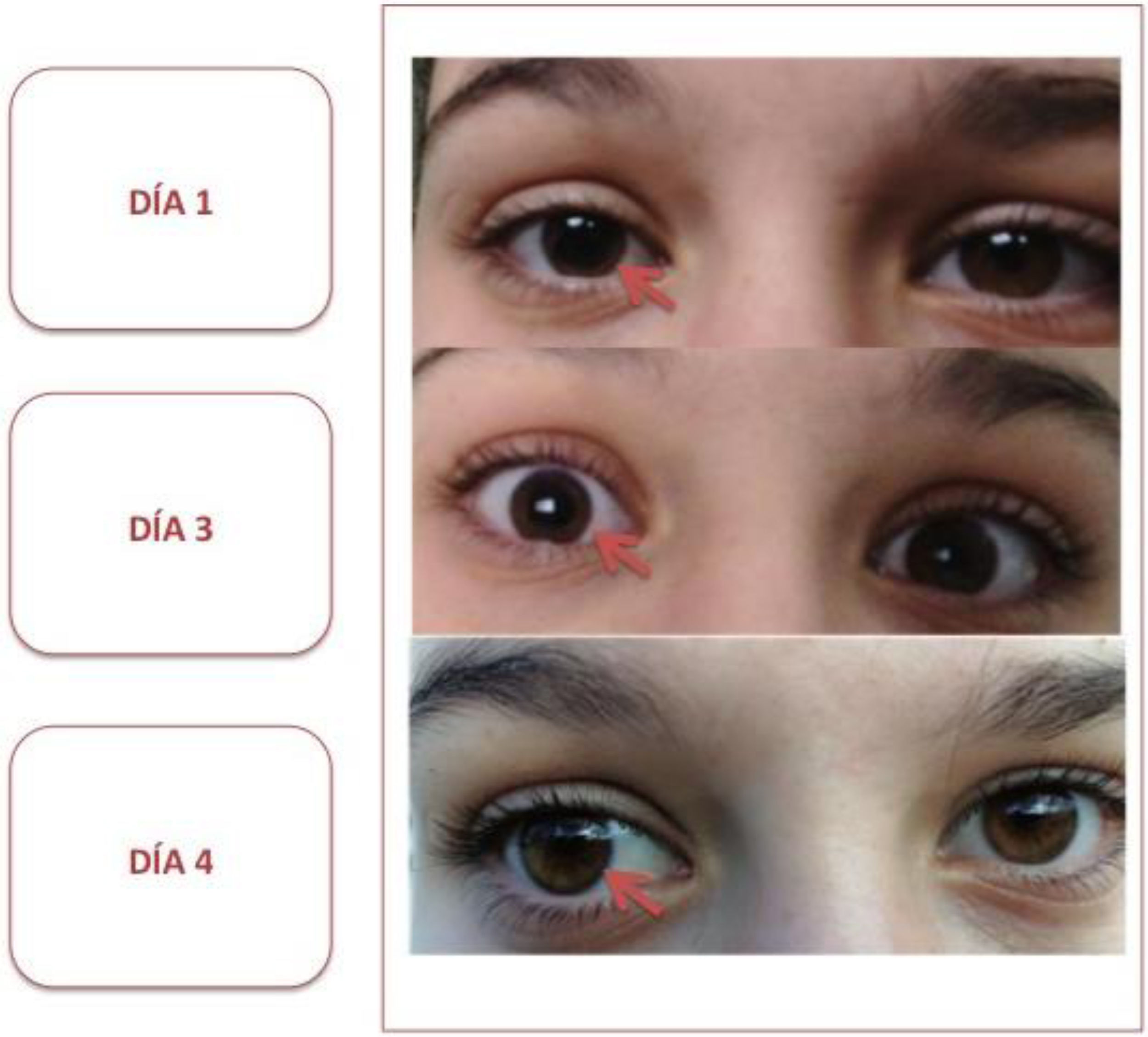
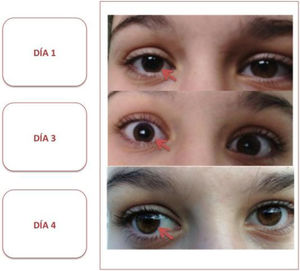
Se muestra la evolución de la anisocoria que presentaba la paciente a lo largo del ingreso. El día 1 corresponde a su llegada a Urgencias, donde se objetivaba una clara anisocoria con pupila midriática derecha, arreactiva a la luz. El día 3 corresponde a su estancia en planta, persistiendo anisocoria, aunque menos llamativa y con respuesta a la luz presente. El día 4 corresponde al momento del alta. Se aprecia una reducción progresiva y significativa del tamaño de la pupila derecha, siendo isocóricas y normorreactivas a la luz en el momento del alta.
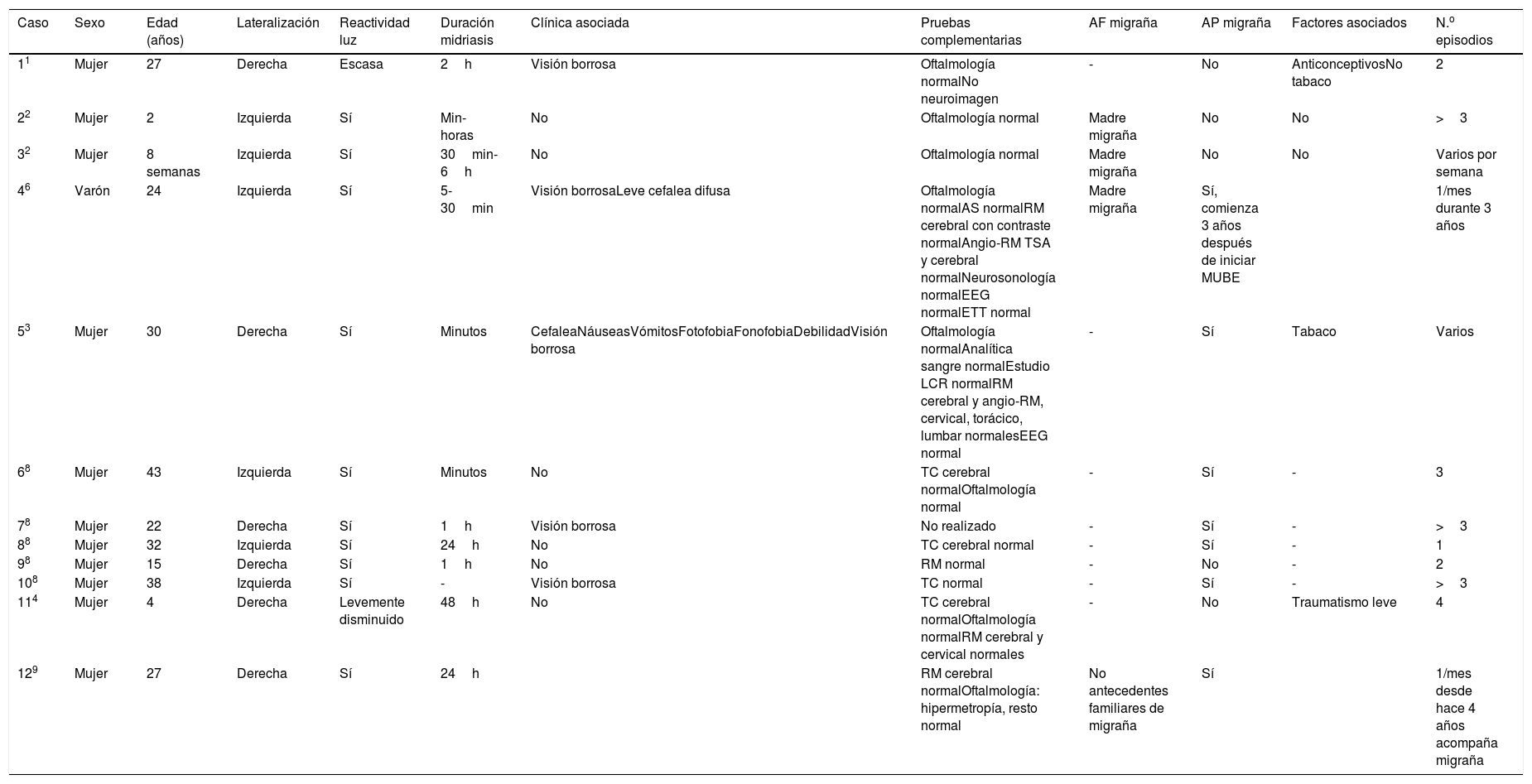
Resumen de las características clínicas de los casos revisados
| Caso | Sexo | Edad (años) | Lateralización | Reactividad luz | Duración midriasis | Clínica asociada | Pruebas complementarias | AF migraña | AP migraña | Factores asociados | N.o episodios |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 11 | Mujer | 27 | Derecha | Escasa | 2h | Visión borrosa | Oftalmología normalNo neuroimagen | - | No | AnticonceptivosNo tabaco | 2 |
| 22 | Mujer | 2 | Izquierda | Sí | Min-horas | No | Oftalmología normal | Madre migraña | No | No | >3 |
| 32 | Mujer | 8 semanas | Izquierda | Sí | 30min-6h | No | Oftalmología normal | Madre migraña | No | No | Varios por semana |
| 46 | Varón | 24 | Izquierda | Sí | 5-30min | Visión borrosaLeve cefalea difusa | Oftalmología normalAS normalRM cerebral con contraste normalAngio-RM TSA y cerebral normalNeurosonología normalEEG normalETT normal | Madre migraña | Sí, comienza 3 años después de iniciar MUBE | 1/mes durante 3 años | |
| 53 | Mujer | 30 | Derecha | Sí | Minutos | CefaleaNáuseasVómitosFotofobiaFonofobiaDebilidadVisión borrosa | Oftalmología normalAnalítica sangre normalEstudio LCR normalRM cerebral y angio-RM, cervical, torácico, lumbar normalesEEG normal | - | Sí | Tabaco | Varios |
| 68 | Mujer | 43 | Izquierda | Sí | Minutos | No | TC cerebral normalOftalmología normal | - | Sí | - | 3 |
| 78 | Mujer | 22 | Derecha | Sí | 1h | Visión borrosa | No realizado | - | Sí | - | >3 |
| 88 | Mujer | 32 | Izquierda | Sí | 24h | No | TC cerebral normal | - | Sí | - | 1 |
| 98 | Mujer | 15 | Derecha | Sí | 1h | No | RM normal | - | No | - | 2 |
| 108 | Mujer | 38 | Izquierda | Sí | - | Visión borrosa | TC normal | - | Sí | - | >3 |
| 114 | Mujer | 4 | Derecha | Levemente disminuido | 48h | No | TC cerebral normalOftalmología normalRM cerebral y cervical normales | - | No | Traumatismo leve | 4 |
| 129 | Mujer | 27 | Derecha | Sí | 24h | RM cerebral normalOftalmología: hipermetropía, resto normal | No antecedentes familiares de migraña | Sí | 1/mes desde hace 4 años acompaña migraña |
AF: antecedentes familiares; AP: antecedentes personales; EEG: electroencefalograma; ETT: ecocardiografía transtorácica; LCR: líquido cefalorraquídeo; MUBE: midriasis unilateral benigna episódica; RM: resonancia magnética; TC: tomografía axial computarizada; TSA: troncos supraaórticos.
Este proyecto cumple los principios éticos de la Declaración de Helsinki. No requiere la participación del paciente ni la solicitud de pruebas o técnicas invasivas. No se realizan actividades fuera de la actividad asistencial. La paciente dio su consentimiento y aceptó el uso de las imágenes y la información del caso con fines de enseñanza e investigación.
Conflicto de interesesNinguno
A la paciente del caso clínico, por presentar su conformidad y colaboración para la publicación de este artículo.