Presentamos el caso de una mujer de 83 años, nunca fumadora, sin antecedes psiquiátricos e independiente para las actividades básicas de la vida diaria. Como antecedentes personales relevantes destacan hipertensión arterial, hipotiroidismo, fibrilación auricular paroxística, enfermedad pulmonar intersticial difusa de patrón radiológico indeterminado para neumonía intersticial usual y osteoporosis grave con fractura pertrocantérea de fémur izquierdo.
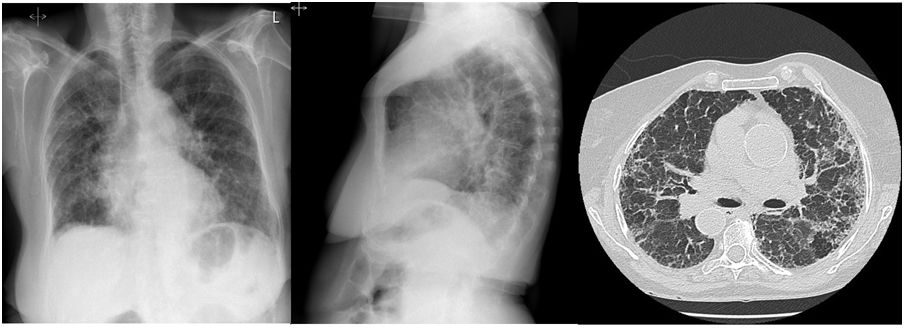
Consultó por cuadro subagudo de tos productiva, anorexia con pérdida de peso de unos 5kg, sudoración nocturna y sensación distérmica en los seis meses previos. Se realizó una radiografía de tórax (fig. 1), que mostró afectación intersticial periférica en ambos hemitórax. Ante empeoramiento clínico se amplió estudio con tomografía computarizada de tórax (fig. 1), objetivando discreto empeoramiento del patrón intersticial inconsistente de neumonía intersticial usual, que ya presentaba la paciente. Se remitieron múltiples muestras microbiológicas de esputo. En la tinción de Ziehl-Neelsen se observaron abundantes bacilos ácido-alcohol resistentes y la reacción en cadena de la polimerasa (PCR) confirmó la presencia de una secuencia genética de Mycobacterium tuberculosis, sin observarse mutaciones en los genes katG, inH, rpoB codificadores de resistencia a isoniacida y rifampicina, y no existiendo resistencias fenotípicas a los fármacos de primera línea en el antibiograma del cultivo. Por ello, se inició tratamiento estándar con cinco comprimidos diarios de preparado farmacológico en combinación fija de cuatro fármacos (dosis por unidad: isoniazida 75mg, pirazinamida 400mg, rifampicina 150mg, etambutol 275mg).
Radiografía de tórax (A, B): signos de fibrosis pulmonar bilateral difusa. Elongación y ateromatosis aórtica calcificada. C: tomografía computarizada de tórax; discreto aumento del engrosamiento de los septos interlobulillares principalmente en campos medios. No se observa gradiente apico-basal y se acompaña de bronquiectasias de tracción aisladas y mínima panalización. Patrón intersticial indeterminado para neumonía intersticial usual.
En la primera semana del inicio del tratamiento, la paciente solo presentó molestias gastrointestinales y leve alteración del perfil hepático que no requirió suspensión del mismo, aunque sí controles más exhaustivos hasta su completa resolución. A los 15 días la paciente consultó espontáneamente por aparición de ideas suicidas. El familiar refería escucha de voces que le incitaban a precipitarse por el balcón de su vivienda, con un intento real de consumación de dicha conducta. Ante tan grave reacción adversa, se decidió suspender la isoniazida ya que es un efecto adverso, aunque raro, descrito previamente en la literatura tras la toma de dicho medicamento.
Finalmente, la paciente finalizó el siguiente esquema terapéutico: fase de inducción de dos meses con rifampicina 10mg/kg/día, etambutol 15mg/kg/día y pirazinamida 25mg/kg/día, y fase de mantenimiento de 10 meses con rifampicina 10mg/kg/día y etambutol 15mg/kg/día. Tras la suspensión de isoniazida, en ninguna consulta posterior refirió la ideación suicida.
La isoniazida es un fármaco antituberculoso activo frente a Mycobacterium tuberculosis y se incluye en todos los esquemas terapéuticos utilizados para su tratamiento debido a su potencia, seguridad y bajo coste.
Los efectos adversos más frecuentes de la isoniazida son hepatitis y neuropatía periférica, pero hay que tener presente que, si bien la incidencia es baja, de 1 a 2%, las reacciones adversas son de índole neuropsiquiátrico, como la psicosis1.
La mayoría de los casos de psicosis descritos en la literatura, asociados a agentes antituberculosos, fueron causados por isoniazida o cicloserina. Existe un gran espectro de trastornos psiquiátricos descritos en relación con su uso, desde alteraciones del comportamiento y del estado de ánimo o problemas de memoria, hasta psicosis, neurosis obsesivo-compulsiva o manía. También se han notificado ideas suicidas, alucinaciones o delirios paranoides después de la toma del fármaco. El inicio de la psicosis se puede desarrollar desde días hasta meses del inicio del fármaco, siendo pocas semanas el período de tiempo más común citado en la literatura, como en el caso de nuestra paciente, tratándose de un diagnóstico de exclusión2.
El mecanismo de producción de los trastornos psiquiátricos relacionados con la isoniazida no se conoce con claridad, pero lo que sí se sabe es que dicho fármaco interfiere con varios procesos metabólicos esenciales para el funcionamiento neuronal. Los casos de psicosis podrían deberse a que la isoniazida inhibe la monoamino oxidasa (MAO), lo que impide la degradación de catecolaminas y serotonina. También podrían explicarse por la disminución de los receptores de N-metil-D-aspartato (NMDA), debido al efecto oxidativo de la isoniazida. Otro mecanismo implicaría la alteración del metabolismo de la vitamina B6 ya que la isoniazida interactúa con la forma activa de la vitamina, el piridoxal fosfato, produciendo una excreción excesiva de la misma con la consecuente alteración en la producción de serotonina, catecolaminas y ácido gamma aminobutírico. Este mecanismo de agotamiento de la piridoxina es también responsable de la neuropatía periférica2,3. Otros factores descritos que pueden predisponer la aparición de enfermedad psicótica son la diabetes mellitus, insuficiencia hepática, episodios psicóticos previos y la edad avanzada, como en el caso de nuestra paciente4.
En cuanto al manejo de los pacientes con sospecha de psicosis inducida por isoniazida, lo más importante es suspender el fármaco precozmente siendo necesario, en algunos casos, iniciar ansiolíticos y antipsicóticos para controlar los síntomas agudos, con una duración variable según los autores4. Cada vez más se aboga por la reintroducción gradual de la isoniazida, una vez haya remitido la sintomatología psicótica, dado su papel central en los esquemas antituberculosos. Con respecto al papel de la piridoxina, requiere una validación científica más sólida antes de que se puedan hacer recomendaciones definitivas, sin embargo, la suplementación con vitamina B6 se aconseja para garantizar que la reintroducción de la isoniazida no produce exacerbación de la psicosis, evitando así un régimen antituberculoso comprometido sin isoniazida5.
En nuestro caso, tras la suspensión de la isoniazida, los síntomas psiquiátricos desaparecieron definitivamente en menos de una semana por lo que no se planteó el inicio de mediación antipsicótica. Finalmente, se cambió el esquema terapéutico estándar por una pauta sin isoniazida.
Es importante tener en cuenta que la isoniazida puede inducir psicosis, sobre todo, al inicio del tratamiento, por lo que la sospecha clínica inicial es esencial.
Consentimiento informadoLos autores confirman que se obtuvo el consentimiento informado por parte de la paciente para la publicación de sus datos clínicos y el uso de las imágenes diagnósticas.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Contribuciones de los autoresTodos los autores han participado intelectualmente del trabajo, reúnen las condiciones de autoría y han aprobado la versión final del mismo. También garantizamos que el artículo es original y no ha sido previamente publicado ni está en proceso de revisión por ninguna otra revista.
Conflictos de interésLos autores declaran no tener ningún conflicto de intereses.