En el contexto de la infección por SARS-CoV-2 se han reportado casos de la enfermedad de Kawasaki (EK) asociada, en ocasiones a manifestaciones clínicas graves, como el síndrome inflamatorio multisistémico.
Presentamos el caso de una mujer adulta joven de 36 años, con infección por SARS-CoV-2 que presentó, de forma simultánea, las manifestaciones completas de la EK (complicada, a su vez con abscesificación de adenopatía cervical).
Queremos enfatizar la importancia de tener presente dicha enfermedad en los pacientes adultos con infección por SARS-CoV-2, por el riesgo que supone poder desarrollar un síndrome inflamatorio multisistémico.
In the context of SARS-CoV-2 infection, cases of disease of Kawasaki (EK) associated, sometimes with severe clinical manifestations, such as the syndrome inflammatory multisystem.
We present the case of a 36-year-old young adult woman with SARS-CoV-2 infection who presented, simultaneously, the complete manifestations of KD (complicated, in turn with cervical adenopathy abscess).
We want to emphasize the importance of keeping this disease present in adult patients with SARS-CoV-2 infection, due to the risk of developing an inflammatory síndrome multisystemic.
Mujer de 36 años, sin antecedentes de interés, que a mediados del mes de marzo de 2020 consultó a su médico de atención primaria por clínica de una semana de evolución, de sensación distérmica, mialgias, odinofagia, alteración del gusto y el olfato, así como molestias y tumefacción a nivel cervical izquierdo. Se trató con analgesia y antitérmicos por posible viriasis y contractura cervical. Una semana más tarde, la paciente volvió a consultar por aumento del dolor y tumefacción cervical, con persistencia de la fiebre.
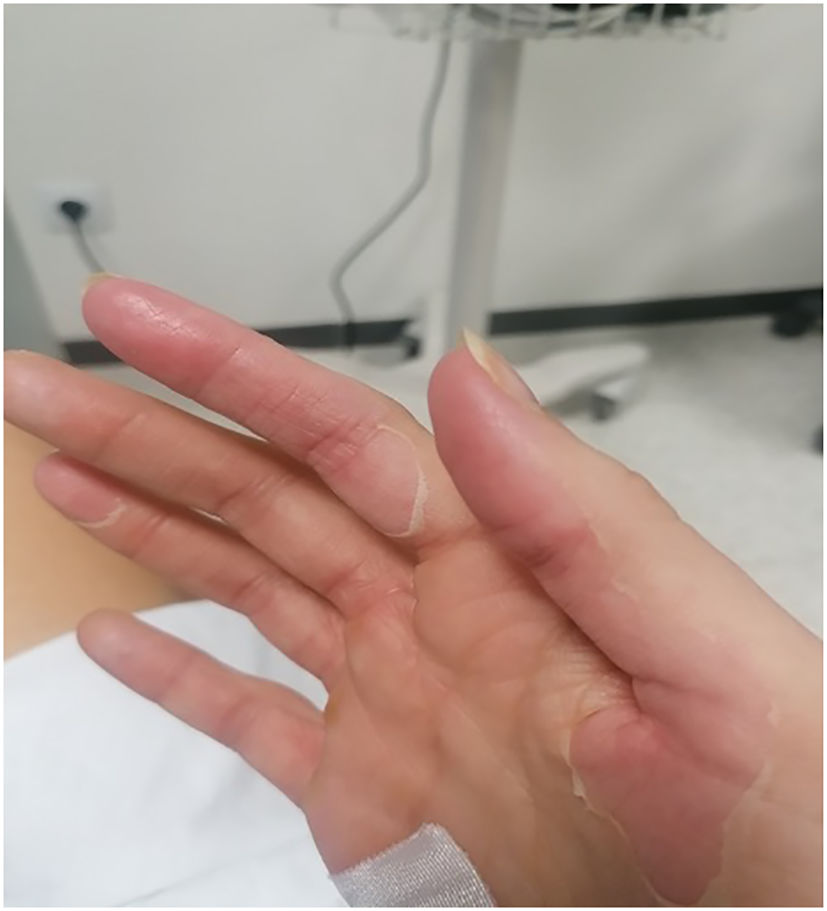
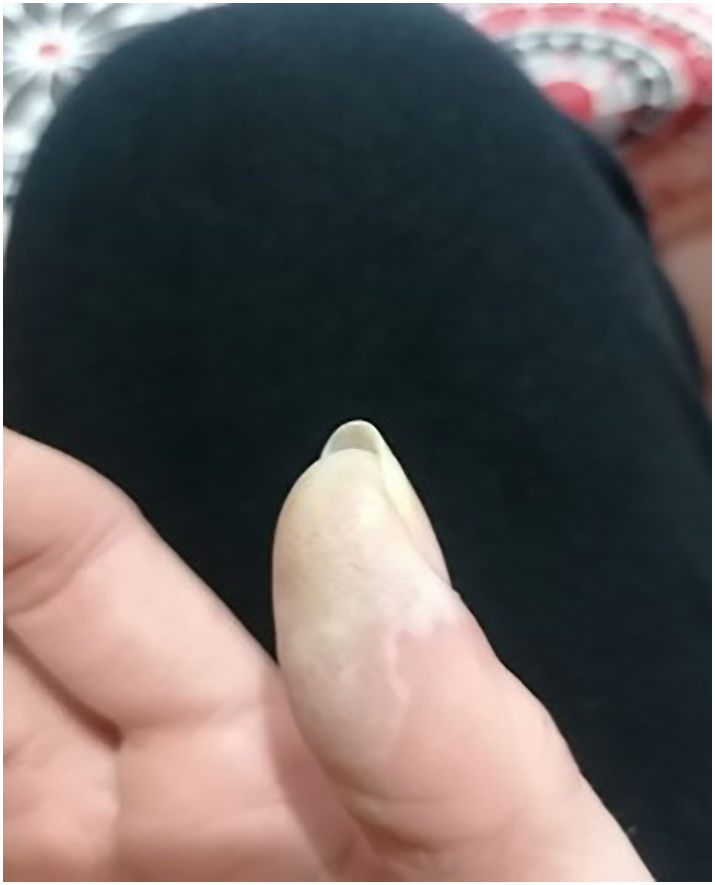
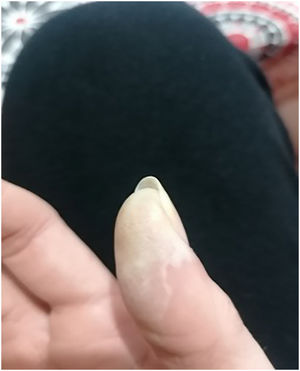
En la exploración física presentaba tensión arterial de 120/80 mmHg, frecuencia cardíaca 101 pm, temperatura de 39° y frecuencia respiratoria de 23 rpm. A nivel cervical izquierdo llamaba la atención la presencia de una placa eritematosa con extensión a la zona supraclavicular y el aumento de la temperatura local, con dolor y fluctuación de la zona más caudal, así como exantema maculopapular con descamación importante en las palmas (figs. 1 y 2), las plantas y el dorso de la mano, orofaringe hiperémica, la lengua edematosa y eritematosa con los labios secos y agrietados.
En la analítica presentaba leucocitosis neutrofílica marcada (leucocitos: 21 10E3/μl, neutrófilos: 18 10E3/μL), leve anemia (11,9 g/dL) y alteración del perfil hepático (bilirrubina total: 1,4 mg/dl, GPT 51 U/L, GOT: 56 U/L, fosfatasa alcalina: 514 U/L). A su vez, destacaba una moderada elevación de los reactantes de fase aguda (proteína C reactiva: 34,9 mg/l) con el resto de la analítica sin alteraciones. Se realizó, además, un Test Paul-Bunnel negativo, test estreptococo faríngeo negativo, sistemático de orina normales, hemocultivo y urocultivo negativos. El electrocardiograma y la radiografía de tórax sin alteraciones significativas.
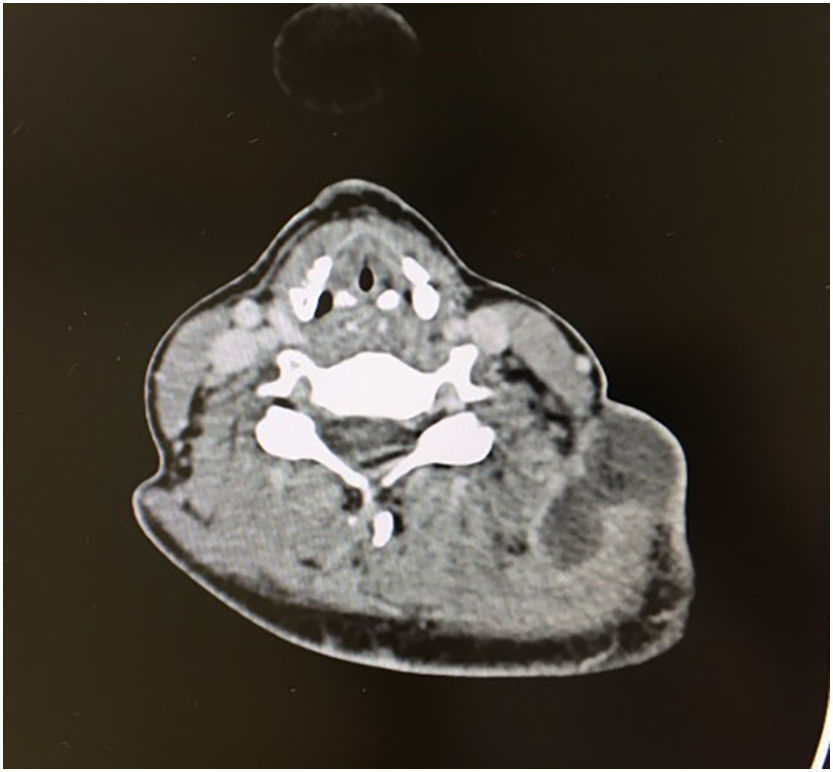
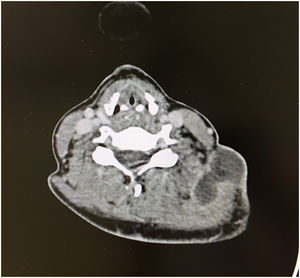
La ecografía cervical mostraba un absceso latero-cervical izquierdo cuya extensión se confirmó con un TAC cervical, visualizándose una adenopatía adyacente (fig. 3). Se ingresó a la paciente y se inició antibioterapia empírica intravenosa con amoxicilina-clavulánico, realizándose una punción aspiración con aguja fina tanto del absceso como del ganglio adyacente, con resultado de una linfadenitis aguda inespecífica y el crecimiento de Streptococcus pyogenes sensible a la penicilina en el material purulento (sospechando como origen del absceso la sobreinfección de la adenopatía cervical).
Tras el tratamiento antibiótico y sin necesidad de drenaje quirúrgico, la paciente presentó mejoría clínica con resolución del absceso cervical y normalización de los resultados analíticos, sin requerir mayor intervención terapéutica, por lo que se decidió alta a domicilio. No obstante, persistiendo una marcada descamación a nivel palmo-plantar con ageusia y anosmia que recuperó de forma progresiva.
El estudio serológico descartó infección por VIH, sífilis, hepatitis (A, B, C) o infección por otros virus frecuentes relacionados con la aparición de exantemas.
Con la sospecha clínica de EK del adulto asociada a SARS-CoV-2 y dado el riesgo asociado de aneurismas coronarios (menos de un 5% en adultos en comparación con la población pediátrica que llega al 20%), se realizó un ecocardiograma transtorácico sin objetivarse dilataciones aneurismáticas ni otras alteraciones cardíacas.
Posterior al alta, se obtuvo un estudio serológico para SARS-CoV-2 que confirmó infección pasada (IgG Positiva e IgM negativa); dada la situación de pandemia en ese momento, nunca se realizó PCR.
DiscusiónLa EK, también conocida como síndrome mucocutáneo linfático, es una vasculitis generalizada que afecta a las arterias de pequeño y mediano calibre, con posible aparición de aneurismas coronarios. Es más frecuente en los niños y se caracteriza, según el American College of Rheumatology, por la asociación de: fiebre, conjuntivitis, eritema de los labios y mucosa oral, exantema polimorfo, eritema palmoplantar y linfadenopatía cervical; describiéndose alrededor de 80 casos en adultos con presentación clínica clásica (fiebre asociada a 4 o 5 caracteres) y 13 casos en su forma incompleta (fiebre asociada a 2 o 3 caracteres). Asociado a la infección por el virus del SARS-CoV-2, los casos descritos apenas superan la decena1–5
El Centro de Control de Enfermedades (CDC) publicó una alerta (HAN00432) el 14 de mayo de 2020, advirtiendo a los médicos sobre la aparición de un síndrome inflamatorio multisistémico en niños (acrónimo «MIS-C») asociado con SARS-CoV-26. Varios autores, entre ellos Verdoni et al.7, describieron que la incidencia de EK fue mucho mayor en su área durante el brote de SARS-CoV-2 que en el mismo período en años anteriores8.
El interés de nuestro caso radica en que la paciente además de cumplir 5 de los 6 criterios para la enfermedad de Kawasaki (fiebre mayor de 5 días, cambios en la mucosa oral, eritema palmoplantar con descamación y adenopatía cervical > 1,5 cm de diámetro) presentaba una infección reciente por SARS-CoV-2 confirmada por la serología5.
Si bien es cierto, que se objetivó un absceso a nivel laterocervical, la secuencia de aparición de la fiebre y adenopatía fue previa al absceso, entendiendo que este se ha desarrollado como complicación. La presencia de adenopatías en la EK en la población adulta es de aproximadamente el 93% comparada con la población pediátrica que solo alcanza el 15%.
En cuanto a las artralgias y las alteraciones de la función hepática como el caso de nuestra paciente, son más frecuentes en adultos (61 y 65%, respecto al 31 y 10% en niños)9.
Entre los diagnósticos diferenciales y su forma de presentación más grave están el síndrome de shock tóxico y las reacciones de hipersensibilidad secundarias a medicamentos. Otras, como la escarlatina, el sarampión o las infecciones víricas, han sido descartadas en nuestra paciente. El tratamiento va dirigido a la supresión de la inflamación; especialmente, en los pacientes con afección coronaria, para evitar la dilatación aneurismática, estando indicados el uso de ácido acetilsalicílico (80-100 mg/día) e inmunoglobulina IgG iv (2 g/kg) en dosis única.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.