determinar si la Escala Pronóstica de Glasgow (EPG) es un predictor de mortalidad en pacientes críticos oncológicos del Instituto Especializado en Enfermedades Neoplásicas (IREN), Trujillo, Perú, durante el 2022.
Material y métodosse llevó a cabo un estudio de cohorte retrospectiva con 191 pacientes que ingresaron a la Unidad de Cuidados Intensivos (UCI) del IREN, Trujillo, Perú, durante los 3 años previos. Se evaluó variables clínicas, laboratoriales, EPG y su asociación a mortalidad a través de chi-cuadrado, T-Student y con análisis multivariado con regresión logística binomial.
Resultadosde los 191 pacientes incluidos en el estudio, 100 fallecieron (52,4%), siendo su media de edad de 62,7 años y el 51% fueron del sexo femenino. Las variables que tuvieron asociación a mortalidad en el análisis multivariado fueron IMC, días estancia en UCI, hemoglobina y LDH.
Conclusionesel componente LDH de la EPG se asocia a mortalidad en pacientes oncológicos críticos. Además, son variables asociadas a mortalidad el IMC y días de estancia en UCI hemoglobina.
To determine if the Glasgow Prognostic Scale (EPG) is a predictor of mortality in critically ill cancer patients at the Instituto Especializado en Enfermedades Neoplásicas (IREN), Trujillo, Peru during 2022.
Material and methodsA cohort study was carried out. retrospective with 191 patients who were admitted to the Intensive Care Unit (ICU) of IREN, Trujillo, Peru during the previous 3 years. Clinical and laboratory variables, EPG and their association with mortality were evaluated through chi2, T-Student and multivariate analysis with binomial logistic regression.
ResultsOf the 191 patients included in the study, 100 died (52.4%), with a mean age of 62.7 years and 51% were female. The variables that were associated with mortality in the multivariate analysis were BMI, days spent in the ICU, hemoglobin, and LDH.
ConclusionsThe LDH component of the EPG is associated with mortality in critical cancer patients. In addition, they are variables associated with mortality, BMI, days of stay in the ICU, hemoglobin.
Desde la aparición de instituciones especializadas en cáncer y sus respectivas unidades de cuidados intensivos (UCI), la sobrevida de dichos pacientes se ha visto incrementada de manera sustancial. Y aunque existe una mayor tasa de mortalidad comparada con una UCI no oncológica, se ha determinado algunos factores que se asocian a dicho desenlace, principalmente la gravedad del paciente, el estado funcional antes de su ingreso, la fase de progresión en la que se encuentre, entre otros, por lo que algunos autores cuestionan el beneficio de ingresar pacientes oncológicos a UCI1,2.
Existen escalas predictivas que se elaboraron en función a la realidad de los pacientes en general, por lo que deben ser validadas para usarse en poblaciones específicas. Algunos ejemplos son la SAPS II, los modelos de probabilidad de mortalidad III (MPM III=) y el modelo de mortalidad por cáncer (CMM) en pacientes con diagnóstico de cáncer ingresado a UCI3. La Escala Pronostica de Glasgow (GPS) también fue creada para este fin4. Ha sido evaluada para predecir la mortalidad en grupos de pacientes con cáncer pancreático5 y cáncer de vejiga6 mostrando buen rendimiento pronóstico.
Este estudio pretende determinar la validez de la Escala Pronostica de Glasgow como un predictor de mortalidad en pacientes de la Unidad de Cuidados Intensivos de un instituto especializado en enfermedades neoplásicas.
Materiales y métodosDiseño y población de estudio: es un estudio observacional, retrospectivo, transversal analítico. Se evaluaron las historias clínicas del IREN de Trujillo, Perú. Se incluyeron 191 pacientes que ingresaron a UCI durante el periodo entre 2019 y 2022, mayores de 18 años, de ambos sexos con cualquier tipo de cáncer, excluyéndose aquellos con cirrosis hepática, enfermedad renal crónica, desnutrición crónica y enfermedades autoinmunes.
Tamaño muestral: se calculó utilizando el antecedente de la probabilidad de mortalidad con un EPG elevado de 0,9, error de 0,05, potencia de 0,8 para un nivel de confianza de 95%. Se obtuvo una muestra mínima de 138 pacientes. Luego de depurar nuestra data se incluyó a todos los registrados que fueron 191 pacientes7.
Variables: la variable de respuesta fue la mortalidad intrahospitalaria medida hasta los 30 días de ingreso a UCI por cualquier causa. La variable de exposición fue la EPG medida dentro de las primeras 48 horas de ingreso, se calcula en base a la proteína C reactiva (PCR) y albúmina sérica, teniendo en cuenta una puntuación de 0 cuando ambos valores son normales, uno solo PCR alta o albúmina baja, 2 ambos valores anormales. Para la actual investigación consideramos puntajes de 0/1 bajo y 2 elevado7. Se evaluaron, además, variables clínicas como edad, sexo, IMC, tiempo de estancia hospitalaria en UCI, presencia de comorbilidades como insuficiencia cardiaca, diabetes mellitus 2, enfermedad pulmonar, shock séptico, necesidad de terapia de reemplazo renal y variables laboratoriales como hemoblogina, PCR, albúmina, LDH, creatinina, todas ellas medidas dentro de las primeras 24 horas de ingreso a UCI.
Análisis estadístico: se calculó frecuencias y porcentajes para variables categóricas y medidas de tendencia central para las numéricas. En el análisis bivariado se evaluó asociación con chi-cuadrado para categóricas, además del cálculo de RP crudo (RPc), y para variables numéricas se evaluó con T-Student dado que siguieron distribución normal, teniendo en cuenta que presentaban significación estadística si el valor-p < 0,05. Además se realizó un análisis multivariado con modelos lineales generalizados, con aquellas variables con significación estadística en el análisis previo para calcular RP ajustado (RPa), con significación estadística si el valor-p < 0,05. Finalmente se calculó la sensibilidad, especificidad, valor predictivo positivo y negativo además de la curva ROC del comportamiento de la GPS como predictor de mortalidad. Todos los datos fueron tabulados en el programa estadístico STATA v.16
Aspectos éticos: el protocolo inicial de la investigación fue evaluado y aprobado por el Comité de Investigación de la Universidad Privada Antenor Orrego (UPAO), Trujillo, Perú, además del centro de desarrollo IREN, Trujillo, Perú. La recolección de datos mantuvo la confidencialidad de los pacientes.
ResultadosDe los 191 pacientes incluidos en el estudio, 100 fallecieron (52,4%) y 91 sobrevivieron (47,6%). De los pacientes fallecidos, la media de edad fue de 62,7 años, el 51% fueron del sexo femenino, la media de índice de masa corporal (IMC) promedio fue de 22,5 kg/m2, su tiempo promedio de estadía en UCI fue 16,4 días, el 61% tuvo insuficiencia cardiaca, el 69% no tenía diabetes mellitus, el 55% no padecía de enfermedad pulmonar, el 86% tuvo shock séptico, el 57% no necesitó terapia de reemplazo renal (TRR) y el 50% presentó escala TNM. Además, el IMC promedio de los pacientes fallecidos fue significativamente diferente al de los sobrevivientes (p=0,02) (tabla 1).
Características de los pacientes de la Unidad de Cuidados Intensivos del Instituto Regional de Enfermedades Neoplásicas (IREN)
| Características | Fallecidos(n = 100) | Sobrevivientes(n = 91) | Valor-p |
|---|---|---|---|
| Edad (años) | 62,7 | 59,2 | 0,20 |
| Sexo | 0,20 | ||
| Masculino | 49 (49,0%) | 53 (58,2%) | |
| Femenino | 51 (51,0%) | 38 (41,8%) | |
| IMC (kg/m2) | 22,5 | 23,7 | 0,02 |
| Días de estancia UCI (días) | 16,4 | 18,4 | 0,25 |
| Insuficiencia cardiaca | 0,08 | ||
| Sí | 61 (61,0%) | 44 (48,4%) | |
| No | 39 (39,0%) | 47 (51,6%) | |
| Diabetes mellitus | 0,84 | ||
| Sí | 31 (31,0%) | 27 (29,7%) | |
| No | 69 (69,0%) | 64 (70,3%) | |
| Enfermedad pulmonar | 0,29 | ||
| Sí | 45 (45,0%) | 48 (52,7%) | |
| No | 55 (55,0%) | 43 (47,3%) | |
| Shock séptico | 0,50 | ||
| Sí | 86 (86,0%) | 75 (82,4%) | |
| No | 14 (14,0%) | 16 (17,6%) | |
| Necesidad de TRR | 0,98 | ||
| Sí | 43 (43,0%) | 39 (42,9%) | |
| No | 57 (57,0%) | 52 (57,1%) |
IMC: Índice de Masa Corporal; TRR: Tratamiento de Reemplazo Renal; TNM: Clasificación de tumores malignos; UCI: Unidad de Cuidados Intensivos.
Variables categóricas: chi-cuadrado; Variables numéricas: T-Student.
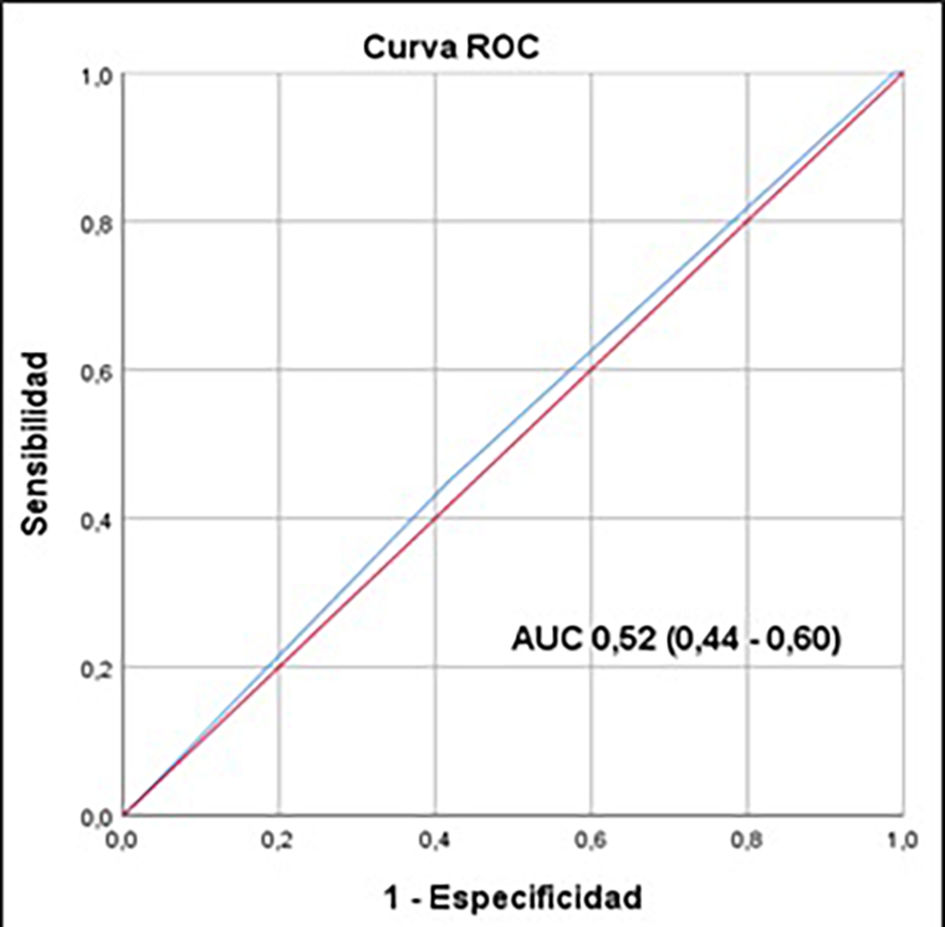
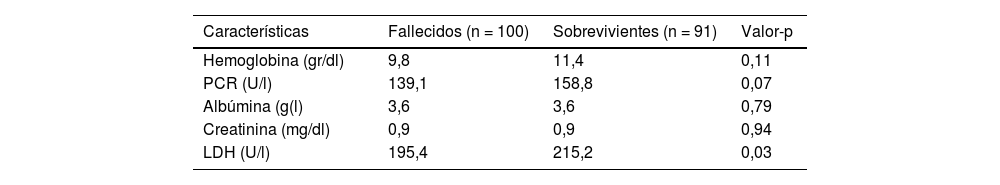
En lo que respecta a valores de laboratorio en los pacientes fallecidos, la media de hemoglobina fue de 9,8 g/dl, la media de proteína C-reactiva (PCR) fue de 139,1 mg/l, el promedio de albúmina fue de 3,6 g/dl, la media de creatinina sérica fue de 0,9 mg/dl y el promedio de lactato deshidrogenasa (LDH) fue de 195,4 U/L. Además, la LDH media de los pacientes fallecidos mostró diferencia significativa con respecto a la de los sobrevivientes (p=0,03) (tabla 2). La tabla 3 muestra valores de sensibilidad, especificidad, VPP, VPN de la GPS como predictor de mortalidad (tabla 3) (fig. 1).
Características de laboratorio de los pacientes de la Unidad de Cuidados Intensivos del Instituto Regional de Enfermedades Neoplásicas (IREN)
| Características | Fallecidos (n = 100) | Sobrevivientes (n = 91) | Valor-p |
|---|---|---|---|
| Hemoglobina (gr/dl) | 9,8 | 11,4 | 0,11 |
| PCR (U/l) | 139,1 | 158,8 | 0,07 |
| Albúmina (g(l) | 3,6 | 3,6 | 0,79 |
| Creatinina (mg/dl) | 0,9 | 0,9 | 0,94 |
| LDH (U/l) | 195,4 | 215,2 | 0,03 |
LDH: Lactato Deshidrogenasa; PCR: Proteína C – Reactiva.
Variables numéricas: T-Student.
Sensibilidad, especificidad, valor predictivo positivo, negativo de la Escala Pronóstica de Glasgow para la predicción de mortalidad en pacientes de la Unidad de Cuidados Intensivos del Instituto Regional de Enfermedades Neoplásicas (IREN)
| Escala Pronóstica de Glasgow | Fallecidos | Sobrevivientes | Total |
|---|---|---|---|
| 0 / 1 | 55 | 53 | 108 |
| 2 | 45 | 38 | 83 |
| Total | 100 | 91 | 191 |
Chi-cuadrado = 1,25; p = 0,53. VPP = 54,2%. VPN = 49,1%. Rendimiento diagnóstico 54%.
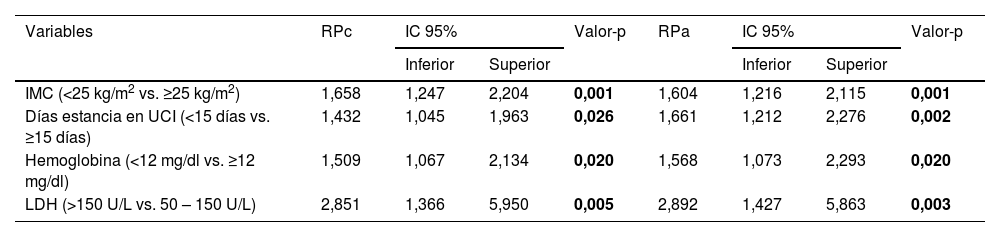
El análisis bivariado y multivariado mostró que los factores asociados de manera significativa a la mortalidad en los pacientes fueron valores de IMC al ingreso en UCI menores a 25 kg/m2, el periodo de estancia en UCI por menos de 15 días, los valores de hemoglobina menores a 12 mg/dl y los valores de LDH mayores a 150 U/L (tabla 4).
Análisis bivariado y multivariado de variables clínicas y de laboratorio para predecir la mortalidad en pacientes de la Unidad de Cuidados Intensivos del Instituto Regional de Enfermedades Neoplásicas (IREN)
| Variables | RPc | IC 95% | Valor-p | RPa | IC 95% | Valor-p | ||
|---|---|---|---|---|---|---|---|---|
| Inferior | Superior | Inferior | Superior | |||||
| IMC (<25 kg/m2 vs. ≥25 kg/m2) | 1,658 | 1,247 | 2,204 | 0,001 | 1,604 | 1,216 | 2,115 | 0,001 |
| Días estancia en UCI (<15 días vs. ≥15 días) | 1,432 | 1,045 | 1,963 | 0,026 | 1,661 | 1,212 | 2,276 | 0,002 |
| Hemoglobina (<12 mg/dl vs. ≥12 mg/dl) | 1,509 | 1,067 | 2,134 | 0,020 | 1,568 | 1,073 | 2,293 | 0,020 |
| LDH (>150 U/L vs. 50 – 150 U/L) | 2,851 | 1,366 | 5,950 | 0,005 | 2,892 | 1,427 | 5,863 | 0,003 |
IMC: Índice de Masa Corporal; LDH: Lactato Deshidrogenasa; RPc: Razón de Prevalencias crudo; RPa: Razón de Prevalencias ajustado.
En el presente estudio, al valorar la GPS como predictor de mortalidad encontramos que presenta un rendimiento diagnóstico del 52%, por lo que no sería una adecuada herramienta para ello, sin embargo encontramos que las variables predictoras de mortalidad en pacientes oncológicos en UCI son IMC al ingreso en UCI menores a 25 kg/m2 (RPa 1,604; IC 95% 1,216–2,115; p < 0,001), el periodo de estancia en UCI por menos de 15 días (RPa 1,661; IC 95% 1,212–2,276; p: 0,002), los valores de hemoglobina menores a 12 mg/dl (RPa 1,568; IC 95% 1,073–2,293; p: 0,020) y los valores de LDH mayores a 150 U/L (RPa 2,892; IC 95% 1,427–5,863; p: 0,003).
Si bien es cierto, la GPS basada en la inflamación, toma como variables a la PCR y albúmina, ha sido utilizada para predecir pronósticos negativos en muchos tipos de cáncer como páncreas, vejiga y pulmón4 de manera específica, los resultados difieren del nuestro donde nuestro grupo de estudio fueron todos los pacientes ingresados a UCI indistintamente del origen del cáncer.
Seebacher et al.8 evaluaron el GPS en pacientes con cáncer cervical recurrente, donde evidenciaron que los valores más elevados de dicha escala se asociaban con una sobrevida postrecaída más corta. Por otro parte, Mitani et al. determinaron que los valores de uno y 2 de la escala EPG se asociaron significativamente con mortalidad en pacientes con cáncer colorrectal metastásico, con respecto del valor 0 que se asoció con supervivencia general7.
Asimismo, existen más estudios que difieren de los resultados encontrados, por ejemplo, Inamoto et al. reportaron que hubo una tendencia a que la GPS elevada empeora la supervivencia general de pacientes con cáncer colorrectal9. De igual manera, Kimura e Imaoka et al. informaron que los valores de uno y 2 de dicha escala se asociaron de manera significativa con una peor supervivencia libre de progresión de la enfermedad en relación con el valor de 0, en pacientes con cáncer de vejiga no músculo invasivo y con cáncer de páncreas, respectivamente5. Sumado a ello, Altay et al. determinaron que los valores uno y 2 de la GPS se asociaron con aumento de mortalidad hospitalaria en pacientes UCI cardiovasculares4.
Todo ello sugiere que la GPS, tomando los valores clínicos de PCR y albúmina, puede predecir de manera notable la mortalidad u otras condiciones en pacientes con cáncer, no obstante, esto es posible si se analiza un tipo de cáncer en específico, ya que de manera general algunos factores como el aumento o la pérdida de peso, mal estado funcional, aumento de la comorbilidad, aumento de las citoquinas proinflamatorias y angiogénicas, complicaciones en tratamiento, entre otros10, no son iguales en todos los tipos de cáncer, por lo que puede manifestarse la lectura de varios falsos positivos empleando la escala en mención, considerando que en la presente investigación se tomó información de pacientes con cáncer de manera general.
Si se consideran ambos parámetros por separado, la PCR ha mostrado una expresión elevada durante afecciones inflamatorias como la artritis reumatoide, algunas enfermedades cardiovasculares e infecciones11. Asimismo, las concentraciones más altas de PCR se encuentran en el suero y algunas infecciones bacterianas incrementan los niveles hasta mil veces. Los niveles plasmáticos de PCR aumentan de alrededor de 1 μg/mL a más de 500 μg/mL dentro de las 24 a 72 horas posteriores al daño tisular grave, como un traumatismo y un cáncer progresivo12, por lo tanto, existen distintos factores que pueden alterar los valores de PCR en los pacientes con cáncer. Esto sugiere que la evaluación del valor predictivo de dicha escala puede tener resultados más óptimos si los pacientes padecen del mismo tipo de cáncer13,14.
También Kinoshita et al. evaluaron la capacidad de discriminación de mortalidad de la mencionada escala a los 6, 12, 18 y 24 meses de seguimiento en pacientes con carcinoma hepatocelular, obteniendo valores altos en cuanto a rendimiento predictivo, superando la cifra de 0,7015; hallazgos que difieren del presente estudio. Ello sugiere que si se toman los datos en un solo punto en el tiempo, tal y como en el presente estudio, el rendimiento predictivo, la sensibilidad y especificidad de dicha escala pueden quedar no esclarecidas.
A pesar de los resultados obtenidos y teniendo en cuenta que la mayoría de pacientes de nuestro estudio tuvieron insuficiencia cardiaca, la escala GPS basada en patrones de inflamación como el PCR y la albúmina ha demostrado tener alto valor predictivo en la aparición de eventos cardiovasculares y cerebrovasculares adversos mayores en pacientes con riesgo cardiovascular16,17, por lo que su utilidad va más allá de predecir complicaciones o mortalidad en casos de individuos que padezcan algún tipo de cáncer. Por otro lado, a nivel nacional, también se ha evaluado el valor predictivo de mortalidad de la GPS, no obstante, no se tomaron como base a la PCR y a la albúmina, sino otros parámetros como la urea, hemoglobina, presión arterial, pulso cardiaco, enfermedad hepática y fallo cardiaco, obteniendo cifras mayores a 80% en cuanto al rendimiento diagnóstico, sensibilidad y especificidad18. Asimismo, dicha escala basada en funciones neurológicas ha tenido un valor predictivo de mortalidad elevado en pacientes con ictus isquémico, superando el 85%19, esto sugiere que la GPS puede basarse en distintos parámetros para predecir mortalidad dependiendo de la condición en la que se encuentren los pacientes.
Existieron algunas limitaciones en el presente estudio, primero, no se hizo discernimiento del tipo de neoplasia que tuvieron los pacientes, algunos reportes sugieren que se tiene mejor rendimiento en los pacientes con neoplasia pulmonar; segundo, no fue posible analizar otras variables clínicas ni laboratoriales dado que el registro no fue adecuado en las historias clínicas.
ConclusiónEl IMC > 25 kg/m2, días de estancia en UCI > 15 días, hemoglobina > 12 g/dl, LDH > 150 U/l se asocian a mortalidad en pacientes oncológicos críticos. La EPG no es útil como predictor de mortalidad en dicha población.
FinanciaciónAutofinanciada.
Conflicto de interesesNinguno de los autores presentan conflicto de interés.