Determine whether our institution´s active surveillance (AS) protocol is a suitable strategy to minimise prostate cancer overtreatment.
Material and MethodsRetrospective analysis of 516 patients on AS after prostate cancer diagnosis. Population divided into “per-protocol” vs “induced” AS depending on fulfilment of protocol´s inclusion criteria. Radical prostatectomies after AS were selected and stratified based on: reclassification, progression or patient anxiety. Clinicopathological features and biochemical relapse-free survival were studied. Primary endpoint was overtreatment ratio based on the presence of insignificant prostate cancer and adverse pathological features in the surgical specimen. Kaplan-Meier curves were used to estimate the biochemical relapse-free survival and compared with log-rank test.
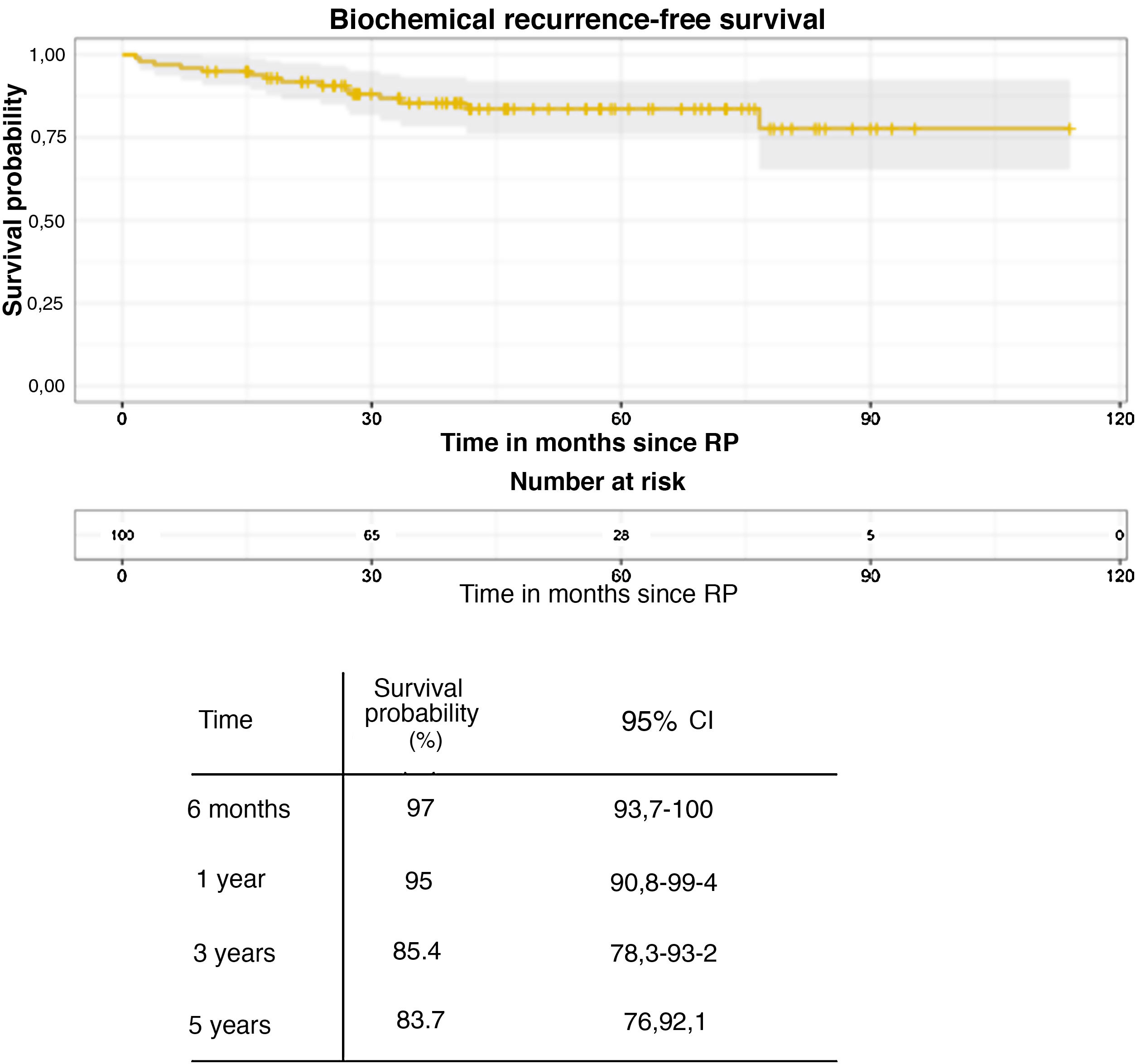
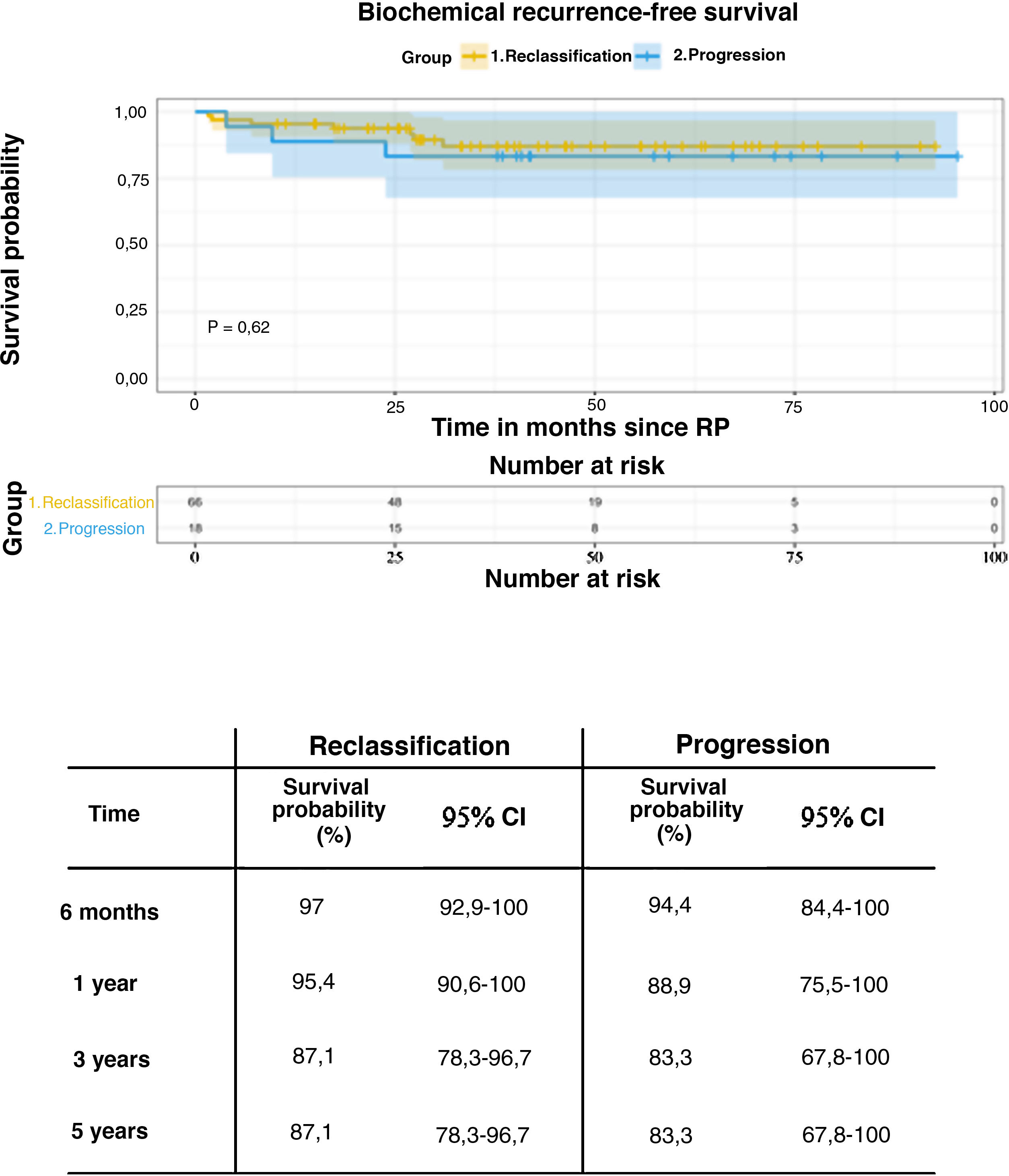
Results304 patients fulfilled inclusion criteria; 100 proceeded to radical prostatectomy (31% “induced”, 69% “per-protocol” AS). Surgery indications were reclassification, progression and anxiety in 66%, 18% and 16% of patients respectively. Rate of positive lymph nodes was higher in the progression group (11%) compared to reclassification and anxiety (5% and 0% respectively, P = .002). Positive surgical margins were more frequently reported in the progression cohort compared to reclassification (28% vs 20%). Median follow-up from diagnosis until last radical prostatectomy was 48.3 months (32.4−70). 3 year biochemical relapse-free survival in the salvage radical prostatectomy was 85.4% (95 CI 78.3–93.2). Insignificant cancer was noticed in 7% of patients (Epstein´s vs 24% Wolters´ criteria). Rate of patients with adverse pathological features was 36%.
ConclusionsThe majority of patients who underwent salvage surgery after AS were not overtreated. Radical prostatectomy should be considered a safe rescue treatment.
Determinar si el protocolo de vigilancia activa (VA) de nuestra institución es una estrategia adecuada para minimizar el sobretratamiento del cáncer de próstata.
Material y métodosAnálisis retrospectivo de 516 pacientes en VA tras el diagnóstico de cáncer de próstata. La población se dividió en VA “por protocolo” vs. “inducida” dependiendo del cumplimiento de los criterios de inclusión del protocolo. Las prostatectomías radicales después de la VA fueron seleccionadas y estratificadas en base a: reclasificación, progresión o ansiedad del paciente. Se estudiaron las características clínico-patológicas y la supervivencia libre de recidiva bioquímica. La variable principal del estudio fue el porcentaje de sobretratamiento con relación a la presencia de un cáncer de próstata insignificante y de características patológicas adversas en la pieza quirúrgica. Se utilizaron las curvas de Kaplan-Meier para estimar la supervivencia libre de recidiva bioquímica y se compararon con la prueba log-rank.
Resultados304 pacientes cumplieron los criterios de inclusión; 100 procedieron a una prostatectomía radical (31% “VA inducida”, 69% “VA por protocolo” VA). Las indicaciones para la cirugía fueron el reclasificación, la progresión y la ansiedad de los pacientes (66%, 18% y 16%, respectivamente). La tasa de ganglios linfáticos positivos fue mayor en el grupo de progresión (11%) en comparación con la reclasificación y la ansiedad (5% y 0% respectivamente, P = ,002). Los márgenes quirúrgicos positivos fueron más frecuentes en la cohorte de progresión en comparación con la reclasificación (28% vs. 20%). La media de seguimiento desde el diagnóstico hasta la última prostatectomía radical fue de 48,3 meses (32,4–70). La supervivencia libre de recidiva bioquímica a los 3 años en la prostatectomía radical de rescate fue del 85,4% (95 CI 78,3–93,2). Se observó un cáncer insignificante en el 7% de los pacientes (criterio de Epstein vs. 24% de Wolters). La tasa de pacientes con características patológicas adversas fue del 36%.
ConclusionesLa mayoría de los pacientes que se sometieron a cirugía de rescate después de la VA no recibieron sobretratamiento. La prostatectomía radical debería ser considerada un tratamiento de rescate seguro.