Treatment of feminine stress urinary incontinence (SUI) with slings aims to supplement the function of the damaged ligaments, favoring the correct transmission of the tensions. Our objective is to determine which preoperative variables could predict the outcome of surgical treatment of SUI and to study the urodynamic changes produced by the surgery.
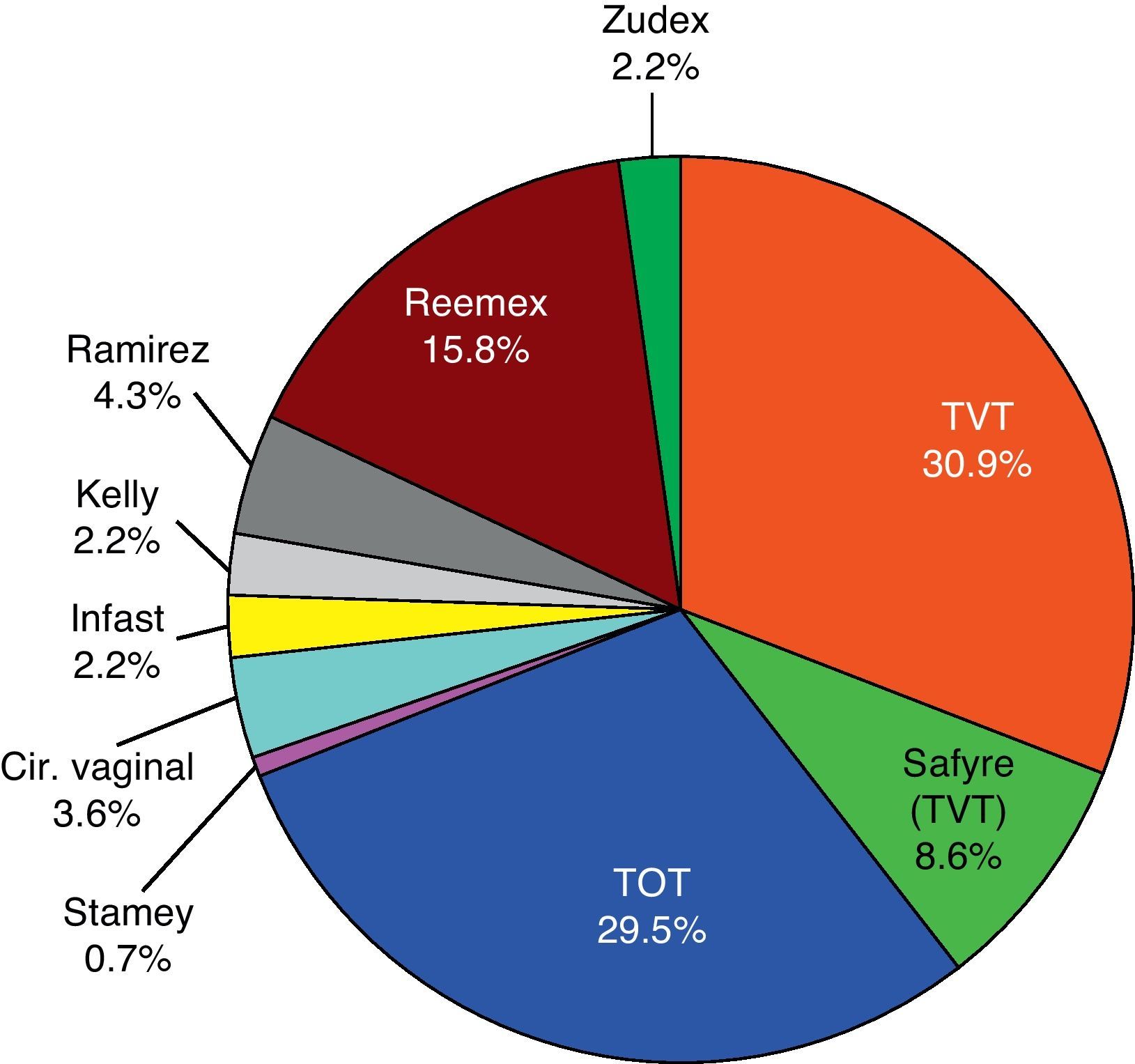
Material and methods139 women (age X¯=61.7; σ=10.88) operated on due to SUI were studied retrospectively. In 118 cases (84.8%), sling techniques (TVT, TOT, TVT-Safyre, and REEMEX) were used. Clinical evaluation and complete preoperative video-urodynamics were made pre-operatively and at 3 months of surgery. A statistical study (Fisher's test, Wilcoxon, Friedman, Student's t and Pearson's χ2) and analysis of multivariant logistic regression analysis by step elimination method were performed.
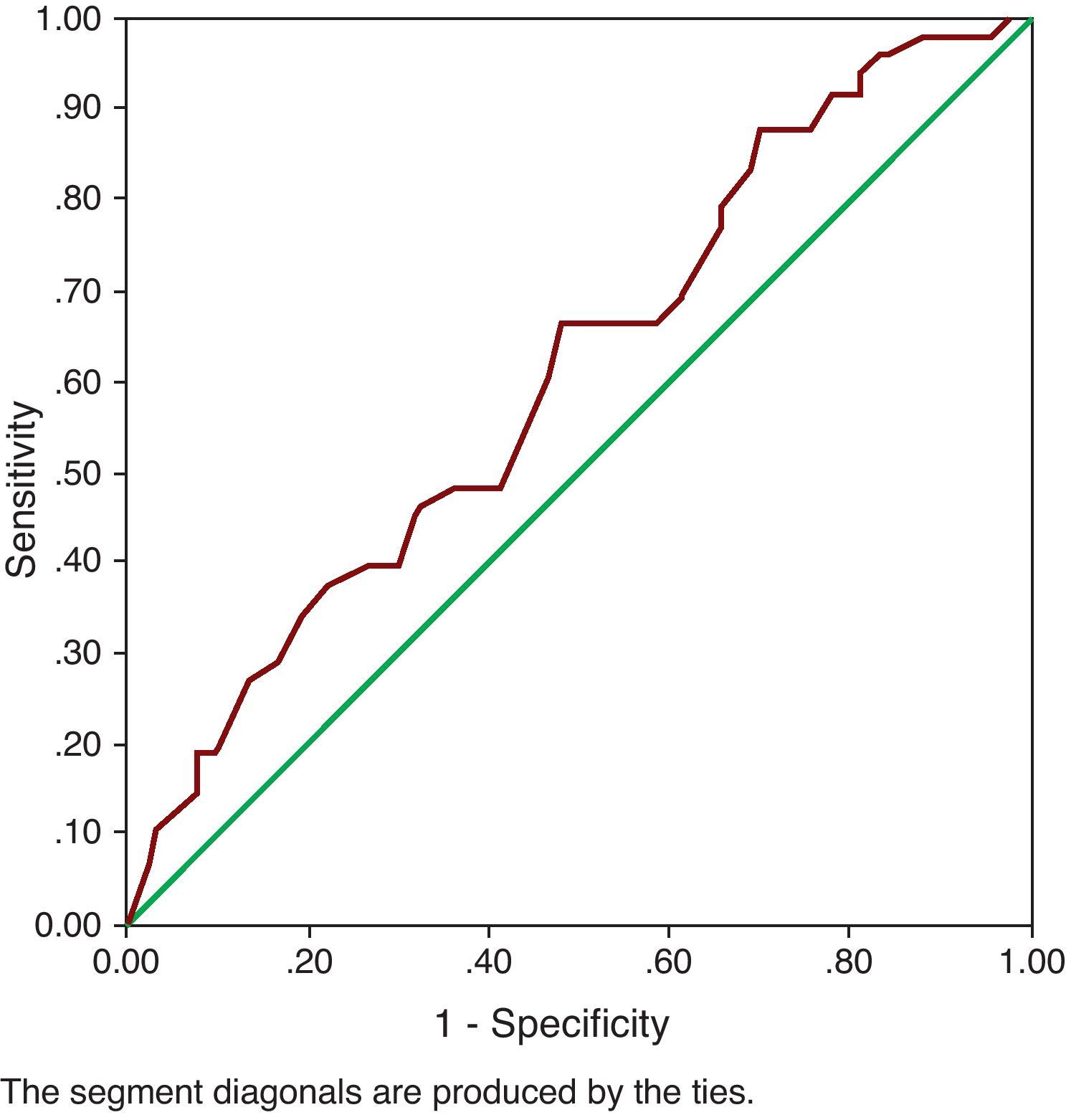
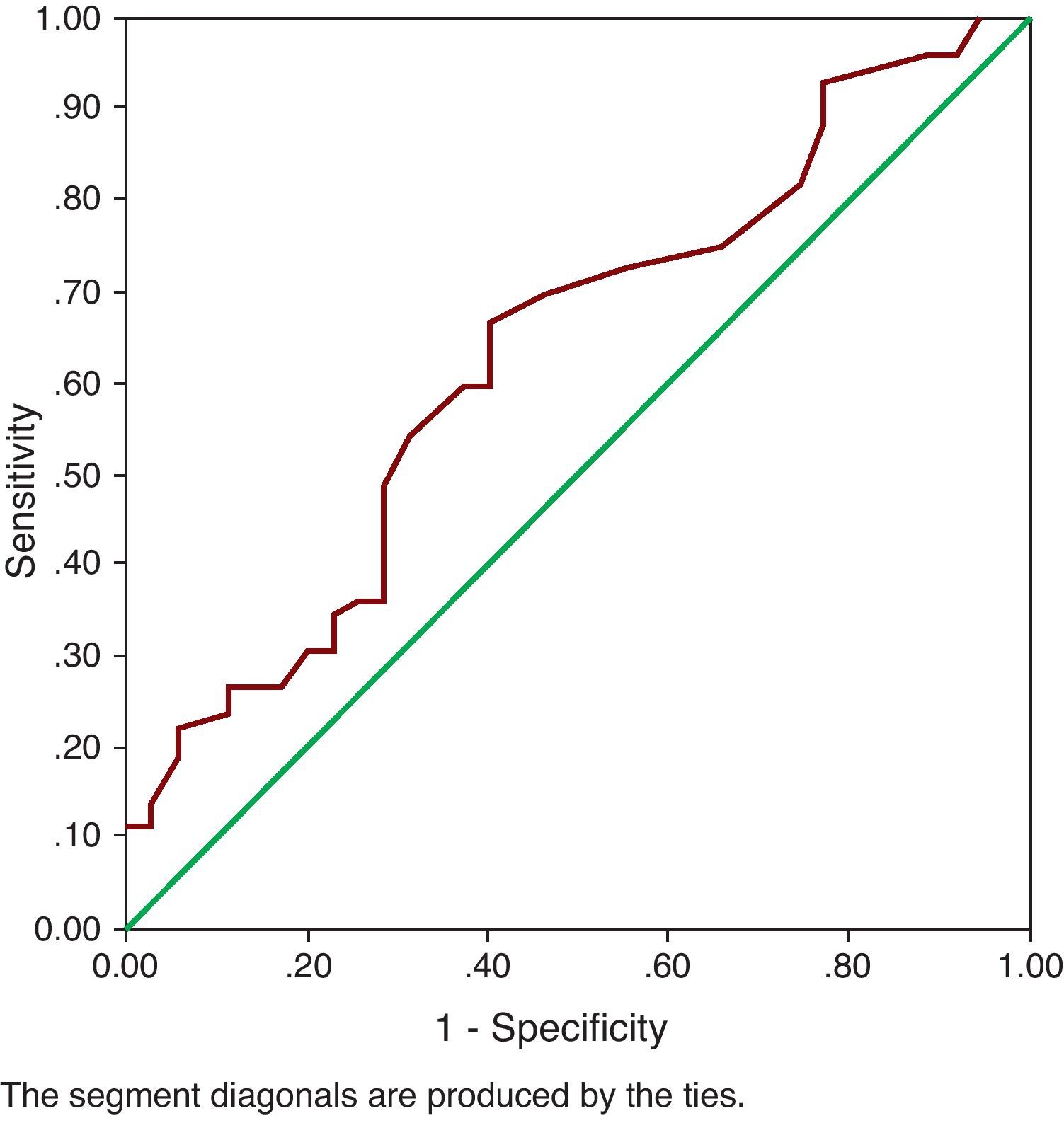
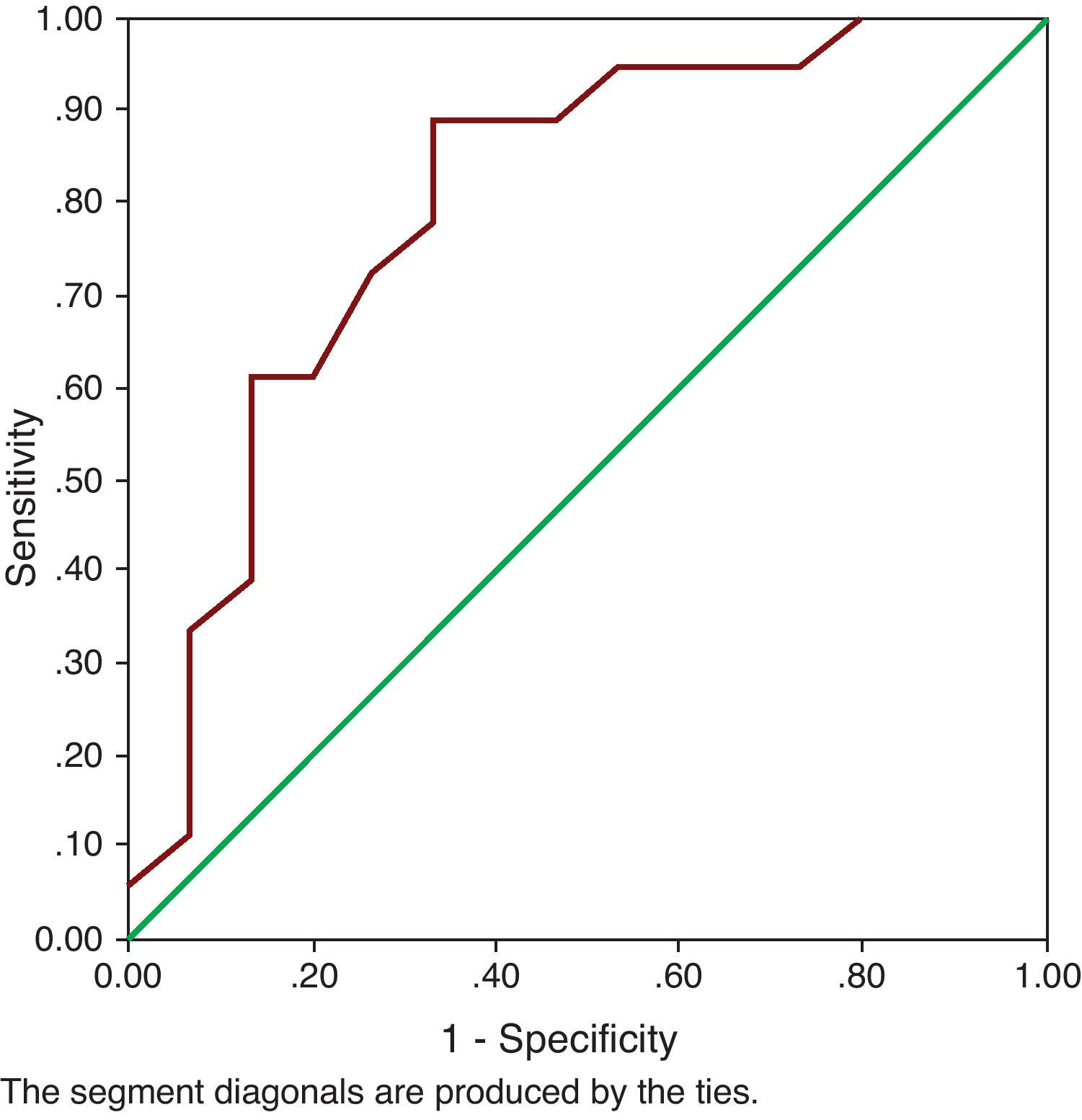
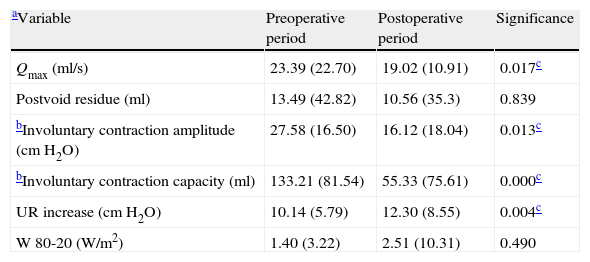
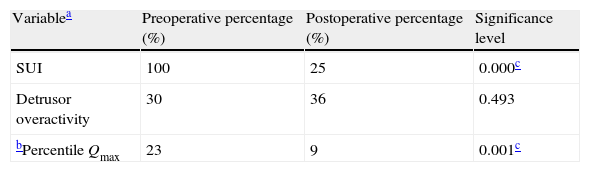
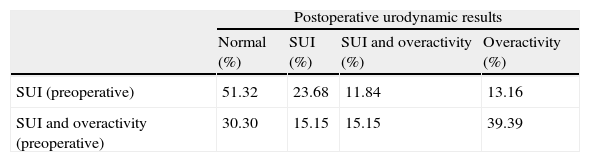
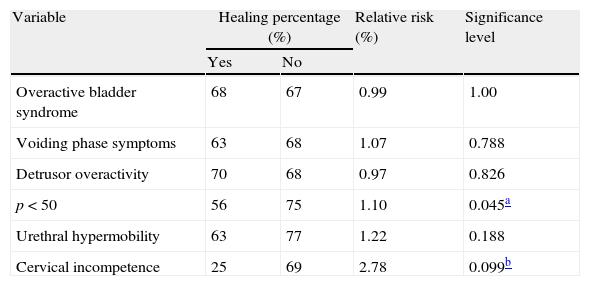
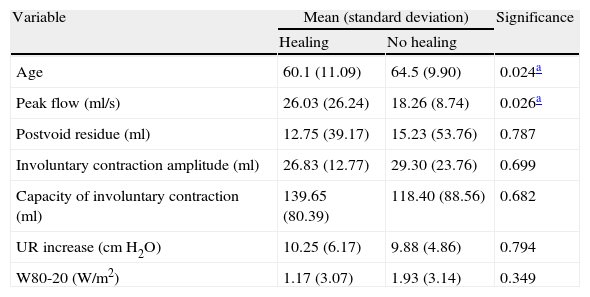
ResultsPost-operatively, the SUI (p=0.000) and bladder hyperactivity syndrome decreased. The success percentages (urodynamic absence of SUI) for each technique were: TVT-Safyre (75%), TOT (73%), TVT (60%) and REEMEX (57%), without significant differences. Age (ROC cut-off: 61 years) was a prognostic factor of success (p=0.024). Preoperative maximum flow (Qmax) (16ml/s) constituted the only urodynamic parameter with a predictive value for success (p=0.026). An open bladder neck was a risk factor for persistence of postoperative SUI (RR=2.78). A significant decrease of the postsurgical Qmax (p=0.017) was verified, without increase of the post micturition residue or of the Wmax. An increase of the postsurgical urethral resistance (UR) was also observed (p=0.004).
ConclusionsThe pre-operative Qmax is the most important urodynamic prognostic parameter in feminine SUI surgery, its normality being associated to a greater probability of cure of the incontinence. In the cases of decreased preoperative flow, use of slings that increase urethral resistance more (REEMEX) is not recommended. Hyperactivity of the preoperative detrusor does not significantly modify the results of surgery of the SUI.
El tratamiento de la incontinencia urinaria de esfuerzo (IUE) femenina con cabestrillos, pretende suplir la función de los ligamentos dañados, favoreciendo la transmisión correcta de las tensiones. Nuestro objetivo es determinar qué variables preoperatorias pueden predecir el resultado del tratamiento quirúrgico de la IUE y estudiar los cambios urodinámicos que produce la cirugía.
Material y métodos139 mujeres (edad X¯=61,7; σ=10,88) intervenidas por IUE fueron estudiadas retrospectivamente. En 118 casos (84,8%) se utilizaron técnicas de cabestrillo (TVT, TOT, TVT-Safyre, REEMEX). Se realizó evaluación clínica y video-urodinámica completa preoperatoria y a los tres meses de cirugía. Se realizó tratamiento estadístico (test de Fisher, Wilcoxon, Friedman, t Student y χ2 Pearson) y análisis de regresión logística multivariante mediante método de eliminación por pasos.
ResultadosPostoperatoriamente disminuyó la IUE (p=0.000) y el síndrome de hiperactividad vesical (p=0,001). Los porcentajes de éxito (ausencia urodinámica de IUE) para cada técnica fueron: TVT-Safyre (75%), TOT (73%), TVT (60%) y REEMEX (57%), sin diferencias significativas. La edad (punto de corte ROC 61 años) fue factor pronóstico de éxito (p=0,024). El flujo máximo (Qmax) preoperatorio (16ml/s) constituyó el único parámetro urodinámico con valor predictivo (p=0,026) para éxito. Un cuello vesical abierto fue factor de riesgo para la persistencia de IUE postoperatoria (RR=2,78). Se comprobó disminución significativa de Qmax postquirúrgico (p=0,017), sin aumento del residuo postmiccional ni de Wmax. También se observó aumento de URA (resistencia uretral) post-cirugía (p=0,004).
ConclusionesEl Qmax preoperatorio es el parámetro urodinámico pronóstico mas importante en la cirugía de la IUE femenina, asociándose su normalidad a una mayor posibilidad de cura de la incontinencia. En los casos de flujo preoperatorio disminuido se desaconseja los cabestrillos que más incrementan la resistencia uretral (REEMEX). La hiperactividad del detrusor preoperatoria no modifica significativamente los resultados de la cirugía de la IUE.