Conocer las expectativas que expresan los profesionales sanitarios sobre el beneficio de varias intervenciones de prevención primaria, basadas en estudios de validez moderada-alta, que se realizan de forma habitual en las consultas de atención primaria.
DiseñoEstudio transversal descriptivo mediante encuesta.
EmplazamientoCentros de salud españoles, entre el 6 de febrero y el 5 de mayo de 2020.
ParticipantesMédicos de familia y otros profesionales de atención primaria en ejercicio.
Mediciones principalesa) el número y porcentaje de participantes cuya estimación de beneficio se aleja del beneficio respaldado por las evidencias; b) las magnitudes de SOBREestimación, NORMOestimación y SUBestimación de cada participante y de cada subgrupo profesional.
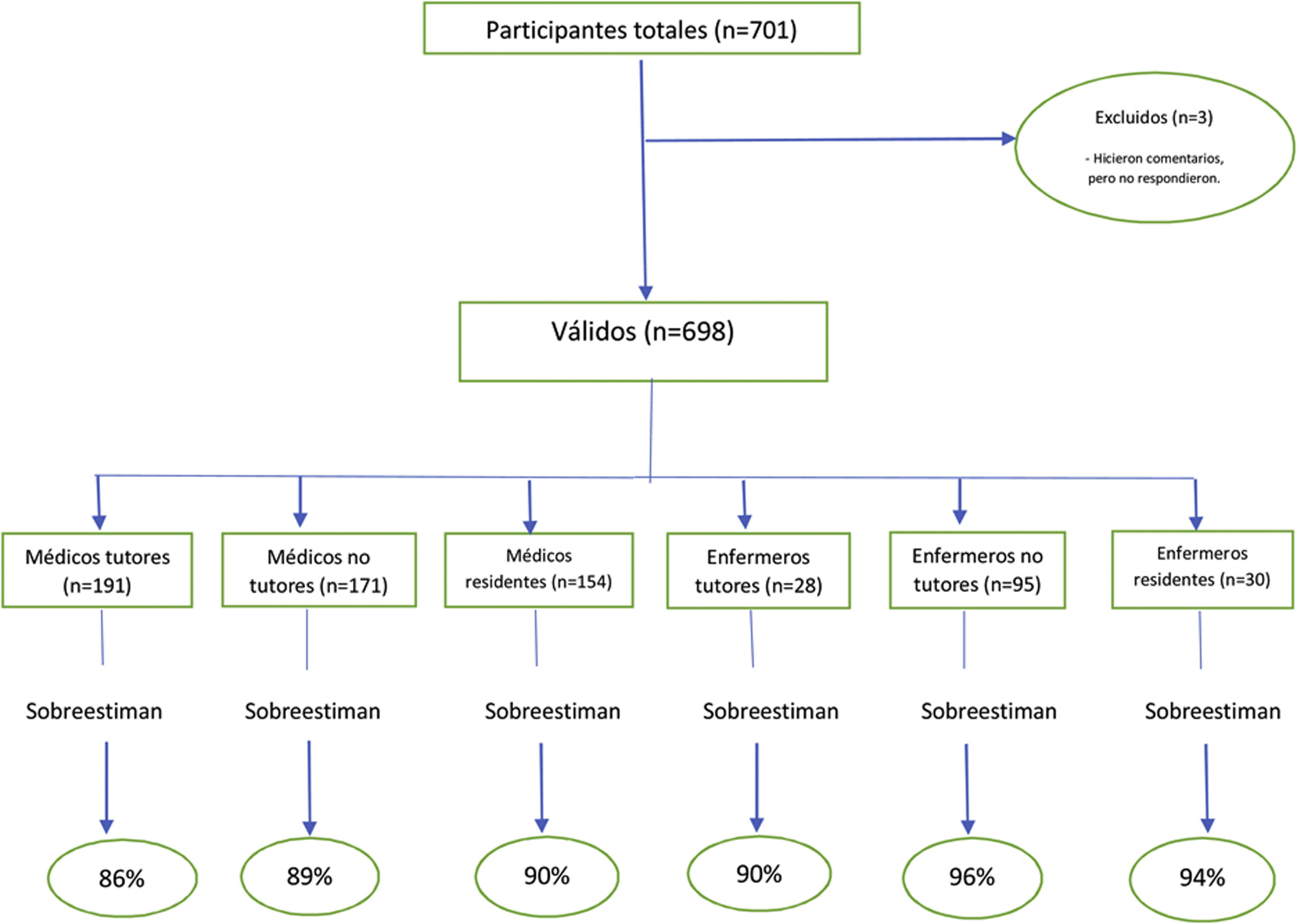
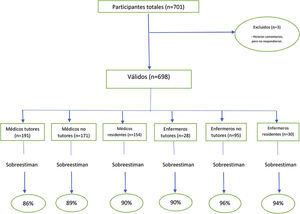
ResultadosDe los 701 respondedores (67% mujeres), 694 contestaron a las 8 preguntas y 4 entre una y 7. La sobreestimación del beneficio en las 8 intervenciones osciló entre el 86 y el 90% de todos los participantes médicos y entre el 90 y el 96% de todos los participantes enfermeros.
ConclusionesLa mayoría de los profesionales encuestados sobreestiman tanto las actividades de prevención como los tratamientos preventivos, lo que les puede llevar a transmitir expectativas exageradas o falsas a los pacientes, exponerlos innecesariamente a efectos adversos derivados de esas intervenciones y a dilapidar recursos.
Examine the expectations expressed by healthcare professionals about the benefit of several primary prevention interventions that are usually carried out in The Primary Care Consultations with evidence from moderate-high validity studies.
DesignDescriptive Cross-sectional Study by Survey.
SittingSpanish Primary Healthcare Centers, between February 6 and May 5, 2020.
ParticipantsGeneral Practitioner and other practicing Primary Care professionals.
Main measurementsa) the number and percentage of participants whose estimate of benefit deviates from the benefit supported by the evidence; b) the magnitudes of OVERestimation, NORMOestimation and UNDERestimation of each participant and each professional subgroup.
ResultsOf the 701 respondents (67% women), 694 answered all eight questions and 4 between one and seven. The overestimation of benefit in the 8 interventions ranged from 86% to 90% of all medical participants and between 90% and 96% of all nursing participants.
ConclusionsMost of the surveyed (healthcare) professionals overestimate both, prevention activities and preventive treatments, this may lead them to instil false hope in patients, to put patients at risk of serious side effects arising from such interventions and to squander resources.
La práctica clínica está basada, fundamentalmente, en aplicar procedimientos diagnósticos o terapéuticos mediante los cuales el profesional espera que mejore la salud del paciente.
Suficientes evidencias nos muestran que los individuos sanos y enfermos SOBREestiman los beneficios y SUBestiman los daños de las pruebas de imagen, los screening poblacionales y los tratamientos farmacológicos1–4. Esto les ocurre también a médicos, médicos especialistas y residentes en formación5–8, a los medios de comunicación de masas9,10, a los centros benéficos contra el cáncer y otras organizaciones de defensa de pacientes11–13, y a las administraciones sanitarias y organizaciones financiadas con fondos públicos14–16. La tendencia a creer más en algo que nos resulta familiar y que coincide con las experiencias vividas, se conoce como la ilusión de la verdad17, y se concreta en la creencia subjetiva de que: a) un tratamiento es más eficaz y seguro de lo que demuestran las pruebas (ilusión terapéutica)18,19; b) una intervención actúa en la aparición de un evento que en realidad es contingente (ilusión del control)19; c) una intervención diagnóstica o pronóstica tiene un alto valor para predecir un resultado favorable, cuando este en realidad puede expresarse por el azar (ilusión de la validez)20, o d) realizar una intervención alcanzará un propósito, aun sin haber deliberado previamente sobre cuál es el mejor método para lograr ese propósito clínico (ilusión teleológica)21.
Si un ser humano consigue sobrevivir alejado de la verdad materialmente objetiva, es poco probable que haga un gran esfuerzo en buscarla. Además, expectativas poco realistas no solo sobreviven en la desinformación, sino que también sirven a otros propósitos, como satisfacer las necesidades psicológicas de esperanza y la sensación de seguridad de pacientes y sanitarios. Sin embargo, la satisfacción del paciente no es necesariamente un buen indicador de resultados. Por ejemplo, en un estudio prospectivo con una muestra nacional de EE. UU. seguida 3,9 años, el cuartil de mayor satisfacción del paciente se asoció con menos visitas al departamento de urgencias del hospital, pero con mayor hospitalización, más gastos en farmacia y más mortalidad22.
Por lo tanto, las falsas expectativas perjudican de muchas formas los costes de oportunidad, contribuyendo a la crisis de la atención a la salud23 y causan efectos adversos por el sobrediagnóstico y sobretratamiento24, así como una medicalización de la vida cotidiana que dificulta el desarrollo de las capacidades humanas en situación de crisis25.
En este trabajo pretendemos conocer las expectativas que expresan los profesionales sanitarios sobre el beneficio de varias intervenciones de prevención primaria que se realizan de forma habitual en las consultas de atención primaria, dado que esas expectativas son un componente importante para explicar sus conductas.
Material y métodosDiseñoEstudio transversal descriptivo mediante encuesta dirigida a médicos, enfermeros y otros profesionales sanitarios de atención primaria, para conocer las frecuencias en sus estimaciones del beneficio de 8 intervenciones habituales en atención primaria, seleccionadas por evidencias provenientes de estudios de validez moderada-alta.
ÁmbitoProfesionales sanitarios en ejercicio en centros de salud de nuestro país, (médicos, enfermeros, MIR, EIR y otros), entre el 6 de febrero y el 5 de mayo de 2020.
Procedimiento de encuestaLos investigadores solicitamos la participación anónima para la encuesta en formato papel y en formato on-line:
- 1.
Formato de la encuesta en papel. Las unidades docentes del Servicio Extremeño de Salud nos proporcionaron los contactos electrónicos de los coordinadores de los centros de salud. Aquellos que aceptaron participar, recibieron un correo nuestro explicándoles el estudio y solicitándoles el número de profesionales susceptibles como voluntarios. Los profesionales potenciales respondedores fueron 239, a los que enviamos la encuesta en papel con un sobre para remitirlo cerrado por correo ordinario a la Unidad Docente de la Gerencia de Cáceres, que se ofreció para recogerlas. En papel recibimos 129 respuestas.
- 2.
Formato de la encuesta on-line para contestar en un aplicativo informático específico para un sitio web (Google Drive), en el que se registran anónimamente las respuestas de los respondedores. Enviamos esta encuesta on-line por e-mail a la mayoría de las unidades docentes de España, que las reenviaron a los sanitarios de sus áreas de salud. También enviamos la versión on-line por WhatsApp® a sanitarios conocidos y éstos a su vez a grupos de sanitarios de WhatsApp®sucesivamente.
Únicamente emitimos un recordatorio a los coordinadores de los centros de salud con los que habíamos contactado inicialmente.
No realizamos control de duplicidades por el requisito del anonimato.
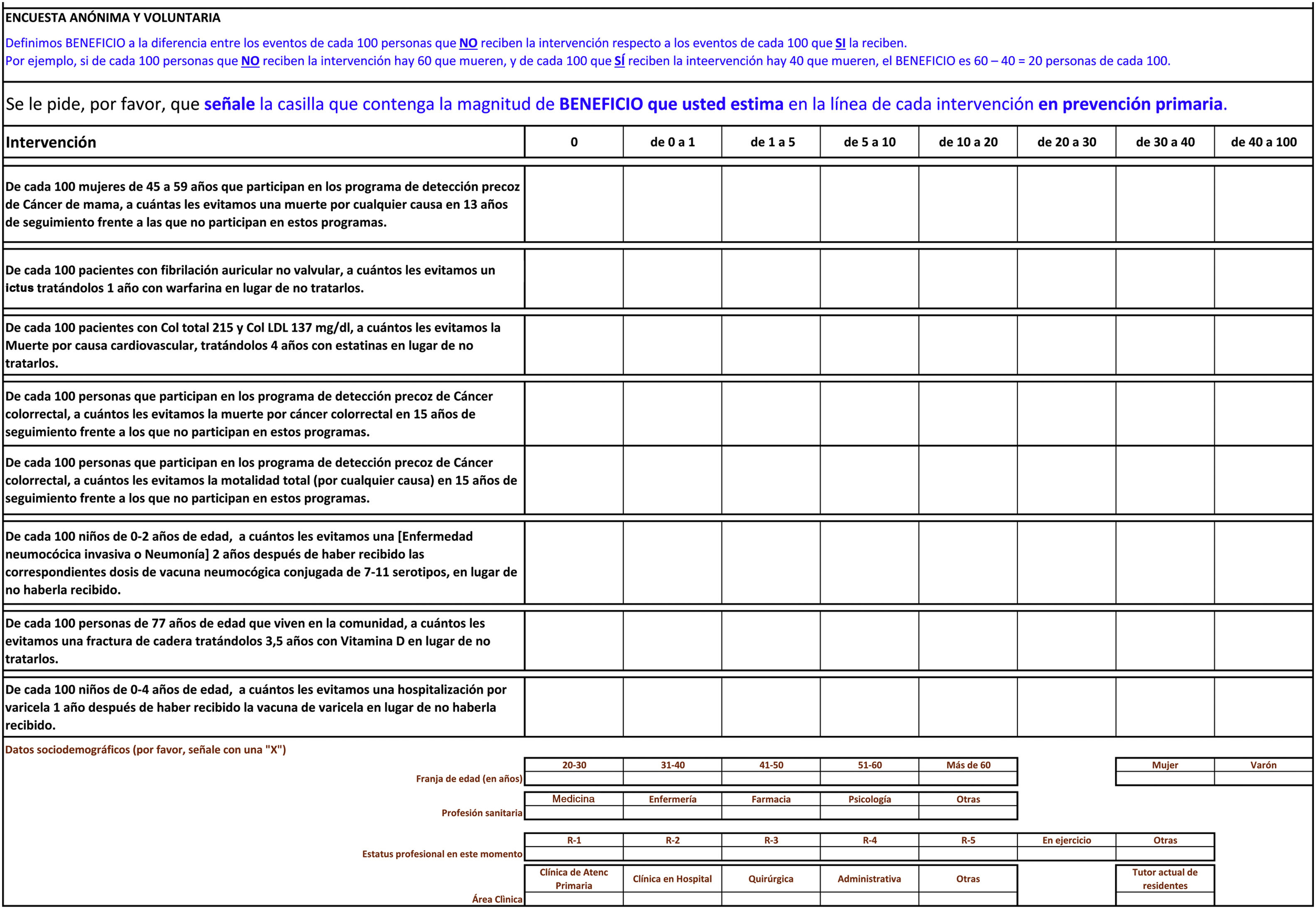
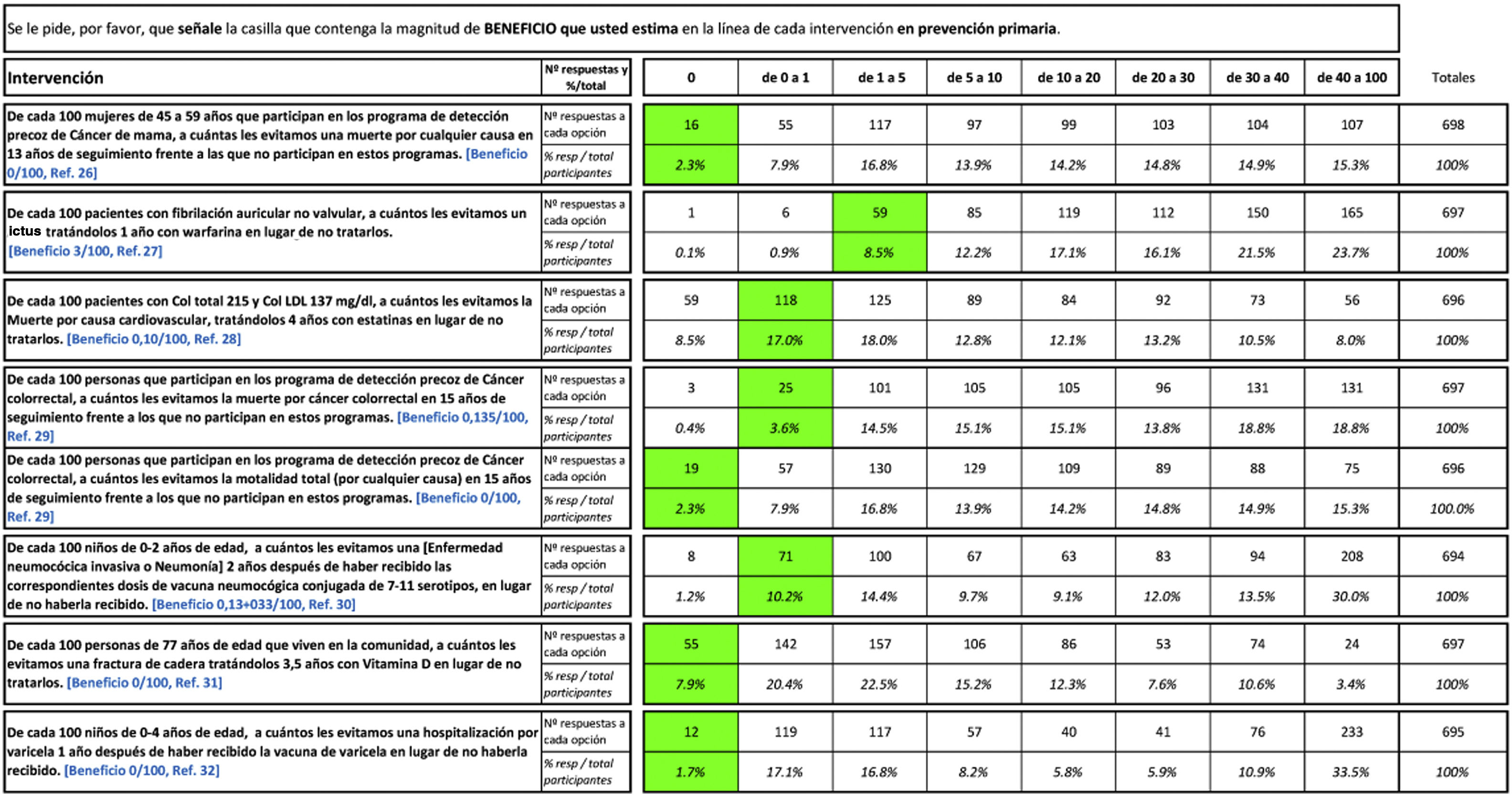
Contenido de la encuestaEn la tabla 1 se refleja el modelo de encuesta, que se podía cumplimentar en 10min, aproximadamente. Se pedía: «señalar la casilla que contenga vuestras estimaciones del beneficio de 8 intervenciones habituales en atención primaria. Definimos BENEFICIO a la diferencia entre los eventos de cada 100 personas que NO reciben la intervención respecto a los eventos de cada 100 que SÍ la reciben. Por ejemplo, si de cada 100 personas que NO reciben un tratamiento hay 60 que mueren, y de cada 100 que SÍ reciben el tratamiento hay 40 que mueren, el BENEFICIO es 60-40=20 personas de cada 100». Se trata de la reducción absoluta del riesgo.
Las intervenciones objeto de valoración fueron los programas de detección precoz de cáncer de mama, el tratamiento anticoagulante en la fibrilación auricular no valvular, el tratamiento de la hipercolesterolemia con estatinas, los programas de detección de cáncer colorrectal (una pregunta sobre mortalidad por el propio cáncer y otra sobre mortalidad por todas las causas), la prevención de la neumonía en niños mediante la vacuna, la prevención de fractura de cadera con la toma de vitamina D y el efecto de la vacuna de la varicela en niños para prevenir la hospitalización.
Tamaño de muestraSi, con un intervalo de confianza del 95% (IC 95%), asumimos como relevante una proporción igual o mayor del 10% de los participantes que SOBREestimen el beneficio de las intervenciones respecto a los beneficios promedios respaldados por las evidencias aportadas, entonces se necesita una muestra mínima de 61 participantes con encuestas válidas, porque cubrirían una proporción relevante del 20% (IC 95%: 10-30%) de participantes, que contiene como límite inferior de su intervalo de confianza el 10% aludido. Con 61 participantes consideraríamos relevante un número absoluto igual o superior a 12 participantes SOBREestimadores (IC 95%: 6-18), dado que el límite inferior de 6 participantes SOBREestimadores es el 10% de los 61.
Medidas de los resultados y análisis estadísticoNuestras medidas de los resultados son: a) el número y porcentaje de participantes cuya estimación de beneficio se aleja del beneficio respaldado por las evidencias y b) las magnitudes de SOBREestimación, NORMOestimación y SUBestimación de cada participante y de cada subgrupo profesional.
Las frecuencias y porcentajes de las respuestas las hemos situado en las casillas correspondientes a los intervalos de beneficio de la tabla que sirve como plantilla para la encuesta, la cual incorpora también los beneficios promedios respaldados por las evidencias aportadas26–32, que se muestran en la tabla 2.
Para la recogida de datos y los cálculos con fines descriptivos de las frecuencias y porcentajes de participantes que se alejan, de las magnitudes de alejamiento individuales, y las diferencias y cocientes entre subgrupos, hemos utilizado la hoja de cálculo Excel® (Excel for Windows, Illinois, EE. UU.).
Método cálculo de las magnitudes de SOBREestimación, NORMOestimación y SUBestimaciónPara las 8 intervenciones de resultados en salud ofrecemos 8 casillas u opciones de respuesta así: «De cada 100 pacientes tratados la intervención beneficia a»: a) 0 (cero); b) de 0 a 1; c) de 1 a 5; d) de 5 a 10; e) de 10 a 20; f) de 20 a 30; g) de 30 a 40 y h) de 40 a 100. En cada una de las 8 intervenciones hay una casilla que corresponde con el beneficio respaldado por las evidencias aportadas, y cuando un individuo elige esta casilla como su expectativa de beneficio decimos que NORMOestima el beneficio. Si elige alguna de las casillas que quedan a la derecha decimos que SOBREestima el beneficio, y si elige alguna de las casillas que quedan a la izquierda decimos que SUBestima el beneficio. Hay, por tanto, una casilla de NORMOestimación y 7 casillas de SOBREestimación o SUBestimación.
Por ejemplo, en nuestra primera de las 8 preguntas de intervención el beneficio respaldado por las evidencias aportadas es «0 de cada 100 pacientes tratados», y si un individuo elige esta casilla, entonces NORMOestima el beneficio. Si elige la casilla de 0 a 1 (cuyo promedio es 0,5) de cada 100 pacientes tratados», entonces SOBREestima el beneficio en una magnitud de 0,5 (su estimación) menos 0 (la real), es decir 0,5-0=0,5 de cada 100 pacientes tratados. Si elige la casilla «de 20 a 30 (cuyo promedio es 25) de cada 100 pacientes tratados», entonces SOBREestima el beneficio en una magnitud de 25 menos 0, es decir 25-0=25 de cada 100 pacientes tratados. A mayor magnitud de SOBREestimación peor es el significado práctico (relevancia clínica).
Cuando se trata de un conjunto o grupo de individuos, el «Área de SOBREestimación del grupo» respecto a la primera intervención, lo calculamos igual que el área de un cuadrilátero rectángulo. Multiplicamos la magnitud de SOBREestimación de la primera casilla (como el lado horizontal) por el porcentaje (o peso en tanto por uno) de respondedores de esta opción (como el lado vertical). Hacemos lo mismo con respecto a la segunda casilla, la tercera, la cuarta, y así hasta la séptima casilla. Si sumamos las 7 áreas, obtenemos el «Área de SOBREestimación del grupo» respecto a la primera intervención. Por ejemplo, en el subgrupo de médicos tutores el «Área de SOBREestimación del grupo» en la primera pregunta fue 18,44. Pero recordemos que este 18,44 es el área de un cuadrilátero rectángulo, del que sabemos que su lado vertical es el porcentaje de respondedores (que en este caso es el 98,4%), y su lado horizontal es la «Magnitud de SOBREestimación del grupo». Es decir que 18,44=0,984׫Magnitud de SOBREestimación del grupo». Ahora, desde esta ecuación simple, despejamos y obtenemos que la «Magnitud de SOBREestimación del grupo» es 18,44/0,984=18,73. Esto significa que, en promedio, cada individuo de este grupo SOBREestima el beneficio en 18,73 de cada 100 pacientes tratados, respecto al beneficio respaldado por las evidencias aportadas, que en esta intervención es de 0 de cada 100 pacientes tratados.
El «Área de SUBestimación del grupo» se construye igual. Y, como la SOBREestimación y SUBestimación son alejamientos del canon, podemos sumarlas y denominar a esa suma «Área de Alejamiento del grupo».
El «Área de NORMOestimación (acierto) del grupo» se calcula multiplicando el 100% de Magnitud de NORMOestimación o acierto (como el lado horizontal) por el porcentaje (o peso en tanto por uno) de respondedores de esta opción (como el lado vertical).
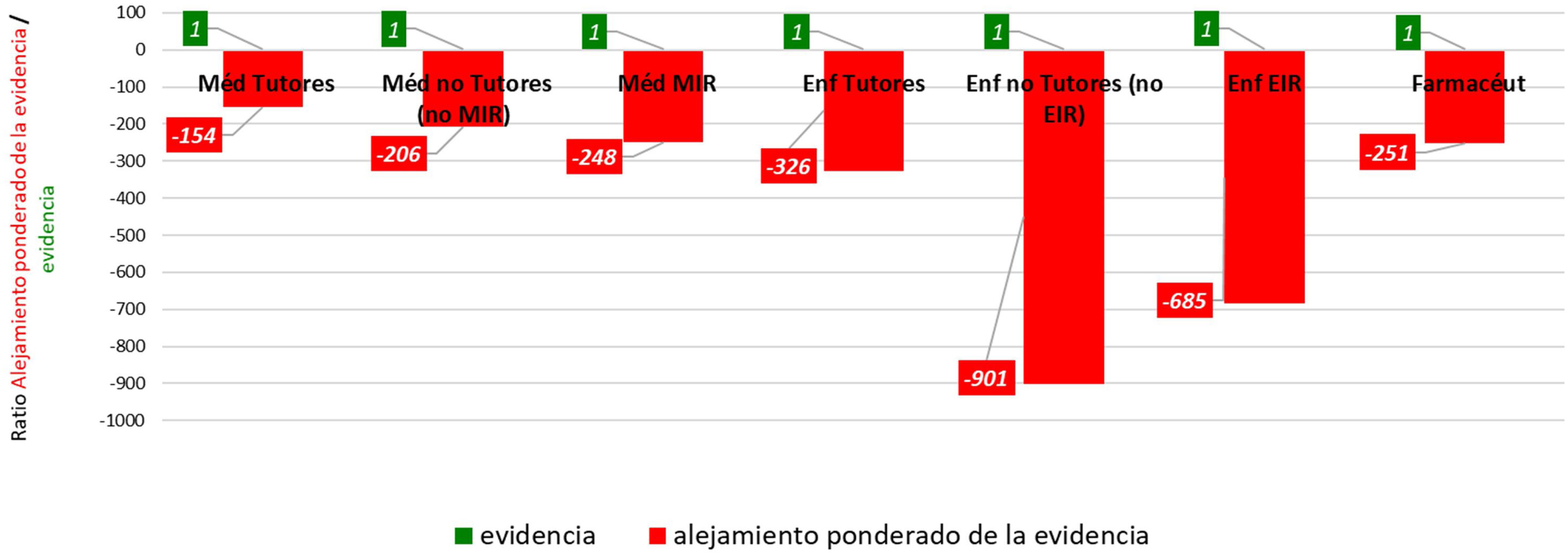
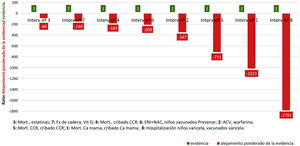
Para poder comparar todos los grupos, hemos calculado la ratio entre el «Área de Alejamiento» (numerador) y el «Área de NORMOestimación» (denominador). Y para poder apreciar las relaciones entre estas áreas, mostramos las medias de las ocho preguntas de los 3 subgrupos de médicos (tutores, no tutores y residentes) y 3 subgrupos de enfermeros/as (tutores, no tutores y residentes) en la figura 1, en el cual representamos hacia arriba de la horizontal la unidad del «Área de NORMOestimación (acierto)» con fondo de color verde, con un 1 positivo también de color verde. Debajo de la horizontal representamos las unidades de «Área de Alejamiento» con fondo de color rojo, con el número negativo de color rojo que corresponde a las unidades de alejamiento por cada unidad de acierto. A igual unidad de área de acierto encima de la horizontal, cuanto mayor sea el área de alejamiento roja debajo de la horizontal, peor es el resultado.
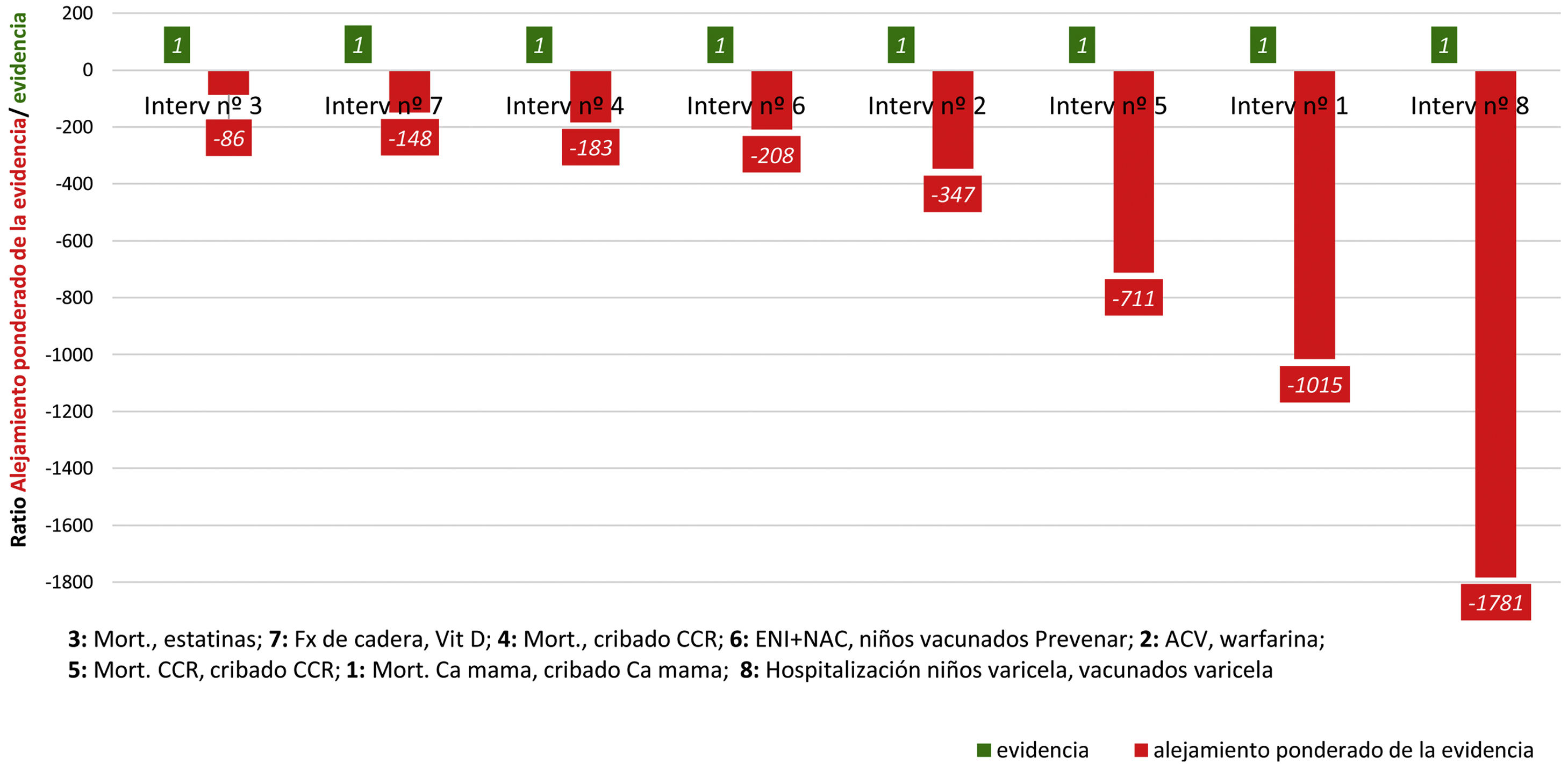
El orden de la ratio de alejamiento por numeración de las 8 intervenciones lo mostramos en la figura 2.
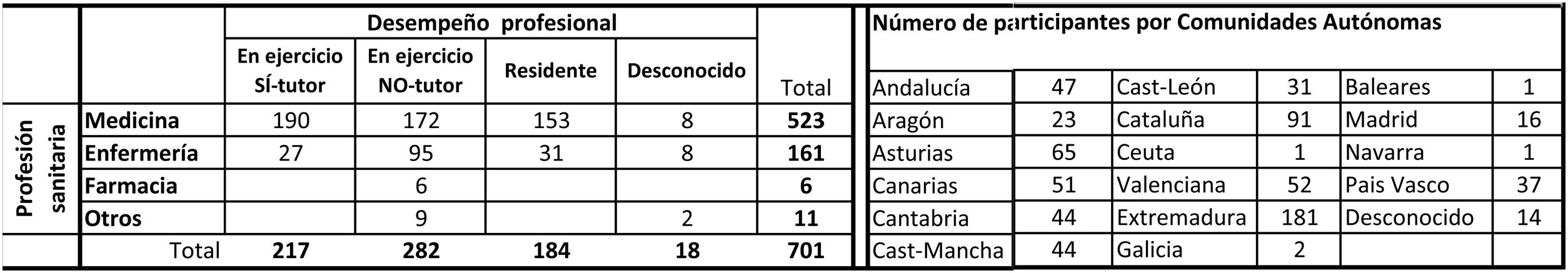
ResultadosDe los 701 respondedores (67% mujeres), 694 contestaron a las 8 preguntas y 4 entre una y 7. Los 3 participantes excluidos hicieron comentarios al cuestionario, pero no lo cumplimentaron adecuadamente. En la tabla 3 se muestran sus características profesionales y su distribución por comunidades autónomas. El grupo «otros» solo representa a los farmacéuticos, dado que respondieron un número de psicólogos y veterinarios tan pequeño que no permitía su análisis.
El mejor resultado ponderado del conjunto de las 8 preguntas lo obtiene el subgrupo de 191 médicos tutores, pero este resultado muestra una elevada SOBREestimación de la expectativa de beneficio respecto al beneficio respaldado por las evidencias aportadas, pues un promedio del 12% de los participantes NORMOestimó el beneficio coincidiendo con la evidencia, y el 86% se aleja por la derecha SOBREestimándolo, y el 2% se aleja por la izquierda SUBestimándolo. Esto supone de forma ponderada que el 86% del subgrupo de los médicos tutores cree que, de media, en todas las intervenciones, se beneficiarán de cada 100 tratados, 21 más de los que realmente se benefician («expectativa de beneficio de 21 de cada 100 tratados»).
El 89% del subgrupo de 171 médicos no tutores SOBREestima la expectativa de beneficio en 23 de cada 100 tratados. Y el 90% del subgrupo de 154 médicos residentes MIR SOBREestima la expectativa de beneficio en 23 de cada 100 tratados.
En cuanto a los enfermeros, el 90% del subgrupo de 28 enfermeros tutores SOBREestima la expectativa de beneficio en 33 de cada 100 tratados; el 96% del subgrupo de 95 enfermeros no tutores SOBREestima la expectativa de beneficio en 35 de cada 100 tratados; y el 94% del subgrupo de 30 enfermeros residentes EIR SOBREestima la expectativa de beneficio en 36 de cada 100 tratados.
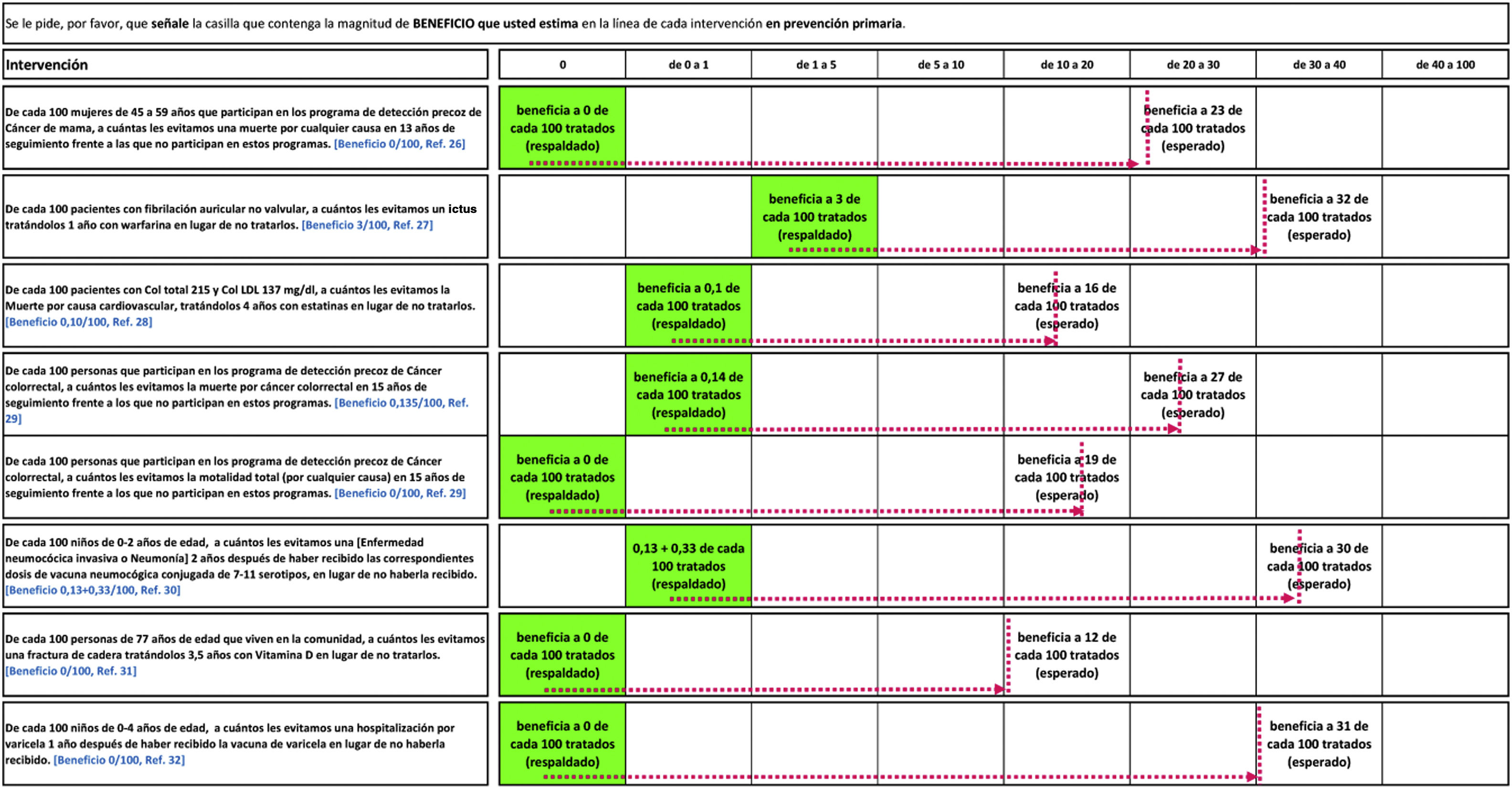
En la tabla 4 se representa el beneficio promedio respaldado por las evidencias (destacado sobre fondo de color verde) y el beneficio promedio esperado por la cohorte completa de encuestados. El alejamiento entre ambos se muestra gráficamente con una flecha horizontal discontinua de color violeta que va desde el respaldado hasta el esperado (línea vertical discontinua de color violeta).
Beneficio promedio respaldado por las evidencias (destacado sobre fondo verde) y beneficio promedio esperado por los encuestados. El alejamiento entre ambos se muestra gráficamente con una flecha horizontal discontinua de color violeta que va desde el respaldado hasta el esperado (línea vertical discontinua de color violeta)
En los pacientes las expectativas de curación o mejora son consustanciales al proceso de la enfermedad y son entendibles. En el caso de los profesionales sanitarios, la ilusión terapéutica es un rasgo latente y variable cuya magnitud no puede medirse directamente, que puede exceder las expectativas probadas científicamente y proporcionar esperanzas infundadas sobre el curso de la enfermedad, a sí mismos y, sobre todo, a los pacientes. Nuestros cálculos de SOBREestimación constituyen un procedimiento psicométrico sencillo de medición indirecta. Y sobre esta base, los resultados nos indican que la ilusión terapéutica en estas 8 intervenciones es elevada.
La NORMOestimación del beneficio en las 8 intervenciones se alcanzó por el 8-12% de los médicos, y por el 4-9% de los enfermeros.
Entre las varias limitaciones de nuestro trabajo están el que es un estudio descriptivo exploratorio, y que se ha llevado a cabo con una muestra no probabilística discrecional. Las reflexiones que articulamos en esta discusión pueden no ser extrapolables a poblaciones no representadas por la muestra de encuestados. Sin embargo, el gran tamaño de la muestra obtenida, con más de 61 respondedores en los seis subgrupos de médicos y enfermeros, constituye una fortaleza en cuanto a proporcionarnos una idea del alto grado de SOBREestimación en un alto porcentaje de estos profesionales sanitarios de atención primaria, cuya representatividad puede investigarse en un posterior estudio con una muestra adecuada para ello, apoyado en lo demás en el diseño del presente estudio.
La encuesta ha mostrado diferencias en el grado de SOBREestimación de las ocho intervenciones entre los subgrupos. Sin embargo, puede observarse que el grupo de médicos responden con el menor grado de SOBREestimación en las dos intervenciones que prescriben ellos mismos: a) la de estatinas (que estiman en un beneficio de 11, 12 y 18 por cada 100 tratados, cuando el beneficio que respaldan las evidencias es de 0,1 por cada 100), y b) la vitamina D (que estiman en un beneficio de 8, 9 y 9 por cada 100 tratados, cuando el beneficio que respaldan las evidencias es de 0 por cada 100).
La mayoría de los profesionales encuestados SOBREestima tanto las actividades de prevención como los tratamientos preventivos, lo cual les puede llevar a transmitir expectativas exageradas o falsas a los pacientes, exponerlos innecesariamente a efectos adversos derivados de esas intervenciones y a dilapidar recursos.
Llama la atención el beneficio cero en intervenciones que están implantadas en nuestro medio. Podría ser adecuado reevaluar la idoneidad de las mismas, más si cabe cuando, como ahora, los recursos existentes ya limitados deben dirigirse a otras prioridades. Ahora bien, cuando las intervenciones de beneficio cero funcionan como placebos sociales, éstas se mantienen en las prestaciones por necesidades gremiales y políticas de algunas instituciones, y necesidades psicológicas de una parte de la población. Que se reduzcan hasta desaparecer dependerá en gran medida del enfrentamiento dialéctico de científicos y profesionales sanitarios organizados en instituciones o campañas como Choosing Wisely, More is Less, Medical Reverse, o Dejar de Hacer, contando con que este tránsito pueda durar 10 años, si la influencia persiste.
Las causas de la ilusión terapéutica pasan por un déficit sistemático en la docencia y formación teórica y práctica de los profesionales sobre los resultados en salud de las intervenciones sanitarias. La formación pregrado y postgrado puede ser y es abundante, pero en su mayoría se considera realizada un paso antes de su culminación, y por eso muchos profesionales ignoran que lo ignoran (meta-ignorancia)33,34.
En cuanto a los efectos de la ilusión terapéutica, sólo mencionamos su potencial transformación en conductas de sobre-utilización, cuyo campo material se asocia con más efectos adversos y más costes evitables. Cualquier plan de reformas de la atención primaria, que no comience por esta formación teórico-práctica, arrastrará la SOBREestimación meta-ignorada en todas sus trayectorias.
ConclusiónLa mayoría de los profesionales encuestados SOBREestima tanto las actividades de prevención como los tratamientos preventivos, lo cual les puede llevar a transmitir expectativas infladas o falsas a los pacientes, exponerlos innecesariamente a efectos adversos derivados de esas intervenciones y a dilapidar recursos.
Entre las limitaciones de nuestro trabajo están el que es un estudio descriptivo exploratorio y que se ha llevado a cabo con una muestra no probabilística discrecional. Las reflexiones que articulamos en esta discusión pueden no ser extrapolables a poblaciones no representadas por la muestra de encuestados.
Sería de interés averiguar el grado de conocimiento y/o las herramientas que utilizan los profesionales para explicar a sus pacientes los beneficios y riesgos de estas y otras intervenciones preventivas.
- •
Existen pruebas de la sobreestimación del beneficio e infraestimación del riesgo de las intervenciones sanitarias.
- •
La cuantificación de las expectativas de los profesionales sobre el beneficio de las intervenciones preventivas frecuentes en atención primaria no es bien conocida.
- •
La formación deficiente en metodología de las ciencias de la salud empeora la valoración de las estimaciones de las intervenciones preventivas.
- •
El estudio cuantifica el grado de sobreestimación sobre intervenciones preventivas por todas las categorías profesionales, en todas las categorías de profesionales sanitarios de atención primaria de nuestra muestra.
- •
La magnitud media de la sobreestimación es elevada en cuanto a la relevancia clínica, incluso en los médicos tutores de residentes.
- •
El método desarrollado para cuantificar el grado de sobreestimación puede utilizarse fácilmente en estudios de utilización de intervenciones sanitarias, e incorporarse en la formación pregrado, grado y posgrado.
Los autores declaran no tener ningún conflicto de intereses.
A la Unidad Docente de Medicina Familiar y Comunitaria del Área de Cáceres por colaborar en el envío y recogida de las encuestas. Así mismo, al doctor Luis Palomo Cobos por las aportaciones y corrección del manuscrito.