Explorar las percepciones y experiencias de la población general ante el impacto de la implementación de la teleconsulta en atención primaria durante la pandemia.
DiseñoMetodología cualitativa con un enfoque descriptivo-interpretativo, cuyo trabajo de campo se realizó entre mayo y noviembre de 2020.
EmplazamientoEstudio realizado en Navarra y Euskadi.
Participantes y/o contextosColectivos poblacionales con distintos perfiles de ciudadanía asociada y no asociada de ambas comunidades autónomas. En total participaron 62 personas usuarias de atención primaria y se realizaron 10 grupos focales.
MétodoLos grupos focales siguieron un guion semiestructurado elaborado a partir de las variables de análisis y dimensiones de interés en función de los distintos perfiles de participantes y los objetivos. Las sesiones fueron grabadas y transcritas realizándose un análisis de contenido de carácter inductivo. Se llevó a cabo la triangulación de los datos para asegurar la validez.
ResultadosLa percepción de la teleconsulta por parte de la población ha ido variando a lo largo de la pandemia y ha sido heterogénea. Los/las participantes consideran que la modalidad no presencial puede repercutir en la calidad asistencial, así como amplificar las desigualdades de acceso a atención primaria.
ConclusionesResulta indispensable la realización de análisis y evaluaciones desde la perspectiva de equidad en salud para la toma de decisiones relacionadas con el uso de la tecnología en general y la teleconsulta en particular, en el futuro post-pandémico de la atención primaria.
To explore the perceptions and experiences of the general population regarding the impact of the implementation of teleconsultation in primary health care during the pandemic.
Designmethodology with a descriptive–interpretative approach, whose fieldwork was carried out between May and November 2020.
PlaceStudy conducted in Navarra and Euskadi. Population groups with different profiles of associated and non-associated citizenship in both Autonomous Communities. A total of 62 primary health care users have participated and 10 focus groups were carried out.
MethodThe focus groups followed a semi-structured script based on the variables of analysis and dimensions of interest according to the different participant profiles and objectives. The sessions were recorded and transcribed. An inductive content analysis was performed. Data triangulation was realized in order to ensure validity.
ResultsThe perception of teleconsultation by the population has varied throughout the pandemic and has been heterogeneous. The participants consider that the non-face-to-face modality may have repercussions on the quality of care, as well as amplifying inequalities in access to primary health care.
ConclusionsIt is essential to carry out analyses and evaluations from a health equity perspective in order to make decisions related to the use of technology in general and teleconsultation in particular, in the post-pandemic future of primary health care.
La pandemia por la COVID-19 ha forzado a los sistemas sanitarios a nivel global a una reorganización de la gestión de la asistencia sin precedentes. Los cambios organizativos, con la incorporación de la teleconsulta –o consulta telefónica- como medida de reducción del riesgo de trasmisión y de contagio del SARS-CoV-2, fue recomendada en el momento álgido de la pandemia para los distintos niveles y dispositivos asistenciales tanto por la Organización Mundial de la Salud1 como por el Centre for Disease Control2.
La Atención Primaria (AP) ha representado un papel clave en el abordaje y control de esta pandemia3, debiendo adaptarse, con la irrupción de ésta, a la sustitución casi total de la consulta presencial por teleconsulta. Así, esta última constituyó la modalidad de asistencia principal en los primeros meses. Pese a ello, la actividad (en número de consultas atendidas) en AP se mantuvo e incluso aumentó en número4. A lo largo de los meses de pandemia el uso de la modalidad telefónica se ha mantenido en gran medida en AP.
Cabe mencionar que la incorporación paulatina de las nuevas tecnologías en la relación entre profesionales y personas que necesitan atención sanitaria era ya una realidad previa a la pandemia. Sin embargo, la nueva situación epidemiológica ha supuesto de forma importante el desplazamiento de la consulta presencial por la telefónica, como respuesta a las excepcionales circunstancias de prevención de contagio y de aislamiento provocadas por la pandemia. Todo ello ha generado importantes muestras de preocupación sobre sus repercusiones en el presente y futuro de la AP5, ya constatadas antes de la pandemia, con relación a sus riesgos en cuanto a la seguridad y calidad de la atención6, en términos de accesibilidad y equidad7, por sus efectos en los componentes de cuidado y empatía8, las consecuencias en la formación o por la posible afectación de los pilares básicos de la AP9. Además, entre los aspectos negativos descritos, estudios previos10 constataron la ansiedad producida por el déficit auditivo y los problemas con la tecnología en personas de edad avanzada. Entre los/las profesionales se percibía un mayor riesgo medicolegal, la posible desprotección de la confidencialidad y la falta de equidad en la atención de grupos sociales más vulnerables11. No obstante, la consulta no presencial presenta también ventajas, como la disminución del riesgo de trasmisión del virus, la rapidez, la reducción del tiempo de espera y de desplazamiento, principalmente en áreas rurales12.
Es precisamente por ello que resulta indispensable evaluar los efectos del cambio de modalidad asistencial en nuestro contexto y, en concreto, en la AP, supuesto eje del Sistema Nacional de Salud pero que sufre desde hace años una continua desinversión13. Para ello, dado que la percepción de los/las profesionales ha sido más ampliamente estudiada14,15, se ha querido evaluar en este estudio las propias vivencias de la población. La incorporación de esa visión poblacional, considerando de manera clave la equidad en la implementación de la tecnología en salud y la calidad asistencial percibida, suponen unos aportes novedosos a la investigación ante los nuevos retos a los que se enfrenta la AP4.
El objetivo principal de este estudio fue explorar las distintas percepciones y experiencias de la población general ante la transformación de las consultas de AP y el impacto de la implementación de la teleconsulta durante la pandemia de la COVID-19.
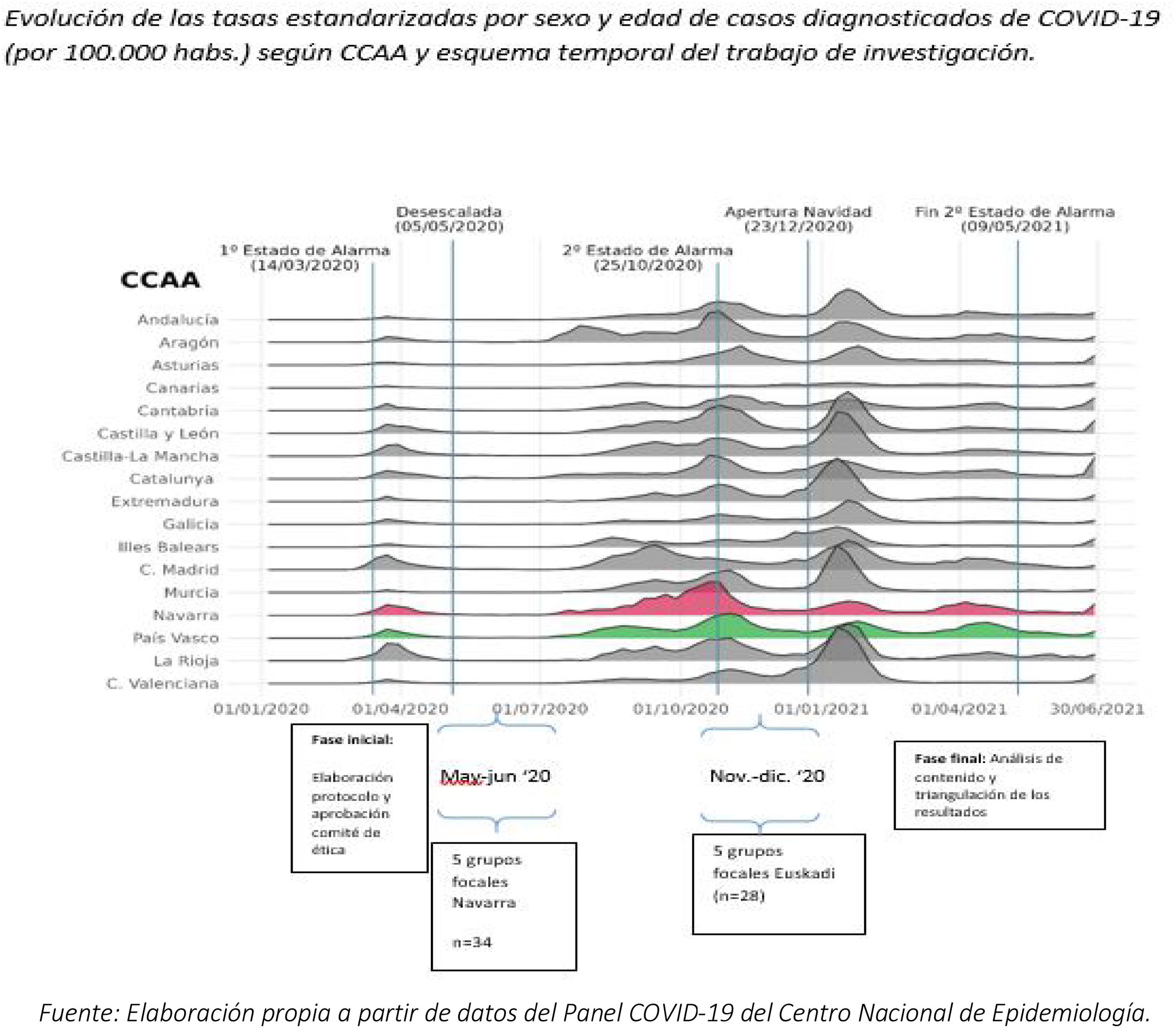
MétodosSe realizó un estudio cualitativo con un diseño descriptivo-interpretativo. Se organizaron 10 grupos focales (tabla 1) en dos Comunidades Autónomas (CCAA), en los que participaron 62 personas pertenecientes a diversos grupos poblacionales. El trabajo de campo se llevó a cabo en dos fases. La primera, entre mayo y junio de 2020 en Navarra, coincidiendo con el fin del confinamiento. La segunda, entre los meses de noviembre y diciembre 2020, se hizo en Euskadi. Previo a la ejecución de los grupos focales, se elaboró una fase exploratoria y de contextualización a través de entrevistas semiestructuradas a informantes clave de diferentes sectores relacionados con la atención psicosocial a colectivos en riesgo de exclusión, el ámbito institucional, organizaciones no gubernamentales, asociaciones sociosanitarias (entre las que se incluye la asociación de enfermos crónicos, entre otras) y equipos de atención primaria de ambas CCAA. Las aportaciones de estas entrevistas sirvieron para enfocar y encuadrar tanto los grupos sociales a consultar, así como para la elaboración de los guiones de los grupos focales. El contacto con las personas participantes en los grupos focales se efectuó a través de la técnica de bola de nieve, partiendo de las/los informantes clave con las que se establecieron los primeros contactos dentro de cada perfil. Dado que se trata de una investigación cualitativa16 no se ha podido aspirar a la representatividad absoluta. No obstante, para evitar el sesgo de selección de los/las participantes se llevó a cabo un muestreo intencional con representación teórica buscando informantes que aportaran diversidad discursiva hasta conseguir una saturación del discurso.
Perfil de las/os participantes en los grupos focales realizados en Euskadi y Navarra
| Perfiles de población | Número de grupos | Número de participantes |
|---|---|---|
| Personas con hijos menores y representantes AMPAS | 2 | 13 (6 Navarra y 7 Euskadi) |
| Personas mayores de 65 años con cierto grado de dependencia o necesidad de cuidados por parte de otras personas (cronicidad, fragilidad, soledad, etc.) | 2 | 12 (6 y 6) |
| Mujeres trabajadoras esenciales fuera del hogar y a cargo de cuidados en el ámbito doméstico | 2 | 10 (6 y 4) |
| Personas pertenecientes a asociaciones vecinales y/o redes comunitarias de apoyo/asociaciones de pacientes | 2 | 13 (8 y 5) |
| Jóvenes de 19 a 25 años | 2 | 14 (8 y 6) |
| TOTAL | 10 | 62 |
Los grupos focales se realizaron siguiendo un guion semiestructurado elaborado a partir de las dimensiones de interés en función de los distintos perfiles participantes y los objetivos del estudio. En cuanto a las dimensiones que se pretendían explorar en el trabajo de campo se encontraba los aspectos relacionados con el acceso equitativo a la teleconsulta, el impacto en la calidad asistencial y el cambio en la percepción temporal de la teleconsulta. Las sesiones fueron grabadas y transcritas y se analizaron siguiendo la metodología de análisis de contenido de carácter inductivo, contrastándose los temas abordados con el marco conceptual de referencia y la triangulación de los datos.
ResultadosLos resultados del análisis aportan hallazgos de especial interés con relación en los objetivos de la investigación. Las personas participantes mostraron percepciones heterogéneas y variadas ante la teleconsulta, cuyos puntos principales se desarrollan a continuación.
La teleconsulta como amplificador de las desigualdades de acceso al sistema sanitario
La percepción mayoritaria entre todos los grupos poblacionales analizados fue que la implementación de la teleconsulta durante la pandemia había supuesto un amplificador de las desigualdades de acceso (tabla 2). Sin embargo, esta limitación en el acceso a la población más vulnerable se concibe de manera diferente dependiendo de determinadas condiciones como la edad, conocimiento de herramientas tecnológicas, el manejo del idioma o el estado de salud de los/las participantes. Así pues, los grupos poblacionales más vulnerables como las personas mayores o el colectivo migrante percibían que habían tenido mayores dificultades en el acceso al sistema sanitario. Por otra parte, otras personas de menor edad o mejor posicionadas en estas variables en general, concebían que se ha facilitado su acceso y ha beneficiado al ahorro de tiempos de espera y de desplazamiento.
Principales resultados sobre la teleconsulta como amplificador de las desigualdades de acceso al sistema sanitario
| TELEASISTENCIA COMO AMPLIFICADOR DE LAS DESIGUALDADES DE ACCESO |
|---|
| Verbatims característicos |
| Inequidad en el acceso:«A mí me preocupa por ejemplo qué pasa con la gente como mi familia que no habla el idioma». Mujer migrante perteneciente al grupo de personas con hijos/as menores«El caso de mi madre por ejemplo soy la que le estoy cogiendo las citas ahora que es todo online (…) O sea, si yo no pudiera por cualquier motivo mi madre estaría perdida». Grupo de personas con hijos/as menores.«Yo creo que extender las vías telemáticas es muy complicado para mucha gente (…) de cierta edad, o que en su casa no dispone de medios informativos, teléfono sí, de un móvil para hacer fotos» Paciente 2«Sí, sí, todo por teléfono. Que para cogerte el teléfono tenías que tirarte horas que yo no entiendo de eso de internet…». Grupo de mayores.«Ha cambiado bastante la asistencia ahora mucho más por llamada telefónica o diagnósticos por imágenes, con la cría en nuestro caso. Yo lo prefiero así. Mucho más fácil gestionar una cita, y más manejable que antes. Vía teléfono y le envías una foto vía WhatsApp si hace falta y ya está». Grupo AMPAs.«Ahora mismo te puedes evitar muchos desplazamientos para hacer gestiones que antes había que hacerlas presencialmente» Grupo de jóvenes«Tiene ventajas, por ejemplo, los tres cuartos de hora que te puedes pegar esperando en el centro de salud, pues puedes estar en tu casa tranquilamente porque encima no estás bien, pues igual mejor esperando en tu casa» Asociación de pacientes.«Creo que es compatible, lo presencial con lo telefónico». Grupo mujeres.«de todas maneras para nosotros la atención telefónica es muy buena en el aspecto de que, con tal de no ir al centro de salud es mucho mejor. Claro luego en el aspecto de que esto falla en algún lugar y quiero que veas a mi hijo pues sí que creo que habría que llevarle después de varias y varias llamadas tuvimos que llevar al crío y la pediatra al final dijo que le lleváramos para echarle un vistazo» Grupo de personas con hijos/as menores. |
| Mayor privatización:«Yo de hecho he tenido la sospecha que es la manera que tienen de meternos a la sanidad privada». Grupo AMPAs.«Yo no lo sé, no tengo privada y no sé cómo funciona, pero, sí que tenemos una amiga que se hace una revisión todos los años y se las ha hecho este año todas». Grupo AMPAs. |
Asimismo, se desgranó que, debido a esa limitación de acceso se podrían acaso estar produciendo procesos de privatización con un aumento del número de seguros privados, lo que podría aumentar estas desigualdades de acceso.
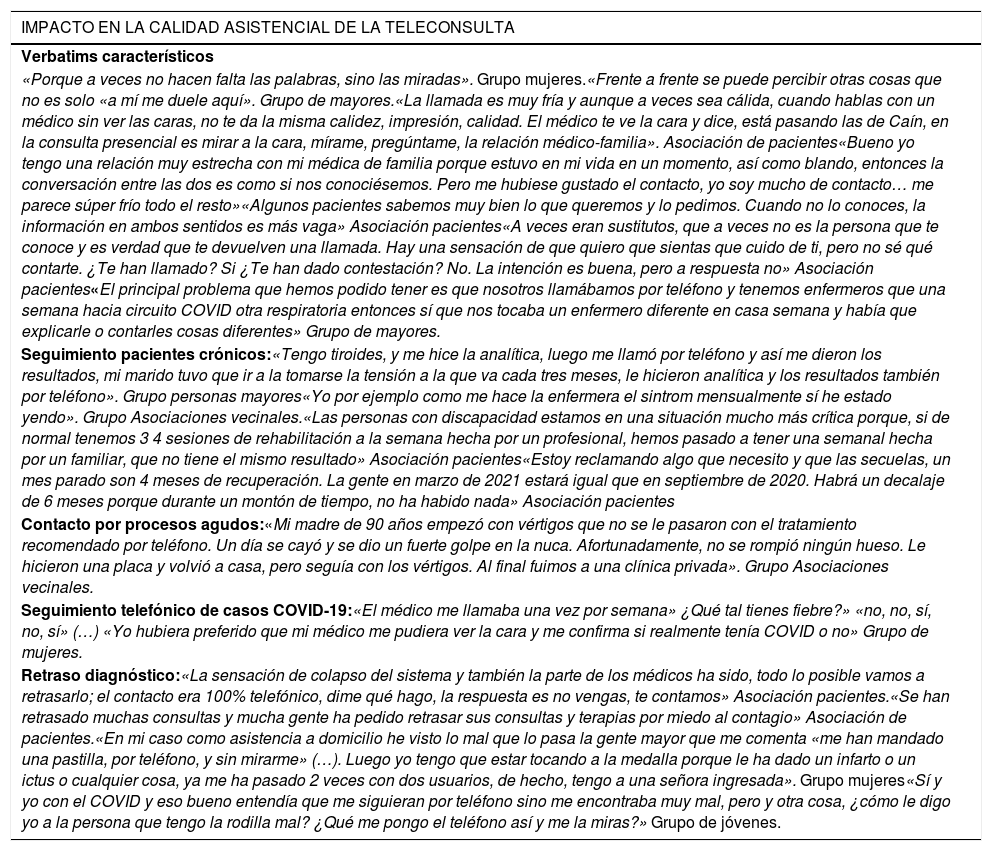
Límites de la teleconsulta para asegurar la calidad asistencial: sobre la necesidad de las personas de ser atendidas a lo largo del tiempo, exploradas, miradas y diagnosticadas a tiempo.
El discurso mayoritario percibía una peor calidad asistencia con la consulta no presencial por la menor cercanía, la falta de contacto visual y la imposibilidad de realizar una exploración física. La dificultad de establecer el contacto o el no acceder de forma directa al profesional de referencia se apreciaba como pérdida de efectividad, falta de confianza y de seguridad en la atención (tabla 3).
Principales resultados sobre el impacto en la calidad asistencial de la teleconsulta
| IMPACTO EN LA CALIDAD ASISTENCIAL DE LA TELECONSULTA |
|---|
| Verbatims característicos |
| «Porque a veces no hacen falta las palabras, sino las miradas». Grupo mujeres.«Frente a frente se puede percibir otras cosas que no es solo «a mí me duele aquí». Grupo de mayores.«La llamada es muy fría y aunque a veces sea cálida, cuando hablas con un médico sin ver las caras, no te da la misma calidez, impresión, calidad. El médico te ve la cara y dice, está pasando las de Caín, en la consulta presencial es mirar a la cara, mírame, pregúntame, la relación médico-familia». Asociación de pacientes«Bueno yo tengo una relación muy estrecha con mi médica de familia porque estuvo en mi vida en un momento, así como blando, entonces la conversación entre las dos es como si nos conociésemos. Pero me hubiese gustado el contacto, yo soy mucho de contacto… me parece súper frío todo el resto»«Algunos pacientes sabemos muy bien lo que queremos y lo pedimos. Cuando no lo conoces, la información en ambos sentidos es más vaga» Asociación pacientes«A veces eran sustitutos, que a veces no es la persona que te conoce y es verdad que te devuelven una llamada. Hay una sensación de que quiero que sientas que cuido de ti, pero no sé qué contarte. ¿Te han llamado? Si ¿Te han dado contestación? No. La intención es buena, pero a respuesta no» Asociación pacientes«El principal problema que hemos podido tener es que nosotros llamábamos por teléfono y tenemos enfermeros que una semana hacia circuito COVID otra respiratoria entonces sí que nos tocaba un enfermero diferente en casa semana y había que explicarle o contarles cosas diferentes» Grupo de mayores. |
| Seguimiento pacientes crónicos:«Tengo tiroides, y me hice la analítica, luego me llamó por teléfono y así me dieron los resultados, mi marido tuvo que ir a la tomarse la tensión a la que va cada tres meses, le hicieron analítica y los resultados también por teléfono». Grupo personas mayores«Yo por ejemplo como me hace la enfermera el sintrom mensualmente sí he estado yendo». Grupo Asociaciones vecinales.«Las personas con discapacidad estamos en una situación mucho más crítica porque, si de normal tenemos 3 4 sesiones de rehabilitación a la semana hecha por un profesional, hemos pasado a tener una semanal hecha por un familiar, que no tiene el mismo resultado» Asociación pacientes«Estoy reclamando algo que necesito y que las secuelas, un mes parado son 4 meses de recuperación. La gente en marzo de 2021 estará igual que en septiembre de 2020. Habrá un decalaje de 6 meses porque durante un montón de tiempo, no ha habido nada» Asociación pacientes |
| Contacto por procesos agudos:«Mi madre de 90 años empezó con vértigos que no se le pasaron con el tratamiento recomendado por teléfono. Un día se cayó y se dio un fuerte golpe en la nuca. Afortunadamente, no se rompió ningún hueso. Le hicieron una placa y volvió a casa, pero seguía con los vértigos. Al final fuimos a una clínica privada». Grupo Asociaciones vecinales. |
| Seguimiento telefónico de casos COVID-19:«El médico me llamaba una vez por semana» ¿Qué tal tienes fiebre?» «no, no, sí, no, sí» (…) «Yo hubiera preferido que mi médico me pudiera ver la cara y me confirma si realmente tenía COVID o no» Grupo de mujeres. |
| Retraso diagnóstico:«La sensación de colapso del sistema y también la parte de los médicos ha sido, todo lo posible vamos a retrasarlo; el contacto era 100% telefónico, dime qué hago, la respuesta es no vengas, te contamos» Asociación pacientes.«Se han retrasado muchas consultas y mucha gente ha pedido retrasar sus consultas y terapias por miedo al contagio» Asociación de pacientes.«En mi caso como asistencia a domicilio he visto lo mal que lo pasa la gente mayor que me comenta «me han mandado una pastilla, por teléfono, y sin mirarme» (…). Luego yo tengo que estar tocando a la medalla porque le ha dado un infarto o un ictus o cualquier cosa, ya me ha pasado 2 veces con dos usuarios, de hecho, tengo a una señora ingresada». Grupo mujeres«Sí y yo con el COVID y eso bueno entendía que me siguieran por teléfono sino me encontraba muy mal, pero y otra cosa, ¿cómo le digo yo a la persona que tengo la rodilla mal? ¿Qué me pongo el teléfono así y me la miras?» Grupo de jóvenes. |
Además, se puso en valor la longitudinalidad como pilar fundamental de la AP y cómo ésta se ha visto amenazada por la precariedad laboral existente y por la rotación de puestos dentro de los equipos de AP para consultas dedicadas exclusivamente a la COVID-19. Se identificaban como barreras aspectos de la organización y de funcionamiento del sistema que dificultan establecer el contacto en la primera llamada. En este sentido varios/as participantes indicaban que el hecho de no poder contactar de forma directa con su profesional de referencia, con quien la respuesta resulta más efectiva por el conocimiento de la situación particular de cada paciente, reporta mayor sensación de confianza y seguridad en esos momentos de especial incertidumbre.
De acuerdo con el seguimiento de pacientes crónicos algunas/os de los/las participantes, sobre todo en el trabajo de campo realizado entre noviembre y diciembre 2020, sí percibieron que se les realizó los controles estipulados desde AP, aunque el acceso fuera sobre todo telefónico. Sin embargo, debido a la interrupción de la rehabilitación y el conjunto de tratamientos no farmacológicos dirigidos a personas con enfermedades crónicas y discapacidad se señalaba como un elemento de impacto negativo en la calidad de vida, debido a la regresión experimentada en su estado físico. Según referían, la falta de prestación de terapias y servicios de rehabilitación por el sistema público conllevó el trasladado de dichos servicios a la esfera familiar y el empeoramiento de la calidad de vida de las personas cuidadoras. La dificultad de conciliar esta atención con las demandas del ámbito laboral, la presión por llevar a cabo los cuidados de forma adecuada o el retraso de sus propias consultas por temor a transmitir la COVID-19 a sus familiares, son algunos de los factores que destacaron las personas participantes. Si bien el hecho de retraso de ausencia de otras prestaciones sanitarias no está directamente relacionado con la teleconsulta, los/las participantes lo transmitieron dado que sí tiene afinidad al cambio de modalidad de acceso y atención ocurrido durante este tiempo.
Respecto al contacto por procesos agudos se expresaba insatisfacción con la respuesta del sistema. Por un lado, la falta de resolución del problema objeto de la teleconsulta que en ocasiones hacía que la persona recurriera a la asistencia privada. En otros casos, se señalaba la falta de una buena comunicación entre paciente y profesional sobre el planteamiento para solucionar el problema de salud.
Sobre el seguimiento telefónico de casos COVID-19 se percibía falta de cercanía en el trato que generaba incertidumbre en el pronóstico de la enfermedad. Un aspecto que motivó la preocupación durante el estado de alarma, pero que también se observó en los grupos realizados en invierno 2020, fue el retraso diagnóstico de ciertos problemas de salud (no COVID-19). Una parte de este retraso se relaciona con la saturación del sistema sanitario, mientras que otra parte ha estado motivada, sobre todo en las primeras semanas del estado de alarma, por la propia la ciudadanía, ante el temor a acudir a los centros sanitarios.
La teleconsulta en AP a lo largo de la pandemia: de la comprensión inicial del cambio de modalidad a los riesgos de la implementación sistemática
Dado que el trabajo de campo se realizó en dos momentos temporales distintos de la pandemia por la COVID-19 (2ª y 3ª ola), esto permitió observar cambios en la percepción del uso de la teleconsulta a lo largo de los meses. No se pretendió realizar una comparación directa entre ambas investigaciones dada la heterogeneidad de la implementación de la teleconsulta en todo el territorio nacional. Sin embargo, sí que se consideró relevante poner de manifiesto la importancia que tiene el contexto temporal y mostrar las diferencias de percepción existentes en cada periodo, lo que enriquece y amplia el discurso de cada momento diferente de la pandemia. Así pues, si bien en un primer momento había un entendimiento por parte de la población en cuanto a los motivos del colapso de la atención, las personas participantes consideraban que, pasados los momentos de mayor presión sobre el sistema, ya no estaba justificada la limitación del acceso presencial (tabla 4).
Principales resultados sobre el cambio en la percepción temporal de la teleconsulta
| PERCEPCIÓN TEMPORAL DE LA TELECONSULTA |
|---|
| Verbatims representativos |
| «Podía estar más justificado en los primeros meses, en marzo o abril, pero ya a mí se me hace complicado, en otoño que todavía la atención predominante sea no presencial con las limitaciones que ésta supone». Grupo mujeres.«Ha habido una gran comprensión, no podíamos acceder al sistema porque estaba tensionado, por atender a cosas que todos entendíamos que eran prioritarias. Lo que ya dejamos de entender fue cuando se destensionó y esto no volvía a la normalidad; todas las entidades volvíamos a recuperar terapias y servicios y no lo hacía el sistema sanitario». Asociación de pacientes.«Los últimos análisis que me hicieron, no me dieron los resultados, los reclamé al cabo de unos meses porque a donde voy a ir yo a por el resultado de un análisis cuando tienen semejante folclore montado en la residencia. Y fueron pasando los días lo fui dejando lo fui dejando hasta que dije ya es hora de que sí». Grupo mujeres.«Todavía no está resuelto, hay como una tensión entre no querer volver al modelo anterior por parte de los profesionales, donde se vivía una sobrecarga y como que el modelo telefónico podría liberar y dar más espacio en las consultas a quien más lo necesita». Grupo Asociaciones vecinales.«La tecnología es buena cuando es un medio, no un fin, porque si no, nos vamos a la hiperespecialización y deshumanizamos (…) El teléfono como herramienta de primer paso puede funcionar muy bien, pero la telemedicina permitiría dar muchas pistas y la paciente, que le ven la cara. Pero debes tener a los médicos con un teléfono que puedas facilitar a los pacientes, que va a sonar, toda la cantidad de pacientes tendría que venir con una estrategia más amplia de formación. Si sabes para qué y está bien pensado es una buena herramienta». Asociación de pacientes. |
Con respecto a un posible escenario de implantación de la consulta no presencial de forma sistemática más allá de la pandemia, indicaban que deben considerarse las potenciales debilidades de esta, y que están relacionadas con los dos puntos anteriores, como son el detrimento de la calidad asistencial y el de la mayor dificultad de acceso por parte de ciertos grupos de población. Así utilizarla, al igual que otras innovaciones tecnológicas, de forma complementaria a la atención presencial y en ningún caso, sustituirla. Para ello, se hacía mención a la necesidad de enmarcar esta implementación dentro de una estrategia más amplia de formación y capacitación a los/las profesionales y a la población, así como de medios suficientes para llevarla a cabo.
DiscusiónLos resultados de este estudio reflejan una percepción de los/las participantes heterogénea sobre la implementación de la teleconsulta en AP, aunque existe una preocupación generalizada que ha ido evolucionando a lo largo de la pandemia. Se incide en la posibilidad de que este tipo de modalidad de consulta suponga un amplificador de las desigualdades de acceso para la población más vulnerable y que pueda estar afectando negativamente en la calidad asistencial en AP.
Con respecto a la posible limitación en el acceso al sistema sanitario, resulta llamativo observar cómo los/las participantes que no contaban con barreras tecnológicas o idiomáticas tenían una percepción más positiva de la teleconsulta en contraposición a las que sí que las presentaban. Esto podría tener como consecuencia directa una desigualdad en el acceso que podría incurrir en la ley de cuidados inversos17, aspecto que debe evitarse para mantener una AP basada en el principio de la equidad. Al comparar los hallazgos con otros estudios18,19 se corrobora que la equidad en el acceso se puede ver amenazada con la utilización exclusiva o prioritaria de esta modalidad de atención especialmente para los colectivos más vulnerables, aunque también puede llegar a presentar ventajas para facilitar el acceso a poblaciones remotas20. Referente al posible aumento de seguros privados al que hacían referencia algunos/as participantes del estudio, concuerda con el hecho de que en 2020 se registraron 469.750 nuevos asegurados en España, un aumento del 4,4% con respecto a 2019, el mayor crecimiento porcentual del número de asegurados de un año a otro en la historia de España representando ya más del 23% de la población total21. Entre los posibles motivos de este aumento se encuentran, no solo el cambio de modalidad de atención durante la pandemia sino la desinversión continua, en especial en AP13 a la que nos enfrentamos desde hace ya más de 10 años con consecuencias negativas en la salud de la población y en la equidad.
Respecto a la calidad asistencial, debido a la implementación tan abrupta de la teleconsulta en AP motivada por la pandemia en nuestro estudio se observa cómo se ha podido ver negativamente afectada, resultados que coinciden con otros estudios realizados en distintos contextos6,22. Cabe en este punto cuestionar hasta dónde debe ser sustituido el contacto interpersonal por la tecnología en la atención en salud y cómo hacer compatibles ambas modalidades (antes23, durante24 y después de la pandemia25) para llegar a conclusiones que aseguren un trato con calidad y calidez. No obstante, del estudio también se objetivan ventajas que puede reducir y simplificar el trabajo administrativo y burocrático en AP que deben ser tenidas en cuenta.
Como limitaciones del estudio cabe señalar la imposibilidad de recoger las voces de toda la población entre las que destaca la ausencia de percepciones de personas en situación de mayor vulnerabilidad como personas sin hogar26 o en situación de riesgo de exclusión sanitaria. Esta limitación se intentó solventar en la fase exploratoria al contactar con asociaciones que trabajan directamente con dichos colectivos. Aun así, creemos que los hallazgos del estudio son relevantes y pueden ser útiles para orientar la organización y planificación de la asistencia en AP. Consideramos que el gran potencial de este estudio es haber explorado la percepción de la población general desde un abordaje cualitativo representando un avance en la investigación en torno al uso de la teleconsulta en AP dado que la mayor parte de evidencia disponible, tanto a nivel del Estado español14, como internacional27,28, ha sido aportada fundamentalmente por profesionales sanitarios o en el contexto hospitalario11.
En conclusión, se requieren medidas específicas basadas en la equidad que aseguren que la implementación del uso de la teleconsulta en AP no produzca un aumento en las desigualdades en el acceso ni afecte a la calidad asistencial. Dado que la introducción de nuevas tecnologías en el sistema sanitario es ya una realidad, resulta indispensable seguir evaluando, a través de la combinación de metodologías cuantitativas y cualitativas, la utilidad, efectividad e impacto en salud de dicha implementación tecnológica sin olvidar la entrevista clínica29 como principal herramienta de este ámbito30. La teleconsulta en AP puede aportar ventajas en determinadas situaciones y personas, pero no debería aplicarse de manera indiscriminada en cualquier proceso asistencial, sino que conviene seleccionar aquellos en los que su efectividad haya sido demostrada y siempre desde el principio de universalismo proporcional. Para facilitar este servicio con garantías de calidad y seguridad desde AP son necesarios elementos como la capacitación del personal sanitario, la alfabetización de la población, el tiempo suficiente de dedicación, una buena documentación, protocolos para escenarios comunes y criterios de exigencia razonable para organizar la consulta presencial. En todo caso, en AP cabría además priorizar el abordaje de otras cuestiones estructurales que la permita mantener sus fundamentos básicos: accesibilidad universal de la población, longitudinalidad para garantizar el seguimiento y cuidado de los/las pacientes, la coordinación entre el equipo, la calidad en la atención (ya sea en consulta o en sus domicilios), la salud comunitaria y la equidad.
Consideraciones éticasLa investigación ha sido aprobada por el Comité de ética de la UPV/EHU con NRefCEID: M10/2020/264. Todos los participantes en el estudio firmaron un consentimiento informado al inicio de la investigación en las que se constata la voluntariedad y gratuidad de su participación. Los participantes autorizaron la publicación, reproducción y divulgación en soporte papel y en Internet de los resultados obtenidos en revistas de divulgación científica como Atención Primaria.
De conformidad al Reglamento Europeo de Protección de Datos (UE2016/679), los datos personales que nos ha facilitado para este proyecto de investigación han sido tratados con absoluta confidencialidad y sólo se utilizarán para fines investigativos y de manera completamente anonimizada. Los datos facilitados se encuentran en un fichero con código «TI0271» y de nombre «Evaluación del impacto de la teleconsulta en atención primaria en la población general» y el tipo de tratamiento de datos es anonimizado.
Por todo ello podemos confirmar que el estudio ha cumplido rigurosamente todas las consideraciones éticas necesarias para su realización
- •
Los sistemas sanitarios han tenido que reorganizarse a nivel global para conseguir la reducción del riesgo de trasmisión e infección ante el SARS-CoV-2.
- •
La AP ha tenido un papel clave en el control de la pandemia teniendo que adaptar su modalidad de consulta principal de presencial a telefónica.
- •
La teleconsulta ha tenido una implementación forzosa con la irrupción de la pandemia por coronavirus, y esto ha presentado ventajas e inconvenientes.
- •
La percepción de la población con respecto a la teleconsulta en AP ha ido variando a lo largo de la pandemia con un entendimiento inicial de la necesidad de su implementación, pero con escepticismo ante los riesgos de su posible generalización postpandemia.
- •
El discurso mayoritario percibía una peor calidad asistencial con la teleconsulta por la menor cercanía, la falta de contacto visual y la imposibilidad de realizar una exploración física.
- •
La teleconsulta puede reproducir la ley de cuidados inversos amplificando las desigualdades en el acceso a la AP.
La presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores no tienen ningún conflicto de intereses que declarar.
A todas las personas que han hecho posible la realización de esta investigación.