Describir la situación actual con respecto a la dotación de recursos básicos para el manejo del asma en los centros de atención primaria (AP).
DiseñoEstudio transversal, encuesta cuantitativa ad hoc.
Emplazamiento y participantestrescientos ochenta médicos de AP en España.
Intervenciones y mediciones principalesAnálisis de las percepciones de manejo y uso de recursos materiales, humanos y organizativos básicos de los que deberían estar dotados los centros de AP para garantizar una correcta asistencia clínica a los pacientes con asma.
ResultadosLos encuestados afirman no disponer de profesional médico o de enfermería referente en enfermedad respiratoria en su centro, en un 64% y un 62% respectivamente. El 92% dispone de espirómetro, el 70% de medidor de pico flujo y el 93% de dispositivos inhaladores placebo. Han recibido en el último año formación teórico-práctica específica promovida por el centro (46%) y por terceros (83%). Se dispone de material educativo para pacientes (78%). No existe protocolo asistencial específico (36%). El 43% no dispone de protocolo de derivación. Se utiliza entrevista clínica para el seguimiento del paciente (90%), pero no cuestionarios validados para medir la adherencia terapéutica (85%), ni checklist para verificar la técnica de inhalación (83%). Se observan diferencias en variables relevantes en el análisis por comunidades autónomas (CC. AA.).
ConclusionesEl acceso a determinados recursos en la atención al paciente con asma es limitado en aspectos de coordinación entre niveles, variable según CC. AA. y mejorable en la mayoría de los recursos de salud en asma.
The objective of this study was to describe the current provision of basic resources for asthma management in Primary Health Care (PHC).
DesignCross-sectional study, with an ad hoc quantitative survey.
Location and participantsA total of 380 primary healthcare physicians in Spain.
Interventions and main measurementsAnalysis of perceptions of management and use of basic human, organisational and material resources to ensure appropriate care provision to asthma patients.
ResultsSurvey respondents stated that their centre did not have a consultant doctor (64%) or nurse (62%) in respiratory disease. Almost all (92%) of the centres have spirometers, of which 70% have peak flow meters, and 93% have placebo inhalers. In the last year, respondents have received specific theoretical/practical training from the centre (46%), and by third parties (83%). More than three-quarters (78%) of the centres has educational material available for patients. There is no specific healthcare protocol in 36% of the centres, and 43% had no referral protocol. A clinical interview is conducted to monitor the patient (90%), but there are no validated questionnaires to measure therapeutic adherence (85%), or a checklist to check inhalation technique (83%). Differences are observed in the relevant variables in the analysis of each Spanish Autonomous Community.
ConclusionsAccess to certain resources in the care of patients with asthma is limited in aspects of coordination between levels, varied according to Spanish Autonomous Community, and improved in most health resources in Asthma.
Alrededor de 334 millones de personas en el mundo padecen asma, lo que da idea de la alta relevancia de esta enfermedad. De continuar con el crecimiento poblacional en 2025 el número de personas con asma aumentará en 100 millones, convirtiéndose en la enfermedad crónica más prevalente de la infancia.
A pesar del aumento en el número de pacientes tratados y diagnosticados, que refleja un mejor seguimiento de las guías de práctica clínica por parte de los profesionales que atienden esta enfermedad1, aún son necesarios mayores esfuerzos e iniciativas que traten de mejorar esta situación y facilitar el acceso riguroso al estudio del asma2.
Actualmente el asma es una de las enfermedades pulmonares crónicas más prevalente en las consultas de atención primaria (AP). Constituye una importante causa de mortalidad y de morbilidad (según datos de la Organización Mundial de la Salud en 2015 se notificaron 383.000 muertes por asma)3, generando un gran consumo de recursos sanitarios, lo que implica una carga económica importante para el Sistema Nacional de Salud, para los propios asmáticos, sus familias y la sociedad4.
En España la prevalencia del asma es de un 4,7%, aunque difiere geográficamente, y ha aumentado en los últimos años5–7. Este incremento requiere de políticas asistenciales enfocadas a un mayor uso de medicación de mantenimiento y a una mayor adhesión al tratamiento (prevalencia del 30% al 70%)8, una mejor educación de los pacientes y de sus familiares y el adecuado seguimiento de las guías de práctica clínica. Otro aspecto muy importante es el infradiagnóstico, que se sitúa en torno al 52%9,10.
En este contexto, para el correcto diagnóstico, evaluación, tratamiento y seguimiento del paciente asmático son indispensables la formación de los profesionales, los aspectos organizativos de las consultas, la participación de enfermería, la distribución de responsabilidades dentro del equipo sanitario y la coordinación con otros niveles asistenciales. El primer nivel asistencial es un pilar básico en el diagnóstico y el tratamiento del asma.
El objetivo de este trabajo ha sido describir la situación actual con respecto a la dotación de recursos básicos para el manejo del asma en los centros de AP nacionales.
Material y métodosSe trata de un estudio descriptivo transversal multicéntrico mediante encuesta. La información se recogió de forma agregada y totalmente anónima durante el cuarto trimestre de 2016, y fue compilada en un formulario diseñado ad hoc, elaborado por los autores, que se distribuyó a 380 médicos de AP, mediante un muestreo por conveniencia. Los criterios de inclusión de los participantes fueron: médicos de AP en ejercicio profesional en el Sistema Nacional de Salud público. Los criterios de exclusión fueron: que no cumplen los criterios de inclusión, que sean médicos residentes en formación.
Para el cálculo de una estimación poblacional entre el conjunto de médicos en ejercicio en el momento del estudio, de aproximadamente 34.888 médicos11, una muestra aleatoria de 385 individuos es suficiente para estimar, con una confianza del 95% y una precisión de ±5 unidades porcentuales, un porcentaje poblacional que previsiblemente será de alrededor del 50% como supuesto de máxima incertidumbre en cada una de las respuestas de la encuesta realizada (cálculo realizado con la calculadora de tamaño muestral GRANMO versión 7.12 en línea del Institut Municipal d’Investigació Mèdica, Barcelona, España; disponible en: https://www.imim.cat/ofertadeserveis/software-public/granmo/). El porcentaje de respuesta de los 380 encuestados fue del 100%, y la respuesta fue enviada, por parte de los participantes, de forma telemática, online, a través de una plataforma diseñada para el estudio (www.asmabarómetro.com).
La información fue recogida por los participantes seleccionados (un médico por centro de salud), distribuidos por toda la geografía del país. Las preguntas de la encuesta recogían información sobre recursos humanos (existencia de médico o profesional de enfermería referente y su correspondiente rol: consultivo, formativo, investigación o pruebas), recursos materiales (disponibilidad de espirometría en el centro o en interconsulta, mantenimiento de espirómetro (diario, semanal, mensual, esporádico/nunca), disponibilidad de medidor de pico de flujo, de inhaladores placebo, recursos formativos (formación teórico práctica en el último año por médico y personal de enfermería, sesiones de formación grupal para pacientes, material educativo y contenido por áreas para pacientes) y recursos organizativos (existencia de protocolo asistencial, protocolo de derivación y pacto de objetivos, guía más utilizada, herramientas utilizadas en el seguimiento de pacientes, cuestionarios de adherencia validados y checklist de técnica de inhalación). No se recogieron otras variables personales y profesionales, además de la comunidad autónoma de ejercicio.
Los datos fueron analizados con el paquete estadístico IBM® SPSS® Statistics 21, versión licencia (SPSS, Inc, Chicago, IL, EE. UU.). El grupo de trabajo, formado por los autores del estudio, realizó el análisis de las respuestas. Se estudió la distribución univariante de cada una de las variables y se realizaron análisis territoriales de aquellas más relevantes. Se procedió a la elaboración del análisis descriptivo de los ítems del cuestionario mediante un análisis de variables cuantitativas como número absoluto y porcentaje.
Se garantizó la confidencialidad de los datos permitiendo que la información generada en el proyecto fuera accesible únicamente al personal autorizado a acceder a la misma (comité científico, participantes y secretaría técnica). El tratamiento de los datos se rigió por la Ley Orgánica 15/1999 de 13 de diciembre de protección de datos de carácter personal y la Ley 14/2007, de 3 de julio, de investigación biomédica.
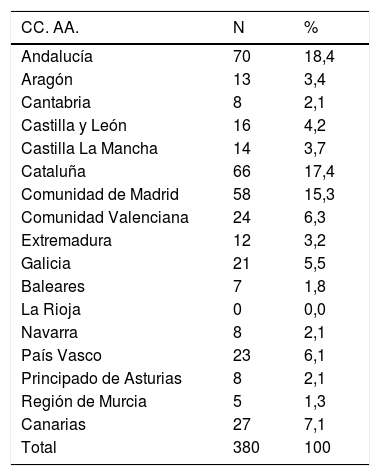
ResultadosLa distribución de los participantes por CC. AA. fue proporcional a la población (tabla 1): Andalucía (18%: 70/380), seguido de Cataluña y la Comunidad de Madrid.
Provincia de los participantes
| CC. AA. | N | % |
|---|---|---|
| Andalucía | 70 | 18,4 |
| Aragón | 13 | 3,4 |
| Cantabria | 8 | 2,1 |
| Castilla y León | 16 | 4,2 |
| Castilla La Mancha | 14 | 3,7 |
| Cataluña | 66 | 17,4 |
| Comunidad de Madrid | 58 | 15,3 |
| Comunidad Valenciana | 24 | 6,3 |
| Extremadura | 12 | 3,2 |
| Galicia | 21 | 5,5 |
| Baleares | 7 | 1,8 |
| La Rioja | 0 | 0,0 |
| Navarra | 8 | 2,1 |
| País Vasco | 23 | 6,1 |
| Principado de Asturias | 8 | 2,1 |
| Región de Murcia | 5 | 1,3 |
| Canarias | 27 | 7,1 |
| Total | 380 | 100 |
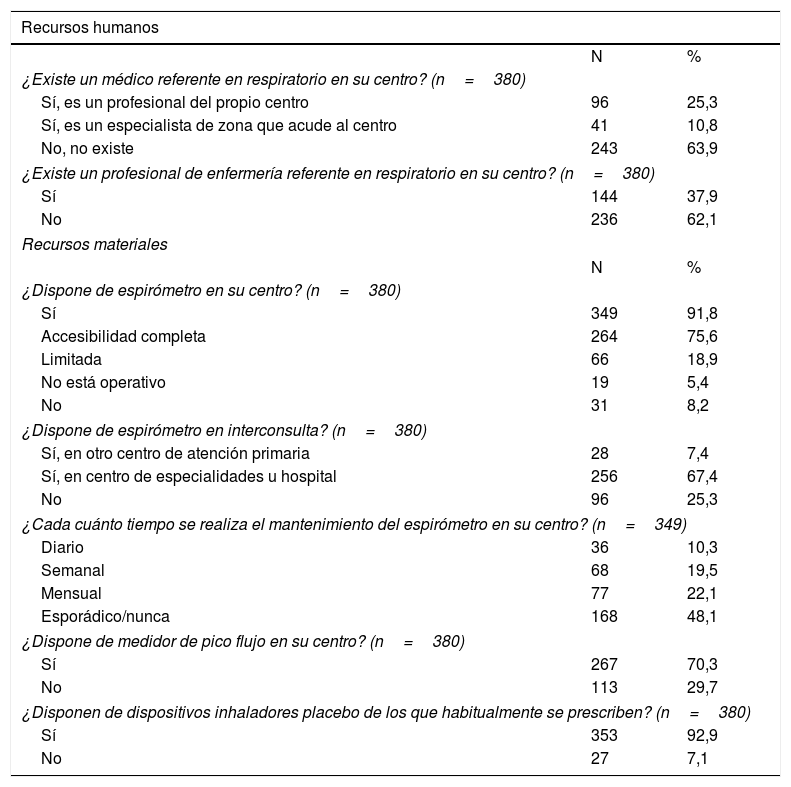
Recursos humanos (tabla 2): el 64% de los participantes afirma no tener un médico de referencia en respiratorio en su centro. Un 36% destaca que sí existe esta figura (10,8%: neumólogo de zona que acude al centro, 25,3%: profesional del propio centro con un rol fundamentalmente consultivo y formativo). El 62% de los participantes afirma que no existe un profesional de enfermería referente en respiratorio en su centro, y sí existe un profesional posee un rol consultivo-formativo. En el análisis por CC. AA. (tabla 3) se observan diferencias en la ausencia de médico y enfermera referente. Las CC. AA. que presentan mayor porcentaje de centros con referente son Navarra y Castilla la Mancha (88% y 93% respectivamente); y las que menos Cataluña y Baleares (38% y 29%).
Recursos humanos y materiales
| Recursos humanos | ||
|---|---|---|
| N | % | |
| ¿Existe un médico referente en respiratorio en su centro? (n=380) | ||
| Sí, es un profesional del propio centro | 96 | 25,3 |
| Sí, es un especialista de zona que acude al centro | 41 | 10,8 |
| No, no existe | 243 | 63,9 |
| ¿Existe un profesional de enfermería referente en respiratorio en su centro? (n=380) | ||
| Sí | 144 | 37,9 |
| No | 236 | 62,1 |
| Recursos materiales | ||
| N | % | |
| ¿Dispone de espirómetro en su centro? (n=380) | ||
| Sí | 349 | 91,8 |
| Accesibilidad completa | 264 | 75,6 |
| Limitada | 66 | 18,9 |
| No está operativo | 19 | 5,4 |
| No | 31 | 8,2 |
| ¿Dispone de espirómetro en interconsulta? (n=380) | ||
| Sí, en otro centro de atención primaria | 28 | 7,4 |
| Sí, en centro de especialidades u hospital | 256 | 67,4 |
| No | 96 | 25,3 |
| ¿Cada cuánto tiempo se realiza el mantenimiento del espirómetro en su centro? (n=349) | ||
| Diario | 36 | 10,3 |
| Semanal | 68 | 19,5 |
| Mensual | 77 | 22,1 |
| Esporádico/nunca | 168 | 48,1 |
| ¿Dispone de medidor de pico flujo en su centro? (n=380) | ||
| Sí | 267 | 70,3 |
| No | 113 | 29,7 |
| ¿Disponen de dispositivos inhaladores placebo de los que habitualmente se prescriben? (n=380) | ||
| Sí | 353 | 92,9 |
| No | 27 | 7,1 |
| Recursos formativos | ||
|---|---|---|
| N | % | |
| ¿Cómo médico ha recibido formación teórico-práctica específica en asma en el último año? | ||
| Sí, promovida por el centro (n=380) | 174 | 45,8 |
| Sí, promovida por terceros (n=380) | 317 | 83,4 |
| No (n=380) | 27 | 7,1 |
| ¿El personal de enfermería ha recibido formación teórico-práctica específica en asma en el último año? | ||
| Sí, promovida por el centro (n=380) | 171 | 45,0 |
| Sí, promovida por terceros (n=380) | 125 | 32,9 |
| No (n=380) | 148 | 38,9 |
| ¿Se organizan sesiones/talleres de formación grupal para pacientes en su centro? (n=380) | ||
| Sí, impartido por el médico | 30 | 7,9 |
| Sí, impartido por enfermería | 39 | 10,3 |
| Sí, impartido por ambos | 37 | 9,7 |
| No | 274 | 72,1 |
| ¿Dispone de material educativo para pacientes? | ||
| Sí, facilitado por la industria farmacéutica (n=380) | 295 | 77,6 |
| Indique en qué área de contenidos dispone de más material en su centro (n=380) | ||
| Conocimiento de la enfermedad | 52 | 13,7 |
| Conocimiento del tratamiento | 56 | 14,7 |
| Técnicas de inhalación del dispositivo | 262 | 68,9 |
| Adherencia | 10 | 2,6 |
| Recursos organizativos | ||
|---|---|---|
| N | % | |
| ¿Existe un protocolo/proceso asistencial específico establecido por el Servicio de Salud para el asma? (n=380) | ||
| Sí | 245 | 64,5 |
| No | 135 | 35,5 |
| ¿Existe un protocolo de derivación al 2.° nivel asistencial? (n=380) | ||
| Sí | 215 | 56,6 |
| No | 165 | 43,4 |
| ¿Existe un pacto de objetivos? (n=380) | ||
| Por prescripción | 122 | 32,1 |
| Por indicaciones asistenciales | 126 | 33,2 |
| No | 132 | 34,7 |
| ¿Qué guía es la más utilizada en la práctica clínica real para el manejo y tratamiento del asma de adultos por los profesionales de su centro? (n=380) | ||
| GEMA | 186 | 48,9 |
| GINA | 148 | 38,9 |
| Protocolo del centro | 46 | 12,1 |
| ¿En la práctica clínica habitual en su centro, qué herramientas se utilizan más por los profesionales para el seguimiento del paciente asmático? | ||
| Pruebas broncodilatadoras (n=380) | 197 | 51,8 |
| Entrevista clínica al paciente (n=380) | 341 | 89,7 |
| Cuestionarios validados (n=380) | 107 | 28,2 |
| Pruebas funcionales (n=380) | 310 | 81,6 |
| Ninguna (n=380) | 15 | 3,9 |
| ¿La mayoría de los profesionales de su centro utilizan cuestionarios validados para medir la adherencia terapéutica? (n=380) | ||
| Sí | 59 | 15,5 |
| No | 321 | 84,5 |
| ¿La mayoría de los profesionales de su centro utilizan checklist para verificar la técnica de inhalación de los pacientes? (n=380) | ||
| Sí | 66 | 17,4 |
| No | 314 | 82,6 |
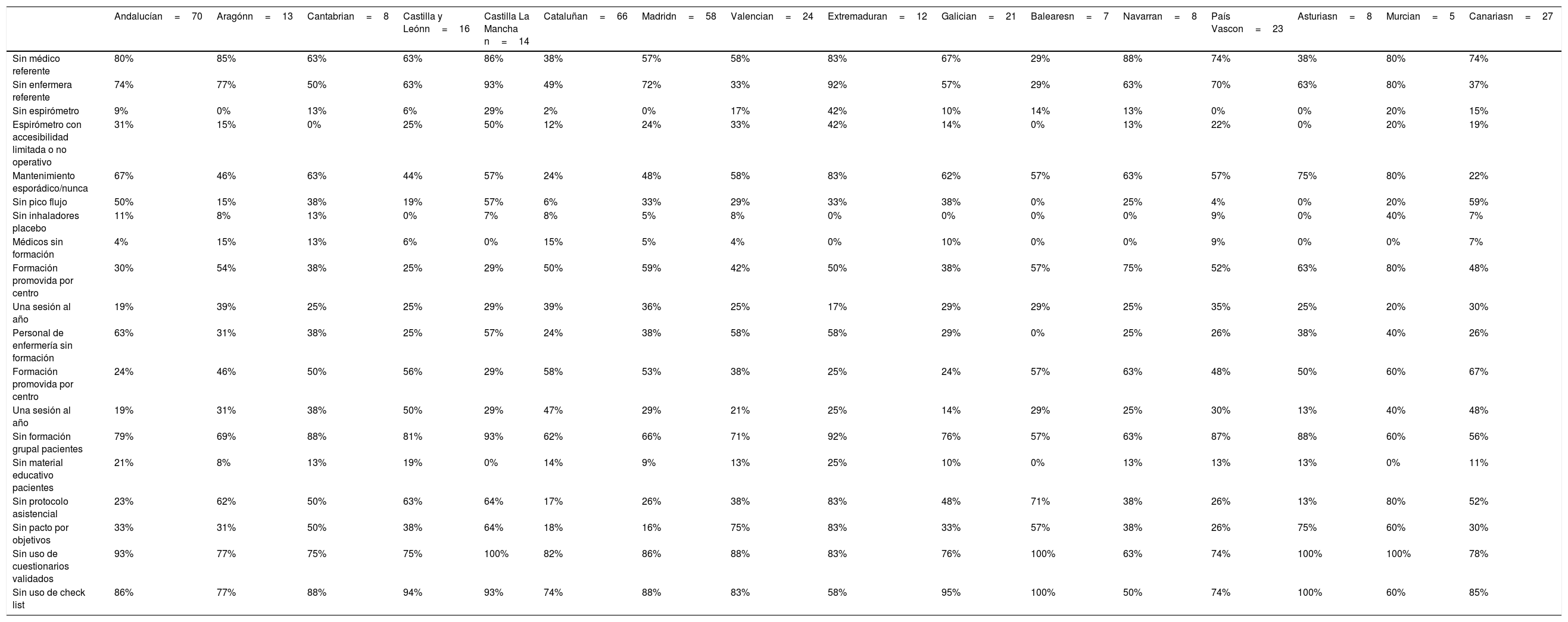
Resultados por CC. AA
| Andalucían=70 | Aragónn=13 | Cantabrian=8 | Castilla y Leónn=16 | Castilla La Mancha n=14 | Cataluñan=66 | Madridn=58 | Valencian=24 | Extremaduran=12 | Galician=21 | Balearesn=7 | Navarran=8 | País Vascon=23 | Asturiasn=8 | Murcian=5 | Canariasn=27 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Sin médico referente | 80% | 85% | 63% | 63% | 86% | 38% | 57% | 58% | 83% | 67% | 29% | 88% | 74% | 38% | 80% | 74% |
| Sin enfermera referente | 74% | 77% | 50% | 63% | 93% | 49% | 72% | 33% | 92% | 57% | 29% | 63% | 70% | 63% | 80% | 37% |
| Sin espirómetro | 9% | 0% | 13% | 6% | 29% | 2% | 0% | 17% | 42% | 10% | 14% | 13% | 0% | 0% | 20% | 15% |
| Espirómetro con accesibilidad limitada o no operativo | 31% | 15% | 0% | 25% | 50% | 12% | 24% | 33% | 42% | 14% | 0% | 13% | 22% | 0% | 20% | 19% |
| Mantenimiento esporádico/nunca | 67% | 46% | 63% | 44% | 57% | 24% | 48% | 58% | 83% | 62% | 57% | 63% | 57% | 75% | 80% | 22% |
| Sin pico flujo | 50% | 15% | 38% | 19% | 57% | 6% | 33% | 29% | 33% | 38% | 0% | 25% | 4% | 0% | 20% | 59% |
| Sin inhaladores placebo | 11% | 8% | 13% | 0% | 7% | 8% | 5% | 8% | 0% | 0% | 0% | 0% | 9% | 0% | 40% | 7% |
| Médicos sin formación | 4% | 15% | 13% | 6% | 0% | 15% | 5% | 4% | 0% | 10% | 0% | 0% | 9% | 0% | 0% | 7% |
| Formación promovida por centro | 30% | 54% | 38% | 25% | 29% | 50% | 59% | 42% | 50% | 38% | 57% | 75% | 52% | 63% | 80% | 48% |
| Una sesión al año | 19% | 39% | 25% | 25% | 29% | 39% | 36% | 25% | 17% | 29% | 29% | 25% | 35% | 25% | 20% | 30% |
| Personal de enfermería sin formación | 63% | 31% | 38% | 25% | 57% | 24% | 38% | 58% | 58% | 29% | 0% | 25% | 26% | 38% | 40% | 26% |
| Formación promovida por centro | 24% | 46% | 50% | 56% | 29% | 58% | 53% | 38% | 25% | 24% | 57% | 63% | 48% | 50% | 60% | 67% |
| Una sesión al año | 19% | 31% | 38% | 50% | 29% | 47% | 29% | 21% | 25% | 14% | 29% | 25% | 30% | 13% | 40% | 48% |
| Sin formación grupal pacientes | 79% | 69% | 88% | 81% | 93% | 62% | 66% | 71% | 92% | 76% | 57% | 63% | 87% | 88% | 60% | 56% |
| Sin material educativo pacientes | 21% | 8% | 13% | 19% | 0% | 14% | 9% | 13% | 25% | 10% | 0% | 13% | 13% | 13% | 0% | 11% |
| Sin protocolo asistencial | 23% | 62% | 50% | 63% | 64% | 17% | 26% | 38% | 83% | 48% | 71% | 38% | 26% | 13% | 80% | 52% |
| Sin pacto por objetivos | 33% | 31% | 50% | 38% | 64% | 18% | 16% | 75% | 83% | 33% | 57% | 38% | 26% | 75% | 60% | 30% |
| Sin uso de cuestionarios validados | 93% | 77% | 75% | 75% | 100% | 82% | 86% | 88% | 83% | 76% | 100% | 63% | 74% | 100% | 100% | 78% |
| Sin uso de check list | 86% | 77% | 88% | 94% | 93% | 74% | 88% | 83% | 58% | 95% | 100% | 50% | 74% | 100% | 60% | 85% |
Recursos materiales (tabla 2): el 92% afirma que sí dispone de espirómetro en su centro. El 76% de ellos con accesibilidad completa en interconsulta, ya sea en otro centro de AP o en el centro de especialidades u hospital. No obstante, un porcentaje destacable (25%) señala que dispone de accesibilidad limitada a un espirómetro en interconsulta o no está operativo, y respecto al control de calidad en la realización de la espirometría, el 48% nunca realiza su mantenimiento o lo realiza de forma esporádica. El 70% y el 93% de los participantes afirman que sí disponen en su centro de medidor de pico flujo y dispositivos inhaladores placebo utilizados con más frecuencia, respectivamente. En el análisis por CC. AA. se observan diferencias en relación con la ausencia de espirómetro y con la accesibilidad limitada al medidor de pico-flujo. Las CC. AA. con un porcentaje mayor relacionado con estas carencias son Extremadura, Castilla la Mancha y Canarias (porcentajes cercanos al 50%). Hay que destacar que en Murcia un 40% dice no tener inhaladores placebo (tabla 3).
Recursos formativos (tabla 2): los participantes afirman que sí han recibido formación teórico-práctica específica en el último año, promovida por el centro (46%) y promovida por terceros (industria farmacéutica, colegio de médicos, servicios de salud, etc.) (83%). Esta última en formato de 2 a 5 sesiones y/o talleres de formación teórico-práctica al año. Un 7% afirma no haber tenido formación en asma en el último año. Los participantes refieren que el personal de enfermería, en un 39%, no ha recibido formación específica, y si la recibe (una sesión y/o taller al año) fundamentalmente es promovida por el centro (45%), y menos promovida por terceros (33%). En el análisis por CC. AA. se observan diferencias en la formación a médicos y enfermería. Un 15% de los participantes de Cataluña y Aragón dicen no haber recibido formación en el último año, y a nivel de enfermería el rango varía entre el 15% de Aragón y el 63% de Andalucía (tabla 3).
El 78% de los participantes afirma que sí dispone de material educativo para pacientes facilitado por la industria farmacéutica. El 69% afirma que es en el área sobre técnicas de inhalación del dispositivo donde se dispone de más material. El 72% afirma que no se organizan en su centro sesiones y/o talleres de educación grupal para pacientes. En relación con los materiales educativos a pacientes no se encuentran diferencias relevantes entre CC. AA.
Recursos organizativos (protocolos asistenciales) (tabla 2): un porcentaje destacable de los participantes (36%) afirma que, en su centro, no existe un protocolo asistencial específico. Y casi la mitad (43%) especifican que no disponen de un protocolo de derivación al segundo nivel asistencial. Un 35% afirma que no existe un pacto de objetivos. El 49% de los participantes afirma utilizar GEMA como la guía de referencia o de consulta. El 90% de los participantes afirma que los profesionales de su centro utilizan la entrevista clínica para el seguimiento del paciente asmático (frente a pruebas funcionales), además la mayoría de ellos afirma que no utilizan cuestionarios validados para medir la adherencia terapéutica, ni checklist para verificar la técnica de inhalación de los pacientes (85% y 83% respectivamente). Se observan diferencias relevantes entre CC. AA. asociadas a la ausencia de protocolización. Extremadura es la CC. AA. que presenta mayores diferencias (en un 83% los participantes dicen no tener protocolo asistencial, ni pacto de objetivos). Las comunidades que presentan un 100% de ausencia de cuestionarios validados y checklist son Baleares, Asturias, Murcia y Castilla La Mancha (tabla 3).
DiscusiónLos sistemas sanitarios buscan medidas que garanticen la eficiencia, al tiempo que se encuentran comprometidos con la mejora de la atención sanitaria que reciben los pacientes12. A pesar de los intentos realizados para mejorar el manejo del asma a través del desarrollo y la implementación de guías de práctica, la atención clínica de rutina de estos pacientes frecuentemente se caracteriza por ineficiencias que contribuyen significativamente al coste de la atención13.
La publicación de directrices para el diagnóstico y tratamiento del asma5 ha puesto de manifiesto la necesidad de potenciar el papel de la AP como escalón fundamental para el control de la enfermedad. Datos del estudio PATHOS14 ponen de manifiesto la utilidad del papel de enfermería y del médico de AP, referentes en enfermedad respiratoria, dedicados al seguimiento y educación del paciente respiratorio. La Guía de práctica clínica sobre asma, del Servicio Vasco de Salud, sugiere esta misma línea de recomendación15.
Hay que destacar que los resultados de nuestro estudio muestran que únicamente el 36% y el 38% de los participantes afirman tener médico o personal de enfermería de referencia en respiratorio en su centro, respectivamente, quizá debido a la implantación de diferentes modelos administrativos autonómicos.
El acceso a la realización de una espirometría de calidad es imprescindible para la atención a los pacientes con asma en AP16. Diversos estudios en la década pasada habían puesto de manifiesto los problemas relacionados con la espirometría en AP en nuestro medio, como los estudios de Hueto17 (Navarra, 2006), constatando una accesibilidad en el 70% de los casos. En el estudio de López-Campos18 (2013), en todo el territorio, esta es del 80%, pero con una gran variabilidad como señala Márquez19 (2015), donde la accesibilidad en el ámbito rural es la mitad que en el urbano. Más recientemente Llauger9 (2014) demuestra una accesibilidad del 97,5% en Cataluña. Los resultados de nuestro estudio señalan que existe una accesibilidad superior al 90%, aunque en el 25% esta es limitada. También, coincidiendo con los estudios de Márquez19 (2015) y López-Campos20 (2014), se observa la variabilidad existente en el territorio (limitación de la accesibilidad: superior al 50% en Castilla-La Mancha o Extremadura, Baleares, inferior al 13% en Asturias, Cantabria o Cataluña). Debido a las características de nuestro estudio no se ha valorado la calidad de las espirometrías realizadas.
Los resultados de nuestro estudio sugieren que se debe mejorar la formación de los profesionales. Al mismo tiempo, y siguiendo las recomendaciones de las guías de práctica clínica, aconsejamos la implementación de programas de educación en el seguimiento de la enfermedad centrando los objetivos en el control del asma y la adhesión al tratamiento, incluyéndose programas basados en el conocimiento general sobre la enfermedad, los planes de acción y el control de riesgos ambientales, y otros más específicos con materiales sobre el uso de inhaladores21. La implantación de protocolos asistenciales y pactos de objetivos, así como la utilización de guías de práctica clínica y de herramientas de seguimiento de nuestros pacientes, son elementos que permiten un mejor manejo del asma. Sin embargo, del total de profesionales encuestados niegan la existencia de un protocolo asistencial específico, protocolo de derivación o pacto por objetivos un 35%, un 43% y un 35% respectivamente. En cuanto al correcto seguimiento de los pacientes, los resultados destacan cómo la gran mayoría de participantes niega la utilización en su centro de salud de cuestionarios validados para valorar el seguimiento y la adherencia terapéutica, o de checklist para verificar la correcta técnica inhalatoria (84% y 82% respectivamente). La homogeneidad de los resultados pone de manifiesto aún más la necesidad de mejora en estos aspectos.
El estudio está basado en un cuestionario con respuestas individualizadas de opinión y no contrastadas con todo el equipo de primaria de cada centro participante, y tiene además algunas deficiencias metodológicas, como la falta de prueba piloto de la encuesta o ausencia de control de calidad formal de los resultados de las encuestas. Sin embargo, ofrece una valiosa información sobre la situación actual de los recursos en AP para un adecuado manejo del asma.
Aceptando los resultados se observa que el acceso a los recursos materiales, humanos y organizativos es claramente mejorable, y se propone que la administración sanitaria priorice la mejora del proceso para optimizar la atención al paciente con asma, lo que supone una oportunidad para incidir en los puntos débiles detectados y mejorar los resultados en salud. Las principales áreas de mejora serían la formación de los profesionales, la información a los pacientes o la mayor accesibilidad a recursos materiales.
En conclusión, el presente trabajo objetiva aspectos poco estudiados y claramente mejorables de la atención al paciente con asma, y por ello, lógicamente, genera nuevas preguntas y abre la posibilidad a nuevas vías de investigación en aras a diseñar estrategias de mejora que permitan ajustar el conocimiento existente sobre esta enfermedad a las necesidades reales, no cubiertas, de los pacientes y de los profesionales que les atienden.
El primer nivel asistencial es un pilar básico en el diagnóstico y el tratamiento del asma.
Existen recursos materiales, humanos y organizativos básicos de los que deberían estar dotados los centros de AP para garantizar una correcta asistencia clínica.
Sin embargo, la realidad presenta una gran variabilidad entre profesionales, centros y autonomías.
Qué aporta este estudioEste estudio aporta una descripción de la situación actual con respecto a la dotación de recursos básicos para el manejo del asma en los centros de AP a nivel nacional.
Los datos de esta encuesta ponen de manifiesto que el acceso a los recursos materiales, humanos y organizativos son mejorables.
Se debería incidir sobre los puntos más débiles detectados en este estudio, como son la falta de profesionales referentes para pacientes con asma en los centros de AP, la existencia de un protocolo asistencial específico, o la existencia de un protocolo de derivación o pacto de objetivos.
El estudio ha sido financiado por Orion Pharma España.
Conflicto de interesesCarlos Campo Sien es empleado de Orion Pharma Iberia. Todos los demás autores informan que no hay conflicto de intereses en este trabajo.
Los autores agradecen a Nieves Barrena e Isabel Martín su colaboración en la preparación y gestión de la encuesta, así como en la elaboración del manuscrito.