Determinar la tasa de retorno inesperado a las 72 h y las características clínico- asistenciales de los mayores de 65 años que retornan.
DiseñoEstudio epidemiológico observacional retrospectivo.
EmplazamientoServicio Urgencias Atención Primaria (SUAP) Cotolino en Cantabria, España.
ParticipantesSe incluyó a 1.940 pacientes mayores de 65 años que acudieron al SUAP durante el año 2016.
Mediciones principalesLa variable dependiente fue el retorno y las independientes las variables sociodemográficas, clínicas y asistenciales. Los datos fueron suministrados por la Gerencia de Atención Primaria. Se analizaron las variables mediante el test de la chi al cuadrado de Pearson y el test exacto de Fisher utilizando como nivel de significación p ≤ 0,05.
ResultadosTasa de retorno inesperado 2,3%. Edad media 77,4 años (DE 8,4), siendo el 37,6% varones. El grupo etario más frecuente de retorno fue el de 75 a 84 años. Se detectó polifarmacia en el 54,4% y un riesgo cardiovascular medio. Al 42,2% lo asistió el personal de enfermería (p <0,001). Los pacientes con disnea (p=0,015), cura programada o inyección programada regresan con mayor frecuencia (p <0,001). Se detectó una mayor probabilidad de retorno en el mes de diciembre y enero (p <0,001).
ConclusionesEl retorno inesperado del total de asistencias es bajo. El retornado precisa cuidados urgentes fundamentalmente por problemas generales inespecíficos o enfermedades del aparato respiratorio. Proponemos desarrollar protocolos en todos los servicios de Urgencias de Atención Primaria que integren a los profesionales de Geriatría y Gerontología, con el fin de mejorar la atención urgente a este grupo poblacional.
To determine the unexpected return rate to the Primary Care Emergency Service of elderly patients over 65 years old within the following 72h of a previous visit, as well as to determine the clinical and assistance requirements of these patients.
ProcedureRetrospective and observational epidemiologic study.
LocationCotolino's Primary Care Emergency Service in Cantabria, Spain.
Participants1940 elderly patients over 65 years old were included. These patients returned to the Primary Care Emergency Service in 2016.
Main data for the studyThe dependent variable was the return rate to the Primary Care Emergency Service. The independent variables were socio-demographic characteristics, health details and medical assistance information. All data was collected from the Primary Care Emergency Service Management Office database. All variables were analysed applying Pearson's chi-squared test and Fisher's exact test, with statistical significance P≤.05.
ResultsThe rate of unexpected return was 2.3%. The average age was 77.4 years old (standard deviation (SD): 8.4), of which the 37.6% were male. The most frequent range of age was from 75 to 84 years old, with males being the predominant group. A history of polymedication was detected in 54.4% of the cases, as well as a medium cardiovascular risk within this group. Nursing professionals attended the 42.2% of these return cases (P<.001). Patients with dysnea (P=.015), scheduled care or scheduled injection returned with a higher frequency (P<.001). It was as well noticed a higher frequency of return for subsequent attention during the months of December and January (P<.001).
ConclusionsThe rate of unexpected return is low. The main causes why elderly patients returned to the service requiring urgent assistance were issues categorised as unspecific general health indicators and/or respiratory system illnesses. Our proposal is to develop specific protocols combining the work from both Geriatrics and Gerontology professionals, in order to improve the support to this group of population at every Primary Care Emergency Service.
Los cuidados urgentes al anciano en el medio extrahospitalario es fundamental1. En Cantabria, cualquier tipo de atención urgente se atiende a través del 061, que controla organizativamente la asistencia a la urgencia y son los Servicios de Urgencia de Atención Primaria (SUAP), que realizan la atención ya sea en el centro de salud, en los domicilios o en la vía pública2,3. Este grupo poblacional precisa asistencia sanitaria urgente, debido a descompensaciones provocadas no solo por su edad avanzada, sino también por la pluripatología, la cronicidad, la polifarmacia. Como consecuencia, se produce un mayor consumo de recursos sanitarios, comprometiendo en muchas ocasiones la calidad de la asistencia4,5. La frecuentación a los SUAP de los pacientes de 65 años y más en la comunidad, oscila entre 0,6 y 1,5 consultas urgentes al año, situándose por encima de la media nacional6,7.
Se produce un retorno inesperado cuando un paciente que ha sido atendido en el Servicio de Urgencias y dado de alta, regresa de forma inesperada en el periodo de las 72 h siguientes de la primera visita8.
En la actualidad, tanto a nivel nacional como internacional, en el ámbito extrahospitalario, el concepto de calidad y su evaluación no parece estar igual de implantado que en el ámbito hospitalario9-13. La proporción de retornos a Urgencias se utiliza como un indicador que puede evidenciar una disfunción en alguna de las fases del proceso asistencial urgente9,14,15. Atendiendo a la bibliografía consultada, en el año 2020, Villarejo-Rodríguez et al. analizan el retorno en un Punto de Atención Continuada de Castilla-La Mancha, siendo del 13,2%16.
El propósito de este estudio consiste en determinar la tasa de retorno inesperado a las 72 h y las características clínico-asistenciales de los mayores de 65 años que retornan y de los que no, con el fin de proponer intervenciones en este grupo poblacional, evitando tal comportamiento. El retorno influyó en las características clínico-asistenciales de los mayores de 65 años. La hipótesis de investigación del presente trabajo diferencia las características clínico-asistenciales de los mayores de 65 años que retornan y de los que no a las 72 h.
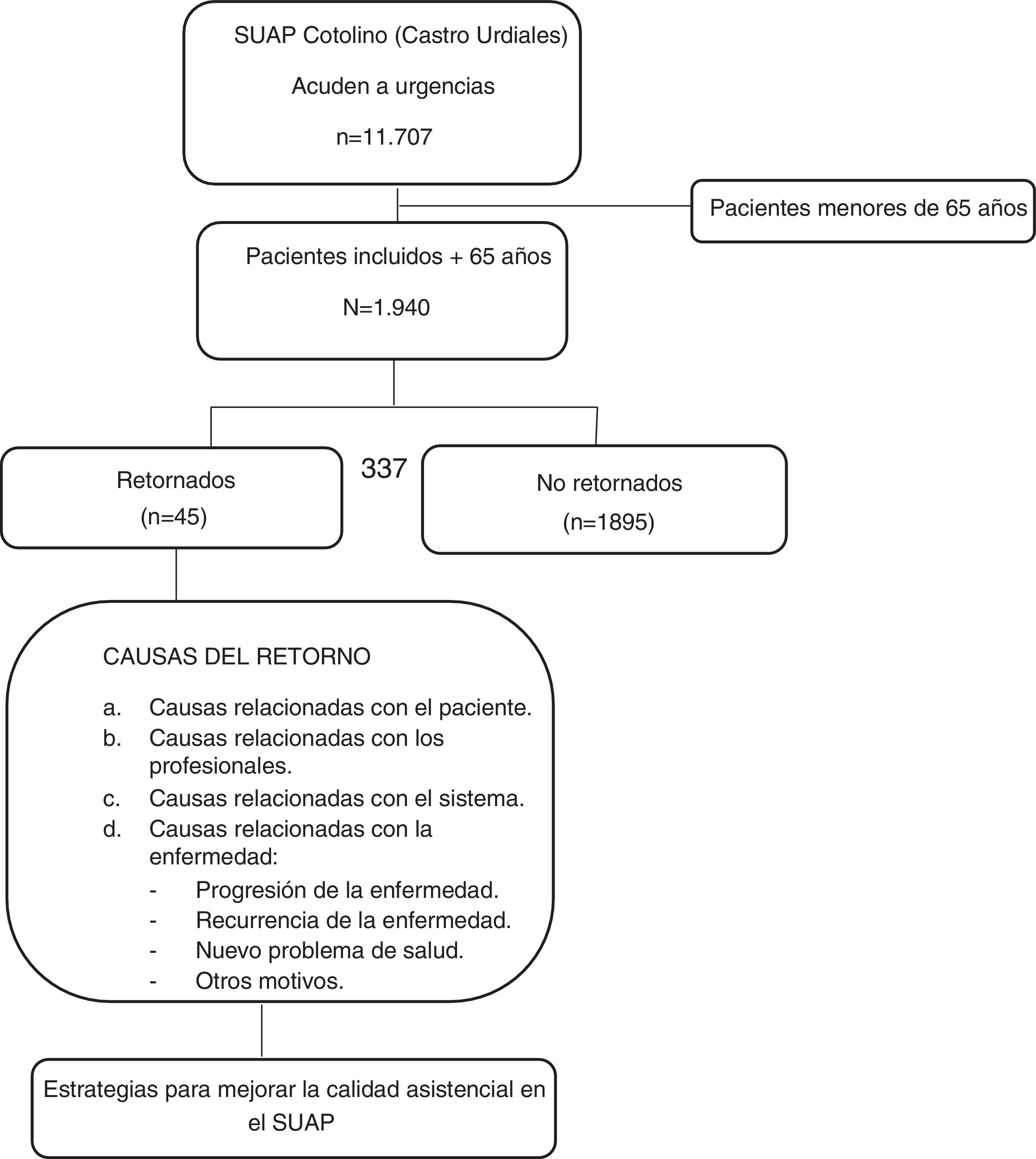
Material y métodosDiseño y población de estudioEstudio epidemiológico observacional retrospectivo de las urgencias generadas por los pacientes mayores de 65 años y su retorno a las 72 h, en el SUAP de Cotolino, en Castro Urdiales, Cantabria (España). El SUAP está ubicado en la Zona Básica Agüera perteneciente al Área II del Mapa Sanitario de Cantabria. El total de población empadronada a la que asiste es de 34.610 habitantes y el ámbito de actuación se produce tanto en el área urbana como rural.
Criterio de selecciónPacientes mayores de 65 años que acuden al SUAP demandantes de una atención urgente, los días laborables de 17 a 9 h, y fines de semanas de 9 a 9 h del día siguiente, durante el año 2016. Los pacientes incluidos en el estudio son 1.940 (N=1.940).
El examen de los datos comienza con una descripción de la muestra. A continuación, se realizan las comparaciones de variables sociodemográficas, clínicas y asistenciales para caracterizar y determinar un perfil típico del paciente mayor retornado.
Variables de estudioVariable dependiente: retorno. Variables independientes: sexo, motivo de consulta, riesgo cardiovascular SCORE (bajo, medio, ligero, alto, muy alto) (probabilidad de un acontecimiento coronario en los próximos 10 años), número fármacos que toma diarios (< 6, ≥ 6), lugar de atención (domicilio, centro de urgencias), personal que realiza la atención (médico, enfermera, ambos), fechas de atención (laborable, fin de semana, festivo), día de la semana, meses del año, diagnóstico en la primera y en la segunda visita (Clasificación Internacional de la Atención Primaria [CIAP-2]), causas del retorno (factores relacionados con enfermedad, el paciente, con profesional sanitario y el sistema) y destino.
Análisis estadísticoLos valores de los resultados se expresan en porcentajes y emplearemos la media aritmética y la desviación estándar (DE). La edad se categorizó según los cuartiles de distribución. En el análisis de las variables se utilizó la prueba de la χ2 de Pearson o la prueba exacta de Fisher. Se prefija como resultado estadísticamente significativo para todas las pruebas de contraste con un intervalo de confianza del 95%. Los cálculos se realizan con el software estadístico IBM SPSS (versión 24).
Consideraciones éticasEl estudio cuenta con la aprobación de los Órganos Directivos de la Gerencia de Atención Primaria y fue aprobado por el Comité Ético de Investigación Clínica de Cantabria reflejado en el Acta: 23/2020. La explotación de los datos se realizó, a través de un archivo anonimizado (tratamiento disociado de la información personal y asistencial) suministrado por la Gerencia de Atención Primaria.
ResultadosUn total de 11.707 pacientes acudieron al SUAP en el periodo de enero a diciembre del 2016, de los cuales 1.940 pacientes fueron incluidos en el estudio. La edad media fue de 77,4 años, con una DE 8,4. El 62,4% pertenece al sexo femenino.
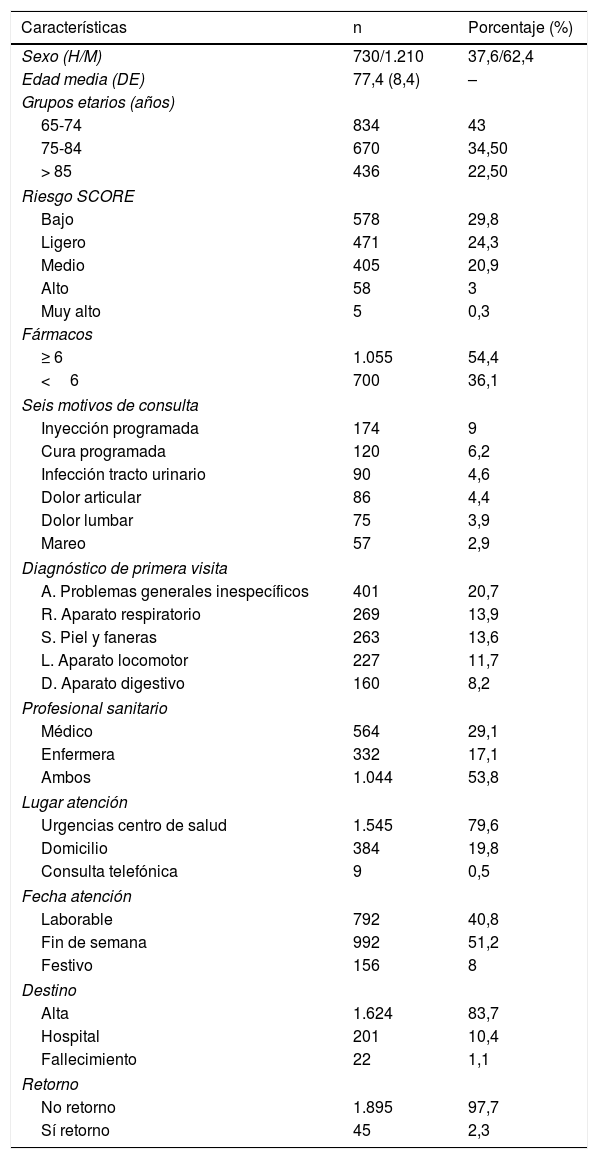
Las características principales del SUAP se muestra en la tabla 1.
Características de los pacientes mayores de 65 años (N=1940)
| Características | n | Porcentaje (%) |
|---|---|---|
| Sexo (H/M) | 730/1.210 | 37,6/62,4 |
| Edad media (DE) | 77,4 (8,4) | – |
| Grupos etarios (años) | ||
| 65-74 | 834 | 43 |
| 75-84 | 670 | 34,50 |
| > 85 | 436 | 22,50 |
| Riesgo SCORE | ||
| Bajo | 578 | 29,8 |
| Ligero | 471 | 24,3 |
| Medio | 405 | 20,9 |
| Alto | 58 | 3 |
| Muy alto | 5 | 0,3 |
| Fármacos | ||
| ≥ 6 | 1.055 | 54,4 |
| <6 | 700 | 36,1 |
| Seis motivos de consulta | ||
| Inyección programada | 174 | 9 |
| Cura programada | 120 | 6,2 |
| Infección tracto urinario | 90 | 4,6 |
| Dolor articular | 86 | 4,4 |
| Dolor lumbar | 75 | 3,9 |
| Mareo | 57 | 2,9 |
| Diagnóstico de primera visita | ||
| A. Problemas generales inespecíficos | 401 | 20,7 |
| R. Aparato respiratorio | 269 | 13,9 |
| S. Piel y faneras | 263 | 13,6 |
| L. Aparato locomotor | 227 | 11,7 |
| D. Aparato digestivo | 160 | 8,2 |
| Profesional sanitario | ||
| Médico | 564 | 29,1 |
| Enfermera | 332 | 17,1 |
| Ambos | 1.044 | 53,8 |
| Lugar atención | ||
| Urgencias centro de salud | 1.545 | 79,6 |
| Domicilio | 384 | 19,8 |
| Consulta telefónica | 9 | 0,5 |
| Fecha atención | ||
| Laborable | 792 | 40,8 |
| Fin de semana | 992 | 51,2 |
| Festivo | 156 | 8 |
| Destino | ||
| Alta | 1.624 | 83,7 |
| Hospital | 201 | 10,4 |
| Fallecimiento | 22 | 1,1 |
| Retorno | ||
| No retorno | 1.895 | 97,7 |
| Sí retorno | 45 | 2,3 |
El 29,1% de las urgencias fueron atendidas por el médico y el 17,1% por enfermería, mientras que el 53,8% fueron atendidas por ambos profesionales.
El destino de los pacientes fue mayoritariamente el alta al domicilio (83,7%). El 10,4% se derivó al hospital de referencia, el Hospital Comarcal de Laredo. En el 1,1% de las urgencias, el paciente falleció. Se detecta la falta de registro de datos de destino en el 4,8% de los pacientes, se consideran como valores perdidos.
Del total de la muestra, el 2,3% retorna al Servicio de Urgencias a las 72 h, motivo de nuestro interés (tabla 2).
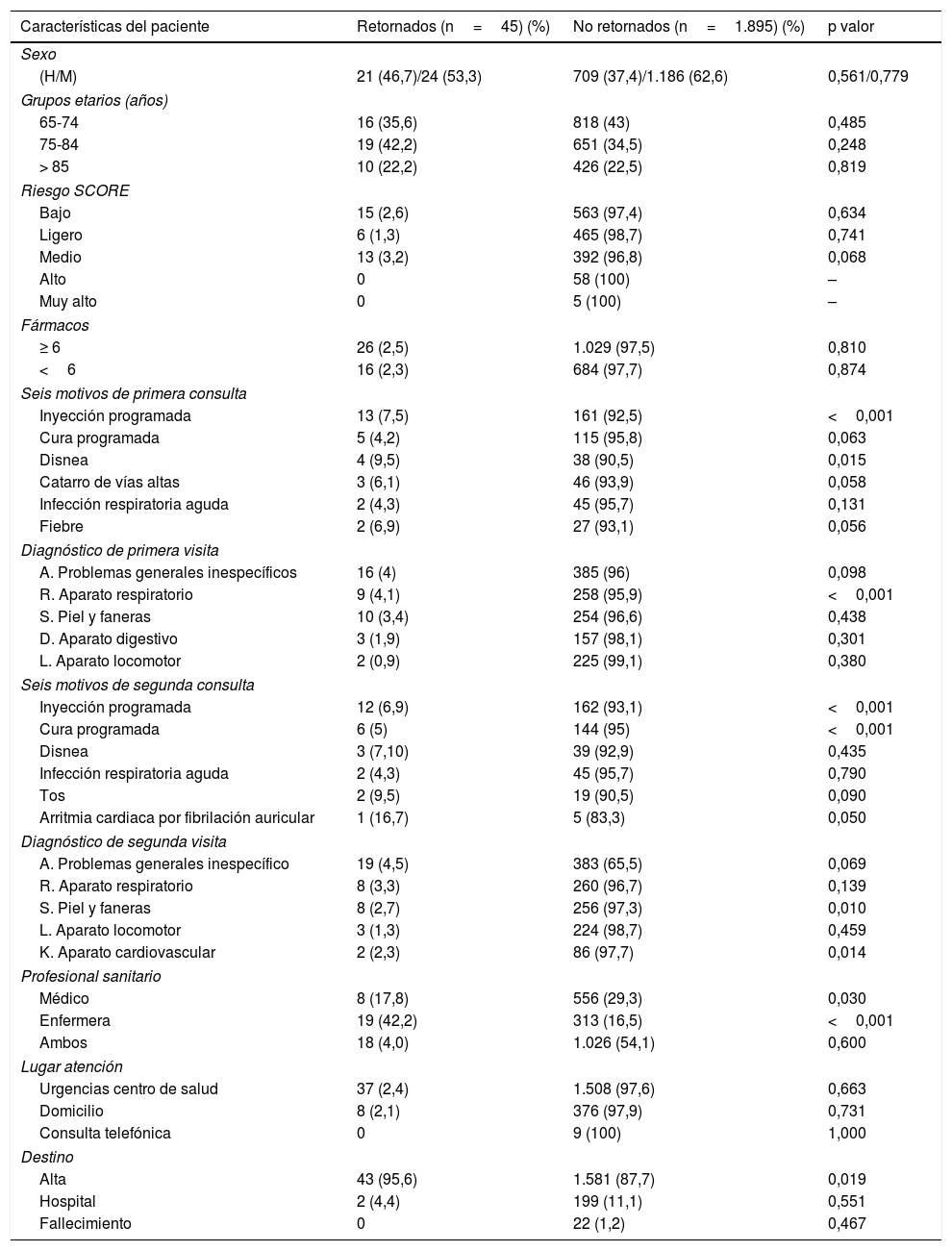
Diferencias entre los retornados mayores de 65 años y los no retornados
| Características del paciente | Retornados (n=45) (%) | No retornados (n=1.895) (%) | p valor |
|---|---|---|---|
| Sexo | |||
| (H/M) | 21 (46,7)/24 (53,3) | 709 (37,4)/1.186 (62,6) | 0,561/0,779 |
| Grupos etarios (años) | |||
| 65-74 | 16 (35,6) | 818 (43) | 0,485 |
| 75-84 | 19 (42,2) | 651 (34,5) | 0,248 |
| > 85 | 10 (22,2) | 426 (22,5) | 0,819 |
| Riesgo SCORE | |||
| Bajo | 15 (2,6) | 563 (97,4) | 0,634 |
| Ligero | 6 (1,3) | 465 (98,7) | 0,741 |
| Medio | 13 (3,2) | 392 (96,8) | 0,068 |
| Alto | 0 | 58 (100) | – |
| Muy alto | 0 | 5 (100) | – |
| Fármacos | |||
| ≥ 6 | 26 (2,5) | 1.029 (97,5) | 0,810 |
| <6 | 16 (2,3) | 684 (97,7) | 0,874 |
| Seis motivos de primera consulta | |||
| Inyección programada | 13 (7,5) | 161 (92,5) | <0,001 |
| Cura programada | 5 (4,2) | 115 (95,8) | 0,063 |
| Disnea | 4 (9,5) | 38 (90,5) | 0,015 |
| Catarro de vías altas | 3 (6,1) | 46 (93,9) | 0,058 |
| Infección respiratoria aguda | 2 (4,3) | 45 (95,7) | 0,131 |
| Fiebre | 2 (6,9) | 27 (93,1) | 0,056 |
| Diagnóstico de primera visita | |||
| A. Problemas generales inespecíficos | 16 (4) | 385 (96) | 0,098 |
| R. Aparato respiratorio | 9 (4,1) | 258 (95,9) | <0,001 |
| S. Piel y faneras | 10 (3,4) | 254 (96,6) | 0,438 |
| D. Aparato digestivo | 3 (1,9) | 157 (98,1) | 0,301 |
| L. Aparato locomotor | 2 (0,9) | 225 (99,1) | 0,380 |
| Seis motivos de segunda consulta | |||
| Inyección programada | 12 (6,9) | 162 (93,1) | <0,001 |
| Cura programada | 6 (5) | 144 (95) | <0,001 |
| Disnea | 3 (7,10) | 39 (92,9) | 0,435 |
| Infección respiratoria aguda | 2 (4,3) | 45 (95,7) | 0,790 |
| Tos | 2 (9,5) | 19 (90,5) | 0,090 |
| Arritmia cardiaca por fibrilación auricular | 1 (16,7) | 5 (83,3) | 0,050 |
| Diagnóstico de segunda visita | |||
| A. Problemas generales inespecífico | 19 (4,5) | 383 (65,5) | 0,069 |
| R. Aparato respiratorio | 8 (3,3) | 260 (96,7) | 0,139 |
| S. Piel y faneras | 8 (2,7) | 256 (97,3) | 0,010 |
| L. Aparato locomotor | 3 (1,3) | 224 (98,7) | 0,459 |
| K. Aparato cardiovascular | 2 (2,3) | 86 (97,7) | 0,014 |
| Profesional sanitario | |||
| Médico | 8 (17,8) | 556 (29,3) | 0,030 |
| Enfermera | 19 (42,2) | 313 (16,5) | <0,001 |
| Ambos | 18 (4,0) | 1.026 (54,1) | 0,600 |
| Lugar atención | |||
| Urgencias centro de salud | 37 (2,4) | 1.508 (97,6) | 0,663 |
| Domicilio | 8 (2,1) | 376 (97,9) | 0,731 |
| Consulta telefónica | 0 | 9 (100) | 1,000 |
| Destino | |||
| Alta | 43 (95,6) | 1.581 (87,7) | 0,019 |
| Hospital | 2 (4,4) | 199 (11,1) | 0,551 |
| Fallecimiento | 0 | 22 (1,2) | 0,467 |
Tras categorizar la edad en 3grupos, estudiamos su distribución en función del retorno; el grupo de 65 a 74 años (35,6%), el grupo de 75 a 84 años (42,2%) y, por último, el grupo de> 85 años (22,2%). Se objetivó una mayor concentración de retorno en el grupo de 75-84 años con respecto a los no retornados.
Respecto al sexo, en el 53,3% de los retornados predomina el sexo femenino y en un 62,6% en el grupo que no retorna. Sin embargo, destacamos un ligero repunte de los varones (22,2%) en el grupo de 75 años a 84 años que retorna.
Respecto a las características clínicas, existe una relación entre el número de fármacos que precisan y el retorno (p <0,001), pudiera ser consecuencia de las reacciones adversas provocados por los tratamientos crónicos. El riesgo SCORE medio es mayoritario en el grupo que retorna, el 3,2% por un acontecimiento coronario.
Al analizar la relación entre los motivos de consulta en la primera visita en los pacientes que retornan como en los que no, se observaron diferencias estadísticamente significativas y con tendencia a la significación en pacientes que presentan disnea (p=0,015), catarro de vías altas (p=0,058) y fiebre (p=0056), bien por empeoramiento o recidiva, y en situaciones en los que los pacientes precisan la administración de una inyección programada (p <0,001) y la realización de una cura programada (p=0,063). Estas 2últimas situaciones son tratamientos continuados que generan la mayor parte de los retornos.
Los principales motivos de consulta que provocaron el regreso a las 72 h fueron: disnea (9,5%), fiebre (6,9%), catarro de vías altas (6,1%), infección respiratoria aguda (4,3%), corte/herida (3,6%), abdominalgia (1,9%), cervicalgia (1,3%) y dolor lumbar (1,3%).
Los motivos de consulta exclusivos para enfermería que provocaron el retorno fueron la realización de curas programadas (11,1%), administración de inyecciones (28,9%), toma de constantes (11,1%), administración de tratamientos farmacológicos (17,8%), curas (4,4%), taponamiento nasal (2,2%) y sutura (0,5%).
Los 144 motivos de consulta se clasificaron en 13 grupos diagnósticos según la CIAP-2. Se estudiaron los diagnósticos médicos del paciente retornado en su primera y segunda visita (tabla 3). En el 51,1% de los retornos se observa un cambio de diagnóstico entre la primera y la segunda atención.
Diagnósticos de la primera y segunda atención en los pacientes que retornaron a urgencias>72 h
| Clasificación Internacional de la Atención Primaria (CIAP-2) | Primera visita | Segunda visita |
|---|---|---|
| Grupos diagnósticos | n (%) | n (%) |
| A. Problemas generales inespecíficos | 16 (35,6) | 19 (42,2) |
| D. Aparato DIGESTIVO | 3 (6,7) | 2 (4,4) |
| F. Ojo y anejos | 1 (2,2) | 2 (4,4) |
| K. Aparato cardiovascular | 1 (2,2) | 2 (4,4) |
| L. Aparato locomotor | 2 (4,4) | 3 (6,7) |
| N. Sistema nervioso | 2 (4,4) | – |
| R. Aparato respiratorio | 9 (20) | 8 (17,8) |
| S. Piel-faneras | 10 (22,2) | 8 (17,8) |
| U. Sistema urinario | 1 (2,2) | 1 (2,2) |
| Total | 45 (100) | 45 (100) |
Respecto a las características asistenciales, se observaron diferencias significativas en la atención prestada por parte del médico, siendo un 29,3% en el caso que no retornan y un 17.8% en las que sí (p=0,030). Debido a esto, la atención de enfermería es mayor en las urgencias que retornaron, 42,2%, frente a un 16,5% en las que no (p <0,001) (tabla 4).
Distribución del personal sanitario que realiza la atención en función del retorno a las 72 h a Urgencias
| Personal sanitario | No retorno (n=1.895) | Sí retorno (n=45) | Total | p valor |
|---|---|---|---|---|
| Médico, n (%) | 556 (29,3) | 8 (17,8) | 564 (29,1) | 0,030 |
| Enfermera, n (%) | 313 (16,5) | 19 (42,2) | 332 (17,1) | <0,001 |
| Ambos profesionales, n (%) | 1.026 (54,1) | 18 (4) | 1.044 (53,8) | 0,600 |
Se observaron diferencias estadísticamente significativas entre los pacientes que retornaron y los días de la semana (p <0.001) y entre los meses del año (p=0,012). Los días con mayor frecuentación de retorno son los miércoles y destacan los meses de enero (p=0,013) y diciembre (p=0,036) con mayor afluencia.
Del total de la muestra analizada, el 11,1% se deriva al hospital en las diferentes unidades móviles y solo un pequeño porcentaje, el 2,3%, retorna al SUAP. Al estudiar la relación entre el retorno y el tipo de derivación del paciente, se encontró significación (p=0,029) (tabla 5).
Distribución del retorno a urgencias en función de la derivación o destino del paciente
| Destino | No retorno (n=1.802) (%) | Si retorno (n=45) (%) | Total | p valor |
|---|---|---|---|---|
| Alta | 1.581 (87,7) | 43 (95,6) | 1.624 (87,9) | 0,029 |
| Hospital por medios propios | 83 (4,6) | 0 | 83 (4,5) | 0,151 |
| Hospital ambulancia convencional | 81 (4,5) | 2 (4,4) | 83 (4,5) | 0,956 |
| Traslado ambulancia, médico y enfermera | 28 (1,6) | 0 | 28 (1,5) | 0,411 |
| UVI móvil | 7 (0,4) | 0 | 7 (0,4) | 0,683 |
| Fallecimiento | 22 (1,2) | 0 | 22 (1,2) | 0,467 |
| Valores perdidos | 93 (4,80) | – | 93 (4,8) | – |
De acuerdo con la clasificación general de las causas del retorno, se encontró que la mayor parte (91,1%) se debió a causas relacionadas con la enfermedad (tabla 6).
Clasificación causas relacionadas con el retorno
| Causas del retorno | n (%) |
|---|---|
| Relacionadas con la enfermedad | |
| Progresión de la enfermedad | 10 (24,4) |
| Recurrencia de la enfermedad | 22 (53,7) |
| Nuevo problema | 9 (13) |
| Otros motivos | 0 |
| Relacionadas con el paciente | 1 (2,2) |
| Relacionadas con el profesional sanitario | 3 6,7) |
| Total | 45 (100) |
Los resultados del estudio muestran que «2 de cada 100» pacientes atendidos en el SUAP retornan dentro de las 72 h. Retorno que calificamos como bajo. Los pacientes que retornan presentan las siguientes características clínico-asistenciales: sexo femenino predominante (ligero repunte en el sexo masculino en el grupo de 75 años y 84 años), con un riesgo SCORE medio, alto consumo de fármacos, que solicita atención médica para valoración, diagnóstico y tratamiento de problemas generales inespecíficos, enfermedades relacionadas con el sistema respiratorio. Además, los pacientes que retornan demandan cuidados de enfermería para la administración de tratamientos programados o curas no solo en el centro de urgencias, sino en su domicilio por imposibilidad de acercarse al SUAP.
El género femenino retornó con mayor frecuencia, contrariamente al de otros autores, como Juanola Pellicer et al., en el que los varones retornan en un 58,8%10. Al igual que en numerosos estudios, se evidenció un gran consumo de fármacos17,18, por sus diversas enfermedades y su fragilidad, que en muchas ocasiones provoca retornos por la iatrogenia, efectos secundarios, reacción alérgica a medicamentos, intoxicaciones entre otras.
En nuestro estudio, la variable clínica riesgo SCORE medio, es mayoritario en el grupo que retorna, mientras que en el que no retorna es ligero-bajo. Esta circunstancia, sus enfermedades previas y una frecuente formulación de diagnósticos pueden constituir un factor de riesgo para el retorno según la valoración clínica que se establece tanto en la primera como en la segunda visita, de tal forma que se complica establecer un claro diagnóstico en la primera visita. Según nuestros hallazgos, los diagnósticos médicos del retornado más frecuentes fueron los relacionados con problemas generales inespecíficos, diferenciándose del estudio de Jiménez-Puente et al.19, en el que son los problemas urinarios o digestivos.
Respecto a los profesionales sanitarios, el personal de enfermería tomó mayor relevancia en cuanto a las urgencias que retornaron19, mayor carga de trabajo en cuanto procedimientos enfermeros, administración de tratamientos y cuidados del paciente mayor.
En cuanto a la distribución según los días de la semana, destacó la afluencia los fines de semana con el retorno entre semana, hecho quizás coincida con el entorno del mayor, que demora la visita médica en Atención Primaria (AP) bien por miedo, por la complejidad de la urgencia y por el retraso en los tiempos de citación que obliga a acudir o llamar al SUAP por su accesibilidad y rapidez en la atención20,21.
Mayoritariamente, los estudios consultados describen el retorno a las 72 h del paciente en los servicios hospitalarios10,11,22. Según algunos autores, Juanola Pellicer et al.10 y Abuye y Marcos24, el único medio fiable de valoración de retornos en forma observacional es el cambio de diagnóstico, da a su presencia el valor de indicar un retorno justificado y, en consecuencia, sirve como control de calidad en un servicio de urgencias10,23. En nuestro estudio, se observó un cambio de diagnóstico en un 51,1%.
En nuestro trabajo, este indicador fue del 2,3%, siendo muy inferior al estudio de Villarejo-Rodríguez et al.16, 13,2%, realizado en un Punto de Atención Continuada rural en Toledo, pero hay que tener en cuenta que no contempla rango de edad en la muestra del estudio.
No existe unanimidad en cuanto a la tasa estándar del retorno que se sitúa entre el 2 y el 6%24. En el Servicio de Urgencias de un hospital terciario en Singapur fue del 3,2%, recogido en el estudio de Chan AH et al.12,14 y del 1,3% en Departamento de Urgencias del Hospital Universitario King Fahad en la provincia oriental de Arabia Saudita, estudio realizado por Alshahrani et al.13. En España, Jiménez-Puente et al.19 realizaron un estudio en 3hospitales del Sistema Sanitario Público de Andalucía y determinan la tasa en el 6,3%.
El perfil del paciente que retorna, se diferencia del de Pierce et al.25, por ser susceptible de presentar complicaciones en su estado de salud por causas relacionadas con la progresión y recurrencia de la enfermedad y no por las relacionadas con el paciente, el profesional sanitario o el sistema de salud22-25.
Nuestro estudio contó con algunas limitaciones: se detectó infrarregistro por parte de los profesionales (falta de datos en el archivo anonimizado) podría llevar a un sesgo de información. Se tuvo en cuenta el retorno programado versus no programado, dado que no existe una definición formal para las visitas programadas. La comparación entre mayores que retornan y de los que no lo hacen nos hace sospechar que de haber comparado con otros grupos de edad se hubieran detectado diferencias en otras variables. No se pudo realizar un seguimiento de los pacientes una vez dados de alta o derivados al hospital. Nuestro estudio se ajusta al concepto de retorno en las 72 h en urgencias de AP, excluyendo el retorno que se puede producir antes o después de ese tiempo.
Como conclusión, las principales causas del retorno fueron justificadas y directamente relacionadas con la progresión de la enfermedad, recurrencia o un nuevo problema de salud. El hecho de que la bibliografía sobre este hecho sea escasa nos anima a elaborar otros estudios.
Para evitar retornos innecesarios, proponemos las siguientes estrategias dirigidas a los mayores de 65 años y orientadas para la mejora de la calidad asistencial en los SUAP:
- –
Desarrollar protocolos o procedimientos asistenciales en urgencias específicos para este grupo poblacional tanto para los SUAP como para AP.
- –
Seguimiento más estrecho a las 24 h de su visita a Urgencias para ajustar las pautas terapéuticas con aras de prevenir la reconsulta.
- –
Actividades formativas para profesionales de los SUAP (Atención Integral al paciente mayor).
- –
Mejorar los medios de diagnóstico básicos en los servicios de Urgencias y en el domicilio del paciente.
- –
Identificar al paciente con mayor necesidad de retorno y trabajar de forma individualizada con él y su familia.
- –
Diseñar y efectuar medidas encaminadas a evitar la progresión clínica, tanto para los mayores con elevada carga de comorbilidades y mayor nivel de dependencia como para los que no.
- –
Seleccionar e indicar información clara a los pacientes sobre el cumplimiento terapéutico y adherencia al tratamiento en cada reconsulta.
- –
Creación de equipos especializados: médico especialista en Geriatría y enfermera especialista en Geriatría y Gerontología, con el fin de mejorar la calidad asistencial al poner al servicio de este grupo poblacional y su familia una atención especializada e integral.
- –
Integración de los equipos especializados en Geriatría y Gerontología en el equipo de AP para trabajar de manera conjunta.
Finalmente, nos planteamos futuras líneas de investigación respecto a los factores asociados a pacientes que terminan retornando al SUAP, siendo necesario en este caso, otro tipo de planteamiento metodológico. Aplicar modelos de regresión logística para determinar las características que difieren o se asocian con los pacientes que retornan frente a aquellos pacientes que acuden a urgencias y no necesitan retornar. Otra línea de investigación, podría ser, implementar algunas de las propuestas de intervención finales recogidas y evaluar los resultados de la puesta en marcha de alguna de ellas y su impacto medido de manera objetiva.
El retorno de los mayores a los servicios de Urgencias se constata como una evidencia. No podemos cambiar el proceso del envejecimiento, pero podemos adaptarnos a él y a los cambios que provoca realizando una valoración integral del mayor, controlando adecuadamente las enfermedades crónicas e impulsando cambios en el sistema sanitario.
El retorno inesperado del paciente a las 72 h posteriores al alta ha sido muy poco estudiado en el ámbito extrahospitalario. El cambio de la pirámide poblacional provoca cambios en el proceso asistencial y evidencia mayor posibilidad de retorno.
Qué aporta este estudioEl estudio determina las características clínico-asistenciales de los pacientes mayores de 65 años que precisan cuidados urgentes y describe el perfil del retornado mayor en un SUAP. Proponemos medidas para minimizar este evento.
Los autores declaran no tener conflictos de interés con relación al presente artículo.