La cirugía coronaria es un procedimiento quirúrgico que ha presentado un importante desarrollo a lo largo de los años, con múltiples avances y refinamientos de la técnica para tratar de reducir las complicaciones derivadas del procedimiento, así como aumentar la durabilidad de los injertos.
En la presente revisión trataremos algunas de las modificaciones técnicas de la cirugía de revascularización coronaria encaminadas a reducir la agresión del procedimiento (cirugía sin circulación extracorpórea), reducir el tamaño de la incisión quirúrgica (cirugía mini-invasiva) o reducir la posible aparición del ictus postoperatorio (cirugía sin manipulación de la aorta ascendente).
Coronary artery bypass grafting (CABG) is a surgical procedure which has greatly evolved during the last years, with important technical advances and improvements to try to reduce the procedural complications and prolong the durability of the coronary grafts.
In this review we will describe some of these technical modifications of the classical procedure of CABG which are indicated to reduce the aggressiveness of the procedure (off-pump CABG), reduce the size of the surgical access (minimally invasive direct coronary artery bypass grafting) or to reduce the possible occurrence of a postoperative stroke (anaortic).
La cirugía de revascularización coronaria (CRC) es uno de los procedimientos quirúrgicos más realizados y estudiados a nivel mundial, con más de 20.000 artículos publicados e indexados en Medline al respecto. En la presente revisión, para establecer un referente de comparación, consideraremos como CRC estándar o convencional aquella que se realiza mediante esternotomía media, canulación convencional central, con el empleo de circulación extracorpórea (CEC), pinzamiento aórtico e isquemia cardiaca y posterior manipulación directa de la aorta ascendente para conectar el extremo proximal de los puentes safenos aorto-coronarios mediante pinzamiento lateral de la aorta ascendente (técnica de doble pinzamiento).
Desde sus orígenes en la década de los 60, este procedimiento de CRC convencional ha evolucionado continuamente y la técnica quirúrgica se ha ido depurando considerablemente. A lo largo de los años han aparecido importantes cambios y mejoras que se han de conocer y a ser posible dominar para poder ofrecer la mejor revascularización posible a todos los pacientes que la precisen. Estos cambios han estado enfocados fundamentalmente en 2 líneas principales:
- −
Por un lado, aumentar la permeabilidad a largo plazo de los injertos coronarios, mediante el uso cada vez más frecuente de injertos arteriales, injertos compuestos, soluciones de preservación endotelial o soportes externos de injertos.
- −
Por otro lado, buscando la disminución de la agresividad y la invasividad del procedimiento, reduciendo la morbilidad y la mortalidad inmediata, mediante cirugía coronaria sin bomba (OPCAB), la CRC sin manipulación de aorta ascendente, accesos miniinvasivos y cirugía coronaria híbrida.
Tras estas consideraciones iniciales, se ha de establecer claramente que el objetivo principal de la CRC es conseguir una revascularización coronaria de calidad y duradera en el tiempo a largo plazo, y secundariamente, si hay experiencia suficiente, tratar de minimizar los riesgos inmediatos de la intervención. Este segundo aspecto de disminución de la agresividad de la CRC es el que trataremos principalmente en la siguiente revisión.
En pacientes que precisen una posible CRC, en primer lugar, es fundamental sentar una adecuada indicación de la CRC, teniendo en cuanta tanto la adecuación de la indicación (de acuerdo con las guías clínicas vigentes1), así como la operabilidad del paciente, teniendo en cuanta su riesgo quirúrgico, sus comorbilidades y sus preferencias y expectativas de vida2. A continuación, en los pacientes en los que finalmente se opta por una indicación firme de la CRC, un aspecto ampliamente estudiado y de suma importancia es que hay que adaptar el procedimiento quirúrgico al paciente, y no el paciente a la técnica. En pacientes no muy añosos, bajo riesgo quirúrgico, con poca fragilidad y pocas comorbilidades podría realizarse el procedimiento de revascularización según la reseñada técnica convencional, pero a medida que el riesgo y las comorbilidades aumentan, esta técnica convencional puede no ser la más adecuada por su mayor morbilidad asociada. Dentro de este aspecto de reducción de la agresividad del procedimiento trataremos la OPCAB, la cirugía miniinvasiva y los procedimientos híbridos. Además, la OPCAB es la base que se ha de dominar para poder llevar a cabo procedimientos miniinvasivos, como por ejemplo la revascularización coronaria miniinvasiva directa por mini toracotomía izquierda (MIDCAB).
Por otro lado, desde sus orígenes, una de las complicaciones más temidas en la CRC, a parte de la mortalidad, es el ictus durante el procedimiento3, ya que acarrea una importante morbilidad grave (posible discapacidad permanente) y mortalidad4. El ictus puede acontecer entre el 1 y el 5% de los pacientes intervenidos de CRC aislada5, y existen ciertas variables clínicas que pueden predecir su aparición, como son fundamentalmente la edad avanzada, la vasculopatía carotídea, la ateromatosis severa de la aorta ascendente, el ictus previo o la fibrilación auricular4. A pesar de que la tasa de aparición de ictus postoperatorio ha ido disminuyendo a lo largo de los años, es una entidad que hasta la actualidad no ha podido abolirse por completo. Uno de los principales factores implicados en la aparición del ictus es la ateromatosis severa de la aorta ascendente, que puede afectar del 2 al 9% de los pacientes remitidos a cirugía coronaria6. La ateromatosis de la aorta ascendente puede ser diagnosticada en el preoperatorio, para poder así adaptar la técnica de manipulación de la aorta ascendente (técnicas de doble pinzamiento, pinzamiento simple o sin manipulación alguna de la aorta7). De esta manera, en la presente revisión, trataremos finalmente algunas de las técnicas para prevenir o al menos reducir la aparición del ictus postoperatorio. Una consideración fundamental es el hecho que se han de dominar previamente las técnicas de OPCAB para poder llevar a cabo la CRC sin manipulación de la aorta ascendente o minimizando al máximo su manipulación8,9.
Cirugía coronaria sin bomba (OPCAB)En primer lugar, hay que destacar que la CRC convencional es un procedimiento muy eficaz para el tratamiento de la cardiopatía isquémica, que actualmente disfruta de una baja tasa de mortalidad10, y en nuestro país, la mortalidad observada se encuentra por debajo de la estimada con las escalas actuales de predicción de riesgo preoperatorio11. Por lo tanto, la CRC es un procedimiento muy seguro, y a pesar de que los pacientes remitidos a cirugía coronaria son cada vez más añosos, con mayores comorbilidades y más riesgo quirúrgico, la mortalidad de la cirugía coronaria ha ido disminuyendo a lo largo de los últimos años12. Esta disminución de la mortalidad y de las complicaciones se ha conseguido por las importantes mejoras tanto en la indicación como en la puesta en escena de la técnica quirúrgica.
La cirugía de revascularización coronaria sin CEC (OPCAB) ha comenzado como un intento de reducir la agresividad del procedimiento de la CRC a través de la abolición de los efectos deletéreos del empleo de la CEC, como serían la hemodilución, la coagulopatía o la activación de la cascada de la inflamación por el contacto de la sangre con los materiales sintéticos de la bomba de extracorpórea.
Con estos objetivos ha surgido la OPCAB, y es un procedimiento que se lleva realizando desde hace más de 30 años13. Desde sus orígenes, la OPCAB ha sido ampliamente estudiada y comparada con la técnica de la CRC convencional, con miles de artículos publicados comparando ambas técnicas, lo que ha conducido a un debate eterno y probablemente carente de sentido. La OPCAB cuenta con sus detractores y sus defensores, no siendo objetivo de la presente revisión esta controversia de comparar en general que técnica es mejor que la otra, ya que ambas tienen sus indicaciones, ventajas e inconvenientes, y sus escenarios específicos en que una presenta superioridad frente a la otra. Considero que lo fundamental a tener en consideración es que ambas técnicas no son en absoluto excluyentes, si no que la OPCAB es una técnica quirúrgica complementaria a la CRC convencional, y se debe de conocer y dominar como un recurso más dentro de todo el conjunto de técnicas de la cirugía cardiovascular. Es necesario que haya profesionales que dominen la técnica de OPCAB, ya que puede ser necesaria y estar indicada en múltiples ocasiones. De esta manera, la recomendación de realizar la revascularización empleando técnicas de OPCAB viene explícitamente recogida en las guías clínicas vigentes1. Existe una recomendación de máximo nivel (clase I, nivel de evidencia B) en casos de calcificación severa de la aorta ascendente, o muy recomendable (clase II, nivel de evidencia B) en pacientes de alto riesgo quirúrgico.
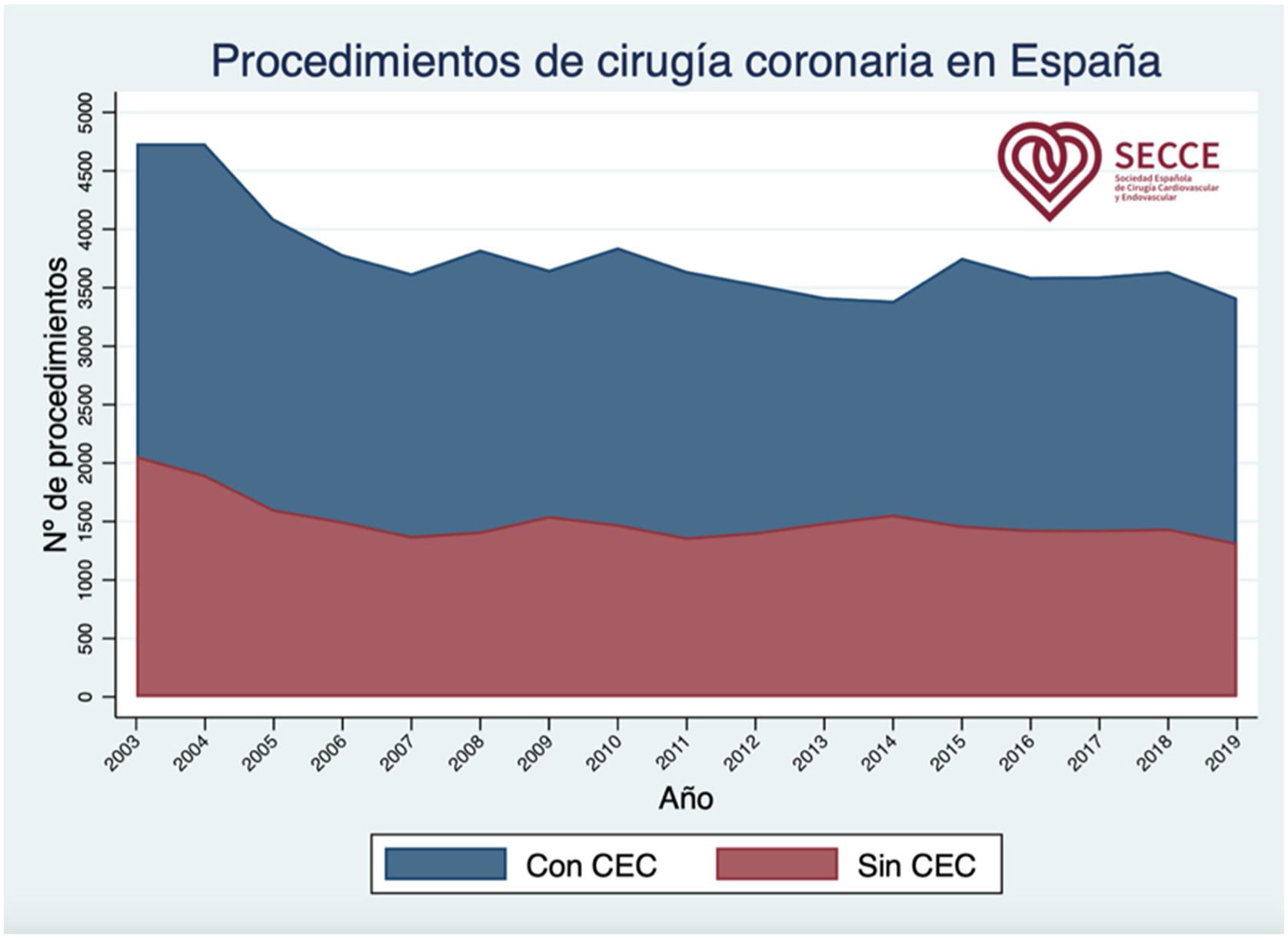
A pesar de esto, la OPCAB tiene una penetración muy variable según áreas geográficas, representando en EE. UU. en torno al 12,5% de los procedimientos de CRC14. Por el contrario, entre el 60 y el 100% de los procedimientos de la CRC en los países asiáticos son llevados a cabo empleando técnicas OPCAB. En nuestro país la OPCAB representa en torno al 30% del total de los procedimientos de la CRC aislada11, y este porcentaje se ha mantenido constante a lo largo de los años (fig. 1). Incluso, en nuestro país, el porcentaje de procedimientos OPCAB es tremendamente variable entre centros, con centros en que no se realiza revascularización alguna sin CEC, mientras que otros centros muestran alta especialización en la técnica, representando cerca del 100% de sus CRC aisladas11.
Una consideración importante es el hecho que, en pacientes de riesgo operatorio bajo, los beneficios de la OPCAB probablemente sean mínimos o ausentes. Aun así, en manos expertas no debería de suponer ninguna reducción en la calidad de la revascularización que se realiza15. Por otro lado, a medida que aumenta el riesgo quirúrgico y las comorbilidades de los pacientes intervenidos, la OPCAB demuestra de manera consistente y repetida unos mejores resultados inmediatos que la CRC convencional16. En pacientes de edad avanzada, con calcificación de la aorta ascendente, vasculopatía periférica o ictus previos, la OPCAB ha demostrado claramente grandes beneficios respecto de la técnica convencional tanto en términos de reducción de mortalidad como de morbilidad17,18. La separación de las curvas de mortalidad estimada respecto de la observada se comienza a producir a favor de la OPCAB con pacientes con riesgo estimado de mortalidad por STS-PROM mayor del 2%16, lo cual es un riesgo muy habitual en los pacientes remitidos hoy en día a CRC. Los estudios clínicos prospectivos y aleatorizados que se han realizado sobre esta controversia presentan un sesgo fundamental e inevitable, y es un marcado sesgo de selección: en todos estos estudios los criterios de exclusión para la entrada en el estudio son aquellos factores que favorecerían de entrada a la OPCAB (aorta calcificada, ictus previo, edad avanzada, riesgo elevado), por lo que el efecto beneficioso de la OPCAB se ve severamente atenuado, no encontrando diferencias entre ambas técnicas en estudios randomizados.
En cambio, este sesgo desaparece cuando se restringe el análisis a grupos específicos de riesgo, como serían los octogenarios19, reintervenciones20, disfunción ventricular21, diabéticos22 o en pacientes de alto riesgo quirúrgico17. Más aún, cuando se analizan globalmente los resultados de grandes registros de todos los pacientes intervenidos, sin el señalado sesgo de inclusión, los resultados inmediatos de la OPCAB demuestran una menor mortalidad perioperatoria11,23, o lo mismo ocurre cuando se analizan poblaciones intervenidas con metodologías estadísticas de ajuste del riesgo24. De esta manera, aunque los metaanálisis recientes de estudios randomizados no encuentren diferencias, estas pueden no ser representativas de la realidad de los pacientes remitidos a CRC, por la baja validez externa de estos estudios individualmente por la existencia de unos criterios de inclusión estrictos y no siendo representativos o generalizables a la población normalmente intervenida de CRC. Estableciendo una similitud con un excelente artículo crítico de la medicina basada en la evidencia25, no es necesario ni ético analizar cosas que de entrada serían obvias, y solo serían susceptibles de análisis con el enfoque de la medicina basada en la evidencia aquellas terapias que de entrada se consideren al menos equivalentes en cuanto a riesgos y beneficios. Por ejemplo, no sería ético aleatorizar pacientes octogenarios con aorta ascendente severamente calcificada a ambas técnicas, para demostrar que la OPCAB es mejor en estas poblaciones, como no lo sería analizar si el uso de paracaídas previene de muerte por caída desde un avión.
La principal crítica de los detractores de la OPCAB es una posible menor supervivencia a largo plazo26,27, principalmente ocasionada por la menor tasa de revascularización completa mediante OPCAB. A pesar de ello, esta diferencia en supervivencia es ínfima y con un impacto clínico dudoso, dada las pequeñas diferencias observadas27. Esta revascularización incompleta y sus efectos deletéreos a largo plazo tras CRC han sido ampliamente estudiados, y en el caso de la OPCAB están muy ligadas a la experiencia del equipo quirúrgico28,29. Según se ha demostrado, con una técnica y experiencia adecuada, la revascularización que se puede conseguir con OPCAB o CRC convencional son equivalentes30.
De esta manera, la OPCAB claramente es beneficiosa en aras de la reducción de la morbimortalidad perioperatoria en pacientes de alto riesgo y en centros con experiencia en la técnica31.
Un problema importante es que la OPCAB como tal engloba a un conjunto extenso y muy diferente de técnicas para llevar a cabo una revascularización coronaria. Existen varias maneras de hacer OPCAB, pero hay que tener claro que la OPCAB no consiste en simplemente no emplear la bomba de CEC. LA OPCAB implica un conjunto estandarizado de técnicas, que tienen que emplearse de manera adecuada y con la experiencia quirúrgica suficiente, para poder obtener una revascularización coronaria equivalente a la que se haría con CEC, es decir, lo más completa posible y con el uso de los injertos óptimos. Para todo ello es necesario familiarizarse con una serie de dispositivos específicos, como son los sistemas de estabilizadores y posicionadores cardiacos, sopladores, shunt intracoronario y otros dispositivos adicionales que permiten conseguir un adecuado posicionamiento del corazón manteniendo una hemodinámica estable, para poder realizar adecuadamente, sin prisas y con buena visión todos aquellos puentes que sean necesarios.
Una máxima a tener siempre presente es que cuando se opte por una OPCAB han de elaborarse el mismo número de anastomosis coronarias que se realizarían con la técnica convencional. Hoy en día, con una tracción adecuada del pericardio, uso de estabilizadores y posicionadores y el empleo de shunt intracoronarios, se puede conseguir una situación hemodinámica estable en prácticamente cualquier caso y cualquier coronaria objetivo. Para ello hay que tener en cuenta algunos principios básicos en la OPCAB:
- −
Iniciar la revascularización por aquellos territorios que requieren de una menor movilización cardiaca, fundamentalmente de la descendente anterior (DA), para a medida que se va revascularizando miocardio el corazón pueda ir tolerando una mayor movilización.
- −
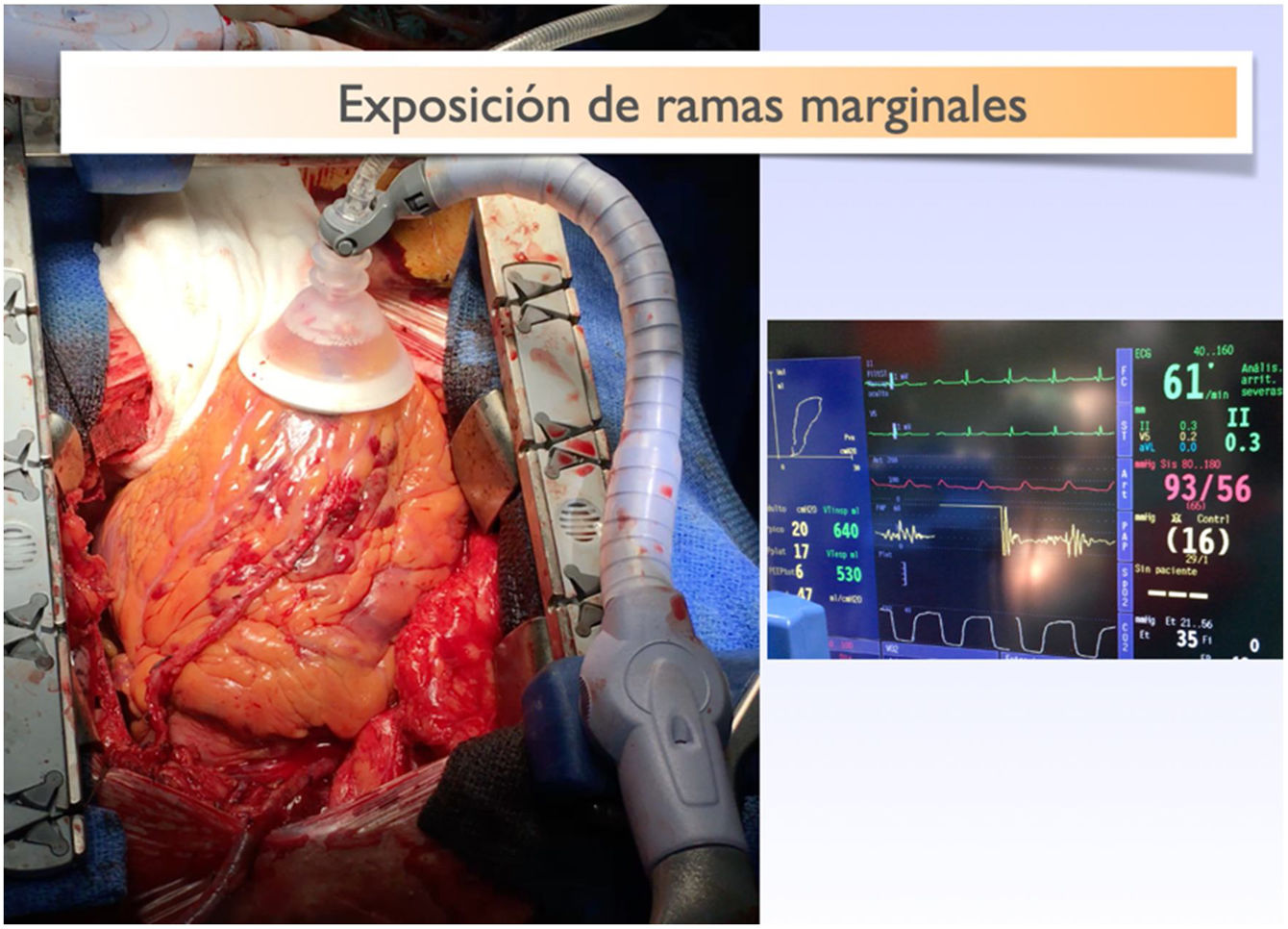
Posicionar el corazón de manera cuidadosa, sin movimientos bruscos, y controlando siempre la situación hemodinámica. No iniciar un puente hasta no conseguir una situación estable y que pueda ser mantenida en el tiempo. Es fundamental no forzar posiciones y situaciones que de entrada son inestables, confiando en la velocidad del cirujano para realizar la anastomosis. El puente se ha de iniciar con una tensión arterial y gasto cardiaco adecuado (fig. 2).
- −
Es fundamental una adecuada cooperación con el equipo de anestesia durante el procedimiento, informando previamente a las movilizaciones del corazón para que el anestesista pueda anticiparse y optimizar así la situación hemodinámica. De igual forma, es imprescindible avisar previamente a retornar el corazón a su posición nativa, para evitar episodios indeseables de hipertensión. La colaboración entre el cirujano y el anestesista es un pilar básico para la cirugía sin CEC, ya que el adecuado control de la situación hemodinámica permite obtener una revascularización adecuada evitando hipotensiones prolongadas o situaciones de bajo gasto con la movilización cardiaca.
- −
La heparinización sistémica durante el procedimiento se suele realizar con la mitad de la dosis de heparina que en un procedimiento con CEC convencional (1,5mg/kg), aunque parece no existir evidencia firme al respecto. Existen centros que administran heparinización completa con 3mg/kg en búsqueda de una menor inflamación sistémica durante el procedimiento, a causa del estado de hipercoagulabilidad quirúrgica. Los resultados parecen ser equivalentes con ambos protocolos de anticoagulación32, por lo que no hay recomendación firme al respecto.
- −
Hacer primero las anastomosis proximales o los injertos arteriales compuestos, para así ir estableciendo puentes funcionales una vez que se terminen las anastomosis distales, minimizando los periodos de isquemia o de sufrimiento del miocardio.
- −
Evitar dentro de lo posible el uso de inotrópicos, al generar una mayor irritabilidad miocárdica y taquicardia. Mantener una adecuada hemodinámica a base de volumen, vasopresores o basculando la mesa quirúrgica a posición de Trendelenburg. Si fuera necesario, valorar el soporte con balón intraaórtico de contrapulsación en casos de isquemia grave (como en un caso con enfermedad de tronco coronario izquierdo crítico).
- −
Monitorización adecuada y lo más completa posible de la situación hemodinámica mediante el empleo de la presión arterial, de la presión venosa central, de la ecocardiografía intraoperatoria, de los monitores de medición de gasto cardiaco no invasivos o incluso del empleo del catéter de Swan-Ganz® en casos de disfunción ventricular importante.
- −
Evitar compresiones extrínsecas del corazón, lo que podría alterar la hemodinámica, evitando tracciones de pericardio desde ambos lados de manera simultánea o incluso abriendo pleuras para permitir mayores desplazamientos del corazón sin que este se comprima.
- −
Tratar de evitar la isquemia prolongada de zonas extensas de miocardio, mediante el empleo de shunt intracoronarios si fuera necesario33,34.
- −
Medir los injertos una vez construidos, y verificar que el flujo medido se adapta a las expectativas de la coronaria revascularizada. Es fundamental realizar la medición de flujos de los puentes una vez que estos sean funcionales, y en caso necesario rehacerlos35. En conjunto, el paciente ha de salir con todos los puentes necesarios, y con una adecuada funcionalidad de estos por el análisis de flujos, antes de abandonar el quirófano de cirugía cardiovascular.
- −
Dentro de lo posible, evitar la manipulación de la aorta ascendente, especialmente en casos de aorta ascendente severamente calcificada.
- −
Emplear recuperador de sangre en casos en que la pérdida hemática esperada pueda ser importante, con el fin de minimizar las trasfusiones de hemoderivados.
Por lo tanto, es muy importante conocer y dominar la técnica de OPCAB en todo centro que realice un volumen importante de CRC. La CRC convencional y la OPCAB son técnicas complementarias, y una no sustituye a la otra. En caso de existir experiencia suficiente con la OPCAB, se puede actuar de la manera más adecuada en la toma de decisiones del proceso quirúrgico, pudiendo elegir entre ambas alternativas de acuerdo con las necesidades del paciente. Hay que hacer un adecuado balance del riesgo perioperatorio precoz con el posible riesgo de menor durabilidad de los injertos a largo plazo36, y únicamente dominando ambas alternativas quirúrgicas se puede ofrecer al paciente el tratamiento más adecuado en cada caso. Por lo tanto, es mandatorio la subespecialización de un grupo de profesionales en estas técnicas dentro de los distintos servicios de cirugía cardiovascular, para así poder ofertar una cirugía segura, de calidad y centrada en el paciente. Más aún, como comentaremos más adelante, la OPCAB puede ser la única alternativa posible para revascularizar pacientes con ateromatosis severa de la aorta ascendente o con comorbilidades graves.
Un aspecto que considerar de máxima importancia es el riesgo de reconversión del procedimiento a cirugía con CEC, ya que estas reconversiones si se realizan de manera emergente y sin planificación se asocian con un incremento significativo de la mortalidad perioperatoria37. Con la experiencia adecuada estas reconversiones no planeadas han de ser anecdóticas, y la tasa de reconversión de OPCAB a cirugía con CEC ha de ser monitorizada y controlada, considerándose como un indicador de la calidad del procedimiento de OPCAB. Como aspectos a reseñar respecto de la reconversión:
- −
Siempre ha de estar disponible la bomba de CEC durante los procedimientos de OPCAB. No es necesario que las tubuladuras estén en el campo quirúrgico y purgadas, pero sí que exista disponibilidad de bomba y perfusionista en caso de que sea necesario.
- −
Evitar la reconversión emergente y no planeada. En caso de mala tolerancia hemodinámica a las movilizaciones o la aparición de datos sugestivos de isquemia importante o inestabilidad hemodinámica realizar la reconversión antes de que la situación sea catastrófica. La reconversión planeada no tiene porqué alterar el pronóstico del procedimiento si se lleva a cabo de una manera ordenada y sin llegar a la situación de shock o parada.
- −
El uso de shunt intracoronario permite «soltar» el corazón en caso de ser necesario para recuperar una situación hemodinámica en deterioro. El shunt mantiene la perfusión del miocardio distal a la arteriotomía coronaria y sin sangrado, por lo que se puede disponer de tiempo para reevaluar la situación y decidir si se reconvierte o no.
- −
En caso de reconversión y experiencia en las técnicas de OPCAB, se puede realizar canulación y soporte hemodinámico con CEC, para completar la revascularización con CEC y el corazón latiendo, sin necesidad de pinzamiento aórtico.
Para terminar, únicamente hay que señalar que puede estar indicado el empleo de doble antiagregación postoperatoria tras OPCAB durante periodos de tiempo variables38,39, para aumentar la permeabilidad de los puentes ya que podría existir un cierre precoz de injertos por menor alteración de la coagulación e incluso un estado protrombótico postoperatorio al no emplear la CEC.
Cirugía coronaria miniinvasiva e híbridaA parte de la posibilidad de reducir la invasividad mediante evitar la CEC, otra posible vía es reducir la invasividad a través de mini incisiones o accesos limitados. La cirugía coronaria miniinvasiva multiarterial requiere altísima especialización, soporte tecnológico (incluso robótica) y está poco generalizada, por lo que no será tratada en detalle en la presente revisión.
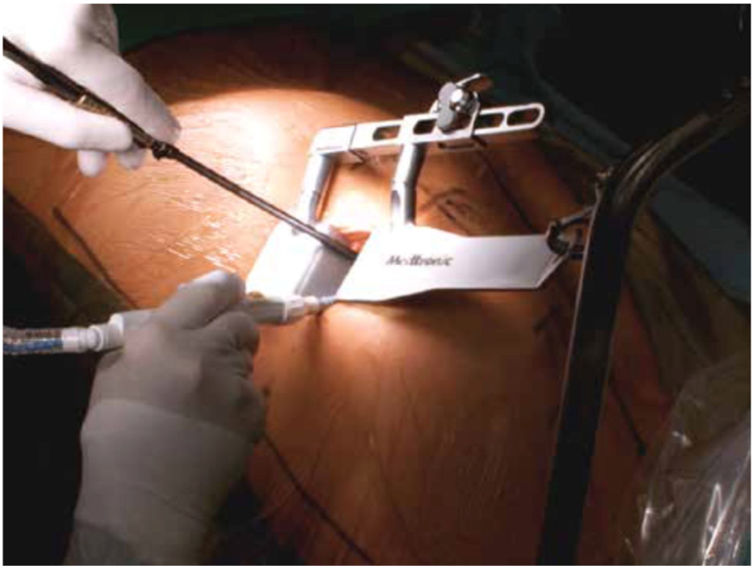
Una alternativa más empleada es el acceso miniinvasivo, por mini toracotomía izquierda, para revascularizar la DA por un puente de arteria mamaria. Esta técnica se puede realizar con visión directa, empleando separadores específicos (fig. 3), conocida como minimally invasive direct coronary artery bypass (MIDCAB), con soporte de videotoracoscopia para extracción de arteria mamaria izquierda (totally endoscopic coronary artery bypass o TECAB) o incluso con soporte de robots quirúrgicos (cirugía robótica).
La MIDCAB para bypass único de arteria mamaria a DA se puede realizar en 2 contextos claramente diferenciados:
- −
Pacientes con lesiones únicas en DA, consiguiendo por tanto una revascularización completa con la técnica, independientemente del riesgo o las comorbilidades del paciente.
- −
Incluido como un paso en la cirugía coronaria híbrida, en pacientes con lesión multivaso, en los cuales se opta por realizar MIDCAB a DA y tratar el resto de las lesiones mediante angioplastia con stent, bien de manera inmediata o tras un periodo de días entre ambos procedimientos. Esta alternativa estaría indicada en pacientes considerados como de alto riesgo para una CRC convencional por esternotomía media.
Estos 2 escenarios para realizar MIDCAB vienen recogidos como una recomendación fuerte en las guías clínicas vigentes1 (clase IIa, nivel de evidencia B), siempre que el equipo quirúrgico tenga experiencia en la técnica.
La MIDCAB, en cualquiera de los contextos citados previamente, tiene la virtud de conseguir revascularizar la DA con el empleo de arteria mamaria izquierda, lo cual es en la actualidad el tratamiento revascularizador más efectivo para lesiones en este territorio40. Además, la MIDCAB, respecto de la esternotomía completa, aporta un alta más precoz, una recuperación funcional más rápida y menos dolor postoperatorio41.
Por un lado, en la enfermedad aislada de DA, el injerto de arteria mamaria a DA ha demostrado superioridad frente al tratamiento percutáneo, reduciendo a largo plazo la incidencia de infarto de miocardio y la necesidad de nuevas revascularizaciones, aunque probablemente no tenga impacto en la reducción de la mortalidad tardía respecto de la angioplastia42,43. De esta manera, se aportaría la mejor revascularización posible, con alta y reincorporación precoz a la vida laboral, junto con una reducción tardía de aparición de nuevos eventos coronarios.
Por otro lado, el tratamiento híbrido estaría indicado en pacientes con alto riesgo para una CRC convencional por esternotomía media. Aporta los beneficios de una cirugía miniinvasiva y de acceso limitado, con recuperación más rápida, consiguiendo estos beneficios del injerto mamario a DA. El resto de las lesiones podrían ser tratadas mediante angioplastia, en donde existe menos evidencia de la superioridad de los puentes coronarios respecto de los stent (en territorio de arteria circunfleja o coronaria derecha). Aun así, es importante reseñar que estos procedimientos híbridos deberían ser indicados en principio en pacientes que previamente han sido descartados por riesgo o comorbilidades para una CRC convencional por esternotomía media. De esta manera, la cirugía híbrida ampliaría el nicho de pacientes de revascularización quirúrgica, al ofertarse a pacientes no susceptibles del tratamiento convencional. Por otro lado, permitiría un procedimiento de revascularización percutánea del resto de las lesiones con un menor riesgo, al realizarse con la DA protegida por el puente mamario.
La mayor dificultad técnica de la MIDCAB entraña en la extracción de la arteria mamaria izquierda a través de una mini toracotomía. Este acceso requiere del empleo de separadores específicos para ello. La visualización limitada de la arteria mamaria, así como la profundidad del campo para la extracción de la arteria mamaria hasta su origen en la arteria axilar, obligan al empleo de material de cirugía miniinvasiva, con material largo que requieren de una curva de aprendizaje. La visualización de la arteria para la extracción puede facilitarse mediante el soporte con videotoracoscopia, e incluso, en manos muy experimentadas, la extracción completamente endoscópica de la arteria mamaria previo a la toracotomía, a través de puertos (TECAB). El acceso limitado para la extracción del injerto obliga al empleo además de material específico para sellar las ramas colaterales de la arteria mamaria, por la dificultad en la colocación de hemoclips a través de la incisión reducida. Una alternativa sería el empleo de bisturí armónico, el cual ha demostrado su seguridad para la extracción de injertos mamarios44.
Por otro lado, para realizar la anastomosis de arteria mamaria a DA se emplearían técnicas de OPCAB convencionales, cuyo dominio es necesario para poder realizar perfectamente este injerto en condiciones de mayor dificultad técnica por el acceso limitado.
Algunas consideraciones importantes para tener en cuenta para considerar a un paciente como candidato a MIDCAB:
- −
Presencia de un buen territorio de DA, con un vaso de adecuado calibre y no intramiocárdico.
- −
El paciente ha de tener reserva funcional suficiente como para tolerar una ventilación unipulmonar.
- −
Ausencia de deformidades torácicas importantes.
- −
Ausencia de antecedentes de cirugía previa en hemitórax izquierdo.
- −
Colocación del paciente en decúbito supino, con el hemitórax izquierdo ligeramente elevado. Inclusión en el campo quirúrgico de zona inguinal por si fuera necesario el soporte hemodinámico por canulación femoral.
La ateromatosis severa de la aorta ascendente es uno de los principales predictores en la aparición del ictus postoperatorio4, y es una entidad que puede ser diagnosticada preoperatoriamente a través pruebas de imagen rutinarias, como pueden ser el propio cateterismo coronario preoperatorio, a través de la tomografía computarizada o por la ecocardiografía. Más aún, esta entidad puede ser diagnosticada en el intraoperatorio por la simple palpación de placas en la aorta ascendente o mediante ecocardiografía epiaórtica. La máxima expresión de la ateromatosis severa de la aorta ascendente sería la calcificación circunferencial de esta, entidad conocida como aorta de porcelana. Esta situación de aorta de porcelana imposibilitaría el poder llevar a cabo una revascularización según la técnica convencional, y obligaría a adaptar la técnica quirúrgica para evitar completamente la manipulación de la aorta ascendente6. Como se ha comentado previamente, una de las máximas a conseguir en un paciente remitido a CRC es conseguir una revascularización completa y duradera, y en casos de ateromatosis severa e incluso aorta de porcelana, esto solo es posible conseguirlo a través del dominio de la técnica de OPCAB con ausencia de manipulación de aorta ascendente. Debido a la complejidad técnica de este tipo de procedimientos, requieren especialización de profesionales especialmente dedicados a ello, para englobar casos y sumar una experiencia quirúrgica suficiente, necesario para la obtención de resultados óptimos45.
Hay evidencia de que la manipulación de la aorta ascendente en la CRC es el factor que más influye en la aparición del ictus postoperatorio, más que la técnica de OPCAB en sí misma. La CRC convencional, con doble pinzamiento aórtico, tiene más riesgo de ictus que la realizada con un único pinzamiento7. Además, la OPCAB sin manipulación de la aorta es la técnica con menor riesgo de ictus8,46.
Debido a esto, en pacientes con ateromatosis severa de aorta ascendente, además del empleo de técnicas de OPCAB, se podría realizar una CRC completa con alguna de las siguientes alternativas:
- −
Injertos arteriales compuestos. Se evitaría la manipulación de la aorta ascendente, al establecer el origen de flujo desde las arterias mamarias, con la construcción de injertos arteriales compuestos.
- −
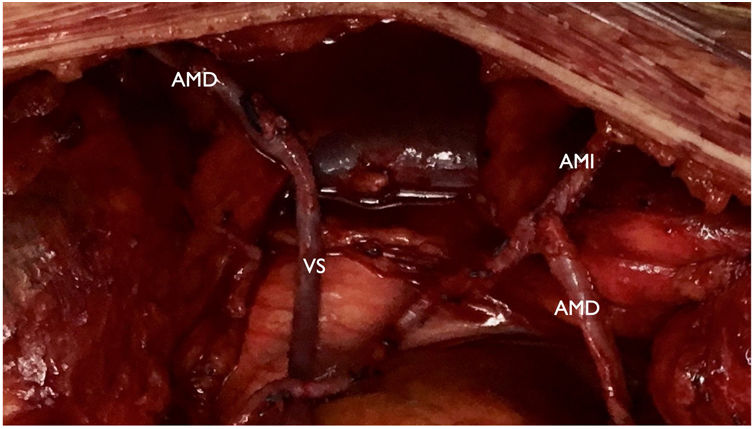
Safena desde injertos arteriales. Una situación frecuente es un paciente con enfermedad de 3 vasos, con lesiones en territorio de la coronaria derecha distal. Una solución posible sin manipulación de la aorta ascendente sería la construcción de un injerto arterial compuesto con ambas arterias mamarias para revascularizar el territorio izquierdo, y en cambio para territorio de la coronaria derecha realizar la revascularización mediante un injerto de vena safena suturados término-terminal con el muñón proximal restante de la mamaria derecha. Esta modificación técnica permite revascularizar los 3 territorios coronarios sin manipular la aorta ascendente, y presenta la peculiaridad de que teóricamente la vena safena se encontraría regulada de la presión sistémica aórtica por el muñón de mamaria derecha, permitiendo llegar a cualquier territorio de la cara inferior del corazón (fig. 4). Además, no hay evidencia de que el tercer injerto a territorio de la coronaria derecha sea superior una arteria radial frente a una vena safena47.
- −
Uso de dispositivos facilitadores de anastomosis proximal sin pinzamiento aórtico48. Actualmente existen en el mercado distintos dispositivos para facilitar la anastomosis proximal de injertos safenos en aorta ascendente evitando el pinzamiento lateral de la aorta. Existen dispositivos de sutura automática, actualmente en desuso. Por otro lado, se pueden emplear dispositivos de oclusión parcial, sin pinzamiento aórtico, que facilitan la sutura proximal manual del injerto en aorta ascendente al establecer un orificio aórtico libre de sangrado, como son el Heart String® (Getinge, Suecia) o Viola® (VGS, Israel).
- −
Canulación periférica y CRC asistida con CEC sin pinzamiento aórtico, empleando adicionalmente las alternativas anteriormente descritas, si no hay experiencia en OPCAB o el corazón no tolera las movilizaciones.
- −
MIDCAB. Procedimientos híbridos.
No existe financiación para el presente trabajo.
Conflicto de interesesNo hay conflicto de intereses que declarar.