Nuestro estudio pretende comparar los resultados a corto y medio plazo de la cirugía asistida con circulación extracorpórea sin pinzamiento aórtico frente a la cirugía coronaria convencional con parada cardíaca en pacientes con disfunción ventricular severa.
MétodosDesde enero de 2012 hasta enero de 2019 se analiza un grupo de 64 pacientes con fracción de eyección disminuida (<30%) que fueron sometidos a cirugía coronaria: 32 pacientes fueron operados asistidos con circulación extracorpórea sin pinzamiento aórtico y 32 pacientes fueron intervenidos con circulación extracorpórea e isquemia miocárdica.
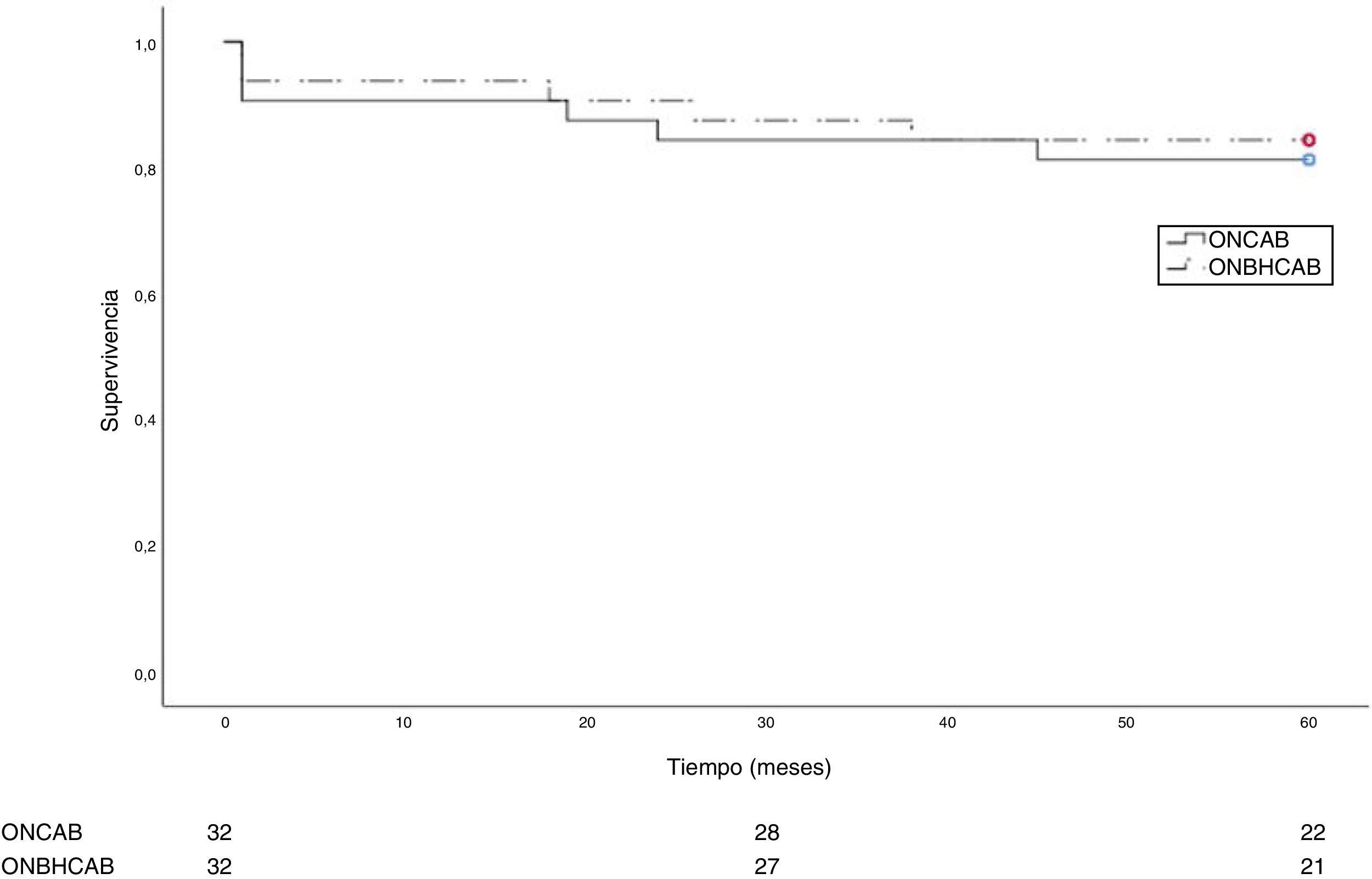
ResultadosLas características basales preoperatorias fueron similares, excepto por un mayor riesgo quirúrgico calculado mediante EuroscoreI para el grupo sin pinzamiento aórtico, con una diferencia próxima a la significación estadística. No hallamos diferencias estadísticamente significativas entre ambas técnicas en lo referente al número de anastomosis distales, fibrilación auricular o accidente cerebrovascular. Sí encontramos diferencias significativas en cuanto a menor estancia en unidad de cuidados intensivos (3,28±0,99días vs. 4,13±1,54días, p=0,04) y menor estancia hospitalaria total (7,25±1,22días vs. 8,84±3,53días, p=0,042) en el grupo asistido sin pinzamiento aórtico. La mortalidad intrahospitalaria y en el seguimiento a 5años fue menor en el grupo asistido sin isquemia, sin alcanzar significación estadística.
ConclusionesNuestro estudio muestra que la cirugía asistida con circulación extracorpórea sin pinzamiento aórtico se asocia con menor estancia en unidad de cuidados intensivos y hospitalaria total, así como con una tendencia a presentar menor mortalidad a corto y medio plazo. Esta técnica constituye una alternativa útil y segura en pacientes que presenten disfunción ventricular severa.
The current study analyzed and compared early and midterm outcomes of on-pump beating heart versus conventional coronary artery bypass grafting technique that requires aortic cross-clamping among patients with low ejection fraction.
MethodsFrom January 2012 to January 2019, a total of 64 patients with low ejection fraction (<30%) underwent isolated first-time elective coronary artery bypass surgery: 32 patients underwent myocardial revascularization using on-pump beating heart, while 32 patients had on-pump with cardioplegic arrest procedures.
ResultsGroups were statistically similar with regard to baseline clinical characteristics. The predicted risk for surgery, according to EuroSCORE was slightly higher in the on-pump beating heart group without reaching statistical significance. No statistically significant differences were detected between the groups with respect to number of distal bypass, atrial fibrillation or cerebrovascular accidents. There was a significant reduction in intensive care unit stay (3.28±0.99 vs. 4.13±1.54, p=0.04) and lower length of hospital stay (7.25±1.22 vs. 8.84±3.53, p=0.042) in the on-pump beating heart group. The incidence of hospital and 5-year mortality was fewer in the on-pump beating heart, but the difference was not significant.
ConclusionsOur study suggested that on-pump beating heart is associated with fewer intensive care unit and hospital stay and there was a trend towards less mortality at early and midterm follow. This technique may be an acceptable alternative in patients with severe ventricular dysfunction.
La cirugía de revascularización coronaria o coronary artery bypass grafting (CABG) es el tratamiento de elección en pacientes con enfermedad coronaria multivaso, presentando buenos resultados en cuanto a morbimortalidad1,2. Sin embargo, existe un subgrupo de pacientes con disfunción ventricular severa que van a presentar peor pronóstico debido a su complejidad3,4.
La modalidad más utilizada históricamente es la cirugía de revascularización miocárdica con uso de circulación extracorpórea (CEC) y pinzamiento aórtico u ONCAB (on-pump coronary artery bypass).
Esta técnica no se encuentra exenta de complicaciones debido a que la activación de la cascada inflamatoria, daño renal, cerebral e incluso miocárdico que genera el flujo no pulsátil y el contacto de la sangre con las superficies del circuito pueden propiciar la aparición de disfunciones orgánicas a diferentes niveles5. Por otro lado, la parada cardíaca debido al uso de cardioplejía produce efectos deletéreos sobre el miocardio ya deteriorado y aturdimiento temporal posquirúrgico6,7.
Para evitar estos efectos perjudiciales, se ha desarrollado en las últimas décadas gran interés por la cirugía de revascularización coronaria sin CEC (Off-Pump). Sin embargo, la tendencia de pacientes con fracción de eyección muy deprimida a presentar inestabilidad hemodinámica, junto con la evidencia científica que parece indicar que la tasa de revascularización incompleta es mayor que en pacientes sin disfunción ventricular, ha propiciado que esta técnica no se emplee de rutina en este perfil de pacientes8,9.
Recientemente se ha popularizado una técnica híbrida, que es la cirugía coronaria asistida con CEC sin pinzamiento aórtico (on-pump beating heart coronary bypass [ONBHCAB]), que nos permite mantener la estabilidad hemodinámica durante todo el procedimiento y realizar anastomosis que precisen luxaciones amplias del corazón para así asegurar la revascularización de todos los territorios a la vez que se evitan los efectos deletéreos de isquemia miocárdica.
Existe escasa literatura que compare resultados a corto y medio plazo entre cirugía coronaria ONCAB y ONBHCAB en pacientes con disfunción ventricular severa. El objetivo de nuestro estudio es comparar y analizar los resultados a corto y medio plazo de este perfil de pacientes de tan complejo manejo.
MétodosDiseño y población del estudioDesde enero de 2012 hasta enero de 2019 se incluyen datos de 64 pacientes intervenidos por primera vez de cirugía de revascularización coronaria aislada que presentan disfunción ventricular severa con una fracción de eyección de ventrículo izquierdo (FEVI) inferior al 30%.
La técnica fue elegida según criterio del cirujano principal y los pacientes fueron divididos en dos grupos: 32 fueron intervenidos con CEC e isquemia miocárdica (grupo ONCAB) y 32 se sometieron a cirugía con soporte de CEC sin pinzamiento aórtico (grupo ONBHCAB).
Se establecieron como criterios de exclusión la presencia de cirugía concomitante, aneurisma ventricular izquierdo, cirugía emergente o urgente y reintervenciones. También fueron excluidos aquellos pacientes que tuvieron infarto agudo de miocardio (IAM) dentro de las 2semanas previas a la intervención.
Ambos grupos fueron comparados tanto en parámetros preoperatorios e intraoperatorios como en resultados a corto y medio plazo.
Los objetivos primarios fueron: número de bypasses realizados, tasa de revascularización completa, necesidad de implante de balón de contrapulsación aórtico (BCIA), estancia en UCI y estancia hospitalaria total, fibrilación auricular y accidente cerebrovascular (ACV) postoperatorio, insuficiencia renal aguda (IRA) que precisa hemodiálisis, recuperación de FEVI posterior a la cirugía, así como mortalidad intrahospitalaria y a los 5años de causas cardíaca y no cardíaca.
DefinicionesTodos los pacientes presentan FEVI objetivada mediante ecocardiografía menor del 30%. La obesidad fue definida como índice de masa corporal (IMC)>30. La enfermedad pulmonar obstructiva crónica (EPOC) fue definida como pacientes con obstrucción al flujo aéreo medido mediante espirometría con FEV1/FVC<0,7. El IAM reciente fue considerado como cualquier episodio de síndrome coronario agudo en los 2meses previos a la cirugía.
Revascularización completa se considera cuando se realicen bypasses a los 3 territorios principales (descendente anterior, circunfleja y coronaria derecha) de todos aquellos vasos con estenosis mayor del 50%. Consideramos necesario el implante de BCIA cuando a pesar del tratamiento con fármacos vasoactivos resulta imposible la retirada de la CEC una vez finalizada la intervención. Definimos ACV como cualquier ictus o accidente isquémico transitorio confirmados con métodos de imagen como tomografía axial computarizada (TAC) craneal o resonancia magnética. Mortalidad hospitalaria se considera cualquier fallecimiento durante los 30días posteriores a la cirugía.
Técnica quirúrgicaSe realiza la cirugía con protocolo anestésico estándar, monitorización de presión arterial, saturación oximétrica, índice biespectral (BIS), oximetría cerebral basada en la espectroscopia cercana al infrarrojo (NIRS), canalización de vía central a nivel yugular y ecocardiografía transesofágica para chequeo intraoperatorio de la función ventricular y posibles alteraciones de la contractilidad.
Mediante abordaje estándar por esternotomía media, se realiza la disección de la arteria mamaria interna izquierda y derecha si precisa, a la vez que extraemos la arteria radial o la vena safena interna. Tras la aplicación de dosis de heparina de 3mg/kg realizamos la canulación arterial en la aorta ascendente, la canulación venosa con cánula cavoatrial en la aurícula derecha y se produce la entrada en CEC. En todos los pacientes se utiliza circuito de CEC convencional con reservorio de cardiotomía.
En el grupo ONCAB se realiza pinzamiento aórtico con paso de cardioplejía hemática fría cada 20min tanto por vía anterógrada como retrógrada, por injertos venosos y arteria radial.
En el grupo OBHCAB se utilizan dispositivos de estabilización de tejidos Acrobat-i Stabilizer© (Getinge, EE.UU.) para la inmovilización regional del miocardio adyacente a la arteria diana, realizando oclusión proximal temporal con surgi-loop y soplador de dióxido de carbono.
Realizamos anastomosis distal de la arteria mamaria interna a la descendente anterior en primer lugar en todos los casos, y después a ramas de la circunfleja y de la coronaria derecha. Las anastomosis distales se realizaron con monofilamento 7/0 y 8/0, y las proximales con 6/0. Estas últimas se realizaron con pinzamiento aórtico lateral o en caso de excesiva calcificación de la aorta ascendente y riesgo de embolia de calcio, con el dispositivo HeartString©.
Después de la salida de CEC y decanulación, se revierte la heparinización de forma habitual con aplicación de protamina.
Análisis estadísticosLos datos fueron recogidos de forma retrospectiva de la base de datos «Palex Data» de nuestro servicio y posteriormente analizados. Se utilizó el programa estadístico SPSS versión 25.0. Las variables continuas están expresadas en media±desviaciones estándar. Para los análisis estadísticos cuantitativos se utilizó el test de la U de Mann-Whitney y para los cualitativos, la prueba de chi cuadrado y el test exacto de Fischer. Se consideraron significativas las diferencias con p<0,05.
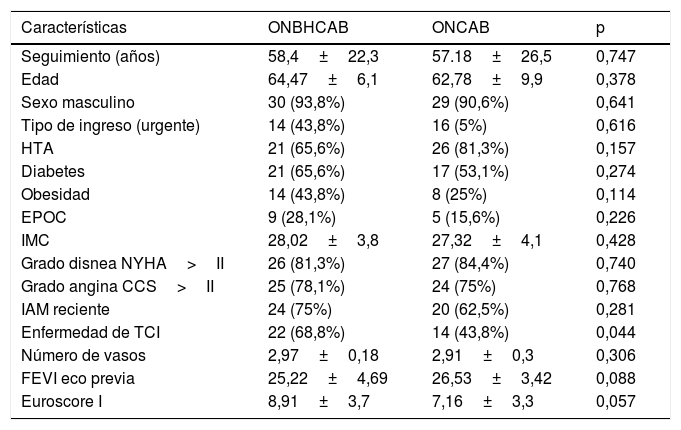
ResultadosLas características preoperatorias y los datos demográficos fueron similares en ambos grupos, sin mostrar diferencias estadísticamente significativas (tabla 1). El tiempo de seguimiento medio fue de 57,81meses (rango 17-86).
Características preoperatorias
| Características | ONBHCAB | ONCAB | p |
|---|---|---|---|
| Seguimiento (años) | 58,4±22,3 | 57.18±26,5 | 0,747 |
| Edad | 64,47±6,1 | 62,78±9,9 | 0,378 |
| Sexo masculino | 30 (93,8%) | 29 (90,6%) | 0,641 |
| Tipo de ingreso (urgente) | 14 (43,8%) | 16 (5%) | 0,616 |
| HTA | 21 (65,6%) | 26 (81,3%) | 0,157 |
| Diabetes | 21 (65,6%) | 17 (53,1%) | 0,274 |
| Obesidad | 14 (43,8%) | 8 (25%) | 0,114 |
| EPOC | 9 (28,1%) | 5 (15,6%) | 0,226 |
| IMC | 28,02±3,8 | 27,32±4,1 | 0,428 |
| Grado disnea NYHA>II | 26 (81,3%) | 27 (84,4%) | 0,740 |
| Grado angina CCS>II | 25 (78,1%) | 24 (75%) | 0,768 |
| IAM reciente | 24 (75%) | 20 (62,5%) | 0,281 |
| Enfermedad de TCI | 22 (68,8%) | 14 (43,8%) | 0,044 |
| Número de vasos | 2,97±0,18 | 2,91±0,3 | 0,306 |
| FEVI eco previa | 25,22±4,69 | 26,53±3,42 | 0,088 |
| Euroscore I | 8,91±3,7 | 7,16±3,3 | 0,057 |
EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; IMC: índice de masa corporal; ONBHCAB: on-pump beating heart coronary bypass; ONCAB: on-pump coronary artery bypass; TCI: tronco coronario izquierdo.
En cuanto a los datos intraoperatorios, observamos que no hay desigualdades entre los bypasses realizados con ambas técnicas y que en el grupo ONBHCAB existe tendencia a implantar mayor número de BCIA (16,6% de los pacientes vs. 9,4%), sin observarse diferencias estadísticamente significativas en ninguno de los parámetros estudiados (tabla 2).
Variables intraoperatorias
| Características | ONBHCAB | ONCAB | p |
|---|---|---|---|
| Tiempo de CEC | 137,69±29,86 | 133,97±40,77 | 0,314 |
| Isquemia | 0±0 | 76,69±24,82 | 0,000 |
| Número de injertos | 3,66±0,79 | 3,59±0,71 | 0,672 |
| Revascularización completa | 31 (96,9%) | 30 (93,8%) | 0,554 |
| Necesidad de BCIA | 5 (16,6%) | 3 (9,4%) | 0,450 |
BCIA: balón de contrapulsación aórtico; CEC: circulación extracorpórea; ONBHCAB: on-pump beating heart coronary bypass; ONCAB: on-pump coronary artery bypass.
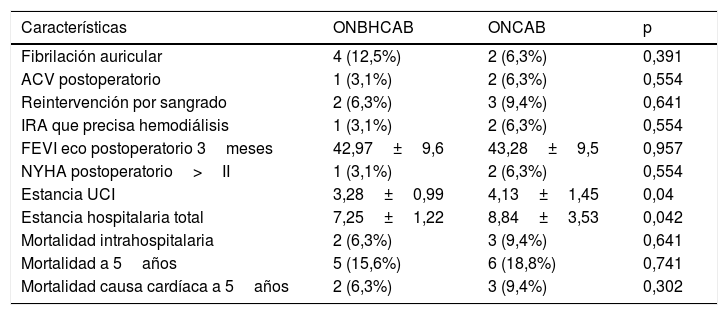
En la tabla 3 quedan reflejados los resultados de las variables postoperatorias en ambos grupos.
Resultados postoperatorios
| Características | ONBHCAB | ONCAB | p |
|---|---|---|---|
| Fibrilación auricular | 4 (12,5%) | 2 (6,3%) | 0,391 |
| ACV postoperatorio | 1 (3,1%) | 2 (6,3%) | 0,554 |
| Reintervención por sangrado | 2 (6,3%) | 3 (9,4%) | 0,641 |
| IRA que precisa hemodiálisis | 1 (3,1%) | 2 (6,3%) | 0,554 |
| FEVI eco postoperatorio 3meses | 42,97±9,6 | 43,28±9,5 | 0,957 |
| NYHA postoperatorio>II | 1 (3,1%) | 2 (6,3%) | 0,554 |
| Estancia UCI | 3,28±0,99 | 4,13±1,45 | 0,04 |
| Estancia hospitalaria total | 7,25±1,22 | 8,84±3,53 | 0,042 |
| Mortalidad intrahospitalaria | 2 (6,3%) | 3 (9,4%) | 0,641 |
| Mortalidad a 5años | 5 (15,6%) | 6 (18,8%) | 0,741 |
| Mortalidad causa cardíaca a 5años | 2 (6,3%) | 3 (9,4%) | 0,302 |
ACV: accidente cerebrovascular; FEVI: fracción de eyección del ventrículo izquierdo; IRA: insuficiencia renal aguda; ONBHCAB: on-pump beating heart coronary bypass; ONCAB: on-pump coronary artery bypass; UCI: unidad de cuidados intensivos.
Los pacientes del grupo ONBHCAB presentan menor tasa de ACV postoperatorio (3,1% vs. 6,3%), mientras que la tasa de fibrilación auricular postoperatoria es menor en el grupo ONCAB (6,3% vs. 12,5%).
Donde sí encontramos diferencias estadísticamente significativas es tanto en la estancia en UCI (a favor del grupo ONBHCAB con 3,28±0,99días vs. 4,13±1,54días; p=0,04) como en la estancia hospitalaria total, que también beneficia al grupo ONBHCAB (7,25±1,22días vs. 8,84±3,53días; p=0,042).
Tanto la mortalidad intrahospitalaria como la mortalidad a los 5años son similares en ambos grupos (3,1% y 15,6% en ONBHCAB vs. 6,3% y 18,8% en ONCAB, respectivamente). En cuanto a la IRA que precisa hemodiálisis y a la recuperación de la FEVI a los 3meses, tampoco encontramos diferencias reseñables.
DiscusiónLa cirugía de revascularización coronaria con CEC y pinzamiento aórtico es considerada hoy en día en la mayoría de los centros como la técnica gold standard para el tratamiento de la cardiopatía isquémica con indicación quirúrgica1,2. Sin embargo, dentro de esta patología tan extensa, existen subgrupos de pacientes con mayor riesgo que pueden beneficiarse de técnicas alternativas.
En pacientes con disfunción ventricular severa encontramos un miocardio dañado que es especialmente sensible al fenómeno de activación de la cascada inflamatoria a nivel sistémico que produce la bomba de CEC y sobre todo al periodo de parada cardíaca y daño isquemia-reperfusión que se produce durante la cirugía en asistolia6. El aturdimiento miocárdico que se produce posteriormente a la cirugía con parada cardíaca7 puede no tener gran relevancia en la gran mayoría de casos, pero este subgrupo puede marcar la diferencia llevando a un deterioro hemodinámico que conlleve repercusiones fatales para el paciente.
Es por ello que durante décadas la cirugía de revascularización coronaria sin bomba de CEC (Off-Pump) ha ido ganando popularidad debido a que se elimina ese factor de agresión y presenta excelentes resultados en pacientes frágiles, con aortas calcificadas y disfunción renal.
Sin embargo, en pacientes que presentan disfunciones ventriculares severas esta técnica ha recibido críticas a causa de la menor tasa de revascularización completa8,9 debido a la mala tolerancia a la movilización y a los datos que arrojan menor permeabilidad de los injertos y mayor mortalidad a largo plazo10–12. Además, la evidencia nos muestra que uno de los factores de riesgo de mayor relevancia a la hora de realizar reconversiones emergentes en cirugía OPCAB es justamente la disfunción ventricular severa, con el riesgo aumentado de mortalidad que presentan este perfil de pacientes13–16.
Una técnica relativamente nueva de revascularización es la ONBHCAB17 que utiliza la CEC como soporte hemodinámico, evita el pinzamiento aórtico y el daño del insulto miocárdico que es inherente a la parada cardíaca en diástole. Esta técnica permite mantener el flujo coronario y proporciona presiones de perfusión altas evitando el fallo multiorgánico, a la vez que descomprime el corazón y facilita la movilización para realizar anastomosis en ramas obtusas marginales y de la coronaria derecha facilitando el proceso de revascularización completa18,19.
Existen numerosos estudios que describen resultados de la técnica ONBHCAB. La bibliografía presente al respecto es muy variada, y la gran mayoría de los trabajos muestran una gran heterogeneidad de pacientes en diversidad de estados clínicos. Gran parte se centra en pacientes inestables que requieren cirugía urgente o emergente debido a haber presentado IAM reciente20–22. Otros comparan esta técnica con cirugía ONCAB u Off-Pump en pacientes programados pero cuyos criterios de exclusión dejan fuera a los pacientes con disfunción ventricular severa, encontrando resultados diversos.
Por ejemplo, Mizutani et al.23 en un estudio aleatorizado de 559 pacientes comparan la técnica ONBHCAH con ONCAB, presentando la técnica sin pinzamiento aórtico menor número de bypasses, de revascularización completa, menos tasa de implante de BCIA y menor estancia en UCI y días de ventilación mecánica, así como menor mortalidad. La menor tasa de revascularización completa se atribuye a que en gran parte de los pacientes se llevó a cabo una estrategia de tratar solamente el vaso responsable del infarto y a la curva de aprendizaje del servicio. Por su parte, Narayan et al.24 presentan un estudio similar de 81 pacientes donde no se evidenciaron diferencias en el aumento de interleucinas, troponinas, daño renal o cerebral en ONBHCAB ni en cuanto a disfunción renal, mortalidad y seguimiento a 5años.
Velioglu e Isik25, en otro estudio que compara 736 pacientes divididos en grupos Off-Pump y ONBHCAB, encuentran que se realizaron más bypasses y se halló una mayor tasa de revascularización completa en el grupo ONBHCAB, si bien no existen diferencias significativas en cuanto a mortalidad postoperatoria. Este estudio fue duramente criticado debido a que las características preoperatorias eran diferentes entre los dos grupos, existiendo una tendencia clara a que el grupo ONBHCAB tuviera pacientes con más enfermedad de tronco coronario izquierdo, mayor número de vasos con lesiones, más hipertrofia ventricular y menor fracción de eyección.
Gurbuz et al.19, en un estudio de 398 pacientes, también comparan pacientes intervenidos mediante ONBHCAB vs. Off-Pump, encontrando mejores resultados en cuanto a número de anastomosis, menor tiempo de intubación y menor estancia en UCI y hospitalaria en el grupo ONBHCAB. Sin embargo, en cuanto a aparición de eventos cardiovasculares a los 10años sale beneficiado el grupo Off-Pump, con similar supervivencia a los 10años de seguimiento.
Existen también diferentes artículos que buscan encontrar las diferencias en cuanto a elevación de proteínas marcadoras de daño miocárdico entre las técnicas ya mencionadas para cuantificar los afectos adversos inherentes a la utilización de la bomba de CEC y a la parada diastólica. En esa línea, Wan et al.26 demostraron en comparación con cirugía Off-Pump un aumento estadísticamente significativo de IL-6, IL-8, IL-10, TNF alfa y VCAM-1, sin encontrar diferencias de mortalidad a largo plazo. De forma parecida, Rastan et al.27, en otro estudio comparativo con cirugía Off-Pump, demuestran un aumento del lactato tomado desde el seno coronario en el grupo ONBHCAB y también en CK-MB y cTnI, al igual que un aumento de NT-proBNP, sin afectar al pH (más relacionado con la isquemia miocárdica)28. Por otro lado, existen varios artículos que muestran que en la técnica ONBHCAB la elevación de troponinas y CK-MB es menor que en la cirugía ONCAB14,21.
En un estudio clásico, Perrault et al.29 comparan un total de 37 pacientes observándose una elevación menor de troponina y de HSP 70 mRNA en el grupo de los pacientes asistidos con CEC, sin diferencias estadísticamente significativas en el resto de parámetros.
Existes 2 metaanálisis que comparan resultados a corto y medio plazo entre cirugía coronaria ONBHCAB y ONCAB. Chaudhry et al.30 analizan 3.930 pacientes mostrando una tendencia a mejores resultados en todos los parámetros, tanto desde mortalidad intraoperatoria como postoperatoria temprana, ACV, estancia en UCI y fallo renal en el grupo ONBHCAB. Se hallan diferencias significativas en el tiempo de CEC, menor pérdida de sangre, menor uso de BCIA y menor aparición de infarto postoperatorio. Por su parte, Ueki et al.31 comparan 2.040 pacientes y demuestran mejoría en cuanto a la supervivencia precoz, el IAM perioperatorio, IRA, y bajo gasto cardíaco en el grupo de ONBHCAB. También aparece una tendencia a realizar menor revascularización completa en el grupo ONBHCAB debido al peso del artículo de Mizutani et al.23.
Todos estos estudios, como hemos comentado previamente, no se centran en pacientes que presentan disfunción ventricular severa, y siendo este perfil de pacientes un grupo de tan difícil manejo y tratamiento, es complicado extrapolar datos de otros trabajos. Dentro de la escasa literatura existente que compara pacientes con fracción de eyección baja, encontramos que Wang et al.32 presentan una serie de 112 pacientes comparando ONBHCAB con Off-Pump en disfunciones ventriculares moderadas (FEVI entre 30-40%), mostrando mayor número de bypasses en cirugía asistida sin pinzamiento aórtico y mortalidad similar. A su vez, se observa una mayor recuperación de la FEVI a los 6meses y menor tasa de eventos cardiovasculares adversos en el seguimiento a 5años.
Pegg et al.33, en su estudio aleatorizado de 50 pacientes, muestran que el remodelado ventricular posterior a la cirugía objetivado con RMN cardíaca a los 6meses de la intervención y la elevación de troponinas son mayores en ONBHCAB. No existen diferencias en cuanto a mortalidad ni a eventos cardiovasculares, y parece que estos datos se deben a las presiones de perfusión bajas que se mantuvieron en estos pacientes (entre 40-50mmHg).
Por otro lado, Darwazah et al.34 presentan una serie de 137 pacientes con FEVI por debajo del 35% en la que se encuentran diferencias estadísticamente significativas a favor de ONBHCAB en el número de bypasses, mientras que favorece a la técnica ONCAB en cuanto a estancia en UCI, sangrado, necesidad de fármacos y aparición de arritmias ventriculares. La mortalidad no varía entre ambas técnicas. Prifti et al.35, en su serie de 298 pacientes, encuentran también diferencias a favor de ONBHCAB en mejoría del sangrado postoperatorio, IAM posquirúrgico, IRA y síndrome de bajo gasto. Por último, Erkut et al.36, en un estudio comparativo entre ONBHCAB y ONCAB, muestran mejores resultados postoperatorios en el grupo asistido con CEC en cuanto a mortalidad, IAM perioperatorio, síndrome de bajo gasto, estancia en UCI, soporte inotrópico, IRA asociada a diálisis, implante de BCIA y estancia total hospitalaria.
Sabban et al.37 presentan una serie de 127 pacientes comparando eventos neurológicos en 3 grupos según la técnica quirúrgica (Off-Pump, ONCAB u ONBHCAB) que evidencia un menor número de bypasses realizados en el grupo ONBHCAB y mayor número de ACV en los pacientes ONCAB. En nuestro estudio encontramos también un ligero aumento de la frecuencia de ACV en el grupo ONCAB (6,3% vs. 3,1%), pero sin llegar a ser estadísticamente significativo.
Para prevenir la insuficiencia renal posquirúrgica nuestra idea principal es que mantener presiones de perfusión altas durante el proceso de CEC es clave, lo cual es complicado de conseguir en cirugía sin CEC por la labilidad hemodinámica de estos pacientes. En nuestro estudio encontramos diferencias ligeras favorables al grupo ONBHCAB (3,1% vs. 6,3%) sin llegar a la significación estadística. Sin embargo, otros estudios, como el de Tsai et al.38, sí demuestran ventajas para la técnica ONBHCAB en cuanto a estancia en UCI, estancia hospitalaria total y menor tiempo de intubación, además de tendencia a menor mortalidad en pacientes que previamente presentan disfunción renal que precisa de hemodiálisis.
Los resultados que arrojan nuestro estudio con respecto a la técnica ONBHCAB es que a pesar de contar con pacientes que presentan ligeramente mayor riesgo quirúrgico (sin llegar a la significación estadística: EuroscoreI de 8,91±3,7 vs. 7,16±3,3; p=0,057), los resultados tanto intraoperatorios como en el seguimiento a corto y medio plazo fueron buenos. No encontramos diferencias estadísticamente significativas en cuanto a número de bypasses realizados, porcentaje de revascularización completa, reintervenciones por sangrado, caída en fibrilación auricular, recuperación de la FEVI a los 3meses o grado NYHA>II en el postoperatorio.
Donde sí encontramos significación estadística es en la diferencia del número de días de estancia en UCI (3,28±0,99 vs. 4,13±1,45; p=0,04) y en la estancia hospitalaria total (7,25±1,22 vs. 8,84±3,53; p=0,042), probablemente relacionado con los beneficios de evitar el pinzamiento aórtico, la agresión isquémica y la necesidad de ayuda en forma de fármacos inotrópicos en el postoperatorio inmediato. En cuanto a mortalidad, tanto intrahospitalaria como a los 5años de causas cardíaca y no cardíaca, encontramos resultados que favorecen la técnica ONBHCAB pero sin alcanzar significación estadística. En la figura 1 observamos la curva de supervivencia comparando ambas técnicas.
Una implementación interesante a esta técnica sería el uso de aparatos de CEC mínimamente invasivos (MECC), que además de reducir la bajada de hematocrito intraoperatorio, ha demostrado mejores resultados en cuanto a atenuar la respuesta inflamatoria sistémica39,40. El metaanálisis publicado por Anastasiadis et al.41 analiza en 24 estudios aleatorizados las diferencias entre pacientes intervenidos con CEC convencional y MECC en cirugía coronaria, encontrando una reducción de la mortalidad con la técnica mínimamente invasiva (0,5% vs. 1,7%), por lo que resulta una opción atractiva a utilizar en enfermos más complejos que puedan beneficiarse de estas ventajas.
Nuestros resultados se encuentran en concordancia con la evidencia científica actual que apoya la idea de que la técnica ONBHCAB constituye un recurso excelente, pudiendo marcar la diferencia en pacientes de alto riesgo.
Dado el aumento progresivo de la esperanza de vida y objetivando la tendencia al aumento de la morbilidad en nuestros pacientes, cada vez observaremos un mayor número de enfermos con deterioro severo de la función ventricular, y debemos adaptar nuestras técnicas para aportar el máximo beneficio a esta población. Esta técnica nos permite mantener la perfusión coronaria en todo momento con presiones altas, evitar la agresión isquémica y descomprimir el corazón para acceder de forma fácil a los vasos que pretendemos revascularizar. Teniendo en cuenta que uno de los factores que mayor impacto tiene dentro de la disminución de la mortalidad a largo plazo es conseguir una revascularización lo más completa posible (además de evitar la necesidad de reintervención y la angina a largo plazo)42,43, la técnica ONBHCAB nos parece un recurso muy útil y práctico, ya que nos permite alcanzar el equilibrio perfecto entre evitar la agresión isquémica y conseguir revascularizar todos los territorios sin exponernos al riesgo de deterioro hemodinámico.
LimitacionesSe trata de un estudio de carácter retrospectivo, observacional no aleatorizado con pacientes intervenidos en un solo centro y con una muestra de pacientes no muy elevada, además de que el seguimiento es a medio plazo, por lo que hay que ser cautelosos con la interpretación de los resultados.
ConclusionesLos resultados de nuestro estudio muestran que la técnica ONBHCAB es superior a ONCAB en cuanto a estancia en UCI y estancia hospitalaria total, presentando similares complicaciones postoperatorias, tasas de mortalidad intrahospitalaria y a medio plazo. Por ello, supone un recurso útil y seguro para pacientes con cardiopatía isquémica con indicación de cirugía coronaria y disfunción ventricular severa. Es necesario realizar estudios aleatorizados con mayor número de pacientes para determinar qué técnica aporta beneficios en este perfil de enfermos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses. El estudio es aprobado por el comité ético del Hospital General de Valencia.