Las enfermedades valvulares están sufriendo un aumento global en su prevalencia debido principalmente a su etiología degenerativa y al incremento de la esperanza de vida en la población general.
Pronóstico y diagnósticoLa insuficiencia mitral (IM) moderada y severa grava el pronóstico de los pacientes independientemente del mecanismo responsable y de la función sistólica del ventrículo izquierdo. Un mayor índice de sospecha clínica y la auscultación cardíaca rutinaria seguidas de ecocardiografía son herramientas clave para un diagnóstico precoz, incluso entre paciente asintomáticos.
TratamientoLa cirugía mitral es el principal tratamiento de la IM. En los últimos años se han desarrollado procedimientos percutáneos como la reparación transcatéter borde a borde que permiten tratar a un mayor espectro de pacientes. Pese a la elevada mortalidad de los pacientes con IM significativa no tratada, la realidad es que la IM es una entidad claramente infratratada.
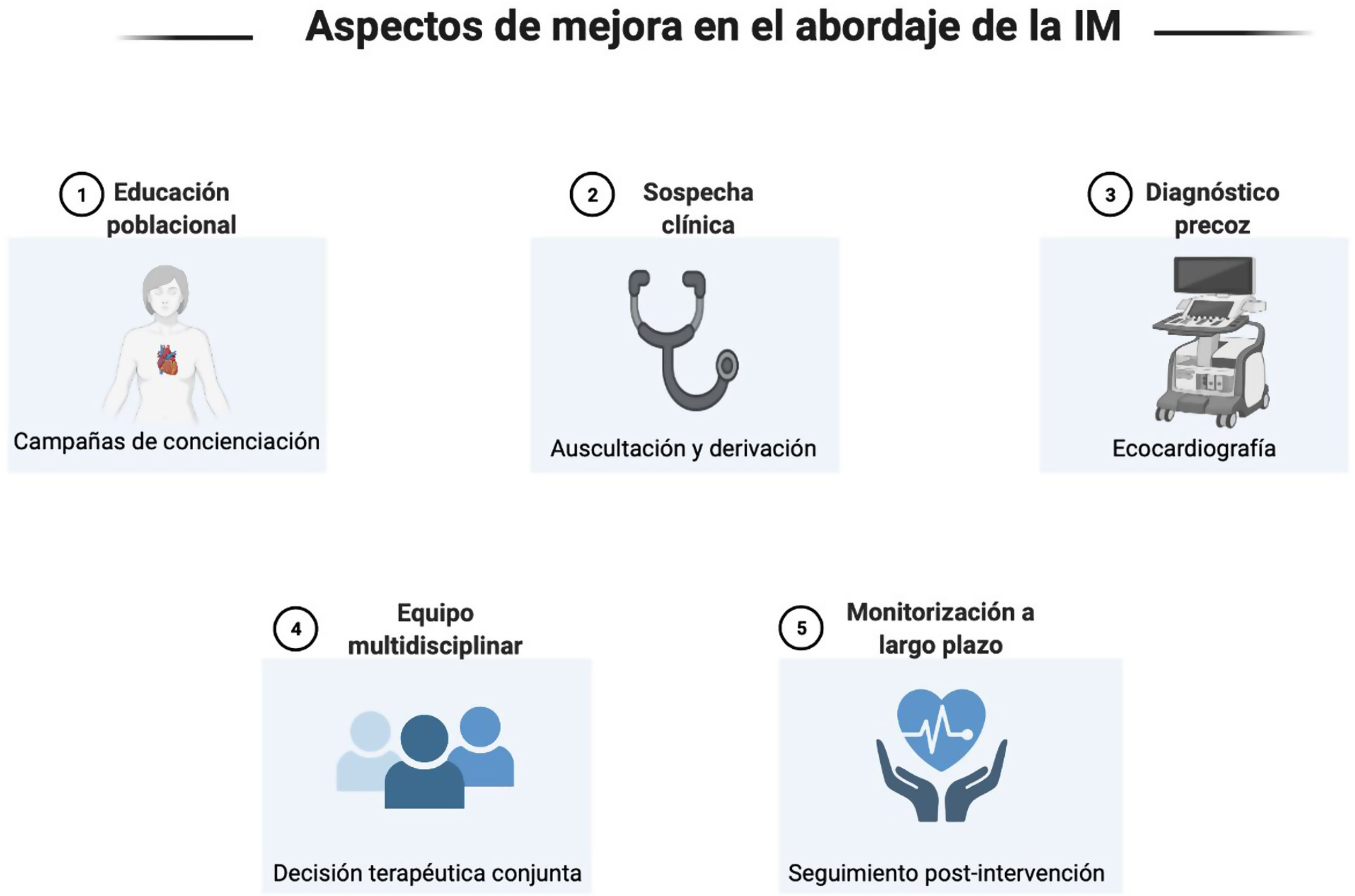
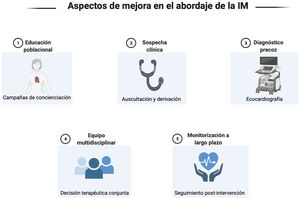
ConclusionesExisten puntos de mejora a lo largo del flujo que sigue el paciente con IM. Concienciar a la población, mejorar el diagnóstico precoz y buscar siempre el mejor tratamiento son estrategias que pueden conducir a una optimización del manejo de los pacientes con IM.
The prevalence of heart valve disease is progressively increasing mainly due to its degenerative etiology and the increase in expectancy of life in the general population.
Prognosis and diagnosisModerate and severe mitral regurgitation (MI) worsen patients’ prognosis regardless of the mechanism responsible and the left ventricle systolic function. A higher index of clinical suspicion and routine cardiac auscultation followed by echocardiography are key tools for early diagnosis, even among asymptomatic patients.
TreatmentMitral surgery is the main treatment for MI. In the last years, percutaneous procedures such as edge-to-edge transcatheter repair have been developed to treat a wider spectrum of patients. Despite the high mortality of patients with significant untreated MI, the reality is that MI is a clearly undertreated entity.
ConclusionsThere are points of improvement along the flow followed by the patient with MI. Raising awareness among the population, improving early diagnosis and always seeking the best treatment are strategies that can lead to optimizing the management of patients with MI.
En los últimos años ha crecido el interés en el manejo de las enfermedades valvulares debido a su elevada prevalencia y aumento de su incidencia y al desarrollo de nuevas herramientas terapéuticas, tanto quirúrgicas como intervencionistas, que permiten optimizar el tratamiento y mejorar el pronóstico de dichas patologías. La insuficiencia mitral (IM) es la valvulopatía más frecuente en la comunidad, tanto en Europa como América, y la segunda valvulopatía por la cual los pacientes requieren ingreso hospitalario1. Distintas sociedades científicas han publicado guías de práctica clínica con el objetivo de homogeneizar el tratamiento de los pacientes afectos de IM en aras de mejorar su pronóstico2. Tanto en el diagnóstico como en el tratamiento y el seguimiento de los pacientes con IM existen puntos de controversia, en muchas ocasiones, debido a la falta de ensayos clínicos aleatorizados que los resuelvan. El objetivo de la presente revisión se centra en el análisis de la epidemiología de la IM y de los factores de la práctica clínica actual que la modulan y que pueden tener impacto en el manejo de esta patología.
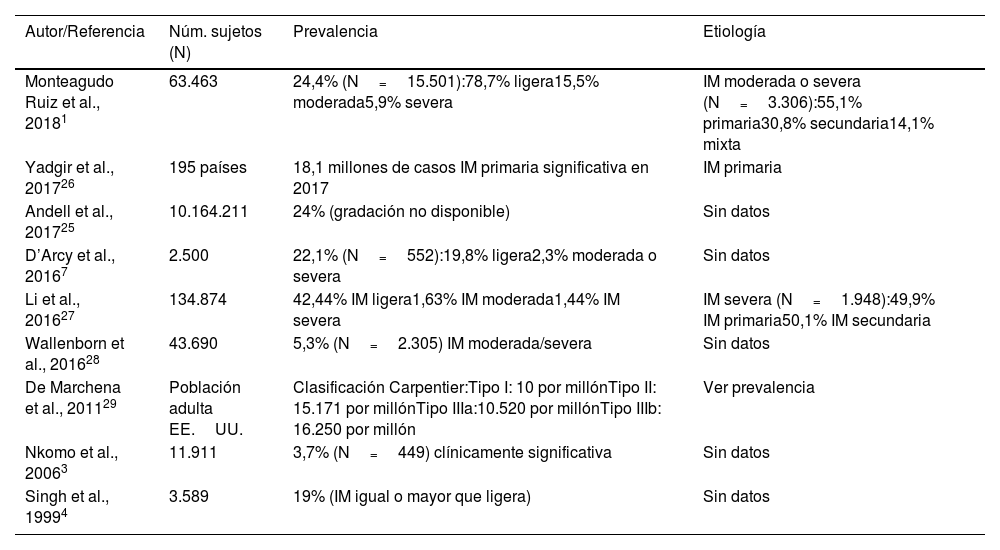
EpidemiologíaLa IM es una de las valvulopatías más frecuentes y tanto su frecuencia como su gravedad aumentan con la edad, alcanzando una prevalencia, en su grado moderado a severo, de hasta una 13% entre los mayores de 75 años3,4. A partir de una muestra de más de 63.000 ecocardiogramas realizados por indicación clínica en 19 centros europeos se ha descrito la presencia de cualquier grado de IM en hasta un 24% de ellos, entre los cuales un 15,5% corresponden a grado moderado y un 5,9% a grado severo1. Específicamente, en estudios poblacionales la prevalencia en población adulta de IM moderada o severa aislada, sin otras valvulopatías adyacentes, se ha estimado en un 0,59%, sin diferencias significativas entre géneros5. El actual envejecimiento progresivo de la población, sobre todo en países desarrollados, proyecta que en menos de una década se va a doblar la población de más de 80 años, lo que nos debe alertar de los recursos que se deben invertir en el aumento inherente de la incidencia y prevalencia de las enfermedades valvulares, entre las que destaca la IM6. Un estudio transversal de una cohorte prospectiva, dirigido a evaluar la epidemiología de las enfermedades valvulares en la población mayor de 65 años (edad media de 73 años y un 51,5% de mujeres), estudió 2.500 pacientes de 5 centros de salud del Reino Unido a los que se les realizó una valoración clínica y un estudio ecocardiográfico transtorácico dirigido a detectar enfermedad valvular. Al combinar la prevalencia de enfermedad valvular previamente diagnosticada (4,9%) con la nueva detectada por la ecocardiografía realizada, los investigadores estimaron una prevalencia de enfermedad valvular moderada o grave del 11,3%, siendo de hasta un 30% en mayores de 85 años. Proyectando estas estimaciones sobre la actual población se calcula que la prevalencia de enfermedad valvular significativa se va a doblar en el 20507. En base a estos datos, en España se estima que un 16% de la población será mayor de 65 años en el año 2040 lo que comportaría, aproximadamente, 2 millones de personas afectas de enfermedad valvular significativa (tabla 1).
Prevalencia de la insuficiencia mitral
| Autor/Referencia | Núm. sujetos (N) | Prevalencia | Etiología |
|---|---|---|---|
| Monteagudo Ruiz et al., 20181 | 63.463 | 24,4% (N=15.501):78,7% ligera15,5% moderada5,9% severa | IM moderada o severa (N=3.306):55,1% primaria30,8% secundaria14,1% mixta |
| Yadgir et al., 201726 | 195 países | 18,1 millones de casos IM primaria significativa en 2017 | IM primaria |
| Andell et al., 201725 | 10.164.211 | 24% (gradación no disponible) | Sin datos |
| D’Arcy et al., 20167 | 2.500 | 22,1% (N=552):19,8% ligera2,3% moderada o severa | Sin datos |
| Li et al., 201627 | 134.874 | 42,44% IM ligera1,63% IM moderada1,44% IM severa | IM severa (N=1.948):49,9% IM primaria50,1% IM secundaria |
| Wallenborn et al., 201628 | 43.690 | 5,3% (N=2.305) IM moderada/severa | Sin datos |
| De Marchena et al., 201129 | Población adulta EE.UU. | Clasificación Carpentier:Tipo I: 10 por millónTipo II: 15.171 por millónTipo IIIa:10.520 por millónTipo IIIb: 16.250 por millón | Ver prevalencia |
| Nkomo et al., 20063 | 11.911 | 3,7% (N=449) clínicamente significativa | Sin datos |
| Singh et al., 19994 | 3.589 | 19% (IM igual o mayor que ligera) | Sin datos |
IM: insuficiencia mitral; EE.UU.: Estados Unidos.
En función del mecanismo que induce la valvulopatía y del contexto clínico determinamos la etiología de la IM y la dividimos en primaria (válvula mitral con alteraciones estructurales que secundariamente pueden afectar la función ventricular), secundaria (válvula mitral estructuralmente normal con ventrículo y/o aurícula izquierda disfuncionante primariamente) o mixta. A su vez, utilizamos la clasificación basada en el movimiento de los velos de la válvula mitral para establecer una clasificación funcional que nos orienta a la causa de la enfermedad y al tipo de solución técnica que requiere; tipo I (movimiento normal de los velos), tipo II (exceso de movimiento de los velos) y tipo III que se divide en IIIa (restricción sistólica y diastólica del movimiento de los velos) y IIIb (restricción sistólica del movimiento de los velos)8. La prevalencia poblacional de cada tipo ha sido definida en un análisis de 727 pacientes con IM moderada o severa como valvulopatía aislada, siendo la IM secundaria o funcional la más prevalente con un 65% de los casos, seguido de la primaria u orgánica en un 32% y finalmente la mixta en un 2%9. Respecto al mecanismo, el más frecuente fue el tipo I en el 38% de los casos, seguido del tipo IIIb en el 34%, tipo II en el 25% y tipo IIIa solo en el 3%. En el mismo estudio se identificaron, dentro del grupo de IM funcional, dos subgrupos. En el primero de ellos, representando una prevalencia del 38%, la IM era debida al remodelado del ventrículo izquierdo (IM-V), y en el segundo (27%) la insuficiencia era causada por la dilatación aislada de la aurícula izquierda (IM-A). Los dos subgrupos poseen características epidemiológicas significativamente diferentes, siendo la IM-V más frecuente en hombres con fracción de eyección del ventrículo izquierdo (FEVI) reducida y la IM-A en mujeres con FEVI preservada. Característicamente en la IM-A se observó mayor proporción de fibrilación auricular. Finalmente, en la IM primaria no existen diferencias entre sexos, la FEVI se encuentra preservada en la mayor parte de casos y la edad de los pacientes que la presentan es menor que la de pacientes con IM secundaria.
PronósticoEn un estudio de cohortes, realizado en Estados Unidos, la supervivencia de los pacientes tras el diagnóstico de IM moderada o severa (edad media al diagnóstico de 77 años [rango intercuartílico 64-85]) se situó en un 53% a los 5 años y en el 30% a los 10 años, siendo la causa de la muerte principalmente cardiovascular. Ajustando los datos por edad y sexo y comparándolos con los datos de mortalidad poblacionales se objetivó un exceso de mortalidad entre los pacientes con IM significativa (riesgo relativo [RR] 2,23 [IC 95% 2,06-2,41]). El exceso de mortalidad se mantuvo en los distintos subgrupos estudiados; pacientes con FEVI tanto preservada (>50%) como reducida, IM primaria y secundaria e incluso entre pacientes con escasa comorbilidad5. De forma desglosada, se ha descrito un exceso de mortalidad respecto a la población general en cada uno de los grupos; IM-V (RR 3,45 [2,98-3,99]), IM-A (RR 1,88 [1,52-2,25]) e IM primaria (RR 1,83 [1,50-2,22])9.
El grado de regurgitación mitral tiene impacto en el pronóstico. En pacientes con IM degenerativa asintomática en tratamiento médico se ha demostrado que aquellos con un orificio de regurgitación efectiva (ORE) inferior a 20mm2 tienen una supervivencia a 5 años que no difiere de la población general (86% vs. 91±3%, p=0,12), en cambio tanto entre los pacientes con una ORE entre 20 y 39mm2 y, de forma más acusada, entre los pacientes con una ORE superior a 40mm2 se observa una supervivencia a 5 años inferior a la esperada(66±6% vs. 84%, p=0,04 y 58±9% vs. 78%, p=0,03, respectivamente)10. De igual manera, los pacientes con IM de etiología isquémica tienen un peor pronóstico a largo plazo. Comparados con pacientes con cardiopatía isquémica sin IM e independientemente de todas sus características basales, en especial edad y FEVI, tanto su mortalidad global como la mortalidad cardiovascular fue significativamente mayor (RR 1,88, p=0,003 y 1,83, p=0,014, respectivamente)11.
DiagnósticoEl diagnóstico precoz de las enfermedades valvulares es una de las principales herramientas para mejorar el tratamiento y el pronóstico de los pacientes que las padecen, ya que permite prevenir que se produzcan alteraciones estructurales del ventrículo izquierdo irreversibles. Con el objetivo de conocer el nivel de alerta y conocimiento sobre ellas se condujo una encuesta dirigida a pacientes europeos, la cual arrojó que el nivel de conocimiento y preocupación respecto a las enfermedades valvulares era bajo, un porcentaje inferior al 10% de los encuestados lo manifestaron, independientemente de su edad12.
A través de un estudio poblacional sobre pacientes asintomáticos (N=2.500) a los que se les realizaba una ecocardiografía de cribado de valvulopatías, se objetivó cómo se realizó un nuevo diagnóstico de una valvulopatía de grado moderado o severo en un 6,4% de los casos, siendo la IM la más frecuente7. Las enfermedades valvulares clínicamente significativas se encuentran actualmente infradiagnosticadas en fases precoces de la patología.
La exploración física, en especial la auscultación cardíaca, es fundamental para establecer la sospecha y posteriormente establecer el diagnóstico de valvulopatías. En una encuesta a gran escala realizada en 2019 en distintos países europeos se preguntó a más de 12.000 pacientes sobre el uso habitual del estetoscopio en las consultas médicas tanto de médicos de familia como de especialistas, desvelando un uso habitual por debajo del 40% en la mayoría de los países europeos encuestados12. Otros datos de una encuesta online a cardiólogos y cirujanos cardíacos europeos mostraban cifras similares, con un 54% de los profesionales que referían auscultar habitualmente a sus pacientes asintomáticos13. Un estudio ha evaluado la precisión de detección de valvulopatías a través de la auscultación, bajo la hipótesis que debido a la amplia accesibilidad de la ecocardiografía puede haber disminuido. En él se objetivó que la sensibilidad de detección de valvulopatías clínicamente significativas por parte de médicos generales fue del 44% y del 31% entre cardiólogos, siendo inferior en pacientes con sobrepeso14.
Son varios los factores que contribuyen al infradiagnóstico actual de las enfermedades valvulares, desde la baja concienciación y conocimiento de la población a una optimizable práctica clínica por parte del estamento médico con mayor grado de sospecha clínica, auscultación y solicitud de ecocardiografía, sobre todo en el paciente asintomático. Teniendo en cuenta que, en el entorno de los países industrializados, la incidencia de enfermedad valvular se asocia al envejecimiento, los pacientes con IM crónica en muchas ocasiones achacan sus síntomas al envejecimiento y no consultan específicamente por ello. De ahí la importancia de la auscultación sistemática en esta población de riesgo. Asimismo, la segunda causa de IM en este entorno es la funcional. En la IM funcional, en muchas ocasiones, debido a la disfunción ventricular izquierda, el soplo de IM es poco audible y además se correlaciona poco con la severidad de la IM. Todo ello contribuye al infradiagnóstico de la enfermedad.
La ecocardiografía transtorácica y transesofágica representa la piedra angular del diagnóstico de la IM. Nos permite determinar su mecanismo y cuantificarla, estudiar el remodelado ventricular y auricular y resulta indispensable para evaluar tanto las opciones de reparación quirúrgica como del abordaje mediante dispositivos percutáneos. Desgraciadamente, el amplio y rápido acceso a la realización de una ecocardiografía no siempre es factible.
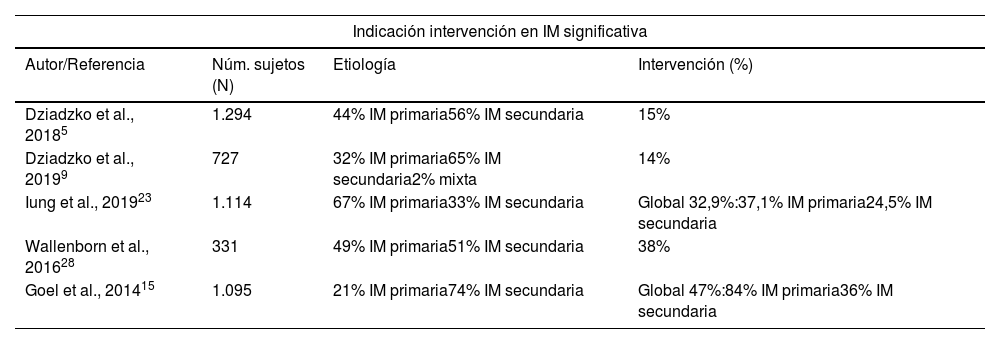
TratamientoLas diferentes sociedades científicas publican periódicamente guías de práctica clínica en las que se establecen unas recomendaciones, en base a la evidencia científica disponible, de manejo de la IM2. A pesar de las recomendaciones y de la conocida mortalidad e incidencia de insuficiencia cardíaca en los pacientes con IM clínicamente significativa no tratada, llama la atención el bajo uso del único tratamiento que ha demostrado cambiar el pronóstico de la enfermedad que es, principalmente, la cirugía mitral. Tanto estudios epidemiológicos como encuestas a especialistas médicos nos indican que la IM se encuentra claramente infratratada y con unas tasas de intervención por debajo de lo esperado según las indicaciones aceptadas en las guías previamente mencionadas. Tan solo un 15% de los pacientes con IM aislada clínicamente significativa son intervenidos a lo largo de su vida5. Todas las etiologías se encuentran infratratadas; entre ellas, la IM primaria es la causa más adecuadamente derivada a intervención (37%) en contraste con la IM-V y la IM-A con solo un 4% y 3%, respectivamente, de los casos referidos9. Son varios los análisis que refrendan el bajo índice de indicación de intervención mitral en pacientes con indicación de acuerdo con las recomendaciones científicas vigentes. Es relevante destacar el análisis retrospectivo, realizado en la Cleveland Clinic (Ohio, EE.UU.), de 1.095 pacientes con IM significativa e insuficiencia cardíaca de los cuales un 53% no fueron intervenidos. Entre los no intervenidos un 90% de los casos eran IM secundaria y un 6% primaria, y globalmente tenían una FEVI significativamente inferior a los que sí fueron tratados con intervención y un riesgo quirúrgico mayor que los mismos15. El seguimiento de la cohorte de los pacientes tratados médicamente mostró una mortalidad del 20% al año y del 50% a los 5 años, así como una tasa de reingreso por insuficiencia cardíaca del 41% al año y de hasta el 90% a los 5 años, todo ello apoyando el pésimo pronóstico de los pacientes no intervenidos (tabla 2).
Indicación de intervención en insuficiencia mitral significativa
| Indicación intervención en IM significativa | |||
|---|---|---|---|
| Autor/Referencia | Núm. sujetos (N) | Etiología | Intervención (%) |
| Dziadzko et al., 20185 | 1.294 | 44% IM primaria56% IM secundaria | 15% |
| Dziadzko et al., 20199 | 727 | 32% IM primaria65% IM secundaria2% mixta | 14% |
| Iung et al., 201923 | 1.114 | 67% IM primaria33% IM secundaria | Global 32,9%:37,1% IM primaria24,5% IM secundaria |
| Wallenborn et al., 201628 | 331 | 49% IM primaria51% IM secundaria | 38% |
| Goel et al., 201415 | 1.095 | 21% IM primaria74% IM secundaria | Global 47%:84% IM primaria36% IM secundaria |
IM: insuficiencia mitral.
En los últimos años se han consolidado técnicas quirúrgicas que permiten la reparación de la válvula mitral con abordajes mínimamente invasivos e incluso mediante el uso de tecnología robótica. Asimismo, se han desarrollado procedimientos percutáneos que permiten tratar la IM, entre los que destaca la reparación transcatéter borde a borde con dispositivos como Mitraclip® (Abbott, EE.UU.) o Pascal® (Edwards Lifesciences, EE.UU.). Toda esta tecnología ha nacido a raíz de la voluntad de dar cobertura al mayor amplio espectro de pacientes posible, incluyendo pacientes de bajo, medio y alto riesgo quirúrgico, a la vez que minimizar el aspecto invasivo.
Las guías de práctica clínica recomiendan, cuando existe indicación de intervenir a un paciente con IM, la reparación mitral quirúrgica por encima, claramente, del recambio valvular mitral13. La reparación mitral es una técnica quirúrgica que tiene unos excelentes resultados y que se expande continuamente a más centros quirúrgicos. En una cohorte de 840 pacientes con IM primaria tratados con reparación mitral quirúrgica se ha descrito que, a los 20 años de la cirugía, un 90,7% de los pacientes se encontraban libres de recurrencia en forma de IM severa y un 69,2% libres de recurrencia de IM moderada o severa16. Además de efectiva y duradera, la reparación mitral es un tratamiento seguro. En un estudio retrospectivo con 5.902 casos de reparación mitral quirúrgica entre el año 1985 y 2005, se describe una mortalidad intrahospitalaria inferior al 0,0043%, así como una disminución progresiva de la estancia hospitalaria con el paso de los años hasta ser de aproximadamente 5 días en la última década estudiada en un centro de alto volumen y experiencia17. También destaca que los pacientes intervenidos precozmente (con mejor clase funcional y menor dilatación del ventrículo izquierdo) tienen una menor mortalidad intrahospitalaria y menos recurrencias17,18. La misma serie también muestra que la proporción de pacientes asintomáticos sometidos a reparación mitral ha crecido con el paso de los años y el aumento de experiencia por parte de los cirujanos. Es de esperar que la reparación mitral crezca, sobre todo en consonancia con las nuevas guías de práctica clínica que favorecen una intervención más precoz, en pacientes asintomáticos con menor grado de remodelado ventricular2. En base a ello, hay que destacar que la tasa de reparación mitral es significativamente más plausible entre los pacientes en clase funcional I, con datos publicados que alcanzan un 96% de éxito en este grupo, disminuyendo hasta un 84% entre los pacientes en clase funcional III/IV19.
Las técnicas de tratamiento percutáneo de la IM, y en concreto la reparación transcatéter borde a borde, son cada vez más ampliamente utilizadas y representan la principal herramienta terapéutica en los pacientes sintomáticos con un riesgo quirúrgico alto, como es en muchas ocasiones el caso de los pacientes con IM funcional, en especial la IM secundaria a la disfunción del ventrículo izquierdo (IM-V)2. El estudio COAPT demostró la eficacia en reducir la mortalidad y los reingresos por insuficiencia cardíaca de pacientes con IM-V tratados con reparación mitral transcatéter borde a borde con el dispositivo Mitraclip en comparación con el tratamiento médico20, efecto que persiste y aumenta a los 3 años de seguimiento21. El estudio MITRA-FR, similar, pero en el contexto de IM-V en estadios más avanzados (ventrículos izquierdos más disfuncionantes con menos gravedad de la IM), no confirmó estos resultados22. Las guías actuales recomiendan la aplicación de esta terapia en pacientes con IM primaria, de causa degenerativa con riesgo quirúrgico prohibitivo y en pacientes con IM funcional con indicaciones de clase IIB y IIA2. Por tanto, la reparación mitral transcatéter borde a borde supone otra alternativa al tratamiento de la IM indicada y que puede contribuir a mejorar la adecuación a las recomendaciones científicas internacionales. Por otro lado, se están desarrollando diversas prótesis percutáneas para ser implantadas a nivel de la válvula mitral que también pueden, en el corto-medio plazo, ser una alternativa para el tratamiento de pacientes con IM con alto riesgo quirúrgico y con una anatomía valvular no favorable para la reparación.
DiscusiónLa IM es una entidad cada vez más prevalente debido al envejecimiento progresivo de la población y su simple diagnóstico implica un peor pronóstico a los pacientes que la padecen. Existe un amplio espectro en las formas de presentación clínica de la IM y, consecuentemente, debemos conocer y utilizar un amplio abanico de opciones terapéuticas, tanto quirúrgicas como percutáneas, que nos permita llegar a ofrecer de forma personalizada el mejor tratamiento a cada paciente.
Sin embargo, a pesar de que la existencia de IM puede diagnosticarse fácilmente con la auscultación o con una simple ecocardiografía, esta enfermedad se encuentra infradiagnosticada. Además, una proporción no desdeñable de pacientes con IM, especialmente aquellos afectos de IM-V, se encuentran infratratados, con una menor indicación de intervención sobre la válvula mitral a pesar, en muchas ocasiones, de las recomendaciones realizadas por las distintas sociedades científicas.
Existen varios motivos que explican esta realidad, uno de ellos es el bajo grado de conocimiento y/o preocupación de la población por las enfermedades valvulares, especialmente en relación con otras patologías como el cáncer o el Alzheimer12. El desarrollo de campañas de educación sanitaria sobre las enfermedades valvulares, sus síntomas y signos de alarma pueden favorecer la consulta al médico en un estadio más precoz de la patología. Por otro lado, a la luz de los resultados de las encuestas que delatan un uso residual del estetoscopio de forma habitual en las consultas médicas europeas, debemos abogar por un incremento de su uso periódico, ya que pese a su baja sensibilidad para detectar valvulopatías significativas es uno de los pocos recursos ampliamente accesibles que pueden facilitar un mayor grado de índice de sospecha y, por ende, de diagnóstico precoz12,14.
Para continuar mejorando en el tratamiento y el pronóstico de los pacientes con IM, los especialistas encargados de su tratamiento, entre los que destacan los cirujanos cardíacos y los cardiólogos, deben mantenerse actualizados al respecto de las correctas estrategias diagnósticas y terapéuticas. Una encuesta realizada a médicos de atención primaria y cardiólogos europeos puso de manifiesto que el seguimiento de las guías de práctica clínica de la Sociedad Europea de Cardiología no era habitual en un importante porcentaje de los encuestados, siendo una de las principales causas alegadas el bajo número de ensayos clínicos que respaldaban las recomendaciones13. De igual forma, un amplio estudio prospectivo en más de 28 países, y que incluyó 7.247 pacientes con diferentes valvulopatías izquierdas aisladas con el objetivo de comprobar el grado de adherencia al tratamiento recomendado por las guías de práctica clínica vigentes, mostró cómo, en el caso de la IM primaria, solo alcanzaba el 71% de los casos23. Difundir las guías de práctica clínica y reportar los resultados de centros de referencia para su profundo conocimiento podría ser una estrategia a nivel de las asociaciones científicas para tratar de alcanzar un mayor conocimiento por parte de toda la comunidad médica acerca del óptimo tratamiento de esta patología.
Actualmente, dadas las diferentes opciones de tratamiento, en especial para la IM funcional, es esencial la selección del mejor tratamiento para cada paciente. Para lograr una amplia implementación de estos tratamientos de forma exitosa es imprescindible centralizar la toma de decisiones en un equipo multidisciplinar (HeartTeam) con todos los especialistas implicados tanto en el diagnóstico, tratamiento como posterior seguimiento de los pacientes, tal como propugnan las últimas guías europeas2.
El manejo óptimo de un paciente con IM debería empezar con una búsqueda activa de la patología valvular en la población general, con alto índice de sospecha por parte de los médicos de atención primaria y los cardiólogos, seguido de un rápido acceso a pruebas diagnósticas como la ecocardiografía para lograr una mayor proporción de diagnósticos en fases precoces de la enfermedad. Posteriormente, se debe generar flujos de estos pacientes hacia equipos multidisciplinares en centros de referencia para decidir el mejor tratamiento. La reparación mitral quirúrgica y la percutánea son dos opciones terapéuticas, cada una destinada a subgrupos de pacientes distintos; entre ambas es posible ofrecer tratamiento a la mayor parte de los pacientes de nuestra práctica clínica diaria y, con ello, mejorar el pronóstico de todos ellos. Finalmente, el seguimiento clínico y ecocardiográfico a largo plazo de los pacientes tratados es clave para la prevención y tratamiento de las eventuales recurrencias24.
ConclusionesLa IM es una de las valvulopatías más frecuentes, su incidencia aumenta con la edad y su diagnóstico condiciona un peor pronóstico, en especial si permanece sin el tratamiento óptimo. En los años venideros se prevé un aumento del número de casos debido al envejecimiento de la población. Se trata de una entidad infradiagnosticada, sobre todo entre pacientes oligosintomáticos. El diagnóstico en fase tardía de la enfermedad implica mayor remodelado ventricular izquierdo, mayor riesgo quirúrgico y, en definitiva, peor pronóstico. El único tratamiento es la intervención sobre la válvula mitral, ya sea mediante técnica quirúrgica, siendo la reparación mitral el procedimiento de elección, o mediante los recientemente desarrollados procedimientos percutáneos, por ahora, en casos seleccionados. El óptimo tratamiento en cada caso debe ser evaluado por un equipo multidisciplinar y realizado en función de la evidencia científica disponible representada en las guías vigentes de práctica clínica. A pesar de los excelentes resultados descritos y del impacto de la intervención sobre la supervivencia y calidad de vida de estos pacientes con IM, se trata de una enfermedad muy infratratada.
Existen puntos de mejora a lo largo del flujo que sigue el paciente desde su diagnóstico hasta su tratamiento y seguimiento posterior. Es esencial concienciar a la población general de los síntomas y las implicaciones pronósticas de las enfermedades valvulares ya que ello puede repercutir en una consulta temprana al sistema sanitario y, finalmente, una mayor tasa de diagnóstico en fases tempranas. Por parte del estamento médico, en especial médicos de familia y cardiólogos, se debe mantener siempre el grado de sospecha clínica y, paralelamente, aumentar el uso del estetoscopio en la práctica clínica habitual, de forma específica en pacientes asintomáticos con el objetivo de mejorar el diagnóstico precoz. Tenemos que asegurar que todos los pacientes, independientemente de su contexto clínico, obtengan el tratamiento más adecuado, haciendo especialmente hincapié en los pacientes con IM secundaria ya que son el subgrupo que globalmente menos se adecua al seguimiento de las guías terapéuticas y más infratratado se encuentra. Finalmente, cabe remarcar que disponemos de las herramientas para mejorar tanto el diagnóstico como el tratamiento y el seguimiento de los pacientes con IM, y por ello es un trabajo colectivo que tenemos la obligación de realizar para mejorar la atención médica de nuestra sociedad (fig. 1).
Consideraciones éticasSe trata de un artículo de revisión sin participación de pacientes, por lo que no aplica la solicitud de consentimiento informado de ningún tipo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.