Son múltiples los hallazgos que en los últimos años han mejorado significativamente no solo el entendimiento de la insuficiencia mitral, sino también su diagnóstico y manejo. Entre ellos destacan la caracterización genética y arritmogénica del prolapso mitral, las nuevas técnicas avanzadas de imagen que permiten cuantificaciones precisas y análisis de flujos, o la diversificación y adaptación de las técnicas de reparación. Sin duda alguna, el desarrollo de la cirugía mitral reparadora en los centros de referencia ha cambiado de manera radical el pronóstico clínico de aquellos pacientes con insuficiencia mitral severa. La importancia y preponderancia de estos centros es ya una realidad reconocida en todos los consensos de expertos, y por supuesto, en las guías clínicas actuales. Particularmente, cuando hablamos de aquellos pacientes con insuficiencia mitral severa que permanecen asintomáticos. Sin embargo, la idiosincrasia y la estructura organizativa de los centros de referencia en reparación mitral permanecen poco conocidas. La siguiente revisión clarifica y establece todas y cada una de las condiciones esenciales que debe reunir un centro de referencia, y demuestra la relación directa entre el volumen quirúrgico de estos y la calidad de la reparación mitral.
During the last decade, several findings have significantly changed the understanding, prognosis, and management of mitral valve regurgitation including genetic and arrhythmogenic characterization of mitral valve prolapse, new advanced imaging techniques that allow precise quantification and flow analysis, and the adoption and spread of repair techniques. Without doubt, the development of mitral valve repair in reference centers has radically changed the clinical prognosis of patients with severe mitral regurgitation. The key role of these centers is already a reality in every expert consensus, and of course, in every cardiovascular guideline. Particularly if we talk about asymptomatic mitral valve regurgitation. However, the clinical philosophy and structure of reference centers still remain unknown for many physicians. The following aims to clarify and establish every requirement to have a reference center and also demonstrates the strong link between surgical volume and repair durability.
El prolapso de la válvula mitral, definido como atrialización de una o ambas valvas, más allá del anillo durante sístole, es un trastorno común que afecta a cerca del 3% de la población general1. Aunque tradicionalmente se considera una afección benigna «billowing», cuando el prolapso conlleva un desplazamiento anormal o deformación de la línea o zona de coaptación, se convierte en la principal indicación quirúrgica en pacientes con insuficiencia mitral severa2.
Cada vez son más los datos que conocemos sobre la insuficiencia mitral, en especial sobre su diagnóstico y manejo, pero con ello también son cada vez más las incógnitas3 (tabla 1). No obstante, la superioridad de la reparación mitral sobre el reemplazo, especialmente cuando se trata de insuficiencia mitral por enfermedad degenerativa, es un hecho más que contrastado por varios dogmas:
- 1)
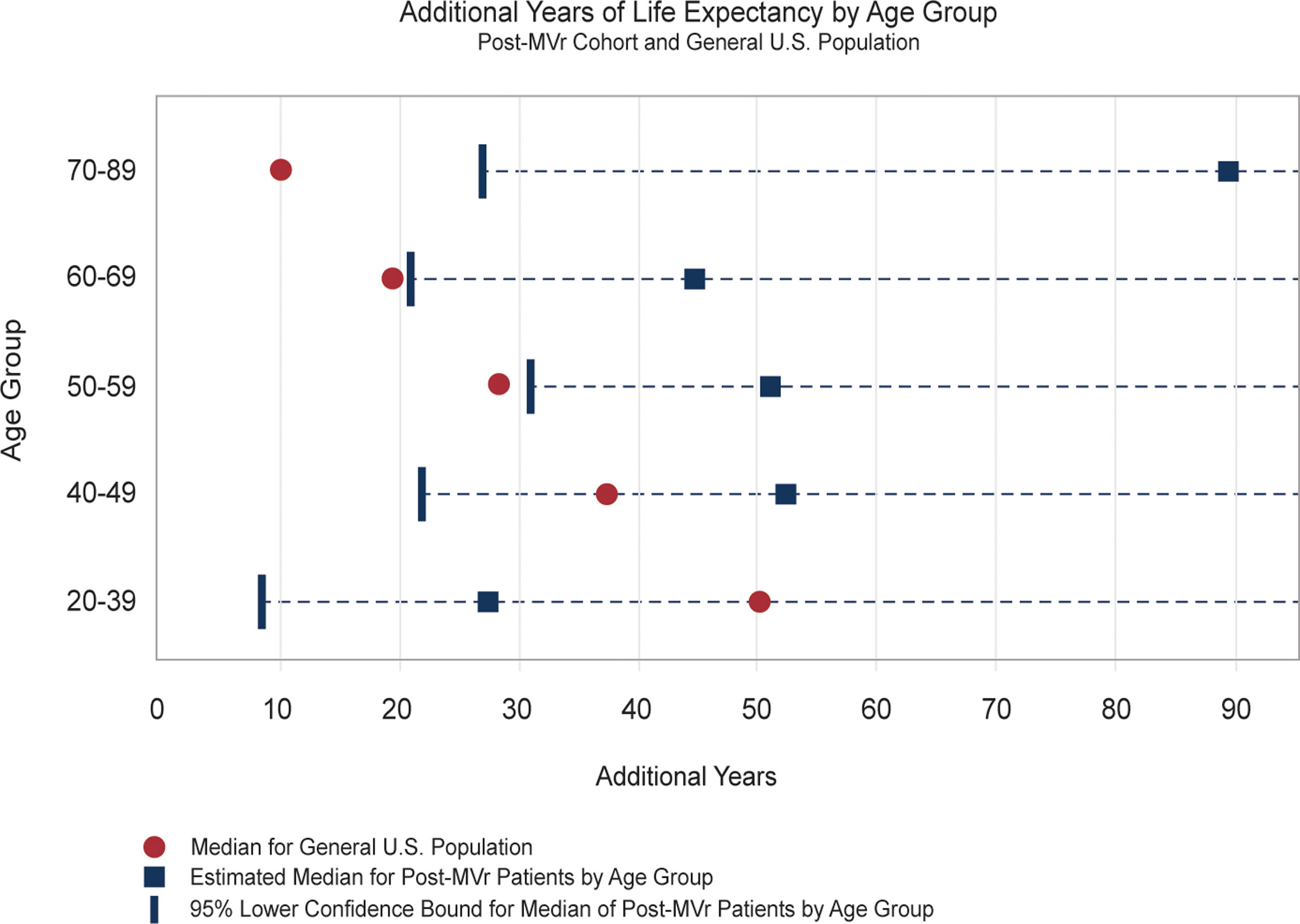
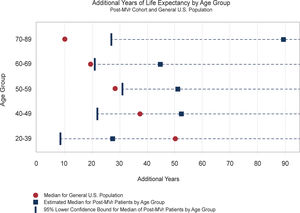
La reparación mitral otorga mejor supervivencia a corto y largo plazo, mejor calidad de vida gracias a la disminución de eventos adversos, mejor preservación del ventrículo izquierdo y mayor ausencia de endocarditis y complicaciones relacionadas con la anticoagulación4. Además, sabemos que la reparación mitral «devuelve» al paciente a la esperanza de vida de la población general5 (fig. 1).
Figura 1.Años adicionales de vida por grupos de edad tras reparación mitral. Adaptado de Watt et al.5.
MVr: reparación mitral, U.S.: EE. UU.
(0.19MB). - 2)
Se ha demostrado que la reparación de la válvula mitral es posible en el 99% de los pacientes con enfermedad degenerativa, especialmente en centros con vasta experiencia6. Por ello, tanto los consensos de expertos como las guías clínicas abogan ya por una intervención temprana para aquellos pacientes con insuficiencia mitral severa asintomática7,8. El objetivo es evitar cualquier grado de disfunción ventricular (fracción de eyección por debajo del 60%) y la aparición de condiciones como la fibrilación auricular o la hipertensión pulmonar9. Sin embargo, como condición sine qua non, esta cirugía debe ser realizada en un centro con una probabilidad de reparación por encima del 95%10.
- 3)
La reparación de la válvula mitral se puede lograr con una mortalidad < 1%11.
Futuras incógnitas acerca del diagnóstico y manejo de la insuficiencia mitral
| La historia natural del prolapso mitral sigue desconocida, ¿con qué frecuencia ocurre la muerte súbita cardiaca en pacientes con enfermedad de Barlow? |
| La insuficiencia mitral que progresa paulatinamente es fundamentalmente asintomática y no hay programas de screening dirigidos; a menudo, los síntomas son una señal de disfunción ventricular establecida. |
| En pacientes de ≥ 50 años, la insuficiencia mitral severa conlleva un exceso de mortalidad del 6% anual, ¿cuándo se produce la descompensación y disfunción del ventrículo izquierdo? |
| Algunos pacientes tienen insuficiencia mitral moderada a severa con función ventricular conservada durante décadas, ¿cuáles son los predictores de disfunción ventricular para prevenir la progresión? |
| La reparación quirúrgica de la válvula mitral tiene como objetivo prevenir la disfunción ventricular, pero uno de los desencadenantes quirúrgicos más importantes es la misma disfunción ventricular |
| La codependencia entre el anillo de la válvula mitral y el aparato subvalvular (incluyendo los músculos papilares y el ventrículo izquierdo) puede contribuir a la propia remodelación y disfunción del ventrículo. |
| La simplificación de las técnicas quirúrgicas gracias a la adopción generalizada del uso de neocuerdas ha resultado en mayores tasas de reparación, ¿abandonaremos por completo las técnicas resectivas? |
| La enfermedad fibroelástica sin degeneración mixomatosa, con mucha menos dilatación anular y más frecuente en pacientes añosos con ventrículos más frágiles, es quizás la que podríamos tratar con nuevos dispositivos como Harpoon o Neochord. ¿Será esto una realidad a pesar de la contradicción etiológica? |
| ¿Serán los centros de referencia la próxima víctima de los avances percutáneos? Es ya una realidad, que a pesar de los resultados decepcionantes del «TEER» en pacientes con enfermedad degenerativa, el estudio MitraClip REPAIR MR randomizará candidatos quirúrgicos a cirugía de reparación o «TEER». |
| ¿Incluirá el estudio MitraClip REPAIR MR a cirujanos de centros de referencia tan experimentados como los cardiólogos intervencionistas que llevarán a cabo el «TEER»? |
| De manera sorprendente, las guías clínicas actuales incluyen dos nuevas observaciones 1) La insuficiencia mitral por fibrilación auricular Type I y la insuficiencia mitral isquémica Type IIIB aparecen prácticamente agrupadas como una misma identidad. 2) Potencialmente desaparecen las indicaciones quirúrgicas para la insuficiencia mitral secundaria, ¿qué ocurrirá con aquellos pacientes sintomáticos con una fracción de eyección > 50%? |
TEER: transcatheter edge-to-edge repair.
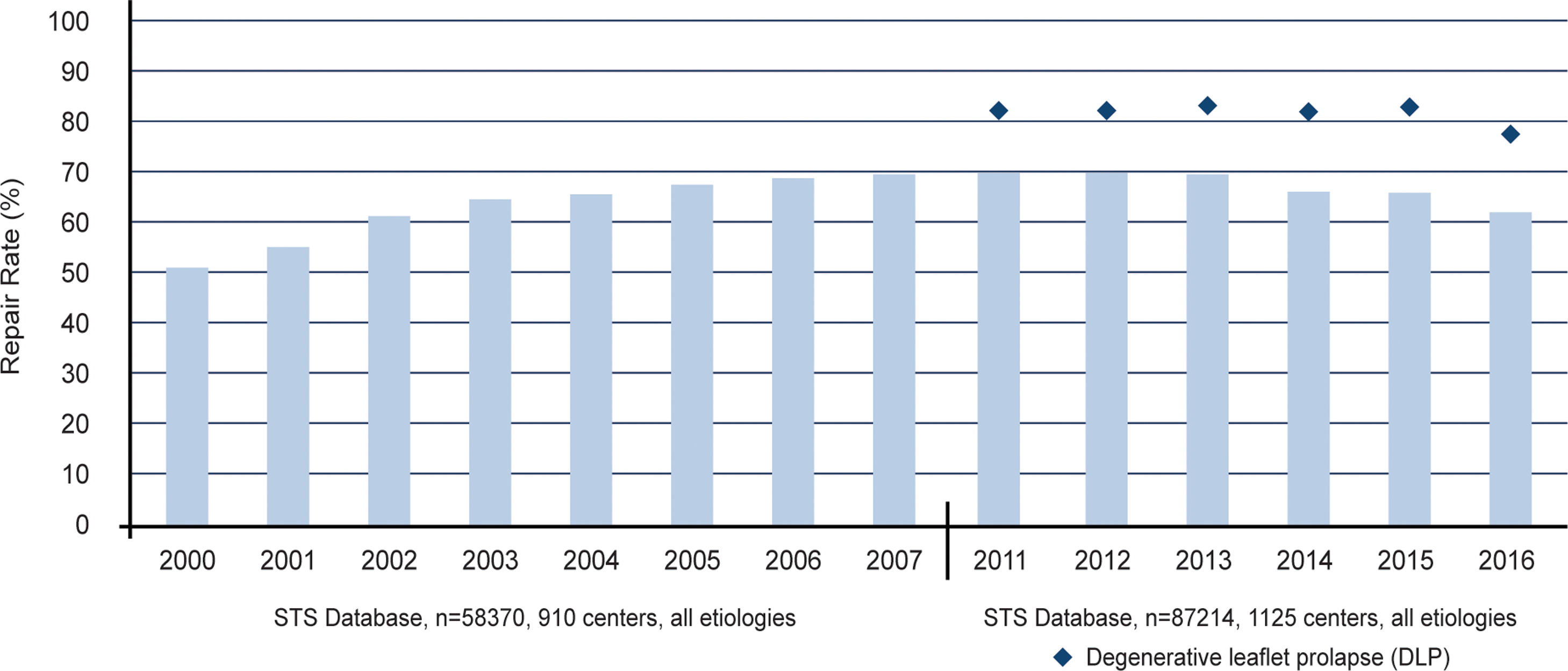
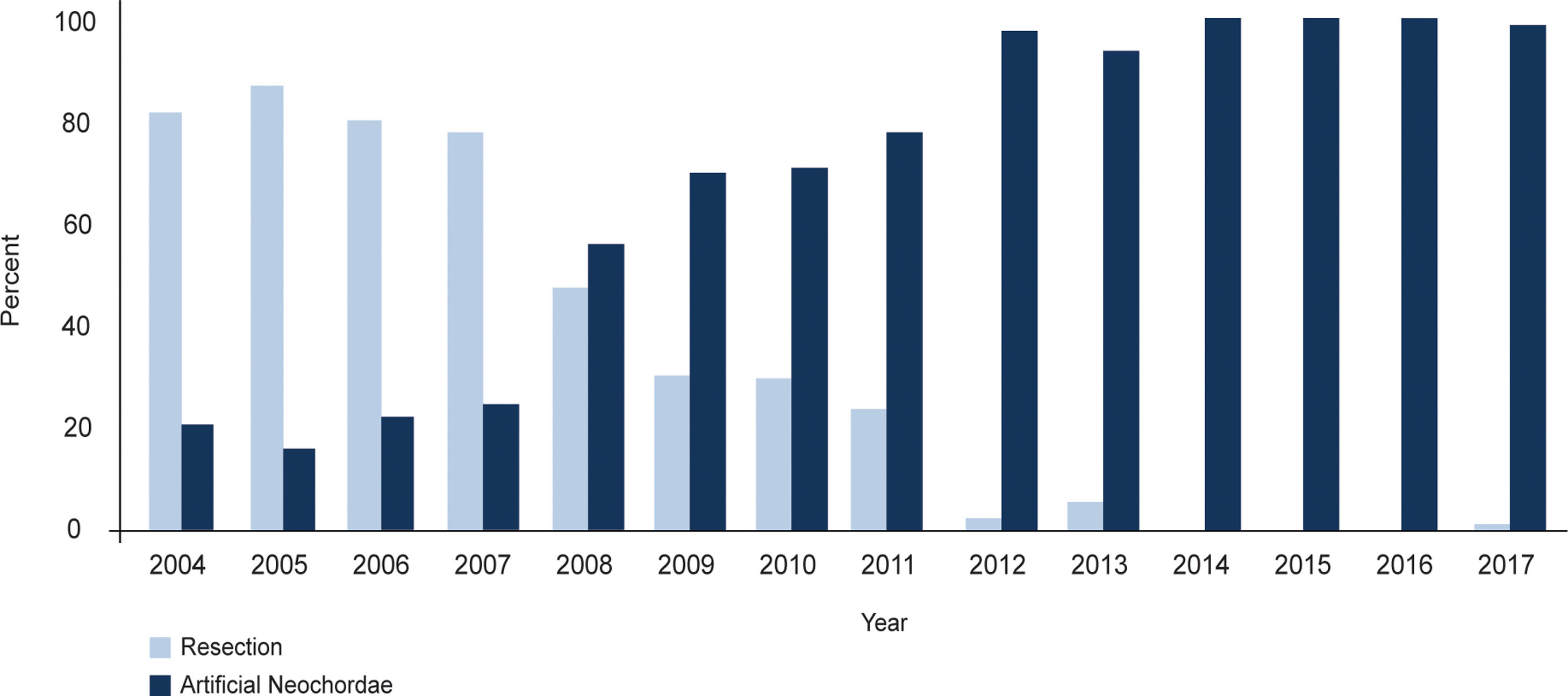
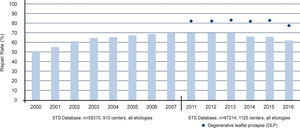
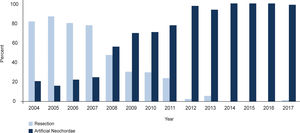
Sin embargo, pese a la continua publicación de datos más y más contundentes sobre la reparabilidad del prolapso mitral, solo dos tercios de aquellos pacientes con enfermedad degenerativa reciben una reparación12 (fig. 2). Aunque la simplificación de las técnicas de ha facilitado una mayor adopción de esta14 (fig. 3), la comunidad quirúrgica sigue teniendo la obligación de investigar cuáles son las causas de la brecha y, a través de la literatura, sugerir un medio para mejorar la atención a aquellos pacientes que todavía reciben un reemplazo, un tratamiento evidentemente inferior.
Adaptación progresiva del uso de neocuerdas para la reparación mitral en un centro de referencia. Adaptado de Pasrija et al.13.
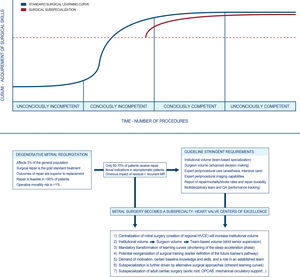
Todo prolapso mitral es reparable, y cada vez son más los centros especializados que publican tasas de reparación cercanas al 100%. Así, el desafío inmediato para los cirujanos es cómo garantizar esa calidad a medida que el campo avanza hacia una intervención más temprana15. Un cirujano cardiovascular realiza un promedio de 10 cirugías mitrales por año16. Con dicho volumen, es difícil perfeccionar y mantener la reparabilidad quirúrgica. Aunque muchos autores piensen que la reparación mitral no es para todos los cirujanos, la realidad es que sí que lo puede ser. Sin embargo, aquel cirujano que decida especializarse en este tipo de cirugía debe: a) encontrar un mentor con experiencia con el que pueda aplicar el modelo de cocirugía; y b) mantener un volumen estable para proporcionar los mejores resultados.
Es un hecho que los cirujanos «de toda la vida» se han enorgullecido al hablar de su capacidad para poder operar cualquier tipo de dolencia o lesión cardiovascular. Pero la rápida evolución de las técnicas quirúrgicas, y por qué no, también de las percutáneas, ha dado paso a una creciente exigencia de resultados en todos y cada uno de los campos de la especialidad. No olvidemos que la cirugía cardiovascular es la especialidad más auditada que existe. Por ello, el cirujano que sabe y puede operarlo todo puede haberse convertido ya en un ideal utópico y anticuado. Numerosos autores han defendido que «el que sabe de todo, no sabe de nada» o que «el que mucho abarca, poco aprieta». Sin necesidad de irnos a estos extremos, la realidad es que las subespecialidades en cirugía cardiovascular han llegado para quedarse y la cirugía mitral es una de ellas17.
La excelencia requiere de constancia y mucho entrenamiento, mucha repetición, al igual que ocurre en cualquier deporte profesional. Y esto solamente puede darse mediante la subespecialización. Actualmente, los residentes estadounidenses deben escoger entre áreas particulares de interés tras el entrenamiento básico, como, por ejemplo, cirugía aórtica, insuficiencia cardiaca, cirugía congénita o pediátrica o técnicas percutáneas. Bajo mi punto de vista, los cirujanos adjuntos deberían hacer lo mismo, agregando además la cirugía mitral a esta lista. Con este objetivo, subespecializar la reparación mitral, ya son varios los centros que acumulan un gran volumen de cirugía mitral y han desarrollado programas educativos que incluyen cursos, rotaciones electivas y talleres prácticos.
La lesión más frecuente que se encuentra en la enfermedad degenerativa de la válvula mitral es el prolapso de la valva posterior, que representa alrededor del 70% de los casos18. En este escenario en particular, la resección limitada y/o la resuspensión de la valva siguen siendo las técnicas más populares y establecidas con tasas de reparación cercanas al 90% en los centros de referencia. Así, entiendo que muchos cirujanos no compartirán nuestra visión y pensarán que cualquiera puede reparar un «simple prolapso de la valva posterior». Sin embargo, debemos hacer hincapié en los datos publicados por The Society of Thoracic Surgeons que sugieren que la mayoría de los cirujanos estadounidenses no llegan a acumular un volumen mitral superior a cinco casos anuales, con el consiguiente déficit de habilidad19. Además, el prolapso posterior no siempre es tan simple y podemos encontrar calcio, fibrosis, o simplemente la ausencia severa de fibrilina (fragilidad y disponibilidad limitada de tejidos), que en muchas ocasiones no permite margen de error alguno20. A esto podemos también sumar la posible aparición de movimiento sistólico anterior y/o la aparición de jets residuales, problemas cuya solución requiere de un nivel de experiencia importante.
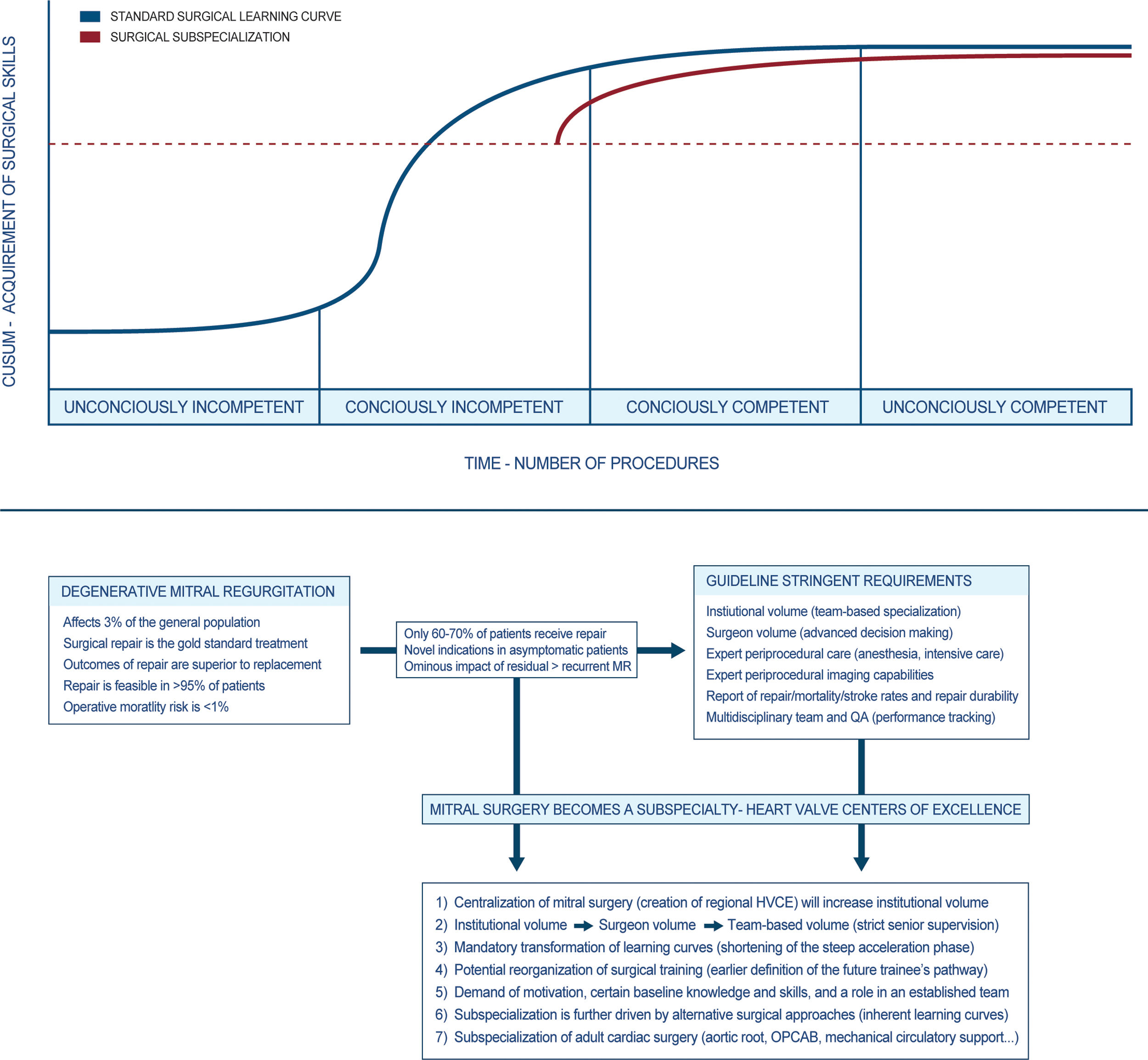
Uno de los problemas idiosincráticos de abogar por la subespecialización en cirugía mitral y la referencia de pacientes a cirujanos con experiencia es la carga política que esto conlleva. ¿Por qué? Porque a menudo son los propios cirujanos con volumen importante los únicos que sostienen este patrón de derivación, en aras de ayudar a la calidad asistencial del paciente. Pero para muchos, dicha recomendación puede teñirse de tintes egoístas o interesados que no ayudan ni al paciente ni a la comunidad cardiológica. Además, hay autores que defienden que la centralización de ciertos procedimientos conlleva una «despoblación quirúrgica» de áreas geográficas donde la atención no es tan especializada. No les falta razón. Pero el proceso de transformación está claro y se divide en dos fases: a) primero se procede a la centralización de la cirugía mitral en futuros centros de referencia y b) cirujanos de todas las áreas geográficas (residentes y adjuntos) encuentran en estos centros las oportunidades (modelo de cocirugía) para trabajar con cirujanos expertos en válvula mitral y desarrollan las habilidades necesarias para ofrecer las mejores tasas de reparación21 (fig. 4). Una vez sucede esto, cierto número de operaciones es necesario para mantener y desarrollar aún más la experiencia para afrontar casos complejos. Aunque haya cirujanos con poco volumen y alta selectividad que logran excelentes resultados y altas tasas de reparación, son varios los estudios que respaldan un volumen mínimo de 25 casos anuales durante al menos tres años22.
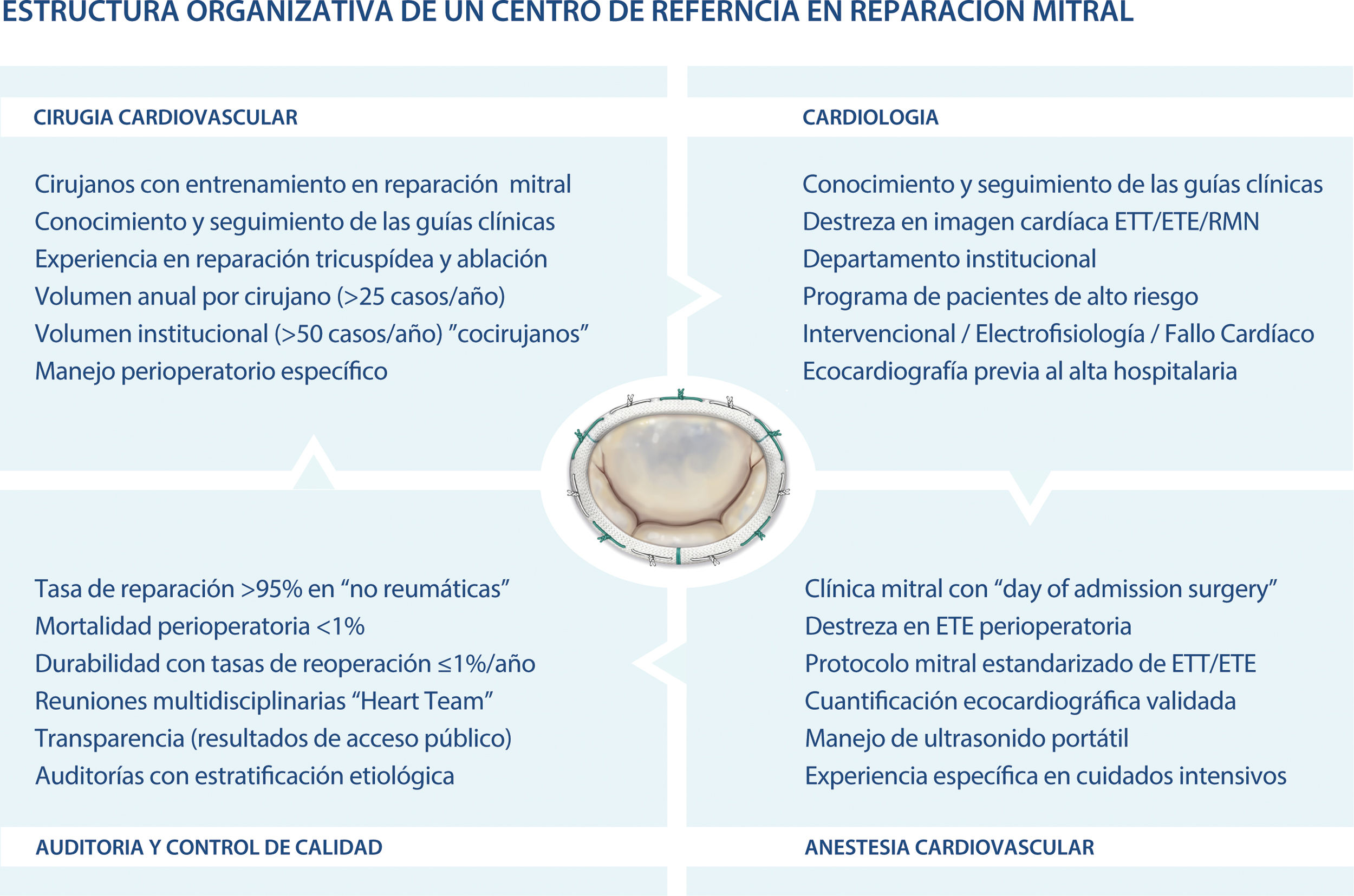
Estructura organizativa de un centro de referenciaLa obtención de resultados óptimos no requiere únicamente de un cirujano con habilidad. Si antes hemos destacado el hecho de que la cirugía cardiovascular es la especialidad más auditada que existe, cabe destacar también que es el campo donde más especialistas multidisciplinares participan en el cuidado de un paciente con un último responsable, el cirujano23. Por ello, el centro hospitalario debe además brindar la infraestructura adecuada, incluyendo no solo las facilidades y la tecnología, sino también el personal cualificado, entre ellos cardiólogos y anestesistas especializados en cirugía mitral. Adicionalmente, los centros hospitalarios deberían mantener o contratar a más de un cirujano con interés en cirugía mitral. Esto es cada vez más importante, ya que se ha demostrado que aquello cirujanos con un volumen marginal de pacientes logran mejores tasas de reparación si trabajan en una institución donde también hay cirujanos de gran volumen. La formación de equipos quirúrgicos y el modelo de cocirugía proporciona, sin duda, alguna un entorno mucho más «cómodo y seguro» para los cirujanos con menor experiencia. El trabajo en equipo no solo facilita concentrar un mayor volumen quirúrgico y, por lo tanto, mejores resultados, sino que además acelera la curva de aprendizaje de cada uno de sus miembros.
Un centro de referencia (o de excelencia) en cirugía mitral debe disponer de una estructura organizativa (fig. 5) para que un equipo multidisciplinario pueda proporcionar atención de vanguardia. El componente principal es el personal, que incluye un grupo de cirujanos con entrenamiento especifico y formación avanzada en cirugía mitral. Dicho grupo debe ser responsable de la «clínica mitral», que abarca el grupo actividades perioperatorias, incluyendo evaluación preoperatoria y pruebas o consultas requeridas, manejo intraoperatorio y cuidado avanzado y seguimiento. Todo el volumen de casos mitrales se concentra rutinariamente en el equipo y se sigue el modelo de cocirugía. Sin duda alguna, este modelo es uno de los factores determinantes de un centro de referencia. Dos cirujanos son partícipes de cada uno de los casos, uno de ellos con vasta experiencia, y el otro con menor experiencia, pero con varios años de entrenamiento en cirugía mitral, o bien con la experiencia básica en cirugía cardiovascular, pero con el fin de la subespecialización. Este modelo, obligatorio en algunos estados para procedimientos rutinarios como la cirugía coronaria, ha sido validado por varios estudios recientes. El resultado no podría ser mejor.
La consulta en los centros de referencia está más que estructurada y debe conllevar una revisión detallada de los estudios de imágenes con el paciente y familiares (se muestran las imágenes a los pacientes), así como el repaso claro a las guías de práctica clínica más actuales24. Aquellos pacientes catalogados de alto riesgo son derivados a uno o varios especialistas para complementar el proceso de decisión clínica (electrofisiología, insuficiencia cardiaca o neurología entre otros).
La disponibilidad de técnicas de imagen avanzada y especialistas que las analicen meticulosamente es la piedra angular de un centro de referencia25. Aunque muchas especialistas vean al cirujano mitral como el «mecánico del problema», la realidad es que un cirujano de un centro de referencia debe leer (no analizar, sino leer) los estudios avanzados prácticamente igual que los especialistas en imagen. ¿Por qué? Porque sin duda alguna muchos pacientes son referidos a la clínica mitral con indicaciones equívocas o para obtener una segunda opinión. Cuando esto ocurre, contar con cardiólogos o anestesistas expertos o interesados en ecocardiografía mitral quirúrgica es indispensable en todas las fases del curso perioperatorio. El deterioro ventricular secundario, potencialmente irreversible cuando este se diagnostica clínicamente, precisa de un seguimiento ecocardiográfico cuidadoso para establecer un diagnóstico subclínico. Por ello, la ecocardiografía se ha convertido en una herramienta determinante en el manejo de los pacientes con insuficiencia mitral. Además de evaluar parámetros geométricos ventriculares, en manos expertas, esta permite la documentación sistemática de la patología hallada en cada uno de los segmentos, que juntamente con el tipo de disfunción valvular debe proporcionar una idea precisa de la complejidad de dicha válvula a la hora de ser reparada. Esto es cada vez más relevante a medida que aumenta el número de pacientes asintomáticos. En consecuencia, el estudio ecocardiográfico previo a la referencia del paciente es crucial para lograr una reparación mitral efectiva, y debe también condicionar a cardiólogos, expertos en imagen cardiaca y cirujanos a la hora de referir al paciente a aquellos especialistas con la habilidad necesaria para afrontar cada una de las lesiones encontradas.
En manos expertas, el examen sistemático de la válvula mitral mediante ecocardiografía transtorácica debería predecir de forma fiable su reparabilidad. Sin embargo, cada vez son más los centros que optan por un examen transesofágico, particularmente en casos complejos, antes de derivar a sus pacientes a una evaluación quirúrgica26. La representación ecocardiográfica de la válvula mitral debe aportar una información generalizada (patología anterior, posterior o bilateral) y segmentada de las valvas (análisis de cada uno de los segmentos de manera individual), identificar el exceso o la escasez de tejido en los velos (diferenciación etiológica), evaluar las dimensiones anulares, detallar el estado del aparato subvalvular, así como estimar la resistencia ventricular. Para ello, el examen sistemático debe incluir cuatro proyecciones transesofágicas (cuatro cámaras, comisuras, dos cámaras y eje largo), así como una proyección gástrica (eje corto).
En la actualidad, la tomografía axial computarizada de tórax sin contraste se usa para detectar calcificación aórtica en todos aquellos pacientes mayores de 65 años y, obviamente, en todas las reoperaciones con el fin de planificar la reentrada y las estrategias de canulación. La resonancia magnética cardiaca está reservada para pacientes con miocardiomiopatías, ya que ayuda de manera importante a evaluar el riesgo perioperatorio y a confirmar la candidatura del paciente.
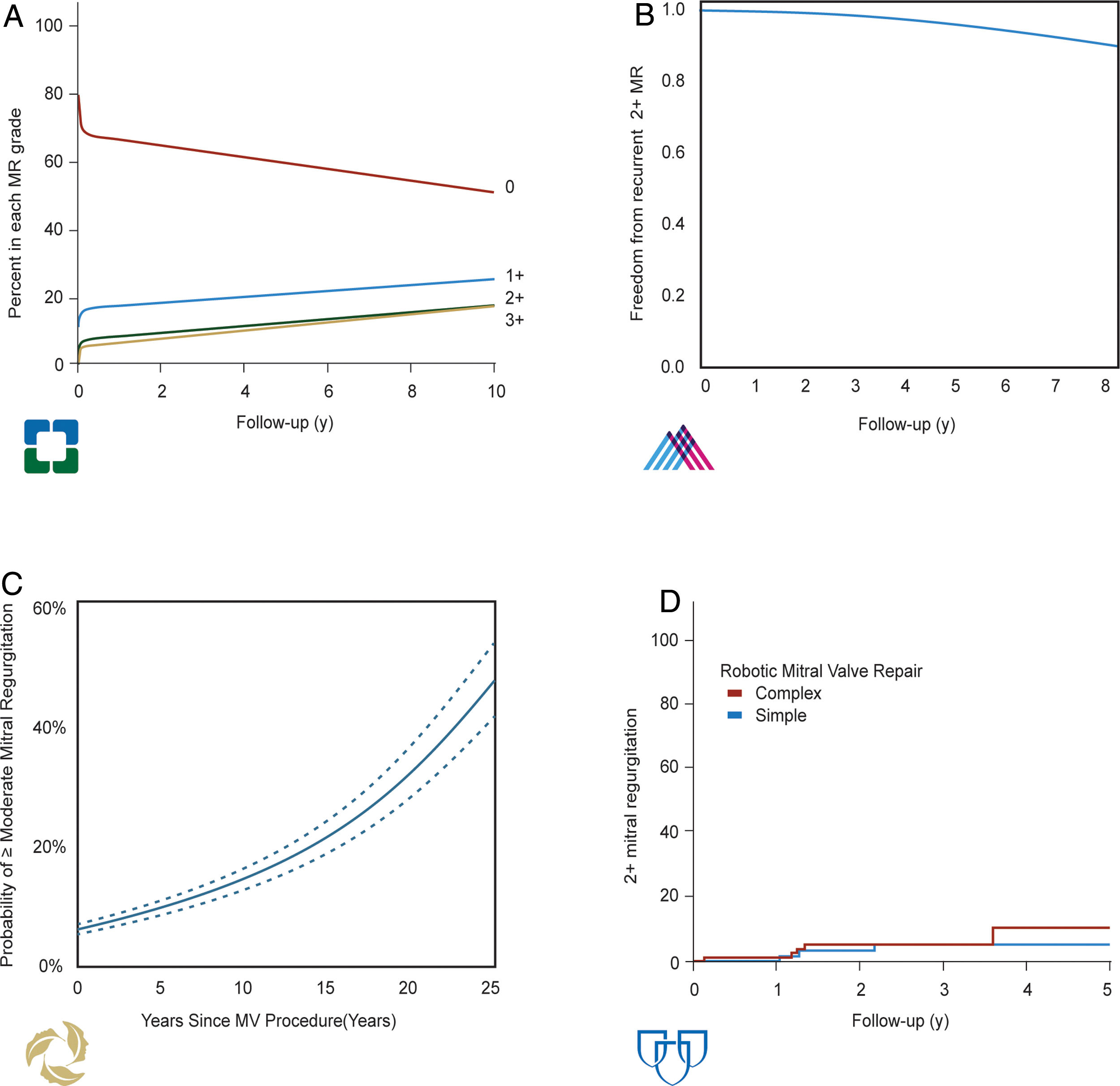
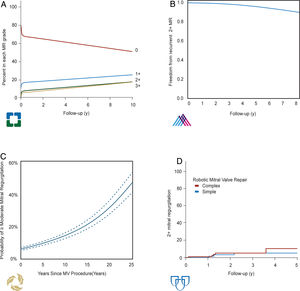
Resultados de referencia en centros de referenciaLa mortalidad perioperatoria de la reparación mitral es < 1% en la mayoría de las series contemporáneas, particularmente si se trata de enfermedad degenerativa. Además, la tasa anual de recurrencia de al menos insuficiencia mitral moderada a medio y largo plazo es de aproximadamente el 4%. Esta cifra baja al 1% o menos en centros de referencia con alto volumen quirúrgico (fig. 6). La falta de anuloplastia, las técnicas de acortamiento de cuerdas (ahora ya poco comunes, si no totalmente abandonadas), el prolapso de la valva anterior y, por supuesto, la ausencia de tejido, se asocian con tasas más altas de insuficiencia residual o recurrente.
El uso de una estrategia quirúrgica sistemática (mismo abordaje y técnicas de exposición) y un amplio espectro de recursos quirúrgicos para intentar la reparación en todas y cada una de las válvulas es el camino para lograr altas tasas de reparación. Desde un punto de vista analítico, suscribirse a una técnica (por ejemplo, el uso exclusivo de neocuerdas) o filosofía (por ejemplo, respetar tejido) podría tener un impacto negativo en las tasas de reparación, porque estas no serían aplicables a todo el espectro de lesiones de la enfermedad degenerativa, especialmente en la enfermedad de Barlow29.
Se ha demostrado que la mortalidad perioperatoria se ve afectada por varias variables, entre ellas la edad del paciente, la función ventricular, o la presencia de condiciones deletéreas como la fibrilación auricular o la hipertensión pulmonar. El riesgo promedio perioperatorio es de alrededor del 1% para los pacientes menores de 65 años, del 2% para aquellos de 65 a 80 años y del 4 al 5% para los mayores de 80 años. Brevemente, entre las cifras anatómicas que marcan el pronóstico tras cirugía mitral podemos destacar la presencia de una fracción de eyección < 60%, la clase funcional III o IV, un orificio regurgitante de 40 mm2 o más, un diámetro telesistólico > 40 mm y una dimensión de la aurícula izquierda > 55 mm30.
En cuanto a la durabilidad de la reparación mitral en centros de alto volumen, definida estrictamente como la ausencia ecocardiográfica de insuficiencia mitral al menos moderada (en contraposición a la ausencia de síntomas o necesidad de reoperación), se encuentra entre el 90 y el 95% a los cinco años. De manera práctica, podríamos decir que la tasa de recurrencia es de aproximadamente el 1% anual31. Si estratificamos las tasas de durabilidad por afectación preoperatoria de las valvas, aquellos pacientes con prolapso aislado de la valva anterior tienen una menor durabilidad, que oscilaría entre el 75 y el 85% a los cinco años32. Este hecho podría tener una posible explicación etiológica. Los pacientes con prolapso aislado de la valva anterior generalmente presentan enfermedad fibroelástica y tienen valvas delgadas con disponibilidad limitada de tejido. Después de la reparación, la superficie de coaptación no tan sólida y alta como en aquellos pacientes con un grado mínimo de degeneración mixomatosa, lo que afectaría de manera negativa a la reparación. Sería como comparar la altura de la superficie de coaptación tras cirugía de reparación de válvula aortica o de válvula mitral isquémica, ambas, frecuentemente, menores a los 8 mm deseados20.
El manejo quirúrgico de la enfermedad degenerativa de la válvula mitral ha evolucionado considerablemente, y con ello, el estricto control de calidad para evaluar los resultados. Ahora que existe quórum acerca de la superioridad de la reparación sobre el reemplazo y la necesidad de reparación en cada paciente con prolapso mitral, la atención se ha desplazado a aquellos factores que influyen en la viabilidad de la reparación y las tasas de mortalidad, entre ellos el volumen del cirujano y del centro hospitalario.
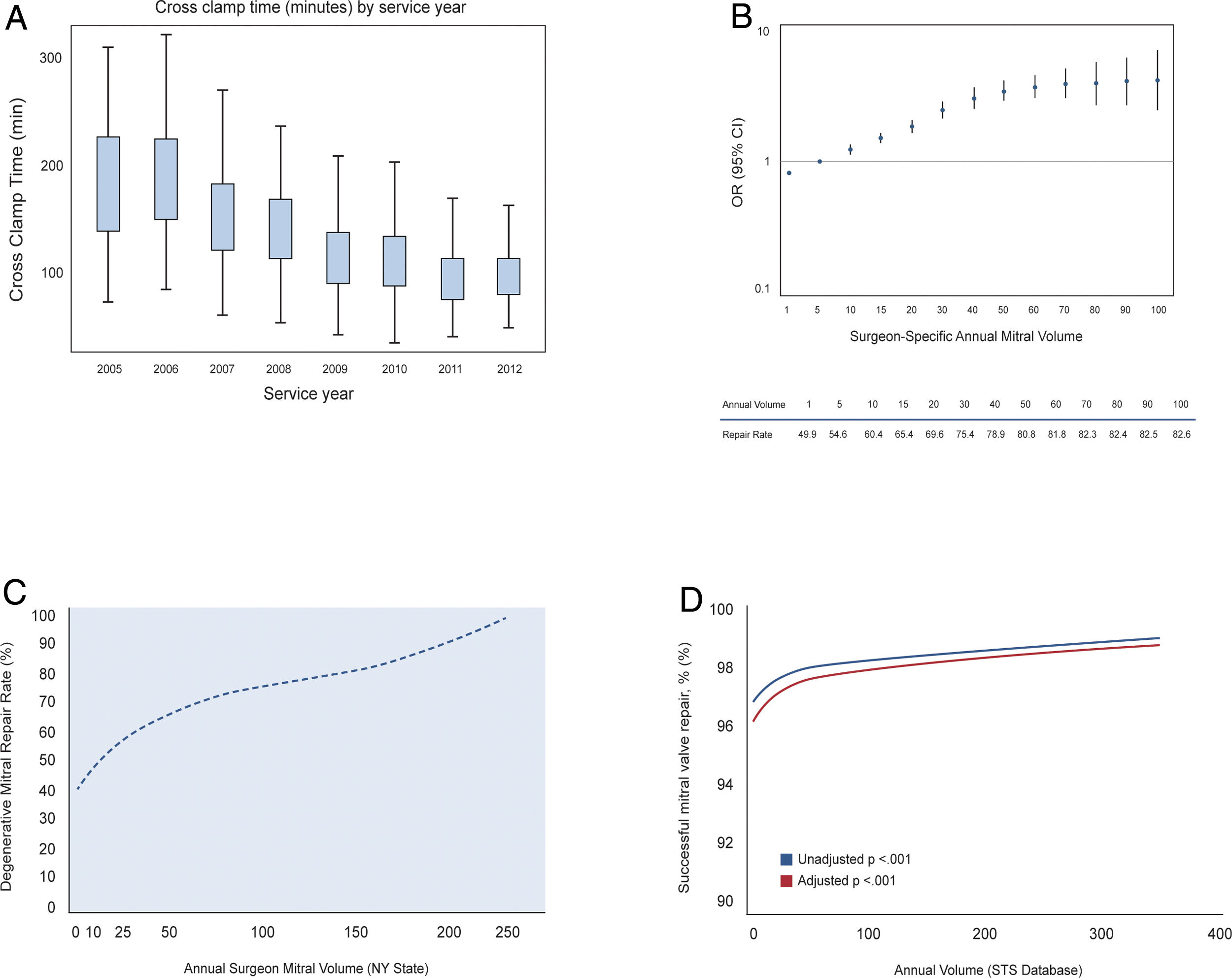
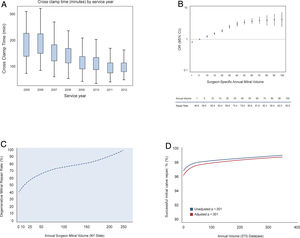
Si bien las tasas de reparación mitral han aumentado durante la última década y actualmente se acercan al 70%, la polarización del número de casos y de resultados sigue siendo evidente (fig. 7). Algunos cirujanos realizan cinco o menos reparaciones por año con tasas de reparación inferiores al 50%, especialmente en escenarios complejos como el prolapso anterior o de ambas valvas. Esto es así en todos y cada uno de los continentes. En el Reino Unido, el análisis de más de 5.000 casos sugirió un impacto significativo del volumen del cirujano en las tasas de reparación de la insuficiencia mitral degenerativa35. Curiosamente, las tasas de reparación en la mayoría de los centros de alto volumen fueron tan bajas como en los centros de alto volumen, alrededor del 36%, y solo tres centros de referencia tuvieron tasas de reparación superiores al 85%. Uno de los primeros informes institucionales que demostró la implicación del volumen individual del cirujano en las tasas de reparación se publicó en el 2008. En un artículo que generó gran debate político y ético por ser el primero, Gillinov et al. observaron que algunos cirujanos eran mucho más propensos que otros al reemplazo en pacientes con enfermedad mitral degenerativa36. Desde entonces, varios autores han enfatizado la correlación exponencial entre el volumen del cirujano y las tasas de reparación, la calidad de la reparación y, por supuesto, los tiempos de clampaje aórtico. El análisis más reciente de la base de datos nacional de los EE. UU. (Nationwide Inpatient Sample) incluyó a más de 50.000 pacientes y evidenció que el volumen individual del cirujano tenía un impacto en el 74% de las muertes perioperatorias en hospitales de bajo volumen37. Además, el volumen individualizado mostró una mejor correlación con las tasas de reparación que el volumen hospitalario. Si analizamos las últimas publicaciones podemos encontrar datos muy interesantes tanto a nivel estatal como nacional. En el estado de Nueva York, el número de casos por cirujano está alrededor de 10 por año (con un rango de 1-230 casos), con una tasa de reparación del 55%22. Si analizamos el subgrupo de pacientes con enfermedad degenerativa, la tasa de reparación únicamente sube hasta el 67%. Obviamente, se vio que cuantos más casos tiene un cirujano mejor es la calidad de la reparación (48% en cirujanos con un volumen < 10 casos anuales vs. 77% para aquellos con un volumen de > 50 casos anuales). La mortalidad perioperatoria y la durabilidad de la reparación también mejoraban si el cirujano realizaba al menos 25 cirugías mitrales por año. Finalmente, el estudio más reciente por Badhwar et al. investigó en la base de datos de The Society of Thoracic Surgeons la influencia del volumen institucional y del cirujano en los resultados globales de la cirugía mitral, tanto reparación como reemplazo19. Tras examinar más de 55.000 casos, 1.094 hospitales y 2.410 cirujanos, se contrastó una vez más que el volumen conlleva mejores tasas de reparación y una menor morbilidad y mortalidad perioperatoria a los 30 días y a un año de la cirugía.
A) Acortamiento progresivo de los tiempos de clampaje durante reparación mitral. Adaptado de Wiener et al.33. B) Mejora de las tasas de reparación mitral acorde al volumen quirúrgico individual. Adaptado de Bolling et al.34. C) Tasas de reparación mitral de acuerdo con el volumen del cirujano en el estado de Nueva York. Adaptado de Chikwe et al.22. D) Tasas de reparación mitral en EE. UU./STS Database. Adaptado de Badhwar et al.19.
La subespecialización de la cirugía cardiovascular del adulto ha llegado para quedarse, tal y como ocurrió en su día con la cardiología. La cirugía de la válvula mitral está entre estas subespecialidades y el modelo de centro de referencia y cocirugía ganará terreno a medida que el campo avanza hacia una tasa de reparación del 100% en la enfermedad degenerativa, una intervención más temprana en pacientes asintomáticos con ventrículos preservados, se perfeccionan las terapias transcatéter, se someten pacientes más añosos y, por lo tanto, de mayor riesgo, y por último, las auditorías de resultados se vuelven cada vez más férreas y exigentes. La centralización de la cirugía mitral puede llevar a una «despoblación quirúrgica» de áreas geográficas donde la atención no es tan especializada si el proceso de transformación no se completa en su totalidad, y posteriormente, se mantiene el volumen institucional e individual de cada cirujano. Se ha demostrado que un volumen mínimo de 25 casos anuales durante al menos tres años es el mínimo requerimiento para lograr tasas de reparación por encima del 70%.
FinanciaciónNo hay financiacion alguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.