Obesidad y Reflujo Gastro Esofágico
More infoLa enfermedad por reflujo gastroesofágico (ERGE) es una afección compleja y de las más frecuentes en la población general. La asociación con la obesidad está claramente definida desde un punto de vista epidemiológico, ya que hasta un 40% de los pacientes con sobrepeso y obesidad presentan reflujo. Muchos de los factores de riesgo de la ERGE son compartidos y especialmente frecuentes en pacientes con obesidad. La fisiopatología que explica esta correlación es compleja y multifactorial, e incluye aspectos relacionados con la fisiología de la motilidad, así como con alteraciones anatómicas. Las alteraciones del esfínter esofágico inferior, el aumento del gradiente transdiafragmático, los cúmulos patológicos de grasa y la elevada tasa de hernia de hiato que aparece con el sobrepeso serán los principales factores que expliquen esta correlación. También otros factores, como alteraciones en la ingesta o enfermedades asociadas, se ha visto que tienen un peso importante. En resumen, se trata de una suma de factores más que de un solo factor lo que explicaría la fisiopatología del ERGE en la población con obesidad.
Gastroesophageal reflux disease (GERD) is a complex entity and one of the most frequents in general population. Association of GERD with obesity is clearly defined from an epidemiological point of view, where up to 40% of patients with overweight and obesity present reflux. Most of the risk factors associated to GERD are shared and especially frequent in patients with obesity. The pathophysiology that explain this correlation is complex and multifactorial, and includes both aspects related to physiology of motility, and anatomic changes. The malfunction of the lower esophageal sphincter, the greater transdiaphragmatic pressure gradient, pathological accumulation of fat and the high rate of hiatal hernia that comes with overweight will be the main factors that explain this correlation. Other factor like pathological eating habits or obesity related diseases have also an important role. In summary, it is the sum of the factors more than just one of them what would explain the pathophysiology of GERD in obese population.
La enfermedad por reflujo gastroesofágico (ERGE) es una de las afecciones gastrointestinales más frecuentes en la población general1,2. Se describe que una proporción significativa de la población general presenta síntomas semanales de ERGE, y esto motiva que los fármacos inhibidores de protones sean una de las familias de medicamentos más consumidos. Es una enfermedad compleja y difícil de diagnosticar porque existen diferentes criterios, y porque la sintomatología presenta una gran discordancia con los hallazgos exploratorios3.
Fisiología y fisiopatología de la enfermedad por reflujo gastroesofágicoPara poder entender la fisiopatología de esta enfermedad es preciso comprender previamente la fisiología del esófago distal y de la unión gastroesofágica. El esófago mide aproximadamente 25cm y está compuesto de musculatura lisa y estriada. En el esófago cervical solo hay musculatura estriada, lisa en el abdominal y en el resto están ambas presentes. Durante la deglución la coordinación de estas musculaturas propulsa el bolo hacia el estómago4.
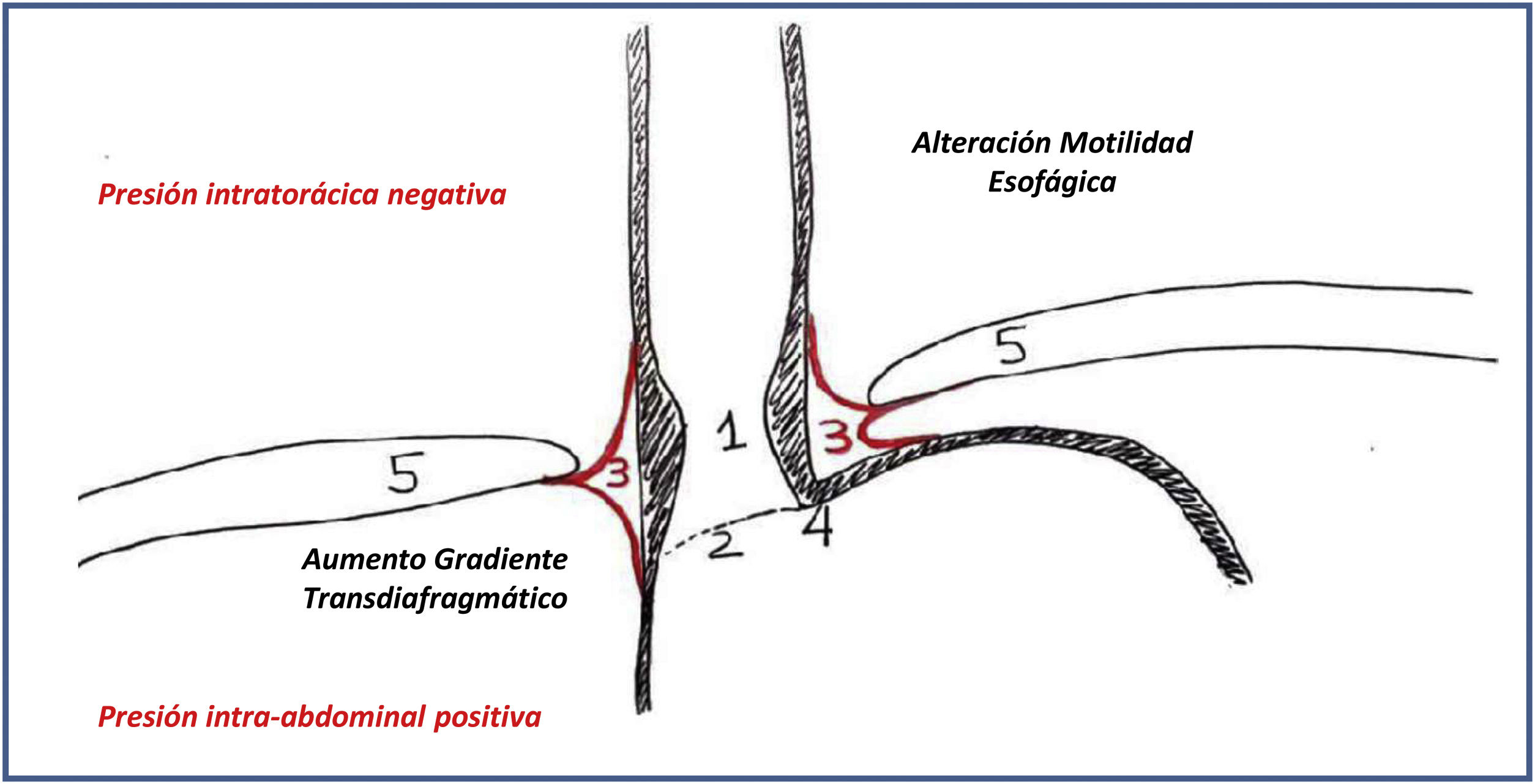
Los mecanismos antirreflujo son necesarios para preservar la mucosa esofágica del contacto con el pH ácido del contenido gástrico, para facilitar el correcto avance del bolo alimenticio y porque la presión torácica es negativa, al contrario que la abdominal, que es positiva, siendo el gradiente de hasta 10mmHg. En el esófago abdominal la musculatura lisa del esófago distal, junto con el esfínter esofágico inferior (EEI), constituyen uno de los mecanismos antirreflujo intrínsecos. Otros mecanismos extrínsecos son el esfínter diafragmático o crural, el ángulo de His, el ligamento frenoesofágico o la roseta mucosa de la unión esofagogástrica (UEG)5.
El EEI está formado por musculatura lisa circular que presenta un tono mantenido que mantiene el esfínter cerrado. La coordinación de los movimientos deglutorios y propulsivos de la musculatura esofágica, junto con la apertura controlada del EEI, permite el paso del alimento y evita el paso retrógrado del bolo, así como del contenido ácido gástrico5.
La principal anomalía que se objetiva en el ERGE es una disfunción de la UEG y de sus mecanismos antirreflujo6. Cuando se produce una inadecuada relajación del EEI que permite el paso de ácido hacia el esófago se inician los síntomas de reflujo. Pese a esta aparente sencilla explicación la función de barrera de la UEG está influenciada por múltiples factores, como la posición de la persona, los movimientos respiratorios, el contenido gástrico…
Patogénesis de la enfermedad por reflujo gastroesofágicoEn la patogénesis del ERGE se han descrito múltiples mecanismos, todos ellos entrelazados y sin poder determinar cuál de ellos es el más significativo. Los diferentes trabajos que evalúan esta fisiopatología se centran generalmente en la evaluación de uno u otro. Son escasos los estudios que los valoran de forma más global7. En esencia, la ERGE es el resultado del fracaso de los mecanismos antirreflujo que protegen el esófago del contenido gástrico nocivo8.
Los mecanismos fisiopatológicos del reflujo se pueden dividir en intrínsecos, extrínsecos, fisiológicos y secretorios (tabla 1).
Principales mecanismos fisiopatológicos
| Intrínsecos | Extrínsecos | Fisiológicos | Secretorios |
|---|---|---|---|
| Esfínter esofágico inferiorPermeabilidad esofágica | Crural diafragmáticoEsófago intraabdominalÁngulo de HisLigamento frenoesofágicoVálvula de Hill | Relajaciones transitorias del EEIPresión basal del EEIMotilidad esofágicaMotilidad gástrica | Acidez gástricaSalivaReflujo biliarSecreciones gástricasEnzimas digestivas |
Adaptada de Banting et al.8.
De todos los mecanismos previamente descritos existe consenso en reconocer que los más significativos son los que se detallan a continuación (fig. 1):
- -
Debilidad del EEI. La falta de tono del EEI facilita que el ácido gástrico pueda retornar hacia el esófago.
- -
Frecuencia alterada de las relajaciones transitorias del EEI. Este aspecto aparece en la gran mayoría de los pacientes aquejados de ERGE sin alteración anatómica asociada. Se define como una relajación del EEI independiente del proceso de deglución, no acompañado de peristalsis, junto con inhibición diafragmática, y junto a persistencia de la relajación del EEI tras la deglución.
- -
Alteraciones anatómicas de la UEG.
- •
La alteración de la válvula de Hill o solapa esofagogástrica es una causa generalmente poco reconocida. Está formada por la extensión intraabdominal del ángulo de His que se apoya en la curvatura menor gástrica y permite el paso unidireccional del bolo.
- •
La hernia de hiato es un mecanismo fundamental en la aparición de ERGE. El desplazamiento hacia el tórax de la UEG disrumpe el EEI y su funcionalismo. Además, el cambio de presiones extrínsecas dificulta los demás mecanismos intrínsecos y facilita el retorno del contenido gástrico hacia el esófago
- -
Trastornos de la motilidad esofágica. La disfunción de la peristalsis esofágica está directamente relacionada con la gravedad de la esofagitis. El nivel de exposición ácida del esófago tiene relación directa con la motilidad alterada o débil del mismo9.
- -
Alteraciones de la motilidad o vaciamiento gástricos.
Por otro lado, también se han descrito algunos factores de riesgo que se han asociado con la aparición de reflujo, entre los que destacan4:
- -
Historia familiar.
- -
Embarazo.
- -
Nivel educativo bajo.
- -
Tabaco.
- -
Alcohol.
- -
Obesidad.
- -
Diabetes.
- -
Comorbilidades cardiovasculares.
- -
Comorbilidades psiquiátricas.
- -
Comorbilidades gastrointestinales.
- -
Fármacos anticolinérgicos.
- -
Nitratos.
- -
Hernia de hiato.
- -
Dismotilidad esofágica.
- -
Vaciamiento gástrico retardado.
La obesidad es una de las grandes epidemias del siglo xxi. La correlación entre obesidad y ERGE tiene gran relevancia por la elevada prevalencia de síntomas relacionados con esta enfermedad en pacientes con sobrepeso y obesidad10, y porque pueden condicionar de forma significativa la indicación de cirugía bariátrica, ya sea en la indicación en sí misma como en la de la técnica quirúrgica. Los mecanismos fisiopatológicos no están claramente definidos, pero sí que podemos encontrar que la obesidad está claramente relacionada con muchos de los factores predisponentes a ERGE9.
Alteraciones de la motilidadEn los pacientes con sobrepeso, la alteración del EEI no siempre se observa, de hecho, algunos estudios revelan un mayor tono del EEI como mecanismo compensador en caso de sobrepeso8. Estos hallazgos igualmente son contradictorios en la literatura, ya que alguna serie describe justamente lo contrario11.
Por el contrario, sí que se ha observado un mayor número de episodios de relajación transitoria del EEI. Esta mayor tasa de episodios de relajación transitoria se ha asociado tanto con el índice de masa corporal (IMC) como con la circunferencia abdominal. El mayor consumo de grasas estimula la producción de secretina y colecistoquinina que promueven la relajación del EEI.
La alteración de la motilidad esofágica, evaluada mediante manometría de alta resolución, muestra que hasta un cuarto de los pacientes con obesidad pueden presentar algún tipo de alteración, principalmente en forma de obstrucción de vaciamiento12. Las enfermedades asociadas, alteraciones en la ingesta y otros factores pueden ser responsables de este hallazgo8.
Con todos estos hallazgos, los estudios manométricos sistemáticos en pacientes candidatos a cirugía bariátrica no se ha demostrado que tengan indicación13. Pese a que los síntomas sugestivos de ERGE se han correlacionado con mayor incidencia de estudios patológicos, todavía no se dispone de suficiente evidencia como para indicarlos de forma sistemática en esta población.
La cirugía bariátrica ocasiona alteraciones en la motilidad en mayor o menor medida en función de la técnica que se realice. Se abre aquí un debate sobre si la presencia de síntomas preoperatoria, la técnica quirúrgica a realizar y/u otros factores a determinar puedan ser suficiente motivo como para requerir estos estudios previos a la cirugía10.
Alteraciones anatómicasLa obesidad se correlaciona con un mayor perímetro abdominal, y esto condiciona un aumento de la presión intraabdominal y del gradiente transdiafragmático, ambos factores claramente relacionados con la aparición de ERGE. Además, es importante recordar que existe una clara asociación de la mayor prevalencia de hernia de hiato en los pacientes con sobrepeso.
El gradiente de presión transdiafragmática no se correlaciona con el IMC, sino más bien con la distribución del exceso de adiposidad14. La obesidad central (mayor circunferencia de cintura) es un factor crítico en el desarrollo de un mayor gradiente de presión transdiafragmática. Este factor se correlaciona también con un tránsito esofágico enlentecido. Pacientes con distribución periférica de la grasa no muestran tanta correlación con la aparición de ERGE.
La hernia de hiato puede aparecer hasta en un 40% de los pacientes con obesidad y sobrepeso15. Esta alteración anatómica inhabilita los principales mecanismos antirreflujo intrínsecos y extrínsecos. En este sentido, la elevada correlación entre ambas entidades hace que se recomiende de forma sistemática el uso de endoscopia digestiva alta de forma preoperatoria16.
Los cambios anatómicos del ángulo de His11 en los pacientes con sobrepeso, principalmente mediados por el cúmulo de grasa, modifican esta angulación y, junto los demás factores anatómicos y funcionales previamente descritos, ocasionan una mayor predisposición a la ERGE.
Otros factoresLos cambios hormonales que se correlacionan con el exceso de peso y con la dieta alterada de los pacientes con obesidad parecen tener también un papel en la patogénesis de la ERGE. Niveles elevados de leptina parecen correlacionar con mayor gravedad de la ERGE; en cambio, los niveles de ghrelina se correlacionan de forma inversa8,11. El exceso de consumo de grasas que suele aparecer en pacientes con obesidad incrementa la secreción de colecistoquinina, que induce la relajación del EEI y aumenta los episodios de relajación transitoria del mismo. También el mayor consumo de bebidas carbonatadas, grasas y otros alimentos menos saludables alteran la motilidad gastrointestinal, reduciendo el vaciado gástrico y facilitando los episodios de reflujo.
Entre los factores predisponentes a ERGE se ha descrito que enfermedades como la diabetes, o alteraciones en la ingesta son claros factores de riesgo. Los pacientes con sobrepeso y obesidad tienen hasta en un 25% asociada diabetes tipo 2 como parte de su síndrome metabólico17. La apnea del sueño también se ha correlacionado con una mayor frecuencia de ERGE. Se desconocen exactamente los mecanismos fisiopatológicos. Los episodios de reflujo en estos pacientes son característicamente más frecuentes durante la noche, por eso se sospecha que posiblemente puedan estar correlacionados con los cambios de presión en el tórax y en el abdomen que aparecen durante los periodos de apnea.
También hay una correlación entre la obesidad y el abuso de sustancias como alcohol y tabaco, ambas claros factores de riesgo de ERGE17. Igualmente, la obesidad es más frecuente también en estratos con menor nivel educativo y de ingresos.
En resumenLa relación fisiopatológica entre obesidad y ERGE es una entidad multifactorial, compleja y de la que todavía desconocemos muchos factores fisiopatológicos. El aumento de prevalencia de ERGE en los pacientes con exceso de peso se puede explicar tanto por alteraciones anatómicas como funcionales. Se trata de una suma de factores más que de un factor por encima de otro, siendo el exceso de peso y la acumulación anómala de grasa los factores desencadenantes de toda esta cadena.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.