El Complejo Hospitalario de Navarra, centro sanitario de tercer nivel, implementó a partir de 2016 un nuevo sistema de vigilancia y control de infecciones relacionadas con la asistencia sanitaria según metodología de la Red Nacional de Vigilancia Epidemiológica. Las infecciones del lugar quirúrgico constituyen uno de los efectos adversos más relevantes, siendo la cirugía de colon un procedimiento de vigilancia obligatoria. Este sistema permitirá al hospital conocer sus tasas de infección quirúrgica, contrastarlas periódicamente para vigilar su tendencia y compararlas con las de otras instituciones sanitarias nacionales y europeas.
MétodosCuatrocientos dieciséis pacientes intervenidos de colon durante 2017-2019 fueron estudiados prospectivamente durante su hospitalización y hasta los 30días post-cirugía y estratificados según el riesgo de infección quirúrgica mediante el «índice NHSN» (National Health Safety Network). Se realizó un análisis estadístico descriptivo univariante y se calculó la incidencia acumulada de infección de lugar quirúrgico, global y por subgrupos según factores de riesgo.
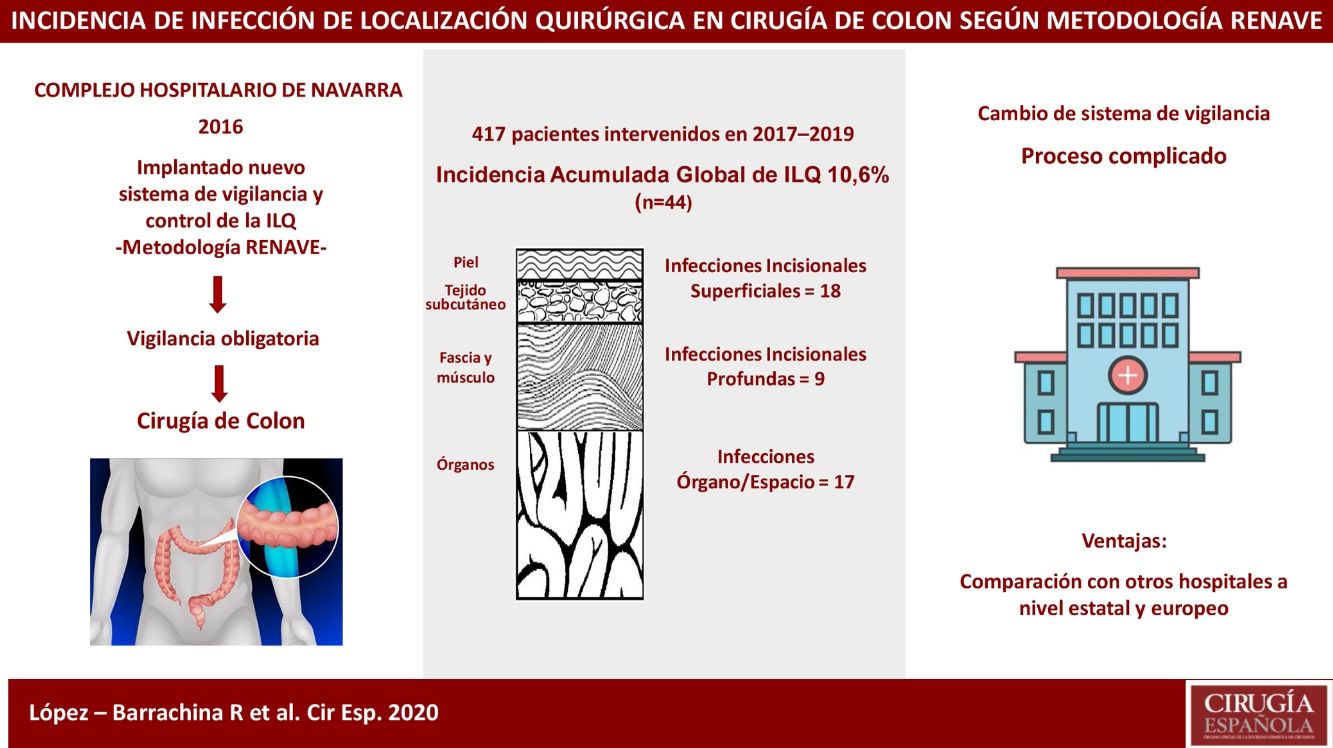
ResultadosLa incidencia acumulada global de infección del lugar quirúrgico fue del 10,6% (n=44), con mayor incidencia en subgrupos de alto riesgo quirúrgico: un 25,0% en la categoría2 del índice NHSN y un 42,9% en la categoría3.
ConclusionesLa incidencia acumulada de infección del lugar quirúrgico obtenida es similar a la calculada en otros estudios realizados en condiciones semejantes, pero existe una diversidad metodológica que hace compleja la interpretación.
Navarra Hospital Complex has renovated its healthcare-associated infections surveillance and control methods meeting the requirements of the Spanish National Epidemiologic Surveillance Network. Surgical site infections are one of the most relevant adverse outcomes, being the colon surgery one of the mandatory monitored procedures. This system will ease, not only the yearly estimation of the hospital surgical infection rates, but also its comparison at national and European levels.
Methods416 patients underwent surgery between 2017 and 2019. Clinical variables were gathered during the patient hospitalization and up to 30days from surgery, stratifying the cases by their NHSN (National Health Safety Network) surgical infection risk index. A univariant descriptive analysis was performed and outcome indicators were estimated.
ResultsThe cumulative incidence was 10.6%, with 44 cases. The rates were higher among the high-risk subgroups: 25.0% and 42.9%, respectively, for NSHN index categories2 and3.
ConclusionsThe incidence was similar to the ones found in other studies carried out in analogous conditions. However, the methodologic variability makes it difficult to compare results.
Los últimos datos del Centro Europeo de Control de Enfermedades (European Centre for Disease Prevention and Control [ECDC]) del estudio de prevalencia de las Infecciones Relacionadas con la Asistencia Sanitaria (IRAS) y uso de antimicrobianos (ECDC-PPS 2011-2012)1 realizado en 30 países europeos (incluido España) revelan que el 6% de los pacientes ingresados en un hospital adquieren al menos una IRAS. Del total de las 15.000 registradas, el 19,6% fueron infecciones de localización quirúrgica (ILQ), las segundas más frecuentes tras las respiratorias (23,5%). En el Estudio de Prevalencia de las Infecciones Nosocomiales en España (EPINE)2 de 2018 las ILQ constituyen la localización más frecuente, circunstancia que se repite ininterrumpidamente desde 2015. Esto convierte a las ILQ en uno de los efectos adversos asociados a la cirugía más relevantes, ya que aumentan la morbimortalidad, las estancias y los reingresos hospitalarios, la probabilidad de recibir cuidados en unidades de intensivos, los costes de la asistencia sanitaria y el sufrimiento de los pacientes3,4.
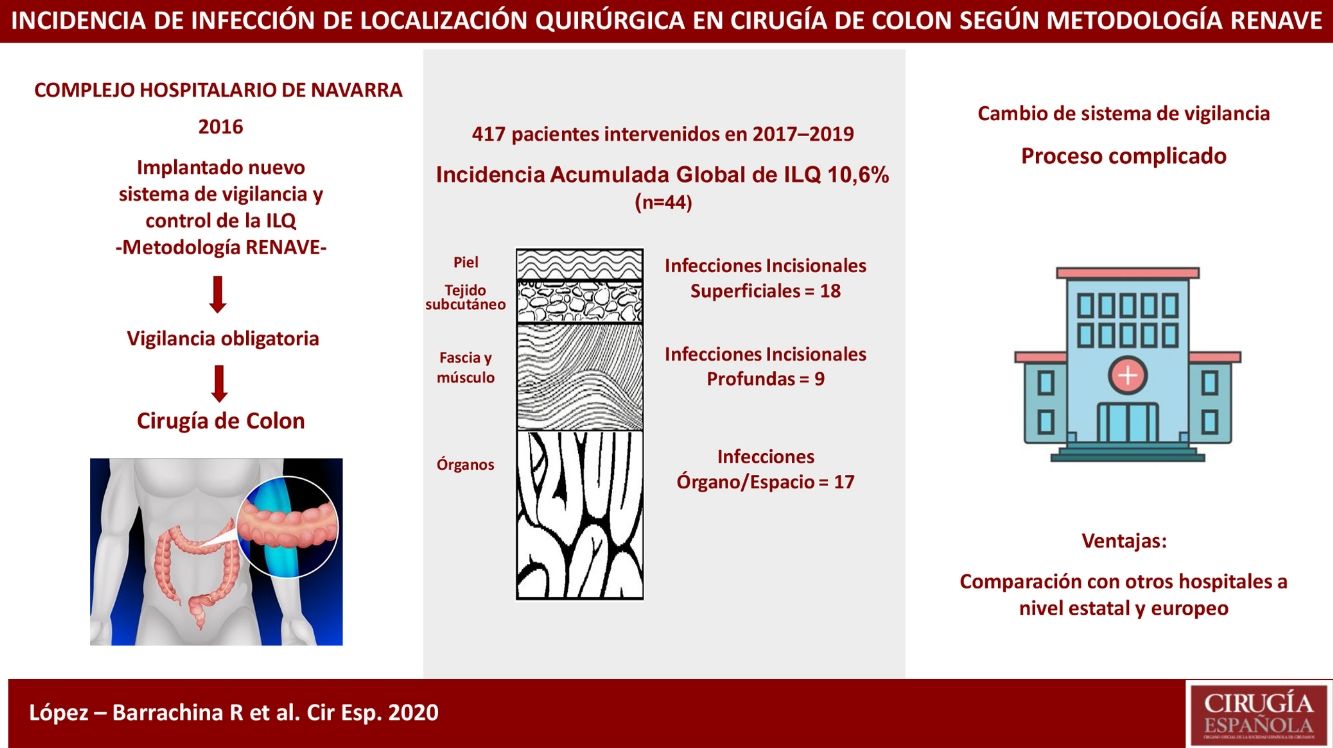
A partir de 2016, el Complejo Hospitalario de Navarra (CHN) cambió su modelo tradicional de vigilancia de las IRAS a un nuevo sistema en consonancia con los requerimientos de la Red Nacional de Vigilancia Epidemiológica (RENAVE), que señala a la cirugía de colon como un procedimiento quirúrgico de vigilancia obligatoria5. Este modelo permitirá al CHN contrastar periódicamente sus propias tasas de infección y realizar una comparativa con otros hospitales nacionales y europeos.
El objetivo marcado fue calcular la incidencia, global y estratificada según subgrupos de riesgo, de ILQ en cirugía de colon producida durante los 3años posteriores a la implantación en el CHN del nuevo sistema de vigilancia propuesto por la RENAVE.
MétodosCada mes de enero se inicia el estudio anual de incidencia de ILQ en cirugía de colon (diseño prospectivo) haciendo una selección de las intervenciones quirúrgicas hasta que se supera la muestra mínima indicada en el «Protocolo RENAVE» de 100 pacientes operados e ingresados al menos 48h.
La recogida de las variables y la vigilancia de la aparición de la ILQ comprenden toda la estancia hospitalaria de los pacientes que han sido operados de colon. Además, se realiza un seguimiento sistemático post-alta hasta completar 30días tras la intervención quirúrgica mediante la revisión de: episodios de atención en urgencias, reingresos a cargo de cirugía general, visitas programadas a consultas externas y pruebas/cultivos microbiológicos solicitados. Para el diagnóstico de la ILQ se utilizan los criterios de los Centros de Control de Enfermedades (CDC)6.
El servicio de medicina preventiva revisa las intervenciones quirúrgicas de cirugía general del día anterior, contemplando como criterios de inclusión la cirugía electiva de colon (entendida como incisión, resección o anastomosis del intestino grueso, incluida la anastomosis de intestino grueso a delgado o de delgado a grueso), en procedimiento único o asociado a otros (excluyendo la cirugía de recto y la urgente), clasificada como limpia-contaminada o contaminada y códigos CIE-9-MC: 17.3 (escisión parcial laparoscópica de intestino grueso), 45 (incisión, extirpación y anastomosis de intestino) y 46 (exteriorización del intestino grueso).
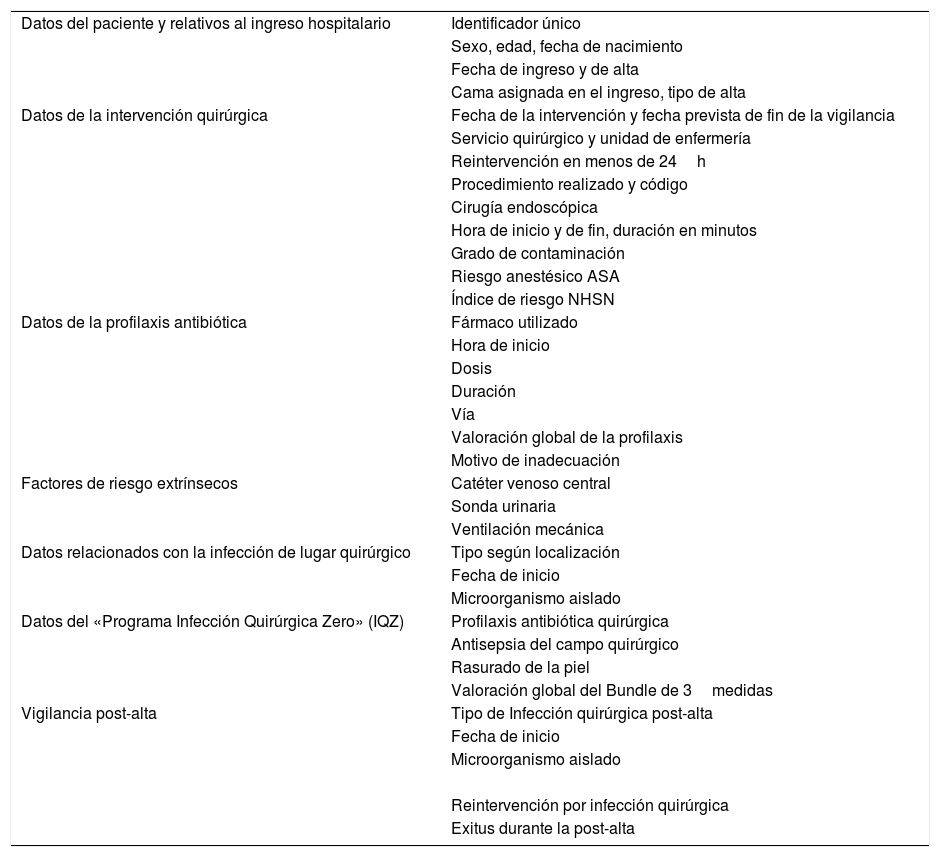
Una vez captada la intervención a vigilar, se procede a analizar la documentación clínica del paciente, extrayendo las variables de interés de la historia clínica informatizada: datos sociodemográficos, factores de riesgo, información relacionada con la hospitalización, la cirugía y la infección del lugar quirúrgico diagnosticada en el ingreso y durante la vigilancia post-alta (tabla 1). Si se considera necesario también se consulta directamente con el personal asistencial a cargo del paciente. Posteriormente, para cada operación se cumplimenta una ficha en papel. Una vez finalizado el seguimiento post-alta, se introduce la información en una base de datos de Microsoft Access® que permite su explotación y análisis para la elaboración del informe de ILQ.
Variables recogidas para la vigilancia de infecciones de lugar quirúrgico
| Datos del paciente y relativos al ingreso hospitalario | Identificador único |
| Sexo, edad, fecha de nacimiento | |
| Fecha de ingreso y de alta | |
| Cama asignada en el ingreso, tipo de alta | |
| Datos de la intervención quirúrgica | Fecha de la intervención y fecha prevista de fin de la vigilancia |
| Servicio quirúrgico y unidad de enfermería | |
| Reintervención en menos de 24h | |
| Procedimiento realizado y código | |
| Cirugía endoscópica | |
| Hora de inicio y de fin, duración en minutos | |
| Grado de contaminación | |
| Riesgo anestésico ASA | |
| Índice de riesgo NHSN | |
| Datos de la profilaxis antibiótica | Fármaco utilizado |
| Hora de inicio | |
| Dosis | |
| Duración | |
| Vía | |
| Valoración global de la profilaxis | |
| Motivo de inadecuación | |
| Factores de riesgo extrínsecos | Catéter venoso central |
| Sonda urinaria | |
| Ventilación mecánica | |
| Datos relacionados con la infección de lugar quirúrgico | Tipo según localización |
| Fecha de inicio | |
| Microorganismo aislado | |
| Datos del «Programa Infección Quirúrgica Zero» (IQZ) | Profilaxis antibiótica quirúrgica |
| Antisepsia del campo quirúrgico | |
| Rasurado de la piel | |
| Valoración global del Bundle de 3medidas | |
| Vigilancia post-alta | Tipo de Infección quirúrgica post-alta |
| Fecha de inicio | |
| Microorganismo aislado | |
| Reintervención por infección quirúrgica | |
| Exitus durante la post-alta |
La estratificación de los pacientes quirúrgicos en cinco categorías según el riesgo de infección mediante el «índice NHSN» de la red National Healthcare Safety Network para realizar el cálculo de la incidencia permite establecer comparaciones entre cifras de ILQ. Valora tres principales factores de riesgo: grado de contaminación de la cirugía, estado físico prequirúrgico del paciente mediante el grado ASA (American Society of Anesthesiologists) y duración de la operación en minutos (tabla 2).
Índice de riesgo del National Healthcare Safety Network (NHSN)
| Puntuación | |
|---|---|
| Grados del índice NHSNa | |
| M (−1) | |
| 0 | |
| 1 | |
| 2 | |
| 3 | |
| Grado de contaminación de la cirugíab | |
| Limpia | 0 puntos |
| Limpia-contaminada | 0 puntos |
| Contaminada | 1 punto |
| Grado ASAc: estado físico prequirúrgico de los pacientes valorado por anestesia | |
| I (pacientes sanos normales) | 0 puntos |
| II (pacientes con enfermedad sistémica leve) | 0 puntos |
| III (pacientes con enfermedad sistémica severa, no incapacitante) | 1 punto |
| IV (pacientes con enfermedad sistémica severa que amenaza en forma constante la vida) | 1 punto |
| V (pacientes moribundos que no se espera que sobrevivan 24h con o sin operación) | 1 punto |
| Duración de la cirugía (minutos): valores de corte europeo del percentil 75 (p75)d | |
| Mayor p75 | 1 punto |
| Menor p75 | 0 puntos |
El análisis estadístico fue descriptivo y univariante de las variables que recogen las características de los pacientes y de los procedimientos quirúrgicos vigilados. Las variables cualitativas se describieron con su distribución de frecuencias (número y porcentaje) y las cuantitativas, con su media y desviación estándar (DE). Se calculó la incidencia acumulada (IA) de ILQ, global y por subgrupos en función del índice NHSN como indicadores de resultado. La IA se expresó en porcentaje e intervalo de confianza al 95%.
ResultadosDurante los 3 años de estudio se seleccionó a 416 pacientes operados de colon, de los que 254 (61,1%) eran hombres. La edad media muestral fue de 67,6±11,8años, con un rango entre 28 y 93años. La estancia media hospitalaria se situó en 9,8±7,6días, y en el 97,4% de los pacientes el motivo del alta fue por curación o mejoría. Hubo 4 fallecimientos: 3 intrahospitalarios (0,7%) y 1 (0,2%) acontecido durante el seguimiento.
Los procedimientos quirúrgicos más frecuentes, ambos laparoscópicos, fueron la hemicolectomía derecha y la sigmoidectomía: 130 (31,3%) y 103 (24,8%), respectivamente.
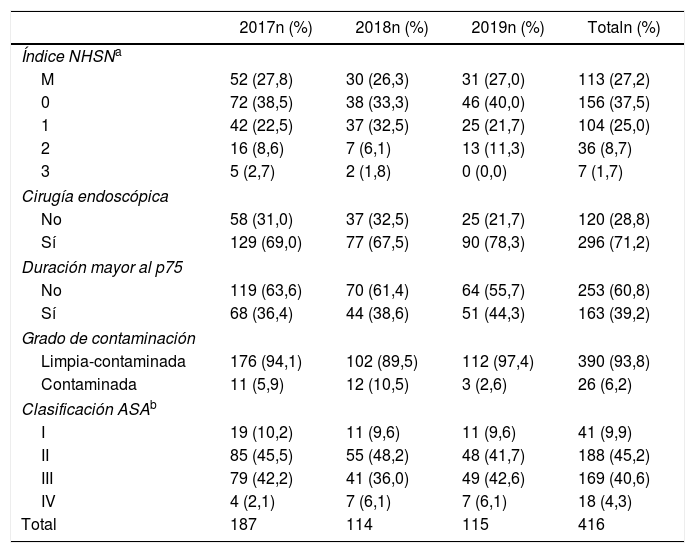
La cirugía fue limpia-contaminada en 390 (93,8%) intervenciones, con una duración media de 174min (62,8%) y realizada laparoscópicamente en 296 (71,2%). Los pacientes mayoritariamente quedaron catalogados en grados ASAII-III: 357 (85,8%). La tabla 2 muestra la distribución de casos según el índice NHSN.
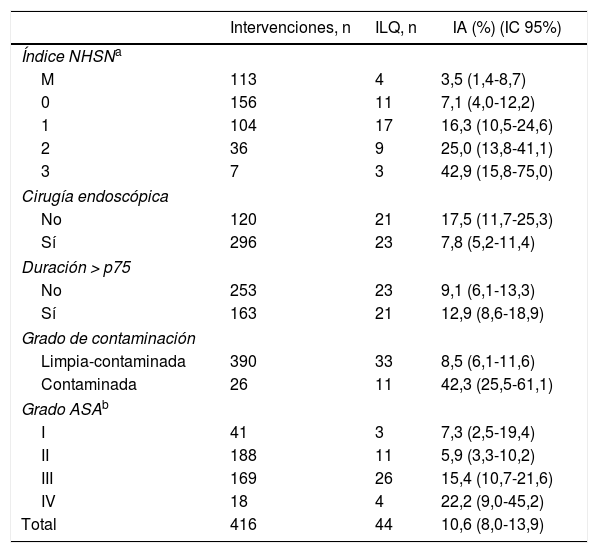
La incidencia acumulada (IA) de ILQ en cirugía de colon se situó en el 10,6% (10,2, 12,3 y 9,6% individualmente por cada año de estudio), con un total de 44 infecciones. De estas, 18 (40,9%) se categorizaron como incisionales superficiales, 9 (20,5%) como incisionales profundas y 17 (38,6%) de órgano/espacio; 26 (60%) fueron diagnosticadas durante la estancia hospitalaria. El tipo de infección según profundidad más detectado en la post-alta fue la incisional superficial; concretamente fueron 12 (66,7%).
La IA presentó un porcentaje mayor en los subgrupos 2-3 del índice NHSN, en cirugía no endoscópica, de tipo contaminado, grados ASAIII-IV y las de duración mayor al p75. La tabla 3 muestra la IA en función de los factores de riesgo (tabla 4).
Principales características de los casos incluidos en el estudio
| 2017n (%) | 2018n (%) | 2019n (%) | Totaln (%) | |
|---|---|---|---|---|
| Índice NHSNa | ||||
| M | 52 (27,8) | 30 (26,3) | 31 (27,0) | 113 (27,2) |
| 0 | 72 (38,5) | 38 (33,3) | 46 (40,0) | 156 (37,5) |
| 1 | 42 (22,5) | 37 (32,5) | 25 (21,7) | 104 (25,0) |
| 2 | 16 (8,6) | 7 (6,1) | 13 (11,3) | 36 (8,7) |
| 3 | 5 (2,7) | 2 (1,8) | 0 (0,0) | 7 (1,7) |
| Cirugía endoscópica | ||||
| No | 58 (31,0) | 37 (32,5) | 25 (21,7) | 120 (28,8) |
| Sí | 129 (69,0) | 77 (67,5) | 90 (78,3) | 296 (71,2) |
| Duración mayor al p75 | ||||
| No | 119 (63,6) | 70 (61,4) | 64 (55,7) | 253 (60,8) |
| Sí | 68 (36,4) | 44 (38,6) | 51 (44,3) | 163 (39,2) |
| Grado de contaminación | ||||
| Limpia-contaminada | 176 (94,1) | 102 (89,5) | 112 (97,4) | 390 (93,8) |
| Contaminada | 11 (5,9) | 12 (10,5) | 3 (2,6) | 26 (6,2) |
| Clasificación ASAb | ||||
| I | 19 (10,2) | 11 (9,6) | 11 (9,6) | 41 (9,9) |
| II | 85 (45,5) | 55 (48,2) | 48 (41,7) | 188 (45,2) |
| III | 79 (42,2) | 41 (36,0) | 49 (42,6) | 169 (40,6) |
| IV | 4 (2,1) | 7 (6,1) | 7 (6,1) | 18 (4,3) |
| Total | 187 | 114 | 115 | 416 |
Incidencia acumulada de infecciones de lugar quirúrgico según factores de riesgo
| Intervenciones, n | ILQ, n | IA (%) (IC 95%) | |
|---|---|---|---|
| Índice NHSNa | |||
| M | 113 | 4 | 3,5 (1,4-8,7) |
| 0 | 156 | 11 | 7,1 (4,0-12,2) |
| 1 | 104 | 17 | 16,3 (10,5-24,6) |
| 2 | 36 | 9 | 25,0 (13,8-41,1) |
| 3 | 7 | 3 | 42,9 (15,8-75,0) |
| Cirugía endoscópica | |||
| No | 120 | 21 | 17,5 (11,7-25,3) |
| Sí | 296 | 23 | 7,8 (5,2-11,4) |
| Duración > p75 | |||
| No | 253 | 23 | 9,1 (6,1-13,3) |
| Sí | 163 | 21 | 12,9 (8,6-18,9) |
| Grado de contaminación | |||
| Limpia-contaminada | 390 | 33 | 8,5 (6,1-11,6) |
| Contaminada | 26 | 11 | 42,3 (25,5-61,1) |
| Grado ASAb | |||
| I | 41 | 3 | 7,3 (2,5-19,4) |
| II | 188 | 11 | 5,9 (3,3-10,2) |
| III | 169 | 26 | 15,4 (10,7-21,6) |
| IV | 18 | 4 | 22,2 (9,0-45,2) |
| Total | 416 | 44 | 10,6 (8,0-13,9) |
El diagnóstico microbiológico fue positivo en 28 (63,6%) de las ILQ, aunque en 14 (31,8%) no se realizaron cultivos. Globalmente, la flora encontrada fue de tipo mixto (grampositivos y negativos), con un predominio de enterobacterias.
DiscusiónLa gran disparidad en el cálculo de los indicadores de infección hospitalaria y la complejidad de la epidemiología de las ILQ dificultan la interpretación de los resultados obtenidos, así como su comparación con otros centros.
De momento la RENAVE no tiene aún disponibles los indicadores de ILQ de los hospitales que participan en el Sistema Nacional de Vigilancia de las IRAS, para compararse con estos y con los países que colaboran en el estudio del ECDC. Con todo, existen muchos artículos publicados sobre infección quirúrgica, de metodología diversa, que hemos analizado para contrastar nuestros resultados en cirugía de colon.
La IA global 2017-2019, del 10,6%, está al mismo nivel que, por ejemplo, la obtenida por otros investigadores nacionales, como Acín-Gándara et al.7 en 2007-2009, y es menor que la de Pérez et al.8 de 2008 (17,4%) o la realizada únicamente en Madrid en 2009 (16,7%)9. Sin embargo, estos dos últimos trabajos son diferentes al nuestro porque incluyeron cirugía urgente, lo que seguramente aumentó la IA. Comparando la tasa del CHN con estudios estadounidenses la situación se invierte, ya que el National Healthcare Safety Network (NHSN)10 notificó una incidencia del 5,6% en el periodo 2006-2008.
Con respecto a los resultados europeos de la Red de vigilancia de infecciones asociadas a la asistencia sanitaria (HAI-Net)11 del bienio 2010-2011, la incidencia de ILQ en cirugía colorrectal se situó entre el 9,5 y el 9,7%, y la de España, en el 20% (último año con disponibilidad de datos). En este informe se hace referencia a ciertos aspectos a considerar sobre la variabilidad existente entre los distintos países europeos, como las diferentes interpretaciones en la definición de la ILQ, sobre todo en el tipo incisional superficial, cuya incidencia es subestimada por algunos sistemas de vigilancia. También hay que advertir que no en todos los países se recogen individualmente las tasas de ILQ en cirugía de colon, sino de forma conjunta con las de recto, lo que incrementa la IA. Las operaciones de recto son más complejas y, por tanto, implican mayor tiempo quirúrgico, más contaminación bacteriana y, en definitiva, un riesgo aumentado de efectos adversos como la ILQ12.
Recientemente, la Asociación Española de Coloproctología estudió entre 2013-2017 a casi 2.000 pacientes de cirugía electiva de colon de 18 unidades de todo el país13 y encontró una IA del 11,4%, muy similar a la nuestra. Aun así, una investigación14 en 771 pacientes entre 2008-2016 arrojó cifras prácticamente iguales a las estadounidenses antes mencionadas (5,8%).
En la última «Jornada de Seguridad del Paciente en el Bloque Quirúrgico», celebrada en el Ministerio de Sanidad en 2019, se informó de una tasa de incidencia en cirugía de colon15, comunicada por los 55 hospitales nacionales que actualmente están adheridos al «Proyecto Infección Quirúrgica Zero», del 12,1%.
El sistema de vigilancia de la red INCLIMECC16 (Indicadores Clínicos de Mejora Continua de la Calidad), que agrupa a 64 hospitales de 12comunidades autónomas, publicó en 2019 los indicadores de ILQ obtenidos por los centros participantes durante 11años (2007-2017). Sobre 27.843 intervenciones quirúrgicas de colon se obtuvo una tasa global de incidencia del 16,9%. Este sistema sigue estándares recomendados por normas UNE y por la RENAVE y solo vigila las ILQ producidas durante la estancia hospitalaria o que reingresan posteriormente al alta, lo que inevitablemente conlleva un infradiagnóstico. Nuestro seguimiento es más exhaustivo porque durante 30días tras la operación también se tienen en cuenta las atenciones en urgencias, consultas externas y atención primaria, además de las peticiones microbiológicas. Y a pesar de ser una vigilancia más integral, nuestra IA es menor.
Por tipo de infección, la ILQ incisional superficial fue del 40,9%, casi tan frecuente como la de tipo órgano/espacio, con el 38,6%. Las incisionales profundas representaron el 20,5%, con una gran variabilidad interanual. En otros estudios la ILQ órgano/espacio es menor que la incisional (superficial-profunda), como el de Ho et al.17, con un 9,9% frente al 12,9%, circunstancia sorprendente teniendo en cuenta que las intervenciones vigiladas fueron colorrectales, en las que habitualmente se producen más infecciones que las exclusivas de colon. En una evaluación realizada en 140 hospitales ingleses con 6.528 cirugías de colon18, el 40,6% de las ILQ fueron órgano/espacio, el doble que las difundidas por HAI-Net11, con el 20% del total.
En la revisión bibliográfica se aprecia una gran diversidad en las cifras de incidencia publicadas. Puede deberse a la metodología empleada, a diferencias en el diseño del estudio, en el perfil de los pacientes, incluso en las definiciones de ILQ utilizadas19. Las tasas de IA también pueden variar dependiendo del tipo de hospital, mayores en centros sanitarios de pequeño tamaño, quizá por una experiencia insuficiente en estas intervenciones, así como por no disponer de unidades quirúrgicas más especializadas12. Hay trabajos que calculan la incidencia al alta hospitalaria del paciente sin hacer un seguimiento del periodo completo de riesgo20, lo que impide una comparación exacta, porque algunos vigilan la ILQ 30días post-cirugía y otros únicamente durante el ingreso21. Limón y Shaw22 notificaron que el 22,5% de las ILQ se detectaron tras el alta, porcentaje que es aún mayor en otros estudios, como el realizado en 2000-2005 en un hospital español de 260 camas23, con el 44,5%, o el de Marchi et al.24 en Italia, de hasta el 51%. Estos datos son muy interesantes porque en los últimos años se han reducido significativamente las estancias hospitalarias posquirúrgicas, lo que aumenta bastante la posibilidad de diagnosticar la ILQ tras el alta del paciente.
Los CDC25 recomiendan utilizar la vigilancia post-alta y admiten su evaluación tanto con examen directo de la herida en consultas, como mediante la revisión de historias clínicas, o con encuestas al paciente por correo o teléfono donde se pregunta si considera que ha padecido una infección. Autores como Whitby et al.26 consideran que la opinión del paciente es poco objetiva y que no debe ser valorada. En el CHN se ha realizado, tal y como determina la RENAVE, durante los 30días postintervención, para no infravalorar la incidencia de ILQ, extendiendo la vigilancia en todos los recursos sanitarios donde haya podido acudir el paciente en busca de una atención de la herida quirúrgica.
La densidad de incidencia es considerada una de las medidas de frecuencia que más se ajusta a la realidad de la ILQ, porque evita parcialmente el sesgo de observación causado por las diferencias en la duración de la estancia hospitalaria y del seguimiento realizado21. Nuestra investigación no la ha calculado, lo que conlleva cierta dificultad en la interpretación de las tasas.
Consideramos que otro de los inconvenientes de este estudio es que no se ha analizado la influencia de la etiología de la patología de base sobre la aparición de la ILQ. La cirugía del cáncer de colon es la que lleva asociado más riesgo de complicarse con una infección, pudiendo triplicar la incidencia con respecto al resto de intervenciones quirúrgicas12. En este trabajo la casuística ha reunido etiología neoplásica y otras como la enfermedad inflamatoria intestinal.
El case mix concreto de cada muestra podría también justificar en parte la variación observada en las tasas. El grado ASA mayoritario de nuestros pacientes no parece diferir de otros, como es el caso de la serie de Cima et al.27, en la que más del 95% de las intervenciones colorrectales tuvieron un gradoII, III oIV. Por otro lado, el porcentaje de pacientes con una categoría del índice NHSN de riesgo de infección quirúrgica mayor o igual a uno fue del 35,3%, algo inferior a lo reflejado por otros autores, como Pujol et al.28, quienes lo cifraron en un 45%.
Las operaciones de colon del CHN fueron laparoscópicas en casi tres cuartas partes de los pacientes (71%) y han experimentado un aumento superior al 10% en el último año. En la serie de Martín et al.29 de 2009-2011 en un hospital vasco quedó patente que al comienzo del estudio solo el 25% de las intervenciones colorrectales fueron laparoscópicas, cifra que alcanzó el 60,5% en solo 2años. Investigaciones similares ponen de manifiesto la importancia creciente de la laparoscopia como técnica en la cirugía de colon30.
A modo de conclusión, en sintonía con otros estudios de nuestro entorno, hay que destacar que pese haber obtenido una IA de ILQ del 10,6%, la gran variabilidad metodológica dificulta la comparación de datos y aumenta la complejidad de su interpretación. Por tanto, deben reconocerse iniciativas, como la propuesta por la RENAVE, que surgen para facilitarlas y fomentar los avances en esta dirección.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.