El absceso anal es el problema proctológico urgente más frecuente. La tasa de recidiva y la incidencia de fístula publicada tras el drenaje y desbridamiento de un absceso anal es ampliamente variable. El presente estudio tiene como objetivo analizar la tasa de recurrencia y la incidencia de fístula a largo plazo tras el drenaje y desbridamiento urgente de un absceso anal.
MétodosEstudio observacional retrospectivo de una cohorte prospectiva con absceso anal de origen criptoglandular. Todos los pacientes (n = 303) fueron evaluados a los dos meses y al año de la intervención. Al quinto año se revisaron todas las historias clínicas y se llamó telefónicamente o se citó en consulta para valoración. Se registraron los antecedentes específicos de patología anal, características del absceso, momento y tipo de la recidiva, presencia de sintomatología en la primera revisión y presencia de fístula clínica y/o ecográfica.
ResultadosSeguimiento medio de 119,7 meses. Tasa de recidiva 48,2% (82,2% en 1er año). Doscientas veintidós ecografías realizadas. Incidencia de fístula ecográfica: 70% sintomáticos vs. 2,4% asintomáticos (p < 0,001). Incidencia global de fístula 40,3%. Los antecedentes de patología anal y la presencia de clínica en la revisión postoperatoria aumentan significativamente la posibilidad de recidiva (p < 0,001). La fístula es estadísticamente más frecuente si el absceso presenta recurrencia (p < 0,001).
ConclusionesTras el drenaje y desbridamiento de un absceso anal la mitad de los pacientes recidivan y un 40% desarrollan fístula. Seguimientos mayores de un año no son necesarios. La ecografía endoanal para la evaluación de la presencia de fístula es muy cuestionable en ausencia de signos o síntomas.
Anal abscess is the most frequent urgent proctological problem. The recurrence rate and reported incidence of fistula after drainage and debridement of an anal abscess is widely variable. The objective of this study is to analyse the long-term recurrence rate and the incidence of fistula after drainage and urgent debridement of an anal abscess.
MethodsRetrospective observational study of a prospective cohort with anal abscess of cryptoglandular origin. All patients (n = 303) were evaluated two months and one year after the intervention. At the 5th year, all the medical records were reviewed and a telephone call or appointment was made for an assessment if necessary. Specific antecedents of anal pathology, abscess characteristics, time and type of recurrence, presence of symptoms in the first revision and presence of clinical and/or ultrasound fistula were recorded.
ResultsMean follow-up 119.7 months. Recurrence rate 48.2% (82.2% in the first year). Two hundred twenty-two ultrasounds performed. Incidence of ultrasound fistula: 70% symptomatic vs. 2.4% asymptomatic (p < 0.001). Global incidence of fistula 40.3%. The history of anal pathology and the presence of symptoms in the postoperative review significantly increase the possibility of recurrence (p < 0.001). The fistula is statistically more frequent if the abscess recurs (p < 0.001)
ConclusionAfter drainage and debridement of an anal abscess, half of the patients relapse and 40% develop fistula especially in the first year, so longer follow-ups are not necessary. Endoanal ultrasound for the evaluation of the presence of fistula is highly questionable in the absence of signs or symptoms.
El absceso anal es uno de los motivos de consulta urgente más frecuentes de la actividad de un cirujano y es el problema proctológico que más habitualmente requiere de tratamiento quirúrgico urgente1. En general, el tratamiento del absceso anal es quirúrgico2 siendo el drenaje y desbridamiento (DyD) la técnica más extendida3.
Tras el DyD la incidencia publicada de recidiva es ampliamente variable (1,6-88%)4 aunque globalmente es de alrededor del 50%, pudiendo ser en forma de nuevo absceso o de supuración crónica.
El drenaje insuficiente y la presencia no diagnosticada de una fístula subyacente se han propuesto como las causas principales de recurrencia5,6, aunque existen otros factores de riesgo (edad inferior a 40 años, sexo masculino, origen no-criptoglandular, obesidad, antecedentes de absceso previo, abscesos de localización interesfinteriana e isquiorectal).
El diagnóstico de fístula anal es eminentemente clínico pero la exploración complementaria de primera línea es la ecografía endoanal7. Actualmente no existen claras recomendaciones sobre el tiempo de seguimiento y la necesidad de realizar el estudio de la posible fístula subyacente tras el drenaje urgente de un absceso anal.
Las series publicadas sobre recidiva y desarrollo de fístula que solo incluyan pacientes con absceso anal de origen criptoglandular, tratados únicamente mediante DyD son pocas, con bajo número de pacientes, con seguimientos cortos en el tiempo y con tasas de recidiva dispares8-12.
Este estudio analiza los resultados a largo plazo en términos de recidiva y de incidencia de fístula tras el DyD urgente de un absceso anal.
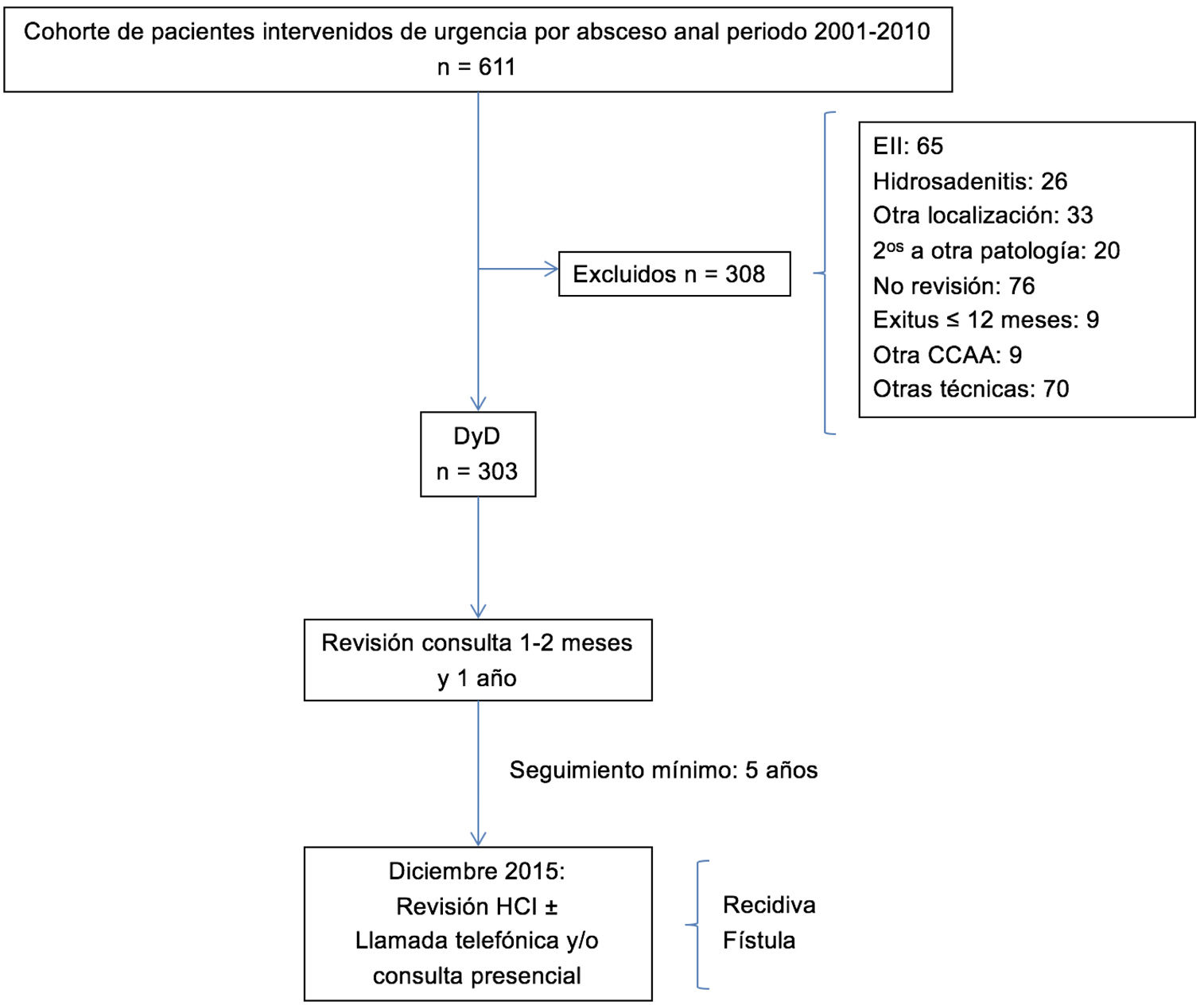
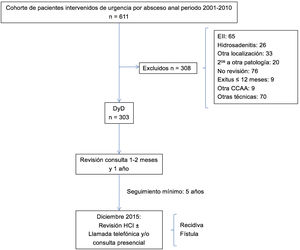
MétodosSe trata de un estudio retrospectivo de una cohorte prospectiva consecutiva. Entre enero de 2001 y diciembre de 2010 en nuestro Centro fueron intervenidos de absceso anal 611 pacientes. Se incluyeron todos los pacientes mayores de 15 años de edad a quienes se realizó cirugía de forma urgente por absceso anal de origen criptoglandular, a los que se le realizó exclusivamente un DyD en quirófano. Se excluyeron todos los pacientes con diagnóstico previo o durante el seguimiento de enfermedad inflamatoria intestinal (EII) o hidrosadenitis, con abscesos secundarios a otras patologías, con localización glútea o pilonidal, que no acudieran a las revisiones postoperatorias en consulta, los fallecidos durante el primer año de seguimiento, los pacientes procedentes de otras Comunidades Autónomas (por la dificultad de seguimiento) y aquellos a los que se les realizaran otros procedimientos sobre el ano durante el DyD urgente. El 50,4% (308 pacientes) fue excluído resultando una cohorte final para el estudio de 303 pacientes (75,2% varones) con una edad media de 44,1 ± 14,7 años. Las características de la cohorte se muestran en la tabla 1.
Características de la cohorte
| Edad (años) | 44,18 ± 14,7 |
| Sexo | |
| Hombre | 228 (75,2) |
| Mujer | 75 (24,8) |
| Clasificación ASA | |
| ASA I-II | 255 (84,2) |
| ASA ≥ III | 48 (15,8) |
| Antecedentes de absceso anal | |
| Sí | 81 (26,7) |
| No | 222 (73,3) |
| No. de episodios previos de absceso anal | |
| 0 abscesos | 222 (73,3) |
| 1 absceso | 38 (12,5) |
| 2 abscesos | 23 (7,6) |
| ≥ 3 abscesos | 20 (6,6) |
| Drenaje quirúrgico previo de absceso anal | |
| Sí | 55 (18,2) |
| No | 248 (81,8) |
| Antecedentes de cirugía anal | |
| Sí | 76 (25,1) |
| No | 227 (74,9) |
| Antecedentes de cirugía de fístula anal | |
| Sí | 23 (7,6) |
| No | 280 (92,4) |
| Fístula previa | |
| Sí | 39 (12,9) |
| No | 264 (7,1) |
| Localización del absceso | |
| CAI | 73 (24,1) |
| CPI | 56 (18,5) |
| CPD | 46 (15,2) |
| CAD | 48 (15,8) |
| Cuadrantes anteriores | 3 (1) |
| Cuadrantes posteriores | 9 (3) |
| Cuadrantes derechos | 19 (6,3) |
| Cuadrantes izquierdos | 23 (7,6) |
| Línea media anterior | 10 (3,3) |
| Línea media posterior | 15 (5) |
| No signos externos | 1 (0,3) |
| Localización del absceso | |
| Un cuadrante | 223 (73,6) |
| Dos cuadrantes | 54 (17,8) |
| Línea media | 25 (8,3) |
| No signos externos | 1 (0,3) |
| Tipo de absceso | |
| Perianal | 123 (40,6) |
| Subcutáneo | 22 (7,3) |
| Isquiorectal | 111 (36,6) |
| Interesfinteriano | 22 (7,3) |
| Submucoso | 7 (2,3) |
| Supraesfinteriano | 1 (0,3) |
| Herradura | 16 (5,3) |
| No se encuentra absceso | 1 (0,3) |
CAI: cuadrante anterior izquierdo; CPI: cuadrante posterior izquierdo; CPD: cuadrante posterior derecho; CAD: cuadrante anterior derecho.
La edad se presenta como media y desviación estándar, el resto como frecuencia y porcentaje.
Respecto a la técnica quirúrgica, en posición de litotomía y preferentemente bajo anestesia raquídea se realizó la incisión en el punto de máxima fluctuación, lo más cercano posible al margen anal externo. En caso de presentar un orificio de drenaje espontáneo se procedió a la ampliación roma del mismo. Se realizó el desbridamiento y se lavó la cavidad con suero fisiológico y povidona yodada diluída. Según las preferencias del cirujano responsable se instiló H2O2 en la cavidad para intentar la identificación de un posible orificio interno. Se colocó drenaje laxo exteriorizado por la herida fijado con un punto de sutura al borde de la misma. En los abscesos con extensión en herradura o de gran tamaño, si fue preciso, se colocó más de un drenaje o en ocasiones una sonda de Pezzer para realizar lavados. El drenaje fue retirado a partir del segundo día postoperatorio, según la evolución del proceso. Los abscesos interesfinterianos y supraesfinterianos secundarios a una extensión craneal desde el espacio interesfinteriano fueron drenados por vía endoanal o transrectal. El resto fueron drenados vía perianal/cutánea. No se realizó preparación mecánica del recto con enema. Se instauró profilaxis antibiótica preoperatoria según el protocolo de profilaxis aprobado por la Comisión de Infecciones de nuestro Centro (metronidazol 1,5 g y cefotaxima 1 g). Al alta se pautaron analgésicos orales habituales (paracetamol 1 g cada 8 horas), laxantes (lactulosa 10 g oral en sobres), profilaxis antitrombótica (enoxaparina 40 mg cada 24 horas durante 10 días), baños de asiento con agua templada hasta la cicatrización completa, sin pautarse restricciones dietéticas.
Todos los pacientes fueron revisados en consulta externa entre el primer y segundo mes postoperatorios y al año de la intervención para valorar la presencia de sintomatología (supuración, dolor, palpación de tumoración o trayecto, persistencia de orificio fistuloso, cicatriz de drenaje abierta). Aquellos con algún tipo de sintomatología en la primera revisión o con recidiva o sospecha o diagnóstico de fístula fueron seguidos en consulta periódicamente. En diciembre de 2015, con un seguimiento mínimo de cinco años, se revisaron las historias clínicas de todos los pacientes para la detección de posibles episodios de recidiva o de desarrollo de fístula y en caso de duda se contactó telefónicamente o se citó en consulta para valoración. El diagrama de flujo se muestra en la figura 1.
Se definió recidiva como la presencia de absceso o supuración crónica en la zona intervenida en cualquier momento del seguimiento. El diagnóstico de certeza de fístula se estableció mediante exploración física y/o ecografía endoanal. Se consideró como diagnóstico clínico de fístula anal la presencia de supuración a partir del segundo mes de seguimiento y, como diagnóstico ecográfico, si tras la instilación de H2O2 a través del orificio fístulo externo (OFE) se identificaba el trayecto y el orificio fistuloso interno (OFI). Se consideraron como fístulas complejas las que presentaban alguno de los siguientes: afectación > 30% del esfinter externo (transesfinterianas medias-altas y supraesfinterianas), localización anterior en las mujeres, trayectos múltiples, fístulas recidivadas, pacientes con incontinencia previa.
Se registraron, entre otros, los antecedentes de patología anal, las características del absceso (localización y tipo), el momento de aparición y el tipo de recidiva (absceso/supuración), la presencia de sintomatología en la primera revisión y la presencia y tipo de fístula en la ecografía, cuando fue realizada.
Para el análisis estadístico se ha empleado el programa SPSS v.25® (IBM Statistics®, Chicago, Illinois, USA). Las variables cuantitativas se han expresado como número de casos y porcentajes, y de acuerdo a su media y desviación estándar (DS) si siguen una distribución normal, o según su mediana y rango si siguen una distribución no-normal. La incidencia acumulada de recidiva se ha analizado mediante el método de Kaplan-Meier. Se ha realizado un estudio univariante mediante test de χ2, t de Student, según fuera apropiado considerando como estadísticamente significativos valores de p < 0,05. Con las variables clínicamente relevantes, con significación estadística o con un valor próximo a la significación estadística en el estudio univariante se realizó un estudio multivariante para minimizar los posibles factores de confusión entre variables y establecer los factores de riesgo independientes. Los resultados de este análisis se han expresado según la odds ratio (OR) con su intervalo de confianza del 95% (IC 95%) y se han considerado estadísticamente significativos valores de p < 0,05.
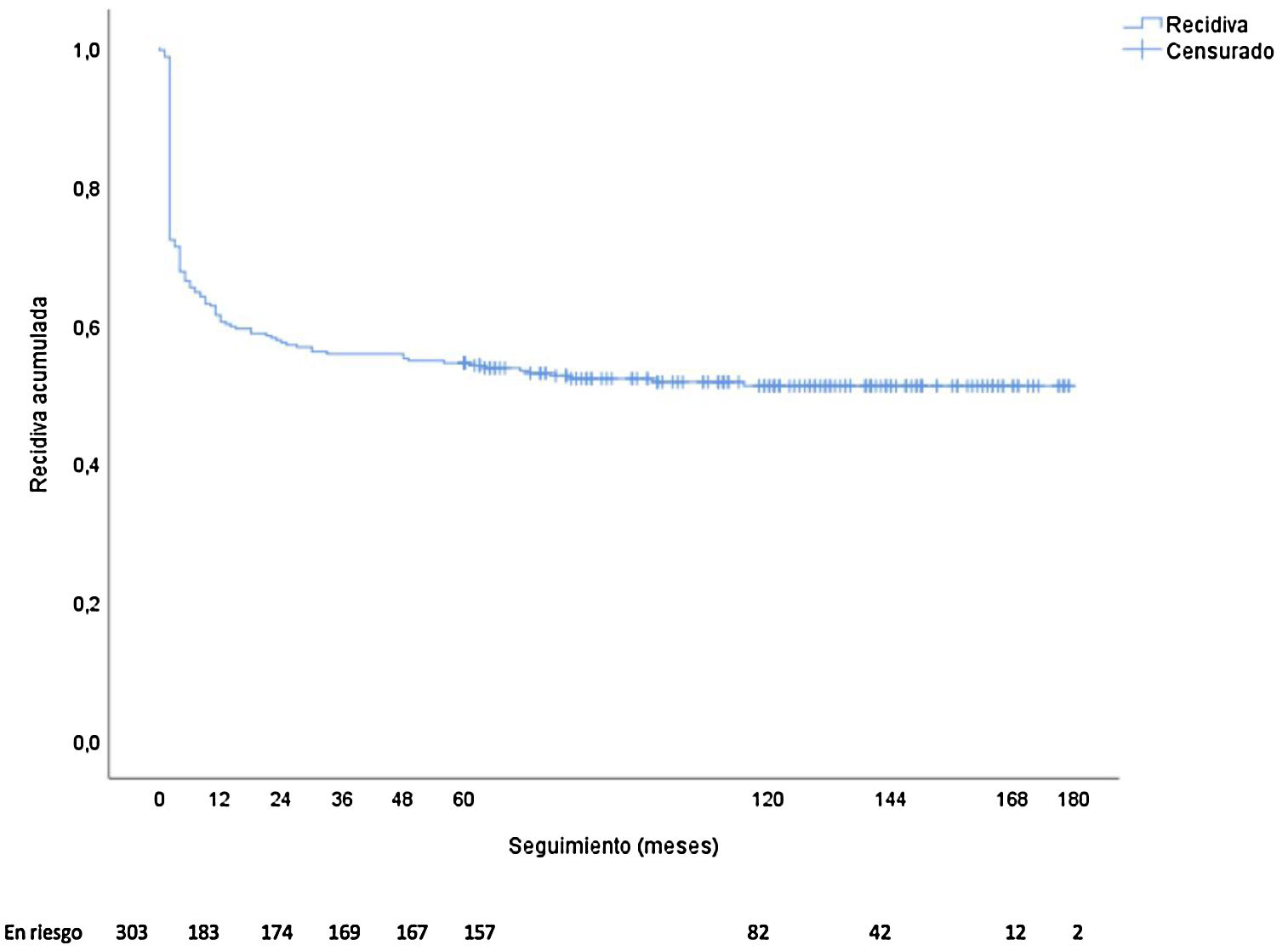
ResultadosEl seguimiento medio de la cohorte fue de 119,7 ± 36,3 meses.
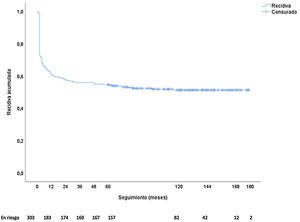
En total se produjeron 146 recidivas (48,2%), de las cuales 89 (60,9%) fueron en forma de supuración crónica. El 82,2% de las recidivas (120 casos) ocurrieron durante el primer año de seguimiento. La incidencia total acumulada de recidiva (Kaplan-Meier) se muestra en la figura 2. La mediana de aparición de la recidiva fue de dos meses (rango 0-115 meses, media 10,7 ± 19,8 meses). De los 51 pacientes asintomáticos que presentaron recurrencia, el 54,9% (28 pacientes) lo hicieron en el primer año de seguimiento y el 70,6% (36 pacientes) durante los dos primeros años. Por el contrario, de los 95 pacientes sintomáticos que presentaron recidivas, el 96,8% (92 pacientes) lo hicieron en los primeros 12 meses. La recidiva como absceso fue más frecuente en los asintomáticos (77,2% vs. 22,8%, χ2 p < 0,001), mientras que la recidiva en forma de supuración crónica lo fue en los sintomáticos (92,1% vs. 7,9%; χ2 p < 0,001).
Se realizaron ecografías a 222 pacientes (73,3%): 84 (37,8%) asintomáticos y 138 (62,2%) sintomáticos. Se confirmó el diagnóstico de fístula en 98 casos (44,1%). La ecografía confirmó el diagnóstico en el 69,6% (96 pacientes) si presentaban sintomatología y/o una exploración física compatible, y solo en el 2,4% (dos pacientes) de los asintomáticos. El 45% de las fístulas diagnosticadas por ecografía fueron catalogadas como complejas.
La incidencia total acumulada de fístula (con y sin ecografía) fue del 40,3% (122 de 303 pacientes). El diagnóstico de fístula clínica y/o ecográfica fue significativamente mayor en los pacientes con recidiva tipo supuración que con recidiva tipo absceso (100 vs. 24,6%; p < 0,001).
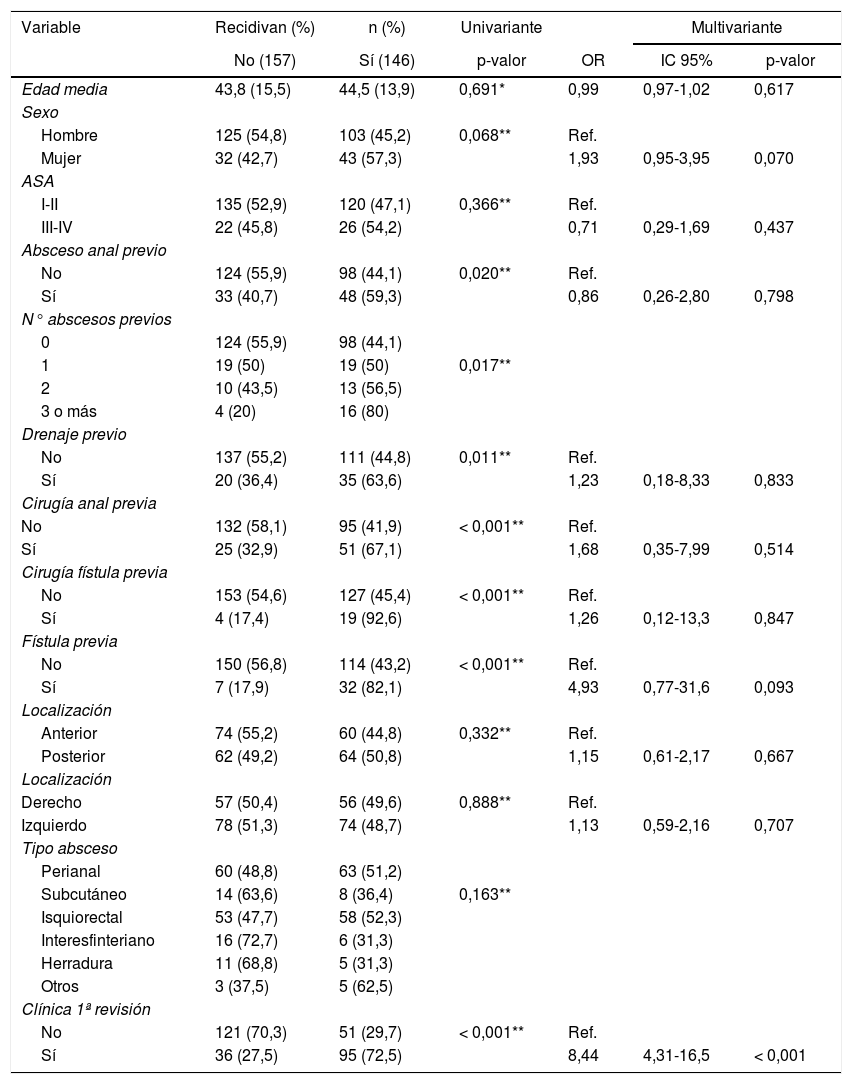
La recurrencia se asoció de forma estadísticamente significativa con los antecedentes de absceso y fístula, con los antecedentes de cirugía anal (drenaje de absceso y cirugía de fístula) y con la presencia de sintomatología en la revisión postoperatoria en el análisis univariante. En el análisis multivariante se identificó la presencia de sintomatología en la consulta de revisión como un factor de riesgo independiente de recidiva, así como una tendencia a la misma en el sexo femenino y con los antecedentes de fístula anal (tabla 2).
Análisis uni- y multivariante según la recidiva
| Variable | Recidivan (%) | n (%) | Univariante | Multivariante | ||
|---|---|---|---|---|---|---|
| No (157) | Sí (146) | p-valor | OR | IC 95% | p-valor | |
| Edad media | 43,8 (15,5) | 44,5 (13,9) | 0,691* | 0,99 | 0,97-1,02 | 0,617 |
| Sexo | ||||||
| Hombre | 125 (54,8) | 103 (45,2) | 0,068** | Ref. | ||
| Mujer | 32 (42,7) | 43 (57,3) | 1,93 | 0,95-3,95 | 0,070 | |
| ASA | ||||||
| I-II | 135 (52,9) | 120 (47,1) | 0,366** | Ref. | ||
| III-IV | 22 (45,8) | 26 (54,2) | 0,71 | 0,29-1,69 | 0,437 | |
| Absceso anal previo | ||||||
| No | 124 (55,9) | 98 (44,1) | 0,020** | Ref. | ||
| Sí | 33 (40,7) | 48 (59,3) | 0,86 | 0,26-2,80 | 0,798 | |
| N° abscesos previos | ||||||
| 0 | 124 (55,9) | 98 (44,1) | ||||
| 1 | 19 (50) | 19 (50) | 0,017** | |||
| 2 | 10 (43,5) | 13 (56,5) | ||||
| 3 o más | 4 (20) | 16 (80) | ||||
| Drenaje previo | ||||||
| No | 137 (55,2) | 111 (44,8) | 0,011** | Ref. | ||
| Sí | 20 (36,4) | 35 (63,6) | 1,23 | 0,18-8,33 | 0,833 | |
| Cirugía anal previa | ||||||
| No | 132 (58,1) | 95 (41,9) | < 0,001** | Ref. | ||
| Sí | 25 (32,9) | 51 (67,1) | 1,68 | 0,35-7,99 | 0,514 | |
| Cirugía fístula previa | ||||||
| No | 153 (54,6) | 127 (45,4) | < 0,001** | Ref. | ||
| Sí | 4 (17,4) | 19 (92,6) | 1,26 | 0,12-13,3 | 0,847 | |
| Fístula previa | ||||||
| No | 150 (56,8) | 114 (43,2) | < 0,001** | Ref. | ||
| Sí | 7 (17,9) | 32 (82,1) | 4,93 | 0,77-31,6 | 0,093 | |
| Localización | ||||||
| Anterior | 74 (55,2) | 60 (44,8) | 0,332** | Ref. | ||
| Posterior | 62 (49,2) | 64 (50,8) | 1,15 | 0,61-2,17 | 0,667 | |
| Localización | ||||||
| Derecho | 57 (50,4) | 56 (49,6) | 0,888** | Ref. | ||
| Izquierdo | 78 (51,3) | 74 (48,7) | 1,13 | 0,59-2,16 | 0,707 | |
| Tipo absceso | ||||||
| Perianal | 60 (48,8) | 63 (51,2) | ||||
| Subcutáneo | 14 (63,6) | 8 (36,4) | 0,163** | |||
| Isquiorectal | 53 (47,7) | 58 (52,3) | ||||
| Interesfinteriano | 16 (72,7) | 6 (31,3) | ||||
| Herradura | 11 (68,8) | 5 (31,3) | ||||
| Otros | 3 (37,5) | 5 (62,5) | ||||
| Clínica 1ª revisión | ||||||
| No | 121 (70,3) | 51 (29,7) | < 0,001** | Ref. | ||
| Sí | 36 (27,5) | 95 (72,5) | 8,44 | 4,31-16,5 | < 0,001 | |
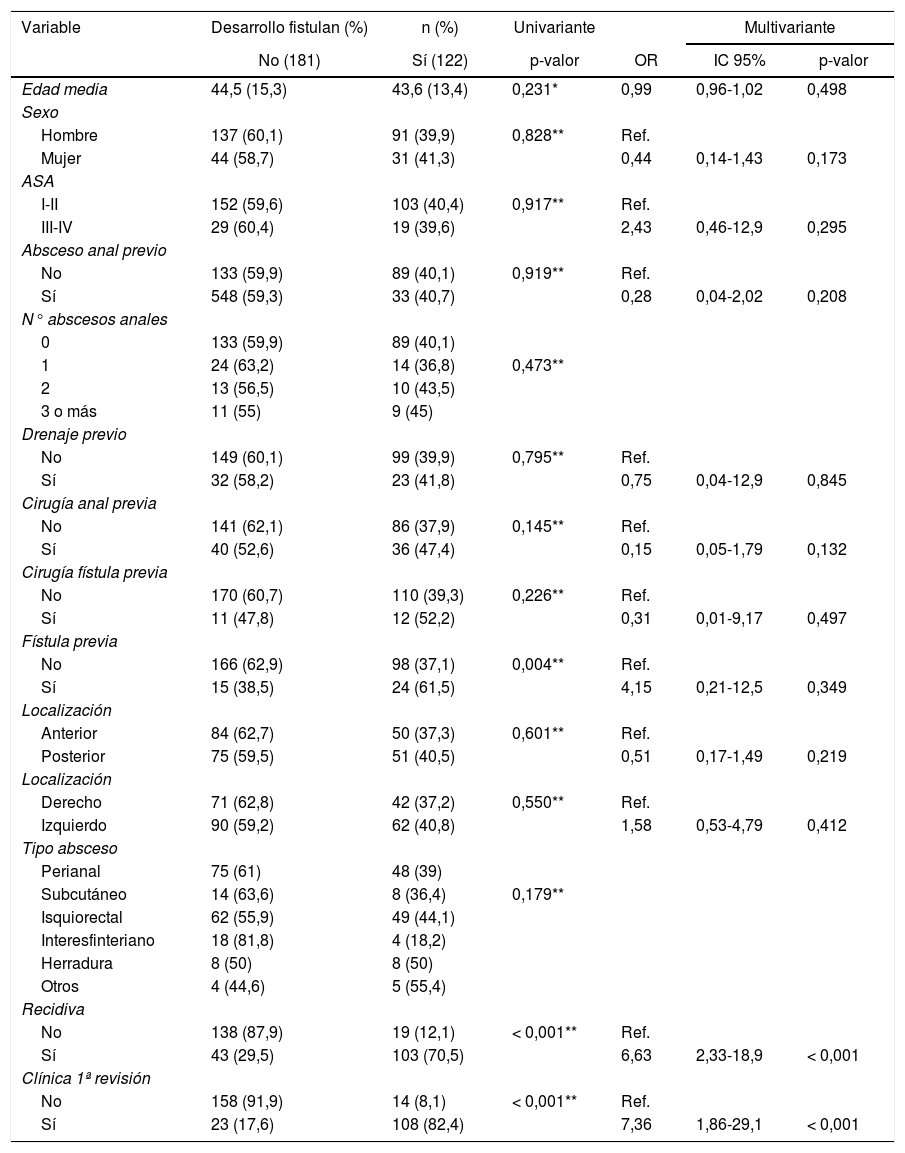
La aparición de recidiva durante el seguimiento y la presencia de sintomatología en la consulta de revisión se relacionaron significativamente con el diagnóstico final de fístula en el análisis univariante, siendo ambos factores de riesgo independientes en el análisis multivariante (tabla 3).
Análisis uni- y multivariante según el desarrollo de fístula
| Variable | Desarrollo fistulan (%) | n (%) | Univariante | Multivariante | ||
|---|---|---|---|---|---|---|
| No (181) | Sí (122) | p-valor | OR | IC 95% | p-valor | |
| Edad media | 44,5 (15,3) | 43,6 (13,4) | 0,231* | 0,99 | 0,96-1,02 | 0,498 |
| Sexo | ||||||
| Hombre | 137 (60,1) | 91 (39,9) | 0,828** | Ref. | ||
| Mujer | 44 (58,7) | 31 (41,3) | 0,44 | 0,14-1,43 | 0,173 | |
| ASA | ||||||
| I-II | 152 (59,6) | 103 (40,4) | 0,917** | Ref. | ||
| III-IV | 29 (60,4) | 19 (39,6) | 2,43 | 0,46-12,9 | 0,295 | |
| Absceso anal previo | ||||||
| No | 133 (59,9) | 89 (40,1) | 0,919** | Ref. | ||
| Sí | 548 (59,3) | 33 (40,7) | 0,28 | 0,04-2,02 | 0,208 | |
| N° abscesos anales | ||||||
| 0 | 133 (59,9) | 89 (40,1) | ||||
| 1 | 24 (63,2) | 14 (36,8) | 0,473** | |||
| 2 | 13 (56,5) | 10 (43,5) | ||||
| 3 o más | 11 (55) | 9 (45) | ||||
| Drenaje previo | ||||||
| No | 149 (60,1) | 99 (39,9) | 0,795** | Ref. | ||
| Sí | 32 (58,2) | 23 (41,8) | 0,75 | 0,04-12,9 | 0,845 | |
| Cirugía anal previa | ||||||
| No | 141 (62,1) | 86 (37,9) | 0,145** | Ref. | ||
| Sí | 40 (52,6) | 36 (47,4) | 0,15 | 0,05-1,79 | 0,132 | |
| Cirugía fístula previa | ||||||
| No | 170 (60,7) | 110 (39,3) | 0,226** | Ref. | ||
| Sí | 11 (47,8) | 12 (52,2) | 0,31 | 0,01-9,17 | 0,497 | |
| Fístula previa | ||||||
| No | 166 (62,9) | 98 (37,1) | 0,004** | Ref. | ||
| Sí | 15 (38,5) | 24 (61,5) | 4,15 | 0,21-12,5 | 0,349 | |
| Localización | ||||||
| Anterior | 84 (62,7) | 50 (37,3) | 0,601** | Ref. | ||
| Posterior | 75 (59,5) | 51 (40,5) | 0,51 | 0,17-1,49 | 0,219 | |
| Localización | ||||||
| Derecho | 71 (62,8) | 42 (37,2) | 0,550** | Ref. | ||
| Izquierdo | 90 (59,2) | 62 (40,8) | 1,58 | 0,53-4,79 | 0,412 | |
| Tipo absceso | ||||||
| Perianal | 75 (61) | 48 (39) | ||||
| Subcutáneo | 14 (63,6) | 8 (36,4) | 0,179** | |||
| Isquiorectal | 62 (55,9) | 49 (44,1) | ||||
| Interesfinteriano | 18 (81,8) | 4 (18,2) | ||||
| Herradura | 8 (50) | 8 (50) | ||||
| Otros | 4 (44,6) | 5 (55,4) | ||||
| Recidiva | ||||||
| No | 138 (87,9) | 19 (12,1) | < 0,001** | Ref. | ||
| Sí | 43 (29,5) | 103 (70,5) | 6,63 | 2,33-18,9 | < 0,001 | |
| Clínica 1ª revisión | ||||||
| No | 158 (91,9) | 14 (8,1) | < 0,001** | Ref. | ||
| Sí | 23 (17,6) | 108 (82,4) | 7,36 | 1,86-29,1 | < 0,001 | |
Entre las numerosas técnicas existentes para el tratamiento del absceso anal, el DyD es la más frecuente con un grado de recomendación fuerte y un nivel de evidencia 113-15.
El objetivo del tratamiento es curar la enfermedad preservando la continencia fecal16. Los resultados se expresan según la tasa recidiva en forma de reaparición del absceso o del desarrollo de supuración crónica o fístula.
La tasa de recidiva es ampliamente variable (1,6-88%)17-26 aunque globalmente es de alrededor del 50%. La heterogeneidad en las tasas de recidiva posiblemente refleja diferencias en la forma de diagnóstico, en el tiempo de seguimiento y en la presencia de comorbilidades como la EII o los antecedentes de abscesos, de fístulas o de cirugías anales. La EII está íntimamente relacionada con el desarrollo de fístula anal17-19, pero en muchas de las series no está contemplada como criterio de exclusión o simplemente no se menciona su existencia.
Una de las principales causas de recidiva es la presencia de una fístula no diagnosticada en el momento del drenaje del absceso, que se estima está presente en el 30-70% de los casos13. Existe controversia sobre la necesidad o no de tratar la fístula en el momento agudo, si ésta se identifica. Los partidarios de solo realizar drenaje y desbridamiento fundamentan su razonamiento en que es un proceso rápido, sencillo, que puede ser realizado por los cirujanos menos experimentados, y en que menos de la mitad de los pacientes presentarán recidiva y solo un tercio desarrollarán una fístula6,18,20-22. Por el contrario los defensores del tratamiento concomitante de la fístula basan su argumento en los resultados del metaanálisis de Malik et al.23 que evidencia una disminución significativa de la recidiva sin producirse un empeoramiento de la continencia, siempre y cuando se trate de fístulas simples. A pesar de esta evidencia, el tratamiento concomitante de la fístula no goza de suficiente consenso, especialmente para los cirujanos menos experimentados24.
En nuestro estudio hemos encontrado una tasa de recidiva del 48%, cifra en el rango medio de los estudios publicados20,21,25-32, pero con la característica de ser un dato a muy largo plazo (seguimiento medio de 119 meses) y en pacientes con episodios previos de absceso y de fístula anal, pero todos de origen criptoglandular. Al igual que han reportado otros autores11,20,21, la gran mayoría de las recurrencias se producen en el primer año de seguimiento (82%) y fundamentalmente son en forma de supuración crónica. Basándonos en el estudio de Ho et al.33 en el que el tiempo medio para la cicatrización completa de las incisiones anorectales es de 7,2 semanas, establecimos el momento de la recidiva a partir de la octava semana de seguimiento. En la serie tan solo cuatro pacientes (1,3%) presentaron recidiva antes de dicha fecha, todos como absceso, pero fueron incluidos en el análisis.
Respecto al tiempo de seguimiento, en nuestro caso encontramos que el aplanamiento de la curva de incidencia acumulada de recidiva se estabiliza en torno a los 40 meses. Previamente, Yano et al.22 describieron el aplanamiento a los 20 meses es su estudio de 205 pacientes con una tasa de recidiva del 36% y un seguimiento medio de 20 meses.
La incidencia de fístula reportada hasta ahora tras el drenaje de un absceso anal varía ampliamente entre el 26% y el 87% según las series20,28-30,34. Sahnan et al.18 en un estudio retrospectivo poblacional ha establecido la incidencia en un 15,5% en casos primarios idiopáticos, con un seguimiento medio de 60 meses, pero incluyendo técnicas diferentes al drenaje exclusivo. En nuestro caso y con el apoyo diagnóstico de la ecografía endoanal hemos encontrado una incidencia de fístula tras el drenaje urgente del 44,1% (98 fístulas de 222 ecografías realizadas), especialmente si presentaban sintomatología (69,6% vs. 2,4%). Si contabilizamos también a aquellos pacientes con criterios clínicos, pero sin ecografía, podríamos afirmar que la incidencia total de fístula clínica y/o ecográfica en nuestra serie es del 40,3% (122 de 303 pacientes), dato en el rango inferior de lo publicado previamente y siendo a nuestro juicio una cifra cercana a la realidad, dado el amplio periodo de seguimiento. Es posible que la administración adyuvante de antibióticos pueda disminuir la tasa de desarrollo de fístula, aunque su uso aún es controvertido ya que los estudios existentes publican resultados opuestos35,36. En el momento actual se encuentra pendiente de publicación la única revisión sistemática existente sobre esta cuestión37.
Hemos identificado la presencia de sintomatología en los dos primeros meses tras el drenaje como factor de riesgo independiente para la recidiva (OR 8,44; IC 95% 4,31-16,5; p < 0,001) y para el desarrollo de fístula (OR 7,36; IC 95% 1,86-29,1; p < 0,001), además de una tendencia estadística a la recidiva en presencia de antecedentes de fístula (p = 0,09) y en el sexo femenino (p = 0,07).
Nuestra cohorte incluye pacientes con abscesos de origen criptoglandular, tanto primarios como recurrentes, y con antecedentes de fístula y cirugía anal. Esto podría hacer que los resultados fueran peor de lo esperado, pero lo prolongado del seguimiento hace que sea más parecido a la realidad. Este estudio tiene la limitación de ser retrospectivo, de un único Centro y que el estudio ecográfico no se ha realizado de forma randomizada, por lo que no está exento de posibles sesgos.
ConclusiónTras el drenaje y desbridamiento urgente de un absceso anal la mitad de los pacientes recidivan y un 40% desarrollan fístula. La recidiva se produce más frecuentemente durante el primer año de seguimiento, por lo que seguimientos más largos no serían necesarios. La necesidad de realizar una ecografía endoanal para la evaluación de la presencia de fístula es muy cuestionable en ausencia de signos o síntomas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.