El hipoparatiroidismo es la complicación más frecuente de la tiroidectomía total y habitualmente requiere la monitorización de la calcemia, por lo que es el principal factor que determina la estancia hospitalaria. El objetivo del estudio es evaluar la utilidad clínica de la aplicación de nuestro protocolo de detección precoz, tratamiento intensivo y control del hipoparatiroidismo durante el primer mes postiroidectomía.
Pacientes y métodoEstudio retrospectivo observacional transversal sobre 79 pacientes sometidos a una tiroidectomía total a quienes se les determinó parathormona (PTH) y calcemia a las 6-8horas de la intervención y a las 18-24horas. Cuando el valor de PTH fue menor que el límite inferior de referencia (15pg/ml) se inició tratamiento oral con 1.000mg de calcio y 0,25μg de calcitriol cada 8horas y controles de calcemia.
ResultadosSe detectaron 26 casos (32,9%) de hipoparatiroidismo normocalcémico a quienes el tratamiento impidió su evolución a hipocalcemia excepto en 3 casos, que tuvieron un episodio de hipocalcemia leve asintomática. No hubo ningún caso de hipocalcemia moderada/severa, y solo uno de hipercalcemia leve asintomática. No hubo reingresos por alteraciones del calcio. Ningún caso con PTH >15pg/ml tuvo hipocalcemia. El protocolo permitió una estancia hospitalaria de 24horas. La prevalencia de hipoparatiroidismo permanente fue del 5,1%.
ConclusionesLa aplicación de nuestro protocolo durante el primer mes postiroidectomía resulta muy útil porque evita la aparición de hipocalcemia e hipercalcemia moderada/severa permitir una estancia hospitalaria corta y se asocia a una baja prevalencia de hipoparatiroidismo permanente.
Hypoparathyroidism is the most common complication of total thyroidectomy and usually requires monitoring of calcaemia, whereby it is one of the factors that most contributes to hospital stay. The objective of the study is to evaluate the clinical usefulness of the application of our protocol for early detection, intensive treatment and control of hypoparathyroidism in the first month after thyroidectomy.
Patients and methodRetrospective observational cross-sectional study of 79 patients who underwent total thyroidectomy in whom parathormone (PTH) and calcemia determinations were performed at 6-8 hours and 18-24 hours post-surgery. When the PTH value was lower than inferior limit of the reference (15pg/ml), oral treatment was started with 1000mg of calcium and 0.25μg of calcitriol every 8hours followed by calcemia controls.
ResultsTwenty-six cases (32.9%) of normocalcemic hypoparathyroidism were detected in whom treatment prevented their progression to hypocalcaemia, except for 3 cases that had an episode of mild asymptomatic hypocalcaemia. There were no cases of moderate/severe hypocalcaemia and only one case of asymptomatic mild hypercalcaemia. There were no readmissions due to calcium abnormalities. No case with PTH >15pg/ml had hypocalcaemia. The protocol allowed a hospital stay of 24hours. The prevalence of permanent hypoparathyroidism was 5.1%.
ConclusionsThe application of our protocol during the first month after thyroidectomy is very useful because it avoids the appearance of moderate/severe hypocalcaemia and hypercalcaemia, allows a short hospital stay and is associated with a low prevalence of permanent hypoparathyroidism.
El hipoparatiroidismo posquirúrgico es la forma más común de hipoparatiroidismo, ya que alrededor del 75% de los hipoparatiroidismos crónicos son debidos a esta causa, siendo, con mucho, la cirugía del tiroides la principal responsable1-4. A pesar de intentar preservar las glándulas paratiroides, el hipoparatiroidismo posquirúrgico que acontece a las pocas horas o días después de una tiroidectomía puede ocurrir hasta en el 50% de los casos5-10.
Ya que el hipoparatiroidismo posquirúrgico es una de las complicaciones más frecuentes de la tiroidectomía y tiene una presentación clínica aguda que puede cursar con tetania, arritmias cardíacas y alteración del estado mental1,11, su detección y tratamiento precoces resultan cruciales para evitar las complicaciones clínicas y para no prolongar la estancia hospitalaria12-15.
Nosotros hemos desarrollado un protocolo sencillo de detección precoz y control del hipoparatiroidismo posquirúrgico después de una tiroidectomía total donde se prioriza el tratamiento intensivo a partir de la detección de una concentración infranormal de parathormona (PTH), con el objetivo de evitar al máximo la aparición de hipocalcemia y para reducir las complicaciones clínicas, la estancia hospitalaria y los reingresos hospitalarios por este motivo. A cambio, requiere una vigilancia estrecha de la posible hipercalcemia iatrogénica. En esencia, el protocolo se basa en la determinación de la PTH a las 6-8horas tras la intervención quirúrgica y en su repetición a las 18-24horas. Si el valor es menor que el límite inferior de referencia del laboratorio (15pg/ml) se inicia un tratamiento oral a base de 1.000mg de calcio con 0,25μg de calcitriol cada 8horas y controles analíticos de calcemia corregida por albúmina.
El objetivo del estudio fue evaluar la utilidad clínica de la aplicación rutinaria de nuestro protocolo de detección precoz, tratamiento intensivo y control del hipoparatiroidismo posquirúrgico en el primer mes después de una tiroidectomía total. En concreto, analizar la detección de episodios de hipoparatiroidismo normocalcémico en las primeras 24horas, los episodios de hipocalcemia e hipercalcemia ocurridos durante el primer mes de seguimiento postoperatorio, los días de estancia hospitalaria y la prevalencia de hipoparatiroidismo permanente asociado a la aplicación de este protocolo.
Material y métodosSe trata de un estudio retrospectivo observacional basado en la práctica clínica habitual en un centro hospitalario. Se han incluido los pacientes sometidos a tiroidectomía total (incluye las hemitiroidectomías con el antecedente previo de hemitiroidectomía contralateral) desde mayo de 2017 hasta mayo de 2022 a los que se les aplicó nuestro protocolo de detección precoz, tratamiento intensivo y control del hipoparatiroidismo posquirúrgico. No se han incluido pacientes afectos de insuficiencia renal con un filtrado glomerular estimado inferior a 30ml/min debido a que a menudo estos pacientes ya tienen alterado el metabolismo del calcio y pueden requerir una valoración y un tratamiento diferentes. El estudio fue aprobado por el Comité Ético de Investigación Clínica de la Fundació Asistencial Mútua de Terrassa.
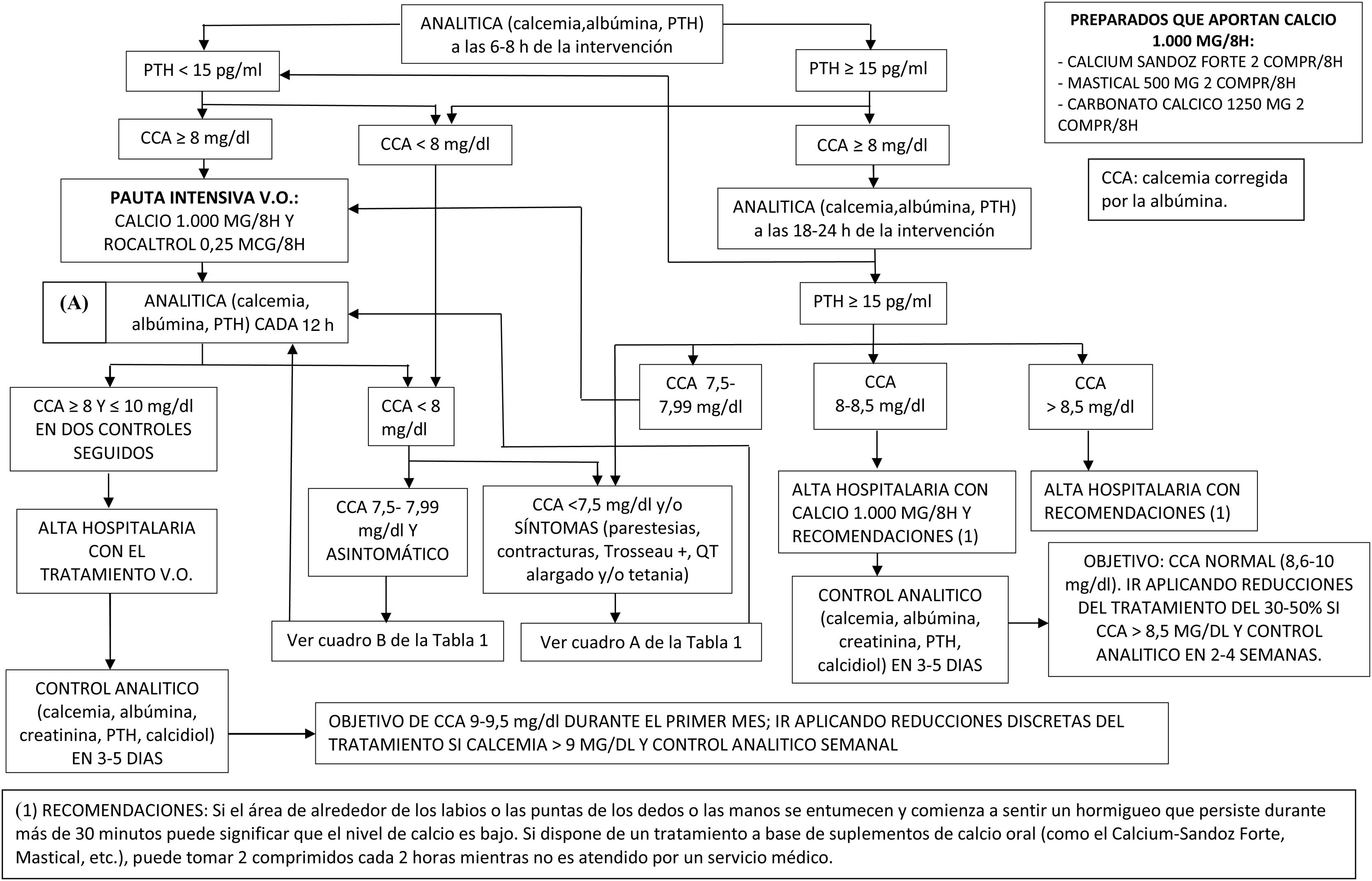
El diagrama del protocolo se muestra en la figura 1. Se fundamenta en determinar la PTH y la calcemia corregida por la albúmina a las 6-8horas de la intervención y a las 18-24horas. Este horario ha sido establecido en base a las rutinas históricas de práctica clínica de nuestro centro. En función del valor de la PTH, acotado por el límite de referencia inferior, que en nuestro centro es de 15 pg/ml, y de las calcemias corregidas por la albúmina según se especifica en el diagrama, se toman las decisiones terapéuticas que se implementan tan pronto como es posible una vez conocidos los resultados analíticos, en general entre 30 y 60min después de tomar la muestra sanguínea para analizar, y se programan los controles allí descritos. La excepción son los pacientes con síntomas de hipocalcemia, en cuyo caso se cursa una analítica confirmatoria y se inicia el tratamiento parenteral antes de conocer el resultado. En los casos con síntomas sugestivos de hipocalcemia y/o con valores de calcemia corregida por albúmina inferiores a 7,5mg/dl se realiza un electrocardiograma para valorar las alteraciones del ritmo cardíaco y monitorizar el intervalo QT, cada 6horas si existen alteraciones, hasta que se normalizan y la calcemia corregida por albúmina es superior a 8mg/dl. En la tabla 1 se especifican los ajustes del tratamiento recomendados en la figura 1.
Ajustes del tratamiento de la hipocalcemia postiroidectomía según la figura 11,19,30,35,41
| A | • Cursar analítica confirmatoria (calcemia, albúmina), y sin esperar el resultado,• Administrar enseguida 20ml de gluconato cálcico al 10% i.v. diluido en 100ml de suero fisiológico en 20min seguido de una perfusión i.v. de 80ml de gluconato cálcico al 10% diluido en 500ml de suero fisiológico a un ritmo de 40ml/hora.• Si en la analítica confirmatoria la calcemia corregida por albúmina es superior a 8,5mg/dl, suspender la perfusión i.v. de gluconato cálcico, dejar pauta v.o. solo con 1.000mg de calcio/8horas y volver al cuadro (A) de la figura 1. En caso contrario:• Iniciar, si no se ha hecho con anterioridad, tan pronto como sea posible, la pauta intensiva v.o. con calcio 1.000mg/8horas y calcitriol 0,25μg/8horas.• Control de calcemia y albúmina cada 6horas.• Suspender la perfusión de gluconato cálcico cuando la calcemia corregida por albúmina sea mayor de 9,5mg/dl y esté instaurada la pauta oral de calcio y calcitriol y volver al cuadro (A) de la figura 1.• Si no se consigue una calcemia corregida por albúmina superior a 8mg/dl en 6horas, llevar a cabo las acciones terapéuticas de los cuadros siguientes (B y C). |
| B | • Iniciar, si no se ha hecho con anterioridad, tan pronto como sea posible, la pauta intensiva v.o. con calcio 1.000mg/8horas y calcitriol 0,25μg/8horas. Si ya se había hecho:• Aumentar la dosis de calcitriol en 0,25μg cada 12horas hasta una dosis máxima de 5μg/día, y• Aumentar la dosis de calcio 1.000mg cada 6horas hasta una dosis máxima de 10g/día.• Control de calcemia corregida por albúmina cada 6horas. Cuando sea mayor de 8mg/dl, pasar al cuadro (A) de la figura 1. Si sigue siendo menor de 8mg/dl en 12horas, seguir aplicando las medidas anteriores y considerar:• Añadir hidroclorotiazida v.o. 25mg/12horas,• Ver cuadro C, y si no es suficiente,• Teriparatida 50μg/12horas s.c. o en infusión continua s.c. a dosis inicial de 60μg/24horas en forma de 1pulso cada 10min, e ir reduciendo la dosis en 5μg/día hasta llegar a mantener 25-35μg/día. |
| C | • Determinar magnesio plasmático. Si existe hipomagnesemia (magnesio plasmático <1,6mEq/l), añadir suplementos de magnesio y controlar cada 12horas para conseguir llegar a una concentración plasmática de 2mg/dl:• Sulfato magnésico i.v. 2g (16mEq) diluidos en 100cc de suero fisiológico a pasar en 20min seguido de una perfusión de 4g en 500ml de suero fisiológico cada 8horas, o bien,• Magnesio oral 250-500mg (20-40mEq)/24horas repartido en tres tomas con las comidas. |
Las variables recogidas de cada paciente fueron: a)datos personales: edad y sexo; b)diagnóstico prequirúrgico de la patología tiroidea: bocio nodular benigno, bocio nodular con citología indeterminada (BethesdaIII y BethesdaIV), bocio nodular con citología de sospecha de malignidad o maligna (BethesdaV y BethesdaVI), bocio nodular hiperfuncionante, hipertiroidismo autoinmune (enfermedad de Graves-Basedow); c)presencia de bocio endotorácico según la información de las ecografías y/o tomografías computarizadas realizadas; d)tipo de intervención quirúrgica llevada a cabo: tiroidectomía total, tiroidectomía total con vaciamiento ganglionar cervical central, hemitiroidectomía con hemitiroidectomía previa; e)tratamiento prequirúrgico con sales de calcio y/o calcidiol; f)analítica prequirúrgica: niveles plasmáticos de calcio, albúmina, creatinina, filtrado glomerular estimado según la ecuación CKD-EPI creatinina de 2009, PTH y calcidiol; g)analítica a las 6-8horas de la intervención: calcemia, albuminemia y PTH; h)analítica a las 18-24horas de la intervención: calcemia, albuminemia y PTH; i)tratamiento posquirúrgico administrado: ninguno, sales de calcio v.o., sales de calcio y calcitriol v.o., calcio i.v. con sales de calcio y calcitriol v.o.; j)fecha de ingreso y fecha de alta hospitalaria; k)calcemias corregidas por albúmina durante el primer mes después de la tiroidectomía; l)reingresos hospitalarios por hipocalcemia o hipercalcemia durante el primer mes postoperatorio, y m)presencia de hipoparatiroidismo permanente a los 12meses de la tiroidectomía.
Las variables de evaluación principal son:
- •
Episodios de hipoparatiroidismo posquirúrgico normocalcémico detectados en las primeras 24horas del postoperatorio, definidos en base a un valor infranormal de PTH (menor a 15pg/ml) con un valor de calcemia corregida por la albúmina igual o superior a 8mg/dl e inferior a 10mg/dl.
- •
Episodios de hipocalcemia durante el primer mes postoperatorio:
- ∘
Leve (calcio corregido por albúmina entre 7,5 y 8mg/dl).
- ∘
Moderada/severa (calcio corregido por albúmina menor a 7,5mg/dl).
- •
Episodios de hipercalcemia durante el primer mes postoperatorio.
- ∘
Ligera (calcio corregido por albúmina entre 10 y 11,5mg/dl).
- ∘
Moderada/severa (calcemia corregida por albúmina mayor de 11,5mg/dl).
- •
Reingresos hospitalarios por alteración de la calcemia durante el primer mes postoperatorio.
Las variables de evaluación secundarias fueron:
- •
Los días de estancia hospitalaria desde el ingreso para la tiroidectomía hasta el alta hospitalaria.
- •
La prevalencia de hipoparatiroidismo permanente asociada a la aplicación de este protocolo.
La calcemia se determinó mediante el método 5-nitro-5’-methyl-BAPTA (NM-BAPTA), la albúmina plasmática mediante el verde de bromocresol (BCG) y la PTH intacta mediante un inmunoanálisis electroquimioluminiscente. Los valores de referencia para la calcemia fueron de 8,6-10,0mg/dl, con un coeficiente de variación del 0,61%, y para la PTH intacta de 15,0-65,7pg/ml, con un coeficiente de variación del 3,05% y una sensibilidad del ensayo de 5,5pg/ml.
Se realizó un análisis descriptivo de las variables recogidas. El análisis univariante de las diferencias entre variables continuas y categóricas para datos agrupados se investigó con la prueba t de Student o el análisis de la varianza; la relación entre variables categóricas se investigó con la prueba chi-cuadrado (χ2), y la relación entre variables continuas, con el coeficiente de correlación de Pearson y con el análisis de regresión múltiple lineal (método por pasos). Se realizó un análisis de regresión logística binaria para investigar la influencia de las variables independientes sobre las variables de evaluación principal y secundarias. La significación estadística se estableció en p<0,05 (2colas). El análisis estadístico se realizó con el software Epidat, versión 3.1 (Servizo Galego de Saúde, Galicia, España).
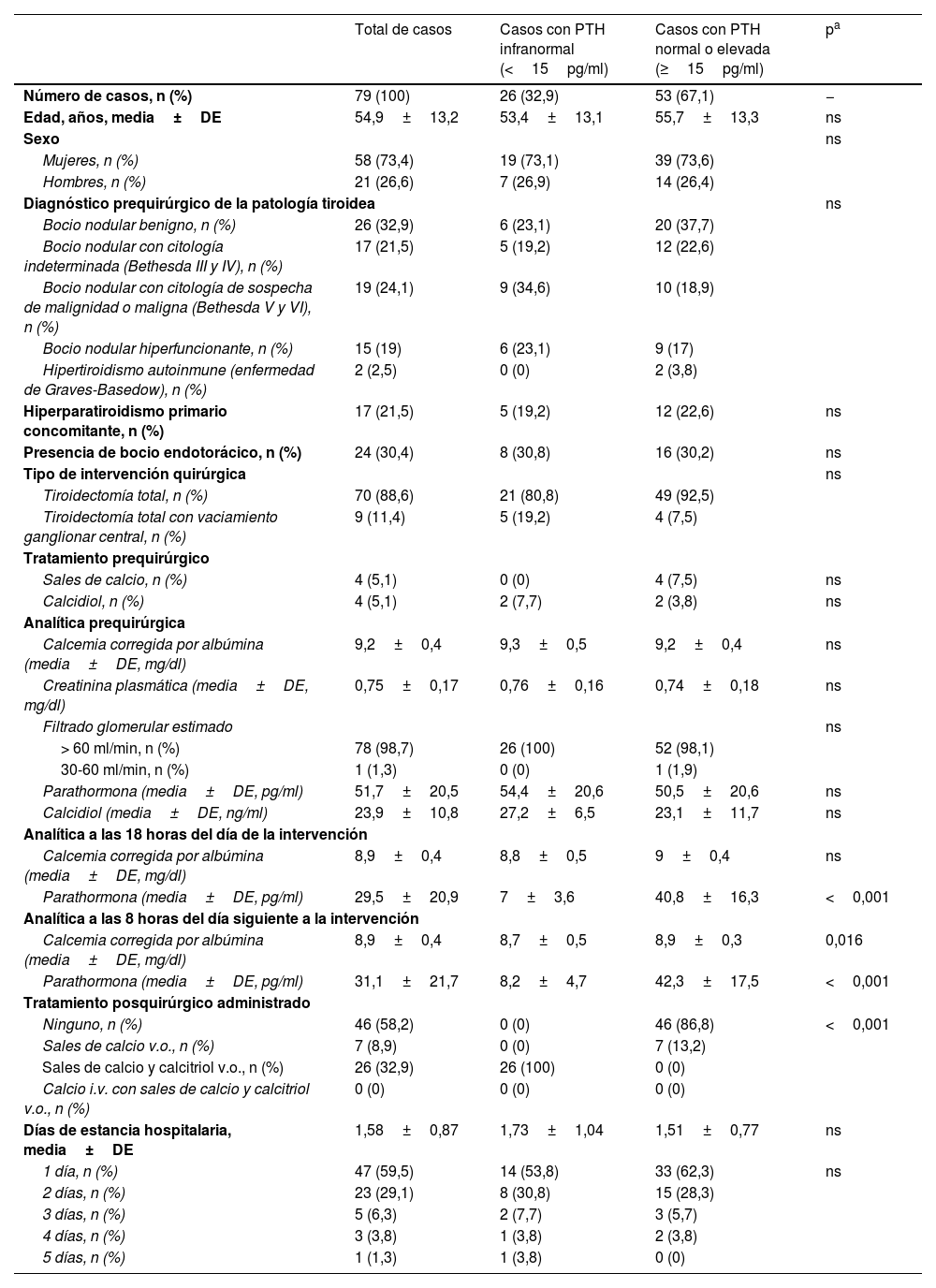
ResultadosSe incluyeron un total de 79 pacientes (58 mujeres y 21 hombres), con una edad media de 54,9 ±13,2años. En 26 de ellos (32,9%) el protocolo permitió detectar un hipoparatiroidismo posquirúrgico normocalcémico en las primeras 24horas postiroidectomía, por lo cual iniciaron un tratamiento oral con 1.000mg de calcio y 0,25μg de calcitriol cada 8horas. En la tabla 2 se muestran los resultados de las variables recogidas. No hubo discordancias entre los valores de PTH determinados a las 6-8horas postiroidectomía y los de las 18-24horas, es decir, cuando fueron menores o mayores de 15pg/ml en un tiempo, lo fueron igualmente en el otro tiempo.
Características clínicas de los pacientes según el valor postoperatorio de la PTH en las primeras 24 horas
| Total de casos | Casos con PTH infranormal (<15pg/ml) | Casos con PTH normal o elevada (≥15pg/ml) | pa | |
|---|---|---|---|---|
| Número de casos, n (%) | 79 (100) | 26 (32,9) | 53 (67,1) | − |
| Edad, años, media±DE | 54,9±13,2 | 53,4±13,1 | 55,7±13,3 | ns |
| Sexo | ns | |||
| Mujeres, n (%) | 58 (73,4) | 19 (73,1) | 39 (73,6) | |
| Hombres, n (%) | 21 (26,6) | 7 (26,9) | 14 (26,4) | |
| Diagnóstico prequirúrgico de la patología tiroidea | ns | |||
| Bocio nodular benigno, n (%) | 26 (32,9) | 6 (23,1) | 20 (37,7) | |
| Bocio nodular con citología indeterminada (Bethesda III y IV), n (%) | 17 (21,5) | 5 (19,2) | 12 (22,6) | |
| Bocio nodular con citología de sospecha de malignidad o maligna (Bethesda V y VI), n (%) | 19 (24,1) | 9 (34,6) | 10 (18,9) | |
| Bocio nodular hiperfuncionante, n (%) | 15 (19) | 6 (23,1) | 9 (17) | |
| Hipertiroidismo autoinmune (enfermedad de Graves-Basedow), n (%) | 2 (2,5) | 0 (0) | 2 (3,8) | |
| Hiperparatiroidismo primario concomitante, n (%) | 17 (21,5) | 5 (19,2) | 12 (22,6) | ns |
| Presencia de bocio endotorácico, n (%) | 24 (30,4) | 8 (30,8) | 16 (30,2) | ns |
| Tipo de intervención quirúrgica | ns | |||
| Tiroidectomía total, n (%) | 70 (88,6) | 21 (80,8) | 49 (92,5) | |
| Tiroidectomía total con vaciamiento ganglionar central, n (%) | 9 (11,4) | 5 (19,2) | 4 (7,5) | |
| Tratamiento prequirúrgico | ||||
| Sales de calcio, n (%) | 4 (5,1) | 0 (0) | 4 (7,5) | ns |
| Calcidiol, n (%) | 4 (5,1) | 2 (7,7) | 2 (3,8) | ns |
| Analítica prequirúrgica | ||||
| Calcemia corregida por albúmina (media±DE, mg/dl) | 9,2±0,4 | 9,3±0,5 | 9,2±0,4 | ns |
| Creatinina plasmática (media±DE, mg/dl) | 0,75±0,17 | 0,76±0,16 | 0,74±0,18 | ns |
| Filtrado glomerular estimado | ns | |||
| > 60 ml/min, n (%) | 78 (98,7) | 26 (100) | 52 (98,1) | |
| 30-60 ml/min, n (%) | 1 (1,3) | 0 (0) | 1 (1,9) | |
| Parathormona (media±DE, pg/ml) | 51,7±20,5 | 54,4±20,6 | 50,5±20,6 | ns |
| Calcidiol (media±DE, ng/ml) | 23,9±10,8 | 27,2±6,5 | 23,1±11,7 | ns |
| Analítica a las 18 horas del día de la intervención | ||||
| Calcemia corregida por albúmina (media±DE, mg/dl) | 8,9±0,4 | 8,8±0,5 | 9±0,4 | ns |
| Parathormona (media±DE, pg/ml) | 29,5±20,9 | 7±3,6 | 40,8±16,3 | <0,001 |
| Analítica a las 8 horas del día siguiente a la intervención | ||||
| Calcemia corregida por albúmina (media±DE, mg/dl) | 8,9±0,4 | 8,7±0,5 | 8,9±0,3 | 0,016 |
| Parathormona (media±DE, pg/ml) | 31,1±21,7 | 8,2±4,7 | 42,3±17,5 | <0,001 |
| Tratamiento posquirúrgico administrado | ||||
| Ninguno, n (%) | 46 (58,2) | 0 (0) | 46 (86,8) | <0,001 |
| Sales de calcio v.o., n (%) | 7 (8,9) | 0 (0) | 7 (13,2) | |
| Sales de calcio y calcitriol v.o., n (%) | 26 (32,9) | 26 (100) | 0 (0) | |
| Calcio i.v. con sales de calcio y calcitriol v.o., n (%) | 0 (0) | 0 (0) | 0 (0) | |
| Días de estancia hospitalaria, media±DE | 1,58±0,87 | 1,73±1,04 | 1,51±0,77 | ns |
| 1 día, n (%) | 47 (59,5) | 14 (53,8) | 33 (62,3) | ns |
| 2 días, n (%) | 23 (29,1) | 8 (30,8) | 15 (28,3) | |
| 3 días, n (%) | 5 (6,3) | 2 (7,7) | 3 (5,7) | |
| 4 días, n (%) | 3 (3,8) | 1 (3,8) | 2 (3,8) | |
| 5 días, n (%) | 1 (1,3) | 1 (3,8) | 0 (0) | |
Ningún paciente con PTH normal o elevada tuvo hipocalcemia (menor de 8mg/dl). En siete casos (8,9%) se apreció en las primeras 24horas una PTH normal con tendencia a la hipocalcemia (calcemia corregida por albúmina entre 8 y 8,5mg/dl), por lo cual se les administró tratamiento únicamente mediante sales de calcio v.o.; mantuvieron la normocalcemia sin necesidad de continuar dicho tratamiento más allá del primer mes. De ellos, uno tenía hipertiroidismo previo, y cuatro, niveles disminuidos de vitaminaD (8, 18, 20 y 22ng/ml).
Ningún paciente con PTH disminuida tuvo hipocalcemia (menor de 8mg/dl) en el primer control analítico efectuado a las 6-8horas de la intervención. La evolución durante el primer mes de seguimiento de los pacientes con hipoparatiroidismo normocalcémico tratado con sales de calcio y calcitriol se muestra en la tabla 3. No hubo ningún episodio de hipocalcemia que precisara tratamiento intravenoso con sales de calcio, ninguna hipocalcemia moderada/severa ni tampoco ninguna hipercalcemia moderada/severa. Hubo tres episodios de hipocalcemia ligera, asintomáticos, con valores de calcemia corregida por albúmina de 7,8mg/dl a los 22días del postoperatorio, de 7,7mg/dl a las 48horas del postoperatorio en relación a una demora de 24horas en el inicio del tratamiento en una paciente con drenaje hemático persistente, y de 7,7mg/dl en un control extrahospitalario a las 72horas. El episodio de hipercalcemia ligera también fue asintomático y se detectó en el control extrahospitalario del cuarto día del postoperatorio con un valor de 10,7mg/dl. No hubo ningún reingreso por alteración de la calcemia. De los 26 pacientes que tuvieron PTH inferior a 15pg/ml en las primeras 24horas después de la tiroidectomía, solo cuatro (5,1%) tuvieron un hipoparatiroidismo permanente.
Evolución durante el primer mes de los pacientes con hipoparatiroidismo normocalcémico posquirúrgico y prevalencia de hipoparatiroidismo permanente a los 12 meses
| Episodios de hipocalcemia durante el primer mes | |
| Ligera (7,5-8 mg/dl), n (%) | 3 (3,8) |
| Moderada/severa (< 7,5 mg/dl), n (%) | 0 (0) |
| Episodios de hipercalcemia durante el primer mes | |
| Ligera (10-11,5 mg/dl), n (%) | 1 (1,3) |
| Moderada/severa (> 11,5 mg/dl), n (%) | 0 (0) |
| Reingresos hospitalarios durante el primer mes | |
| Por hipocalcemia, n (%) | 0 (0) |
| Por hipercalcemia, n (%) | 0 (0) |
| Prevalencia de hipoparatiroidismo permanente, n (%) | 4 (5,1%) |
En la mayoría de los pacientes (59,5%) la estancia hospitalaria fue de un día. Hubo una ligera tendencia a ser superior en los pacientes con hipoparatiroidismo normocalcémico, pero no fue estadísticamente significativa (tabla 2). Se pudo constatar que en ningún caso la aplicación del protocolo supuso una demora en el alta hospitalaria, y cuando esta fue superior a un día, fue debida a las comorbilidades del paciente o a complicaciones hemorrágicas de la tiroidectomía.
Hubo 17 (21,5%) pacientes a los que se les realizó la tiroidectomía teniendo un hiperparatiroidismo normocalcémico concomitante: 16 debido a un déficit de vitaminaD y uno por un adenoma paratiroideo que se resecó con la tiroidectomía. Se distribuyen por igual tanto en el grupo que tuvo hipoparatiroidismo normocalcémico posquirúrgico como en el grupo que no lo tuvo. El paciente del adenoma de paratiroides resecado normalizó su calcemia y su PTH en el postoperatorio y no requirió tratamiento con sales de calcio ni calcitriol.
En este estudio no se ha constatado ninguna variable predictiva de la ocurrencia de hipoparatiroidismo normocalcémico posquirúrgico. Entre los cuatro pacientes con hipoparatiroidismo permanente hubo uno con bocio endotorácico benigno sometido a tiroidectomía total, otro con bocio endotorácico y citología indeterminada sometido a tiroidectomía total, y dos con bocio sin expansión endotorácica pero con citología de carcinoma papilar sometidos a tiroidectomía total, y uno de ellos, además, a vaciamiento ganglionar cervical central bilateral. Los cuatro casos tuvieron en las primeras 24horas unos niveles posquirúrgicos de PTH inferiores a los de los 22 pacientes con hipoparatiroidismo normocalcémico que no desarrollaron hipoparatiroidismo permanente (PTH a las 6-8horas de la intervención: 4±2,35 versus 7,58±3,56pg/ml, p=0,067; PTH a las 18-24horas de la intervención: 3,92±2,11 versus 9,04±4,68 pg/ml, p=0,046), en tanto que los niveles de calcemia en ese período fueron similares ente ambos grupos de pacientes.
DiscusiónNuestro protocolo de detección precoz, tratamiento intensivo y control del hipoparatiroidismo posquirúrgico en el primer mes después de una tiroidectomía total se fundamenta en una revisión profunda de la literatura al respecto. La determinación del calcio sérico total corregido por la albúmina es preferible a las concentraciones de calcio ionizado, que dependen en gran medida del muestreo de sangre, de su transporte y del pH16. Si bien el intervalo normal de referencia de la calcemia corregida por la albúmina es de 8,6 a 10mg/dl, la mayoría de autores definen el hipoparatiroidismo posquirúrgico en los primeros días del postoperatorio como la presencia combinada de un calcio sérico corregido por la albúmina inferior a 8,0mg/dl con una concentración baja de PTH (ya sea infranormal o inapropiadamente normal)2. Un punto de corte del calcio total en 8mg/dl corrige la desviación por el decúbito y por la hemodilución leve postoperatoria, y solo excepcionalmente por encima de este valor se observan síntomas de hipocalcemia17. Se ha recomendado que el tratamiento oral con calcio y calcitriol sea iniciado si el calcio sérico desciende por debajo de este nivel16-21, con el objetivo de intentar mantenerlo en la mitad superior del rango de referencia normal durante el primer mes del postoperatorio, para minimizar la incidencia de hipoparatiroidismo permanente21. No hay un consenso establecido en cómo predecir (ni tratar) el hipoparatiroidismo posquirúrgico después de una tiroidectomía12,13,22-24.
La determinación de los niveles de calcio sérico en el postoperatorio ha sido el método más utilizado, con algunas diferencias en cuanto al momento de su realización y al umbral de calcemia considerado12,13,24-26. En uno de los últimos estudios llevados a cabo en nuestro país con monitorización de la calcemia se ha comunicado un 25-30% de episodios de hipocalcemia ligera y un 1,5-4,5% de episodios de hipocalcemia moderada/severa24. En los últimos años se ha visto que la disminución de los niveles de PTH durante las primeras 24horas después de la tiroidectomía puede anticipar el diagnóstico de hipoparatiroidismo antes de que las concentraciones séricas de calcio lleguen al rango de hipocalcemia2,14,22,23,27-32, lo cual no se produce hasta pasadas 24 a 72horas de la intervención quirúrgica14,25,28. La vida media corta de la PTH (3-5min) justifica su determinación plasmática temprana tras una tiroidectomía total. Algunos estudios han propuesto que el porcentaje de disminución del valor de la PTH postoperatoria es un buen indicador del riesgo de hipocalcemia posquirúrgica. No obstante, el valor de esta reducción de la PTH postoperatoria respecto a la preoperatoria no ha sido claramente definido, ya que oscila entre el 60 y el 95%8-10. En otros estudios, los pacientes con un valor de PTH superior al límite inferior de referencia de 15pg/ml, medido 20min o más después de la cirugía, tuvieron un riesgo extremadamente bajo de desarrollar hipocalcemia postoperatoria, y en ellos se consideró el alta hospitalaria si se encontraban estables14,30,31. Por el contrario, los pacientes con una PTH inferior a 15pg/ml en las primeras 24horas después de la intervención quirúrgica tuvieron un riesgo muy elevado de desarrollar hipocalcemia, del 75-100%, con una tasa del 6-46% de falsos positivos según donde se estableció el tiempo de la medición y el punto de corte por debajo de 15pg/ml13,14,22,29-33.
La determinación de la PTH postoperatoria para el manejo de los pacientes con riesgo de hipoparatiroidismo ha sido considerada coste-efectiva al permitir reducir la estancia hospitalaria, especialmente en los casos con PTH conservada en las primeras 24horas, ya que no necesitan esperar 24-72horas para confirmar niveles normales de calcemia13,28. Algunos autores han realizado combinaciones de niveles de PTH y calcemia para la predicción del hipoparatiroidismo posquirúrgico, con resultados dispares22,29; sin embargo, este proceder tiene el inconveniente de la demora temporal que ello supone al prolongar la estancia hospitalaria y permitir que los pacientes puedan llegar a estar clínicamente hipocalcémicos.
En nuestro protocolo se controlan la PTH y la calcemia dos veces en las primeras 24horas postiroidectomía para garantizar la estabilidad en los casos que no desarrollan hipoparatiroidismo y también en los casos tratados, y para evitar posibles falsos negativos. En los pacientes con deficiencia de vitaminaD, el punto de corte de la PTH en 15pg/ml podría ser menos sensible como predictor de hipocalcemia en las primeras horas postiroidectomía, pero esta deficiencia puede soslayarse con la repetición unas horas más tarde de la determinación de la PTH34, como ha ocurrido en los pacientes de nuestro estudio con hiperparatiroidismo normocalcémico concomitante debido a déficit de vitaminaD, que en ningún caso han desarrollado hipoparatiroidismo que no se haya detectado en las primeras 24horas postiroidectomía. Asimismo, el protocolo pretende evitar al máximo la aparición de hipocalcemia, instaurando un tratamiento intensivo de forma precoz mediante sales de calcio y calcitriol en el período de hipoparatiroidismo normocalcémico, con lo cual se pueden reducir tanto la estancia hospitalaria como los reingresos por este motivo; a cambio, requiere una vigilancia estrecha de la posible hipercalcemia iatrogénica.
Ningún paciente con una PTH superior al límite inferior de referencia del laboratorio y calcemia concomitante corregida por la albúmina superior a 8,5mg/dl recibió tratamiento de hipocalcemia ni tuvo hipocalcemia, siendo segura su alta hospitalaria a partir de las 24horas. Algunos pacientes de este estudio (7casos [8,8%]) con PTH superior al límite inferior de referencia pero con tendencia a la hipocalcemia (calcemia corregida por la albúmina entre 8 y 8,5mg/dl) no tuvieron un verdadero hipoparatiroidismo sino una disminución ligera de la calcemia debido a la dilución postoperatoria, a un déficit de vitaminaD, al depósito de sales cálcicas a nivel óseo como complicación de su hipertiroidismo previo y/o a una ligera insuficiencia paratiroidea30; a ellos se les trató en el postoperatorio únicamente mediante sales de calcio v.o., pudiendo prescindir del tratamiento en pocos días.
Aunque no hemos tenido ningún caso de hipocalcemia (calcemia corregida por albúmina menor de 8mg/dl) con PTH normal o elevada, ni tampoco con PTH disminuida en las primeras 6-8horas de la intervención quirúrgica, lo cual en ambos casos hubiera sido muy sugestivo de síndrome del hueso hambriento secundario a hipertiroidismo con o sin alteración funcional paratiroidea concomitante30, el protocolo también contempla esta posibilidad, pero no podemos ofrecer conclusiones en este aspecto.
En los pacientes con PTH inferior al límite de referencia del laboratorio y calcemia aún normal (26 casos [32,9%]) se administró el tratamiento oral a base de sales de calcio y calcitriol, y pudieron ser dados de alta a partir de las 24horas de la intervención quirúrgica, con monitorización ambulatoria frecuente. Entre ellos solo hubo tres episodios detectados de hipocalcemia ligera y uno de hipercalcemia ligera, todos asintomáticos, que únicamente requirieron los pequeños cambios del tratamiento oral que recomienda el protocolo, y no tuvieron consecuencias clínicas. Es posible que otros episodios de hipocalcemia e hipercalcemia ligera pudieran haber pasado desapercibidos por ser asintomáticos y ocurrir entre los momentos de control analítico. Es de resaltar que en ningún caso hubo episodios que requirieran tratamiento parenteral con sales de calcio, ni episodios de hipocalcemia moderada/severa, ni tampoco de hipercalcemia moderada/severa, ni reingresos por alteraciones de la calcemia.
El hipoparatiroidismo es la complicación más frecuente de la tiroidectomía, por encima de las complicaciones hemorrágicas y de la lesión del nervio recurrente, y su monitorización basada en el control de la calcemia postoperatoria hace que sea el principal determinante de una estancia hospitalaria7,12-15 que suele durar entre 2,5 y 4,5días13,24,25. Para revertir la hipocalcemia posquirúrgica del hipoparatiroidismo suele utilizarse un tratamiento a base de sales de calcio y calcitriol19. El calcitriol actúa aumentando la absorción de calcio intestinal y la reabsorción ósea35, con lo cual la normalización de la calcemia a menudo se demora entre 3 y 7días25,35. Por tanto, cuando el hipoparatiroidismo ha evolucionado dando lugar a la aparición de hipocalcemia, además de sus complicaciones clínicas, la estancia hospitalaria se alarga varios días. Con la aplicación de nuestro protocolo la estancia hospitalaria de los pacientes sometidos a tiroidectomía total no se ve alargada más allá de 24horas, ya que predice el riesgo de desarrollar hipocalcemia, aunque con falsos positivos, y permite iniciar el tratamiento intensivo de forma anticipada a la aparición de la hipocalcemia para conseguir una alta hospitalaria segura. Por otra parte, el tratamiento innecesario de los falsos positivos no ha dado lugar a la aparición de complicaciones clínicas debido a la monitorización frecuente.
El riesgo de hipoparatiroidismo posquirúrgico es diferente en función de la extensión de la disección cervical y de la técnica quirúrgica empleada7,36,37. Suele presentarse en el 10-20% de las tiroidectomías38, pero esta cifra puede aumentar hasta el 50% en los pacientes que con anterioridad ya han sido sometidos a una intervención quirúrgica cervical donde una o más glándulas paratiroides pudieron haber sido extirpadas o lesionadas, en aquellos a los que se les realiza una tiroidectomía total, especialmente si es extensa, como en los casos de bocio endotorácico, enfermedad de Graves y cáncer de tiroides, sobre todo cuando se combina con una disección bilateral de los ganglios linfáticos del compartimento central del cuello1,5-10,15,30,31. El hipoparatiroidismo posquirúrgico puede evolucionar a hipoparatiroidismo permanente, el cual, en general, se acepta que ocurre en el 6 al 12% de los pacientes después de 6 a 12meses de una tiroidectomía total2,6,16,17,39. Recientemente, considerando que la verdadera prevalencia está infraestimada, como ya se había comunicado con anterioridad17, un estudio japonés la ha cifrado entre el 15 y el 20,3% de los pacientes sometidos a tiroidectomía total40.
En el presente estudio, con la aplicación de nuestro protocolo, se ha calculado una prevalencia de hipoparatiroidismo posquirúrgico, en base a un nivel infranormal de PTH con normocalcemia en las primeras 24horas de la tiroidectomía, del 32,9%. Esta cifra sobreestima la verdadera prevalencia de hipoparatiroidismo posquirúrgico, no normocalcémico, debido a los falsos positivos que se han incluido en su cálculo13,14,22,29-33. En el estudio de Asari et al.29 el valor de PTH inferior a 15pg/ml en las primeras 24horas de la tiroidectomía confirió una tasa del 17,4% de falsos positivos en la predicción de hipoparatiroidismo posquirúrgico. Teniendo en cuenta este dato, en nuestro estudio podríamos considerar que el hipoparatiroidismo posquirúrgico ocurrió realmente en unos 21 pacientes, lo que supone una prevalencia del 26,6%, cifra que no está fuera de los valores referenciados en la literatura.
Por otra parte, la prevalencia de hipoparatiroidismo permanente asociada a la aplicación de nuestro protocolo ha resultado del 5,1%, un porcentaje bajo, probablemente influido por la intención de mantener, con el tratamiento intensivo y precoz administrado a los casos de hipoparatiroidismo normocalcémico posquirúrgico, las calcemias en la mitad superior de la normalidad durante el primer mes, tal como se ha demostrado previamente21. A pesar de que en nuestros pacientes estaban presentes algunas de las patologías con mayor riesgo de hipoparatiroidismo posquirúrgico, en este estudio no hemos podido identificar la asociación con ninguna de ellas. En los escasos cuatro casos de hipoparatiroidismo permanente estuvieron presentes el bocio endotorácico, el cáncer y el vaciamiento ganglionar cervical central, pero solo han resultado predictores los niveles inferiores de PTH en las primeras 24horas postiroidectomía respecto a los casos que no desarrollaron hipoparatiroidismo permanente, como ya ha sido comunicado previamente14. No obstante, hay que considerar que el estudio no fue diseñado con la finalidad de buscar marcadores de hipoparatiroidismo posquirúrgico transitorio ni permanente.
Entre las limitaciones del estudio destacamos que, al tener un carácter retrospectivo, ha supuesto la ausencia de algunos datos en las variables recogidas: calcemia corregida por albúmina prequirúrgica en 27casos, calcidiol prequirúrgico en 17casos y PTH prequirúrgica en 33casos. No obstante, estas omisiones afectan a la mejor caracterización de los pacientes, y creemos que no influyen sustancialmente en el resultado ni en las conclusiones de la aplicación de nuestro protocolo. Por otra parte, pudo haber errores o alteraciones en la ejecución del protocolo que no se han podido reconocer en todos los casos, como la demora en el inicio del tratamiento, que habría podido ocasionar una menor o más lenta recuperación de la calcemia. Asimismo, también es posible no haber reconocido omisiones en el cumplimiento del tratamiento por parte de los pacientes durante el período de estudio.
En conclusión, la aplicación de nuestro protocolo de detección precoz, tratamiento intensivo y control del hipoparatiroidismo posquirúrgico en el primer mes después de una tiroidectomía total es un proceder seguro y eficiente que resulta útil por haber detectado los episodios de hipoparatiroidismo posquirúrgico normocalcémico y evitado su progresión a hipocalcemia moderada/severa, sin alargar la estancia media hospitalaria más allá de 24horas y sin ocasionar descompensaciones hipocalcémicas ni hipercalcémicas moderadas/severas durante el primer mes del postoperatorio, y también por haberse asociado a una baja prevalencia de hipoparatiroidismo permanente.
Consideraciones éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido suficiente información y han dado su consentimiento informado por escrito para participar en él.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
AutoríaCada autor ha contribuido materialmente en la investigación y preparación del artículo. En concreto:
Luis García Pascual: concepción y diseño del estudio, adquisición y análisis de datos, interpretación de resultados, revisión crítica del borrador y aprobación de la versión final.
Lluís García González, Xavier Lao Luque, Laura Palomino Meneses y Guillem Viscasillas Pallàs: concepción y diseño del estudio, interpretación de resultados, escritura del borrador y aprobación de la versión final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.