El grupo de micobacterias no tuberculosas (MNT) es muy heterogéneo, incluyendo más de 270 especies1. En la última década las infecciones por MNT están en aumento, especialmente Mycobacterium malmoense en el norte de Europa2, siendo aun así muy infrecuente en otras partes del mundo. Presentamos el caso de una artritis séptica de muñeca por Mycobacterium malmoense.
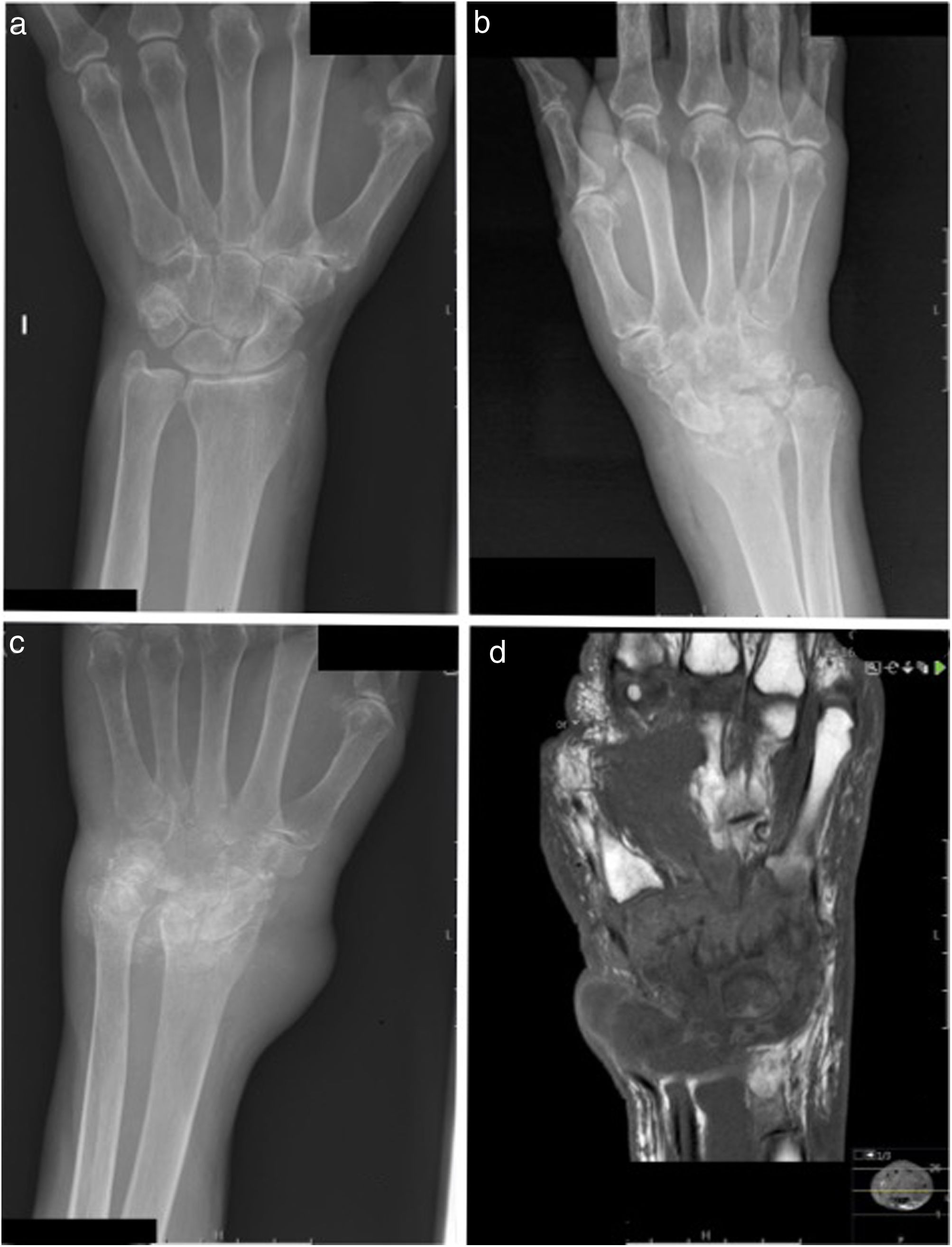
Se trata de una mujer de 74 años, natural de Galicia, sin viajes al extranjero, que vive en un entorno rural, pero sin animales domésticos. Hace 3 años fue diagnosticada de artritis reumatoide seronegativa tras un episodio de oligoartritis, en tratamiento con metotrexato (22,5mg/semana) y con prednisona (10mg/día). Desde el inicio de la enfermedad la paciente tiene molestias, principalmente en la muñeca izquierda, con una radiografía inicialmente normal (fig. 1A). Consulta por dolor y tumefacción de la muñeca izquierda, y en el control radiológico presenta poliartritis del carpo y de la articulación radiocarpiana (fig. 1B); se añade al tratamiento etanercept (50mg/semana), con mejoría clínica. A los 8 meses ingresa por artritis de la muñeca izquierda con salida espontánea de exudado; previamente no había sido infiltrada ni había sufrido traumatismo. En la analítica tiene proteína C reactiva (PCR) de 1,7mg/l, con velocidad de sedimentación globular (VSG) de 6mm/h. Se le realizó radiografía (fig. 1C) y artrocentesis, con salida de líquido purulento; no hubo crecimiento en cultivos de bacterias ni hongos, tratándose empíricamente con levofloxacino (500mg/día) y rifampicina (600mg/día). Tras 3 semanas reingresa por bultoma en la muñeca con drenaje purulento a través de 3 fístulas. Se realizó resonancia magnética (fig. 1D) donde se objetivó una severa afectación en los huesos del carpo, con colección líquida heterogénea en el dorso; se suspendió la antibioterapia y se realizó desbridamiento quirúrgico con salida de material caseiforme. En todas las muestras intraquirúrgicas la tinción de auramina resultó positiva, con presencia de bacilos ácido-alcohol resistentes. Se realizó detección molecular del genoma de Mycobacterium tuberculosis complex (Xpert MTB/RIF, Cepheid, EE. UU.) con resultado negativo; ante la sospecha de infección por MNT se inició tratamiento con rifampicina (150mg)/isoniacida (75mg)/pirazinamida (400mg)/etambutol (275mg; 3c/d), linezolid (600mg/12h) y levofloxacino (500mg/24h). A las 3 semanas creció en todas las muestras Mycobacterium malmoense —la identificación se realizó mediante Genotype Mycobacterium CM/AS (Bruker, Alemania)— y posteriormente se confirmó por secuenciación (rpoβ). El antibiograma (Sensititre SLOMYCO, Thermo Fisher, Alemania) mostró resistencia a isoniazida y estreptomicina y sensibilidad a rifampicina, etambutol, claritromicina, moxifloxacino y amikacina. Se modificó el tratamiento a rifampicina (450mg/24h) y etambutol (800mg/24h). La paciente necesitó en 2 ocasiones más limpieza quirúrgica y evolucionó de forma favorable. Acudió a la revisión a los 6 meses del inicio de tratamiento, sin datos inflamatorios en la exploración, continuando tratamiento con rifampicina y etambutol. Posteriormente se perdió el seguimiento por fallecimiento por causa no relacionada con el proceso infeccioso.
A. Radiografía normal. B. Radiografía ósea en la que se aprecia poliartropatía en el carpo y radiocarpal; articulación con calcificaciones sinoviales. C. Radiografía ósea de control a los 8 meses de la imagen B; se aprecia progresión del daño articular, con afectación ósea que sugiere osteomielitis.
D. Resonancia magnética. En T1 con contraste se aprecia daño difuso severo en todos los huesos del carpo, cúbito y radio distales, segundo a quinto metacarpo, así como adelgazamiento sinovial en todas las articulaciones del carpo con una colección líquida heterogénea en el dorso de la muñeca.
Mycobacterium malmoense se aisló por primera vez en 1954 en Malmo (Suecia) y la primera infección fue descrita en 1977 por Sroder y Juhlin2. Se trata de un microorganismo ambiental de lento crecimiento, aislado en aguas y suelo3. La MNT más frecuente es Mycobacterium avium complex, pero en los últimos años la incidencia de la infección por M. malmoense está en aumento, especialmente en el norte de Europa, donde es la segunda MNT más frecuente4.
M. malmoense se asocia en la mayoría de los casos con linfadenitis cervical en niños e infecciones respiratorias en adultos. Normalmente se aísla en muestras respiratorias, con una relevancia clínica en el 70-80% de los casos3. La afectación pulmonar es similar a la tuberculosis, y los factores de riesgo son enfermedad pulmonar obstructiva crónica, bronquiectasias, fibrosis quística, enfermedad torácica, infección por el VIH y otras condiciones de inmunosupresión3,4. La afectación extrapulmonar tiene lugar en un 21% de los casos4, siendo excepcional en adultos y frecuente en niños en forma de linfadenitis de curso benigno. Se han reportado casos de tenosinovitis, únicamente 5 casos de artritis séptica, todos ellos con comorbilidades y/o en tratamiento inmunosupresor5–9. Nuestro caso destaca por la severidad de la afectación orteoarticular y el tratamiento previo con ertanercept. Los fármacos anti-TNF-alfa no solo se asocian a un aumento de riesgo de infección tuberculosa, sino también a un incremento de riesgo de infección por MNT, con un aumento de prevalencia en áreas no endémicas de tuberculosis. En estos casos la infección por MNT tiene mayor riesgo de afectación extrapulmonar, incluyendo la osteoarticular y/o enfermedad diseminada10.
El esquema de tratamiento no está bien definido; la mayoría de las cepas de M. malmoense son sensibles a etambutol y algunas a rifampicina. En todos los casos reportados de artritis se realizó desbridamiento; 3 pacientes recibieron etambutol-rifampicina-claritromicina; un caso etambutol-claritromicina y otro rifampicina-claritromicina. La duración del tratamiento fue de entre 18-24 meses5–9.
El caso que aportamos llama la atención para considerar las MNT en el diagnóstico diferencial de las artritis, sobre todo en pacientes con tratamiento inmunosupresor o con comorbilidades, incluyendo especies emergentes como M. malmoense. La sospecha clínica y la adecuada toma y procesamiento de muestras es necesaria para realizar el diagnóstico temprano, y con ello disminuir la morbilidad, destrucción articular y consecuente pérdida funcional.
FinanciaciónNo se ha recibido financiación.
AutoríaTodos los autores han contribuido intelectualmente en el trabajo y han aprobado la versión final del mismo.
Conflicto de interesesNo existe conflicto de intereses.
A Ana María Rodríguez Rey del Servicio de Microbiología por su ayuda.